Неотложная помощь при синдроме ложного
Стеноз подсвязочного пространства (круп, ложный круп, отечно-инфильтративний стеноз гортани, острый стенозирующий ларинготрахеобронхит, в англо-американской литературе – острый спастический круп, старошотландское “сrouре” – каркать).
Стеноз подсвязочного пространства (СПП) – это острый ларингит или ларинготрахеобронхит, который сопровождается явлениями спазматического стеноза гортани и проявляется осиплостью голоса, “лающим” кашлем и шумным дыханием с затрудненным вдохом, может развиться в любом возрасте, но возникает преимущественно у детей раннего возраста (от 3 месяцев до 3 лет).
Основные причины развития стеноза подсвязочного пространства:
- В подавляющем большинстве случаев заболевания это острые респираторные вирусные инфекции (грипп, парагрипп, аденовирусная инфекция, риносинцитиальная инфекция), корь, герпетическая инфекция, вирусные ассоциации.
- Бактериальные инфекции (стрептококковая, стафилококковая, скарлатина, дифтерия – истинный круп и другие).
- Вирусно-бактериальные ассоциации.
- Аллергические реакции (отек Квинке, анафилактический шок и др).
СПП возникает как результат воспалительного процесса в слизистой оболочке с развитием отека и инфильтрации слизистой оболочки гортани и трахеи (прежде всего подсвязочного пространства); спазма мышц гортани, трахеи и бронхов, гиперсекреции вязкой слизи. Даже небольшое набухание слизистой верхних дыхательных путей у детей раннего возраста, особенно подсвязочного пространства, ведет к значительному сужению их и увеличению сопротивления воздушному потоку (например 1 мм отека гортани ведет к ее сужению до 50 %).
Диагностические критерии стеноза подсвязочного пространства:
Стенотическое дыхание с затрудненным вдохом (инспираторная одышка), грубым (“лающим”) кашлем и осиплым голосом чаще развиваются в ночное время. Отек быстро прогрессирует. Тяжесть состояния ребенка обусловленна степенью стеноза подсвязочного пространства и возможности детского организма к компенсации дыхательных расстройств.
Выделяют четыре степени тяжести стеноза подсвязочного пространства:
I степень (компенсированный стеноз, стадия крупозного кашля): состояние ребенка средней степени тяжести, осиплость голоса, “лающий” кашель, незначительное удлинение вдоха, непостоянная инспираторная одышка при физической нагрузке, беспокойство во время плача. Степень инспираторных усилий может быть разной. Цианоз отсутствует при дыхании комнатным воздухом, может появляться при физической нагрузке и во время плача. В спокойном состоянии у ребенка дыхание ровное, нет втягивания податливых участков грудной клетки, кожа обычного цвета. Показатели кислотно-щелочного баланса крови в пределах нормы.
II степень (субкомпенсированный стеноз, стенотическая стадия) характеризируется тяжелым общим состоянием ребенка. Ребенок возбужден, беспокоен. Дыхательные шумы слышны на расстоянии, усиливаются при волнении, плаче. Постоянная инспираторная одышка (уже и в покое), которая нарастает и сопровождается участием вспомогательной мускулатуры в акте дыхания с втягиванием податливых мест грудной клетки (над – и подключичные участки, яремная ямка, межреберные промежутки), западением грудины, «симптомом качели», который одинаково проявляется при каждом вдохе. Стридорозное шумное дыхание прерывается приступами грубого “лающего” кашля. На фоне жесткого дыхания над легкими могут прослушиваться разнокалиберные влажные хрипы. Голос у ребенка сиплый, охрипший. Кожные покровы бледные с периоральным цианозом.
Диференциальная диагностика ложного крупа и крупа при дифтерии
| Признаки | Вирусный ларинготрахеит | Дифтерийный круп |
| Возраст | Чаще 1-3 года | До 6-ти месяцев болеют редко |
| Преморбидный фон | Экссудативный диатез, паратрофия, повторные ОРВИ, наличие аллергических реакций | Отсутствие прививок против дифтерии, или низкий уровень антитоксического иммунитета (содержание антитоксина в крови меньше 0,03 АО в 1 мл крови) |
| Склонность к рецидивам | Связанно с повторными ОРВИ | Отсутствует |
| Начало заболевания | Острое | Постепенное (1-3 суток) |
| Интоксикация | Связанна с ОРВИ | При изолированном крупе не бывает |
| Голос, кашель | Осиплость голоса, «лающий» кашель | Осиплость голоса до афонии, грубый «лающий» кашель в начале заболевания, потом беззвучный |
| Катаральный синдром | Насморк, гиперемия зева | При изолированном крупе нет |
| Эффект от использования противоотечной терапии | Положительный | Отсутствует |
| Другие вспомогательные признаки | Наличие характерных симптомов ОРВИ | Облегчается диагностика при определении характерных налетов в гортани при ларингоскопии (плотные, серого цвета, спаянные со слизистой оболочкой, тяжело снимаются) или на миндалинах при комбинированной форме дифтерии; гнилой запах изо рта; отек шейной подкожной клетчатки, увеличение подчелюстных лимфатических узлов; тахикардия, которая не соответствует лихорадке; миокардит; паралич мягкого неба. |
Дифференциальная диагностика нарушения проходимости верхних дыхательных путей у детей
| Признаки | Инородное тело | Круп | Острый эпиглоттит |
| Сезонность | Отсутсвует | Чаще зимой | Отсутствует |
| Частота развития | Относительно редко | Часто | Относительно редко |
| Рецидивирующие течение | Отсутствует | Присутствует | Не характерно |
| Причины развития | Инородное тело | Вирусы | H. influenzae |
| Начало | Внезапное | В течении нескольких часов | В течении нескольких минут |
| Вынужденная поза | Отсутствует | Отсутствует | Больной сидит, наклонившись вперед |
| Локализация патологического процесса | Разная | Ниже уровня голосовых связок | Выше уровня голосовых связок |
| Температура тела | Нормальная | Субфебрильная | Высокая |
| Признаки интоксикации | Отсутствуют | Умеренно выраженные | Значительно выражены |
| Лейкоцитоз | Отсутствуют | Может быть | Значительный |
| Стридор | Зависит от локализации патологического процесса | Инспираторный | Инспираторный |
| Голос | Зависит от локализации патологического процесса | Приглушенный | Осиплый, горловой |
| Кашель | Присутствует | «Лающий» | Возможно |
| Слюнотечение | Зависит от локализации патологического процесса | Не характерно | Возникает часто |
| Данные эндоскопии | Наличие инородного тела | Признаки отека гортани, трахеи | Гиперемия надгортанника |
| Отношение к еде и питью | Непостоянное | Жажда | Отказ от еды и воды |
| Боль в горле | отсутствует | Отсутствует | Постоянная сильная боль |
| Характер простуды | Зависит от локализации патологического процесса | Постепенно возникает и стихает | Появляется и исчезает внезапно |
| Лечение | Удаление инородного тела | Ингаляции, стероиды, интубация трахеи | Интубация трахеи, антибиотикотерапия |
Неотложная помощь при стенозе подсвязочного пространства:
СПП I степени:
- Ребенка успокоить, взять на руки, обнять;
- Обеспечить доступ свежего воздуха. Воздух в помещении должен увлажняться;
- Обеспечить необходимым количеством теплого питья. Насильно ребенка не кормить.
- Ингаляции: паровые, соляно-щелочные, по возможности – с противоотечной смесью 2-4 раза в сутки, реже – с нафтизином ( в разведении 1:10) 2-3 раза в сутки.
- Антигистаминные препараты – 2мг/кг внутрь, аскорутин до 10 мг/кг/сутки, муколитики.
СПП II степени:
- Ингаляции увлажненного и согретого кислорода или постоянное пребывание в парокислородных палатках.
- Ингаляции с противоотечной смесью – по 2 мл на ингаляцию (5% эфедрин 1,0 + 0,1 % адреналин 1,0 + 0,1 % атропин 0,3 + 1% дымедрол 1,0 + гидрокортизон 25 мг + физиологический раствор 15 мл), чередуя с щелочными ингаляциями 2% раствором соды.
- Глюкокортикоиды, начиная с 3-5 мг/кг до 10 мг/кг в сутки с расчета по преднизолону, возможно введение ингаляционных глюкотикостероидов через небулайзер (будесонид по 0,25-1,0 мг в сутки).
- Умеренная седация (седуксен 0,25 мг/кг).
- Антигистаминные препараты – 2 мг/кг/сутки, аскорутин до 10 мг/кг/сутки.
- При наличии бронхообструктивного синдрома: бронхолитики (сальбутамол, беродуал, беротек, эуфиллин), муколитики, секретолитики (муколван, АЦЦ).
- Поддержка водного баланса, инфузионная терапия в режиме дегидратации с уменьшением массы тела до 3 % с применением при необходимости лазикса в дозе 1-2 мг/кг.
- Санация трахеобронхиального дерева.
СПП III степени:
К вышеприведенной терапии при условии неэффективной проводимых мероприятий и прогрессировании стеноза гортани показана интубация трахеи с применением интубационной трубки меньшего диаметра от необходимого по возрасту с целью обеспечение организма кислородом и более качественным проведением лаважа трахеобронхиального дерева или трахеостомия (значительно реже и в тех случаях,
когда невозможна санация дыхательных путей через интубационную трубку или при наличии язвенно-некротических изменений в гортани).
СПП IV степени:
Проведение сердечно-легочной, церебральной реанимации.
Этиотропная терапия СПП при вирусном крупе требует назначения противовирусных средств, при бактериальном -антибиотиков, при дифтерийном – введения противодифтерийной сыворотки.
Литература: Заболевания органов дыхания у детей. Неотложные состояния в детской пульмонологии / Ю.В.Марушко, С.А.Крамарев, Г.Г.Шеф, Т.Р.Уманец, Т.В.Марушко. — Харьков: Планета-Принт, 2013.
Источник
Энциклопедия / Заболевания / Инфекционные заболевания / Ложный круп
Синдром ложного крупа или острый стенозирующий ларингит – это инфекционно-аллергическое поражение гортани, приводящее к ее стенозу (сужению) с формированием удушья и угрозой жизни пациента.
Ложный круп – острое состояние, требующее немедленного вызова скорой помощи.
Зачастую симптомы ложного крупа возникают у детей с возраста от года до 4-5 лет, после этого возраста синдром ложного крупа в силу анатомических особенностей практически не возникает.
Это состояние опасно для жизни, так как за счет отека почти полностью может быть перекрыт доступ воздуха к легким.
У взрослых ложный круп встречается крайне редко, имея в основном острую аллергическую природу. Это объясняется особенностями анатомии гортани.
Ложным этот круп называют в силу того, что в отличие от истинного, дифтиритического крупа, он не образует пленок, перекрывающих дыхательные пути. При ложном крупе возникает отек клетчатки и стеноз гортани.
В основе развития ложного крупа лежит вирусная природа инфекции. Зачастую развитие крупа обычно дает:
- грипп, парагрипп,
- аденовирус,
- РС-вирус,
- микоплазмы,
- хламидии.
- реже ложный круп выявляют при кори, герпесе или ветряной оспе.
Также стеноз гортани при ложном крупе могут спровоцировать микробные поражения, такие как:
- стафиллококковая инфекция,
- стрептококк,
- кишечные палочки,
- энтерококки,
- синегнойная инфекция,
- гемофильная инфекция.
Кроме того, для развития отека гортани и синдрома ложного крупа необходимы некоторые условия и предрасполагающие факторы, выявляемые у детей. К ним относят:
- особое строение гортани и области трахеи в детском возрасте (они мягкие и легко сдавливаются окружающими тканями),
- у детей высоко расположены голосовые связки, они короткие, а мышцы очень возбудимы,
- кроме того, нервная система еще незрелая и регуляция работы рефлекторных зон еще несовершенная,
- вокруг гортани и в ее слизистых оболочках много рыхлой эластической ткани, склонной к отеку.
Круп возникает не у всех детей, так как помимо анатомических факторов, существуют еще факторы риска, которые делают круп более вероятным. Обычно это:
- мужской пол (мальчики болеют ложным крупом в три раза чаще девочек),
- склонность к пищевой и лекарственной аллергии,
- родовые травмы,
- врожденный стридор (узость дыхательных путей) у малышей,
- большой вес и паратрофия (избыток веса у детей до года),
- период после прививок,
- частые и длительные болезни.
Чаще всего болеют дети в период смены сезона, когда наиболее высока вероятность развития вирусных и микробных инфекций. Проявления ложного крупа начинаются с поражения гортани и трахеи – развивается ларинготрахеит и стеноз.
Стеноз гортани прогрессирует достаточно быстро, поэтому помощь при крупе должна быть оказана незамедлительно.
Круп начинается на фоне простуды, в начальной стадии симптомы проявляются обычно в вечерние или ночные часы:
- начинается с грубого сухого, лающего или каркающего кашля,
- может быть лихорадка, беспокойство, плач, вынужденное положение,
- появляется учащенное дыхание, может быть одышка,
- дыхание становится шумным и более глубоким.
При нарастании тяжести состояния при 2 степени стеноза:
- возникает стенотическое дыхание, слышное на расстоянии,
- формируется одышка в покое, постоянная, на вдохе,
- присоединяется участие вспомогательных дыхательных мышц,
- дети возбуждены, бледнеют и беспокойны,
- может быть цианоз (посинение) вокруг рта, особенно при кашле или при беспокойстве.
При декомпенсации состояния возникают более тяжелые признаки:
- нарушения кровообращения и дыхания,
- резкое усиление работы дыхательных мышц,
- гипоксия тканей,
- беспокойство и чувство страха, которое переходит в сонливость и заторможенность,
- голос сильно осипший,
- кашель постепенно становится все более тихим из-за резкого сужения просвета гортани,
- одышка выраженная,
- дыхание шумное и частое,
- движения грудной клетки парадоксальные, неритмичные,
- резко снижается давление.
При неоказании своевременной помощи наступает асфиксия с комой, судорогами, слабым и поверхностным дыханием, тахикардия сменяется замедлением кровообращения и остановкой сердца.
Первые признаки ложного крупа заметны самим родителям. Обычно диагноз устанавливают врачи скорой помощи или приемного отделения инфекционных стационаров.
Для подтверждения берется кровь на общий анализ и газовый состав, но в основном диагностика проводится быстро – счет идет на минуты.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Прежде всего, первые признаки крупа – повод для вызова скорой помощи. Лечением занимаются врачи-инфекционисты и реаниматологи.
Неотложная помощь
- снять с ребенка всю стесняющую одежду и максимально успокоить,
- открыть окна или форточки, обеспечить свежий воздух,
- если есть ингалятор, ингалировать физраствором для облегчения дыхания,
- если нет ингалятора – дышать в ванне над паром от горячей воды.
- почаще поить ребенка жидкостью,
- дать жаропонижающее при выраженной лихорадке,
- при остановке дыхания вызвать рвоту, нажав на корень языка.
- дать антигистаминные средства – фенистил, зодак, тавегил в каплях, чтоб немного уменьшить отек.
В стационаре проводится противоотечная и противоинфекционная терапия:
- инъекции гормонов для снятия отека гортани,
- ингаляции с физраствором и нафтизином для облегчения дыхания, щелочные ингаляции,
- проведение противоинфекционнного лечения (антибиотики, противовирусные),
- седативная терапия для снятия страха ребенка,
- диетическое питание и усиленный питьевой режим.
При тяжелом стенозе показана интубация трахеи с постановкой дыхательной трубки. А при асфиксии – трахеотомия с постановкой дыхательной трубки.
Самые серьезные прогнозы ложного крупа формируются при 3-4 степени стеноза, он может стать опасным для жизни и дальнейшего здоровья ребенка. Кроме того, стенозы имеют специфику рецидивировать, поэтому у родителей всегда дома должны быть под рукой ингалятор и растворы для облегчения дыхания и снятия отека.
Источник: diagnos.ru
Источник
Неотложная помощь при судорожном синдроме часто является единственной возможностью спасти человеку жизнь. Это состояние проявляется в непроизвольных приступообразных сокращениях мышц, возникающих под воздействием различных видов раздражителей.
Появление судорог связано с патологической активностью определенных групп нейронов, которые выражаются в спонтанных импульсах головного мозга. Поэтому припадок может возникнуть как у взрослого, так и у ребенка.
Статистические данные свидетельствуют, что чаще всего проявляется судорожный синдром у детей дошкольного возраста. При этом в первые три года жизни малыша его фиксируют больше всего. Объясняется этот факт тем, что у детей в дошкольном возрасте возбуждающие реакции превалируют над тормозными из-за незрелости некоторых структур головного мозга.
После оказания неотложной помощи при судорожном синдроме взрослым и детям обязательно проводится диагностика для выявления причин, вызвавших судороги.

Виды судорог и их причины
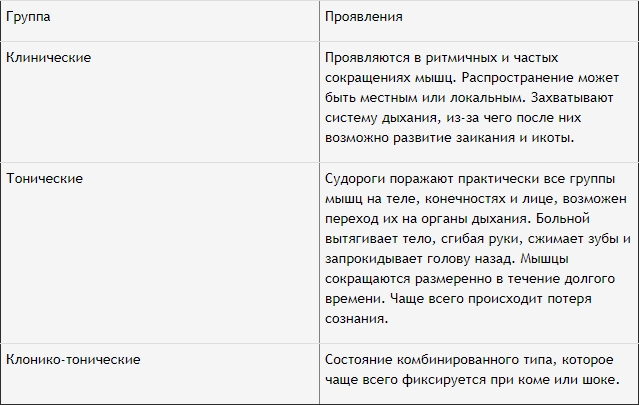
Сокращения мышц при судорогах имеют 2 вида проявления:
- Локализованные. Непроизвольно сокращается только одна группа мышц.
- Генерализованные. Конвульсии поражают все тело человека, сопровождаясь появлением пены изо рта, обморочным состоянием, временными остановками дыхания, непроизвольными опорожнениями кишечника или мочевого пузыря, прикусом языка.
В зависимости от проявления симптоматики припадки разделяют на 3 группы.

Причин, вызывающих судорожный симптом, много. При этом каждая возрастная категория имеет свои особенности.
Рассмотрим типичные причины появления болезни в каждой возрастной группе.
С младенческого возраста до 10 лет:
- Болезни ЦНС;
- Высокие показатели температуры тела;
- Травмирование головы;
- Патологические нарушения, обусловленные наследственностью, в обмене веществ;
- Церебральный паралич;
- Заболевания Канавана и Баттена;
- Идиопатическая эпилепсия.
С 10 до 25 лет:
- Токсоплазмоз;
- Травмирование головы;
- Опухолевые процессы в головном мозге;
- Ангиома.
От 25 до 60 лет:
- Злоупотребление алкоголем;
- Опухоли и развитие метастаз в головном мозге;
- Процессы воспалительного характера в коре головного мозга.
После 60 лет:
- Болезнь Альцгеймера;
- Нарушения в работе почек;
- Передозировка медикаментозными препаратами;
- Цереброваскулярные болезни.
Обратите внимание!
Судорожный симптом может возникнуть у абсолютно здорового взрослого человека или ребенка. Причиной в этом случае является длительный стресс или опасная ситуация. В этом случае, как правило, приступ проявляется единожды. Однако исключать его повторение нельзя.
Симптоматика
Помощь при судорогах оказывается по единой схеме. Однако нужно помнить, что вызывают синдром различные болезни, поэтому и симптоматика у них будет несколько отличаться.
Рассмотрим основные проявления этих заболеваний.
- Эпилепсия.
При эпилептическом припадке человек падает, его тело приобретает вытянутое положение, происходит сжимание челюстей, через которые обильно выделяется пенистая слюна. Зрачки не реагируют на свет. Подробную информацию об эпилептическом припадке читайте здесь.
- Лихорадка.
При высокой температуре возникают фебрильные судороги, которые отмечаются в период «белого» лихорадочного состояния.
Отличительной особенностью таких судорог является их возникновение только под воздействием высоких температурных показателей тела. После их снижения симптом пропадает.
Все о видах высокой температуры и правилах ее снижения узнаете здесь.
- Менингит, столбняк.
При данных инфекционных заболеваниях судорожный синдром появляется на фоне основной симптоматики.
При менингите на фоне частой рвоты отмечают судороги клонического характера.
При столбняке человек падает, его челюсти начинают двигаться, имитируя жевание, дыхание затрудняется, а лицо перекашивается.
- Гипогликемия.
Проявляется, как правило, у детей.
Заболевание провоцирует судороги у ребенка, у которого наблюдается нехватка витамина Д и кальция. Часто провокатором приступа является эмоциональное напряжение или стресс.
Характерным симптомом при этом заболевании является сокращение лицевых мышц, которое выражается в их подергивании.
- Аффективно-респираторные состояния.
Эти состояния также больше свойственны детям, особенно до трех лет. Возникают у малышей с высокой нервной возбудимостью при проявлении эмоций: гнева, боли, плача или радости.
Интересный факт!
Многие медики соотносят появление фебрильных и аффективно-респираторных судорог к началу развития эпилепсии, так как мозговые центры уже готовы к их повторению.
Необходимость первой помощи
Доврачебная помощь при судорожном припадке может быть оказана любым человеком, ставшим очевидцем произошедшего. Она заключается в простых и последовательных действиях, которые нужно выполнять быстро и четко.
Более того, нужно понимать, что вызов бригады скорой помощи является обязательным действием при таких состояниях. Если у вас нет времени на телефонный звонок, обратитесь за помощью к людям, находящимся поблизости. При разговоре с диспетчером укажите характер судорог.
Рассмотрим алгоритм действий по оказанию доврачебной помощи при судорожном синдроме любого типа.
Обратите внимание!
Мышечный спазм чаще всего сопровождается падением. Поэтому в первую очередь нужно предотвратить травмирование человека, убрав опасные предметы и подложив на пол мягкие вещи.
- Расстегните все элементы одежды пострадавшего, которые могут стеснять дыхание и мешать свободному притоку воздуха.
- Если челюсти не сжаты, сверните мягкую ткань в небольшой рулон и вставьте ее в рот больному. Таим способом можно избежать прикуса языка.
- Если это представляется возможным, переверните человека на бок. В случае его интенсивных движений, фиксируйте в таком положении голову: так при наступлении рвоты человек не сможет захлебнуться рвотными массами.
Обратите внимание!
Если у больного челюсти сильно сжаты, нельзя насильно их раскрывать, чтобы подложить ткань.
Если у ребенка перед началом приступа был истерика с громким плачем и криками, а с наступлением спазма поменялся цвет лица или нарушилась сердечная деятельность, первая помощь состоит в предотвращении нарушения дыхания малыша. Для этого нужно сбрызнуть его холодной водой или поднести к носу ватку, смоченную нашатырем.
Дальнейшее оказание помощи ребёнку и взрослому проходит в медицинском учреждении.
Помощь медицинского персонала
Что делать для лечения судорожного синдрома, решают медики только после детального обследования и выявления причины, которая вызвала синдром.
Терапия проводится в нескольких направлениях:
- Предотвращение последующих приступов с помощью противосудорожных препаратов;
- Восстановление утраченных функций, а также последующее поддержание правильной работы органов дыхания и кроветворения;
- В случае часто повторяющихся и длительных приступов все лекарственные средства вводят внутривенно;
- Контроль над полноценным питанием с целью восстановления ослабленного организма.
Медицинская помощь включает в себя терапию такими препаратами:
- Диазепам;
- Фенитоин;
- Лоразепам;
- Фенобарбитал.
Действие этих препаратов базируется на снижение процесса возбудимости нервных волокон.
Независимо от вида выбранной терапии, неврологи рекомендуют после первого приступа проводить длительное лечение. Связано это с тем, что избавление от судорог как симптома возможно только после полного излечения от болезни, которая их вызвала.
Источник


