Неотложная помощь при дисэквилибриум синдроме

Осложнения гемодиализа – это опасные патологические состояния, возникающие вследствие проведения процедуры очищения крови. В медицине метод используется при заболеваниях почек, когда орган не выполняет нужную функцию. При определенных обстоятельствах, гемодиализ выступает единственным способом сохранения жизни человека.
Особенности процедуры
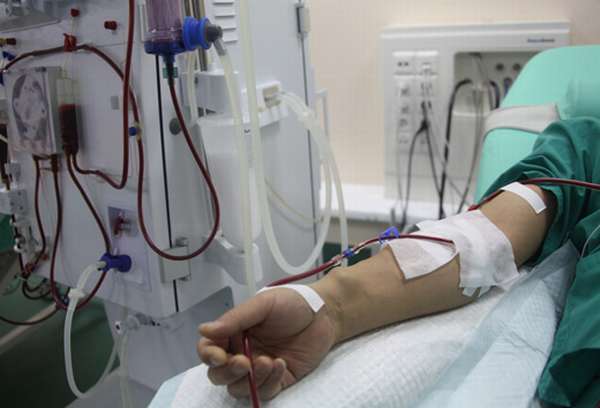
Гемодиализ – процедура очистки крови. Назначается пациентам с острой или хронической формой почечной недостаточности, органы которых не в состоянии выводить токсины из организма. Патология нередко встречается у диабетиков.
Существует 2 типа проведения. Первый тип заключается в подключении больного человека к аппарату диализатору. По трубочкам кровь поступает к фильтрам, где проходит очищение. Удаляются растворимые, нерастворимые токсины и вредные вещества. После кровь возвращается обратно. Второй тип – кишечный. Очищающие вещества заливаются в брюшную полость человека.
Количество сеансов, необходимых для обеспечения жизнедеятельности, устанавливается индивидуально. Чем сложнее состояние человека, тем чаще происходит манипуляция. Оптимальной частотой проведения процедуры 4 часовой сеанс трижды за неделю.

Чем опасен гемодиализ
Проведение гемодиализа – опасное медицинское мероприятие, проводится в крайних случаях. Если почки пациента не справляются с функцией, аппаратное лечение – единственный способ сохранить человеку жизнь.
Процедура опасна для больного, сеанс несет реальную угрозу здоровью и жизни пациента.
В результате вмешательства в естественный биологический процесс кровяной циркуляции возникает вероятность развития последствий:
- скачки АД,
- нарушения сердечного ритма,
- анемия,
- дефицит витаминов и микроэлементов,
- кровотечения,
- воздушная эмболия,
- разрушение эритроцитов,
- инсульт или инфаркт.
При вмешательстве в брюшную полость, существует риск занесения инфекции, развития перитонита.
Решение проводить процедуру принимается на основе состояния больного, при отсутствии противопоказаний.
Причины осложнений
Основное осложнение во время гемодиализа гипотония. Явление связывают с причинами:
- изменение объема циркулирующей крови из-за перемещения ее из сосудов в трубы аппарата диализа,
- снижение уровня жидкости под действием ультрафильтрации,
- изменение молярной концентрации плазмы,
- прием препаратов, снижающих артериальное давление,
- нейропатии вегетативного характера,
- изъятие из плазмы катехоламинов,
- предшествующие заболевания,
- изменение температуры тела в зависимости от показателей очищающего вещества.
Осложнения (микроцитарная анемия, снижение интеллектуальных способностей, припадки эпилептического характера) наблюдались как результат отравления организма оксидами алюминия, поступающими из раствора для диализа. В последние годы явление встречается редко. Снизилось количество прецедентов кровотечений, воздушной эмболии, инфекционного заражения.
Причина возникновения боли в спине и груди, аллергореакции, бронхиальных приступов контакт крови с мембранами в аппарате диализа.
Причина возникновения кровотечений – прием гепарина (медикамент, разжижающий кровь и предотвращающий тромбоз). Людям, предрасположенным к обильным внутренним кровотечениям, дозу лекарства снижают.
Кожный зуд, тошнота, рвота связаны с увеличением количества кальция в диализном растворе, последующем скоплении в кожном покрове.
Сердечно-сосудистые заболевания связывают с процедурой гемодиализа. Оно выступает следствием длительного и неправильного лечения повышенного артериального давления.
Тяжелое осложнение гемодиализа истощение организма. Его истинной причиной считают хроническую почечную недостаточность. Неоднократное очищение крови приводит к потере аминокислот. Для предотвращения истощения, пациентам назначают обогащенное микроэлементами и витаминами питание.
Назначая процедуру, лечащий врач обязан объективно оценить состояние пациента, сравнив риски от проводимой процедуры и реальную пользу для организма больного человека.
Побочные действия
Распространенные последствия от процедуры судороги, отек мозга, синдром тянущих ног и общее плохое состояние.

Судороги
Мышечные судороги возникают после стремительной ультрафильтрации, недостатка натрия в гемодиализном растворе или перекачивания ниже оптимального «безжидкостного» веса. Предугадать возникновение судорог можно при наличии небольшого подергивания конечностей. Судороги у пациентов, находящихся на гемодиализе, устраняются введением физраствора (300 – 400 миллилитров), раствора глюкозы и отключением ультрафильтрации на время.
Советуем почитать
- Перитонеальный диализ: что такое и особенности процедуры
- Продолжительность жизни при гемодиализе почек
- При каких болезнях показан гемодиализ
Отек мозга
Отечность мозга является тяжелым осложнением острой почечной недостаточности, в результате которого возникают различные синдромы – дизэквилибриум, судороги, эпилептические припадки. Отек мозга при ХПН у человека на хроническом гемодиализе является результатом диализного дисбаланса, когда жидкость из плазмы крови перемещается в ткани головного мозга. Является показанием к реанимации.
Синдром тянущих ног
Возникновение синдрома «чужих» ног, сопровождающегося тянущими ощущениями, мышечной слабостью, онемением последствие гиперкалиемии. У людей, проходящих программу гемодиализа, гиперкалиемия вызывается нарушением диетического режима. К этому приводит чрезмерное употребление продуктов с повышенным количеством калия – бананы, рыба, мясо птицы, орехи, курага, чернослив, белые грибы, картофель.
Синдром тянущих ног при гемодиализе поднимается вверх в скором времени пациент ощущает слабость в верхних конечностях.
Дизэквилибриум синдром
Синдром характеризуется потерей пространственной ориентации и невозможностью удерживать тело в вертикальном положении.
Дизэквилибриум синдром возникает на первоначальных курсах диализа при выраженной уремии. Основывается на отеке мозга и разницей осмолярности ликвора и крови.

Какой информации не хватает в статье?
- Детальный обзор медикаментов
- Больше практических методов лечения
- Инновационные разработки в данной области
- Квалифицированное мнение специалиста
Общее плохое состояние
Помимо острых побочных эффектов, гемодиализные больные ощущают общее недомогание – вялость, усталость, слабость. Проявляются симптомы гипотермии, гипотонии, сухость во рту, озноб, кожный зуд, головная боль и другие неврологические признаки. Плохое самочувствие появляется при первом проведении гемодиализа.
Когда не проводят процедуру, чтоб предотвратить осложнения
Гемодиализ – процедура крайней необходимости. От манипуляции отказываются в случаях:
- инфекционного заражения организма,
- заболевания психологического характера, эпилепсия,
- после перенесенного инсульта,
- опухолевые поражения организма,
- гомологических болезней.
Гемодиализ – опасная процедура, которая должна быть оправдана. Если возможно, квалифицированный специалист подберет оптимальную схему медикаментозного лечения. Если диализ выступает единственным актуальным методом сохранения жизнедеятельности, его проводят после полного диагностического исследования, учитывая физиологические особенности пациента.
Осложнения при проведении гемодиализа опасны для здоровья и жизни пациента. Человек, проходящий программу очищения крови, обязан соблюдать рекомендации лечащего врача, находиться под наблюдением медперсонала и не пытаться корректировать лечение самостоятельно.
Статья была одобрена редакцией
Загрузка…
Источник
Posted July 19th, 2012 by kaznmu & filed under Неврология.
ОСОБЕННОСТИ ПОРАЖЕНИЯ НЕРВНОЙ СИСТЕМЫ У БОЛЬНЫХ С ТЕРМИНАЛЬНОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ НА ЗАМЕСТИТЕЛЬНОЙ ТЕРАПИИ
Бекбаев Б.А. Айбасов Е.Х
Неврологические осложнения приводят к серьезному ухудшению состояния больных с ХПН и часто приводят к летальному исходу. Своевременная диагностика и комплексное лечение врачей нефрологов совместно с невропатологами, улучшает качество лечения неврологических осложнений у больных с ХПН терминальной стадией.
Ключевые слова: хроническая почечная недостаточность, инсульт, неврологические осложнения.
Проблема взаимосвязи нервной системы и внутренних органов получает в последнее время все большее развитие, в котором доминирующим является кардиологический вектор, обусловленный высокой распространенностью и взаимосвязью с цереброваскулярной патологией. В этой связи хотелось бы обратить внимание на некоторые аспекты взаимосвязи нервной системы и заболеваний почек. Именно при заболеваниях почек, сопровождающихся артериальной гипертензией, нарушением белкового, липидного обмена, водно-солевого и кислотно-основного гомеостаза, имеются условия для патогенного влияния на нервную систему. Несмотря, на усилия направленные, на раннее выявление и профилактику заболеваний почек, частота хронической почечной недостаточности (ХПН) увеличивается.
По данным литературы, число больных с ХПН в странах Европы, США и Японии колеблется от 157 до 443 на 1 млн. населения среди больных старше 15 лет. В ближайшие 10 лет число пациентов нуждающихся в заместительной почечной терапии увеличится втрое и составит более 2-х млн. человек.
Это связано, с постоянным увеличением численности людей преклонного возраста и широкой доступностью получения в мире гемодиализной терапии. Все это свидетельствует об актуальности проблемы для клиницистов многих специальностей, в том числе и невропатологов.
Систематизировав данные литературы и собственный, совместный опыт работы отделений гемодиализа и неврологии выделены следующие неврологические осложнения у больных с терминальной почечной недостаточностью на заместительной терапии:
I Диализная энцефалопатия.
II Дисэквилибриум синдром.
III Эпилептический синдром.
IV Нарушения мозгового кровообращения.
V Уремическая полинейропатия.
VI Энцефаломиелополинейропатия.
VII Осмотический демиелининизирующий синдром (центральный понтинный и экстрапонтинный миелинолиз).
Диализная энцефалопатия (ДЭ) – прогрессирующее заболевание головного мозга, возникающее у больных с терминальной стадией ХПН, получающих лечение хроническим гемодиализом и постоянным амбулаторным перитонеальным диализом. (В Казахстане перитонеальный диализ не распространен).
Выделяют различные поражения головного мозга у больных на диализной терапии: а) Сосудистая энцефалопатия (дисциркуляторная). Дисциркуляторная энцефалопатия – осложнение прогрессирующего атеросклероза мозговых сосудов и злокачественной артериальной гипертонии. По данным различных авторов встречается у 80-100% пациентов; б) диализная деменция, связывается с накоплением алюминия в ткани мозга. Диализная деменция клинически проявляет себя в виде постепенно нарастающих речевых расстройств, которые вначале возникают вначале во время процедуры диализа, а по мере прогрессирования заболевания становятся постоянными. Верифицированная деменция является прогностическим неблагоприятным признаком, и такие больные не подлежат трансплантации почки; в) метаболическая энцефалопатия, развивающаяся при синдроме не додиализа, диализной кахексии, авитаминозе.
Дисэквилибриум синдром возникает в конце сеанса диализа или через 8-24 часа после процедуры гемодиализа. Во время диализа концентрация осмотических активных веществ снижается медленнее, чем в крови. Возникает временный осмотический градиент, приводящий к перемещению воды из плазмы крови в ткани с развитием отека мозга.
Длительное повышение артериального давления у больных на диализе приводит к тотальному поражению сосудов головного мозга. По мере прогрессирования заболевания стенки артерий пропитываются белковыми фракциями. Развивается некроз. Что приводит к склерозированию церебральных сосудов и, как следствие, развиваются острые и хронические нарушения мозгового кровообращения. В условиях уремии развивается тромбоцитопения, которая приводит к увеличению времени кровотечения с высокой вероятностью развития спонтанных кровоизлияний.
Проведен анализ работы больных получающих лечение гемодиализом за последние 1,5 года, неврологические осложнения в порядке процентного убывания частоты инсульта распределены следующим образом:
1) Церебральные геморрагии – 42.9 %
2) Инфаркт мозга – 41.1%
3) Субдуральная гематома – 12.5%
4) Субарахноидальное кровоизлияние – 3.5%.
Частота геморрагических инсультов достоверна выше у диализных больных, чем в общей популяции.
Врачам отделений гемодиализа нередко приходиться сталкиваться с развитием судорожного синдрома во время проведения сеанса гемодиализа, в основном связанное с глубокими метаболическими, электролитными нарушениями, осложнениями гипертензии и дисэквилибриум синдромом.
Особое внимание заслуживает возникновение полинейропатии у больных находящихся на лечении гемодиализом длительное время. Неврологические осложнения в виде полинейропатии наблюдаются у 50% больных.
В начале семидесятых годов B. Scribner и A. Babb предложили считать уремическую полинейропатию у диализных больных основным клиническим критерием адекватности диализа. Актуальность этого показателя сохраняется и сейчас. Авторы связывали развитие периферической полинейропатии с накоплением «среднемолекулярных уремических токсинов». Как правило, при выраженной полинейропатии, выявляется повышение уровня паратгормона и отчетливое снижение скорости проведения возбуждения по периферическому волокну. Лечение полинейропатии тяжелой степени затрудненно. Нами при лечении больных подбиралась индивидуальная программа гемодиализа, гипотензивных препаратов- ингибиторов АПФ и антагонистов кальция, в комплексное лечение включали прозерин, никотиновую кислоту, а так же методы экстракорпоральной детоксикации как гемосорбция и плазмоферез, паратиреоидоэктомия, что несколько улучшало состояние больных. Более того, трансплантация почки в этой стадии улучшает неврологическую симптоматику, однако за счет развившейся демиелинизации полного восстановления неврологических функций не происходит. Демиелинизация не всегда ограничивается периферической нервной системой, нередко вовлекая и центральную нервную систему с развитием уремической энцефаломиелополинейропатии тем самым значительно расширяя круг заболеваний для дифференциальной диагностики. Неврологические нарушения возникали при быстрой медикаментозной коррекции натрия в сыворотке крови (свыше 12.1 моль/ л в сутки), причем они появлялись у больных, у которых до проведения терапии осложнений не было. Быстрая коррекция гипонатриемии является причиной осмотического отека в богато кровоснабжаемом белом веществе моста, что приводит к развитию миелинолиза (центральный понтинный миелинолиз — ЦПМ). Миелинолиз может развиваться не только в мосту, но и в других областях мозга — как в сочетании с ЦПМ, так изолировано. Такие нарушения получили название « эксрапонтинный миелинолиз» (ЭПМ).
В связи с актуальностью проблем неврологических осложнений у больных с ХПН, возникает необходимость тесного сотрудничества нефрологов и невропатологов в комплексном лечении больных находящихся на лечении гемодиализом.
Трудности в лечении этих нарушений связаны с несколькими основными причинами. Во-первых, с тяжестью основного заболевания, во-вторых, со стертостью и атипичностью клинических проявлений осложнений, затрудняющие их своевременную диагностику. В- третьих, с тем, что лечением этого контингента больных занимаются нефрологи и урологи, плохо владеющие вопросами неотложной неврологии. С другой стороны, для невролога диагностика и лечение диализных больных так же представляет определенные сложности ввиду, того, что он как, правило, плохо знает специфику ведения пациентов на диализе.
Выводы:
1. Неврологические осложнения при ХПН имеют свои особенности, связанные с тяжестью основного заболевания.
2. Лечение неврологических осложнений требует комплексного подхода, включающего методы экстракорпоральной детоксикации.
3. Совместное сотрудничество врачей нефрологов и невропатологов приводит к своевременной диагностике и правильной тактике лечения. У диализных больных должен работать закрепленный или введенный в штат отделения врач-невропатолог, который ориентируется в вопросах неврологической патологии у больных с ХПН.
Литература:
- Николаев А.Ю., Милованов Ю.С. Лечение почечной недостаточности, М.: ООО «Медицинское информационное агентство»; 1999.
- Стецюк Е.А. Современный гемодиализ. М.: МИД; 1998.
- Ермоленко В.М. Хроническая почечная недостаточность. В книге «Нефрология» под редакцией И.Е. Тареевой. М.: Медицина; 1995.
- Розенталь Р.Л. Ильинский И.М. Органная патология при лечении программным гемодиализом. Рига; 1981.
- Скоромец А.А., Бондаренко Б.Б. Неврологические осложнения хронической почечной недостаточности. В книге: «Хроническая почечная недостаточность» под редакцией С.И. Рябова. Л.: Медицина; 1976.
- Wing A.G. Brunner C.P. et al. Dialysis Dementia in Europe. Lancet 1980.
ОРЫНБАСУШЫ ЕМ ҚОЛДАНЫЛҒАН БҮЙРЕКЖЕТКIЛIКСIЗДIГIНІҢ ТЕРМИНАЛЬДІ САТЫСЫНДАҒЫ НАУҚАСТАРДЫҢ ЖҮЙКЕ ЖҮЙЕСІНІҢ ЗАҚЫМДАНУ ЕРЕКШЕЛІКТЕРІ
Б.А.Бекбаев, Айбасов Э.Х
Түйін: Неврологиялық асқынулар созылмалы бүйрек жетіспеушілікке(СБЖ) шалдыққан ауырулардың жағдайын едәуір нашарлатады және олардың өліміне жиі себеп болады. Нефролог және невропатолог дәрігерлердің бірлесіп мезгілімен қойылған диагнозы және кешенді емдеуі СБЖ-ке шалдыққан ауырулардың неврологиялық асқынуларын емдеу сапасын жақсартады.
Түйінді сөздер: созылмалы бүйрек жетіспеушілігі,инсульт, неврологиялық асқынулар
FEATURES OF DEFEAT OF NERVOUS SYSTEM AT PATIENTS WITH TERMINAL NEPHRITIC INSUFFICIENCY ON REPLACEABLE THERAPY
Bekbaev B.A., Aibasov E.K
Summary: Neurological complications bring about serious deterioration to condition sick with chronic kidney insufficiency and often bring about lethal upshot.The well-timed diagnostics and complex treatment physician’s nephrologists with neurologist perfects the quality of the treatment sick with neurological complications beside sick with chronic kidney insufficiency terminal stage.
Keywords: chronic kidney insufficiency, stroke, nevrological complications.
Поисковые слова:
- энцефаломиелополинейропатия
- дисэквилибриум синдром
- созылмалы бүйрек жетіспеушілігі
- энцефаломиелополинейропатия симптомы
- энцефаломиелополинейропатия лечение
- дисэквилибриум синдром это
- энцефаломиелополинейропатия что это
- Дисэквилибриум синдром при гемодиализе
- дисэквилибриум
- состояние после гемодиализа
- заболевания периферических нервов у гемодиализных больных
- дисэквилибриум-синдром
- полинейропатия лечение в алмате
- экстрапонтинный миелинолиз
- Корреляционный анализ антибиотической энцефалопатии после цефтазидима у пациентов с терминальной стадией почечной недостаточности
Источник
23 февраля 2019519,9 тыс.
Синдром Морганьи-Адамса-Стокса по МКБ-10 имеет код I45.9 (нарушение проводимости неуточненное) и характеризуется внезапностью нарушения сердечного ритма. Причем ситуация может сопровождаться полной остановкой сердца, что приводит к нарушению обеспечения клеток организма кровью (следовательно, кислородом). Гипоксия особенно опасна для клеток мозга.
Для патологии характерны внезапные обмороки с возможной потерей сознания. Скоротечность развития приступа синдрома Морганьи в случае непринятия экстренных мер может привести к клинической смерти. По этой причине очень важно понимать принципы оказания неотложной помощи.
Что такое синдром Морганьи-Адамса-Стокса
В разговорной речи часто говорят просто – синдром Морганьи. Это осложнение атриовентрикулярной блокады II или III степеней, особенно дистальной формы полной АВ – блокады, которая сопровождается сильными нарушениями гемодинамики, вызванными критическим снижением сердечного выброса и острой гипоксией органов, в частности, головного мозга.
Одним из первых органов поражается головной мозг вследствие недостатка кислорода (по причине уменьшения выброса крови с которой кислород доставляется клеткам), так как из всех органов человека именно головной мозг практически не имеет собственных запасов кислорода. Потому любые колебания уровня кислорода негативно сказываются на состоянии головного мозга, который в первую очередь на такие реакции отвечает развитием судорожных синдромов, угнетением и развитием патологического дыхания.
Для синдрома характерны внезапность и волнообразное течение с возникновением приступов, сопровождающихся потерей сознания, угнетением дыхания, развитием судорожного синдрома, острого распространенного ишемического поражения головного мозга с временной асистолией, непроизвольными мочеиспусканием и дефекацией.
Справочно. Потеря сознания при указанном патологическом состоянии развивается на фоне отсутствия систолы желудочков продолжительностью от 10 до 20 секунд, что часто приводит к необратимой остановке сердца и летальному исходу.
Синдром МАС не является самостоятельным заболеванием, а есть следствие болезней сердечно-сосудистой системы.
Причины развития
Слаженную деятельность всех отделов сердца обеспечивает состоятельность проводящей сердечной системы, импульсы которой в норме идут от предсердий к желудочкам.
При наличии какого-либо препятствия на пути следования импульса возникают нарушения ритма.
Такими препятствиями могут быть:
- Наличие рубцов.
- Дополнительные пучки проведения.
- Нарушение сократимости.
Основными причинами для развития синдрома Морганьи-Адамса-Стокса являются:
- Атриовентрикулярная блокада II, III степеней, полная АВ – блокада – в таких случаях для достижения импульса из предсердий в желудочки существуют препятствия или полная блокада импульсного проведения.
- Преобразование неполной блокады в полную.
- Фибрилляция желудочков, пароксизмальная тахикардия, асистолия, когда наблюдается резкое падение сократительной способности миокарда и полная остановка сердца.
- Брадикардия менее 30 ударов в минуту.
- Тахикардия более 200 сокращений в минуту.
- Замедление ритма сердца по причине отравления и/или непереносимости сердечных гликозидов, β-адреноблокаторов, блокаторов кальциевых каналов, антиаритмических лекарственных средств.
- Интоксикации ядовитыми субстанциями.
Помимо причин, приводящих к такой патологии, как синдром МАС, существуют также факторы риска.
Факторы риска
Группу риска для развития синдрома Морганьи-Адамса-Стокса составляют лица, которые в анамнезе или в наличии имеют следующие заболевания:
- Ишемическая болезнь сердца с или без развития инфаркта миокарда.
- Кардиосклеротическая трансформация миокарда.
- Кардиомиопатии.
- Врожденные и приобретенные пороки развития сердца.
- Амилоидоз, чаще системный.
- Гемохроматоз, гемосидероз.
- Функциональные изменения проводимости в предсердно-желудочковом узле.
- Системная склеродермия.
- Системная красная волчанка.
- Ревматоидный артрит.
- Болезнь Лева – склероз и обызвествление сердца неизвестной этиологии с поражением митрального и аортального клапанов, верхнего и среднего отделов межжелудочковой перегородки.
- Болезнь Ленегра – также процесс неизвестной этиологии, изолированный, при котором склерозируется только проводящая система сердца.
- Болезнь Либмана-Сакса – воспаление эндокарда неинфекционного генеза с вовлечением в патологический процесс митрального и/или трикуспидального клапанов. Развивается при системной красной волчанке.
- Миотония.
- Синдром Кернса-Сейра – сложный генетический процесс, относящийся к митохондриальным заболеваниям. Основным проявлением считается триада симптомов – внутрисердечная блокада, ретинопатия и офтальмоплегия.
- Болезнь Шагаса – паразитарное заболевание, вызываемое трипаносомами. Состояние опасно развитием миокардита, кардиомегалии, сердечной недостаточностью.
- Стресс, длительное нервное напряжение.
Внимание. Независимо от того, какие причины или факторы риска привели к развитию синдрома Морганьи-Адамса-Стокса, такое опасное состояние нарушения проводимости подлежит тщательной классификации.
Классификация
Известно, что для возникновения синдрома МАС не всегда нужна атриовентрикулярная блокада. Именно поэтому, а также по преобладающей симптоматике указанное состояние подразделяется на 3 разновидности нарушений:
- Тахиаритмическая – при этом частота сердечных сокращений у пациента составляет от 200 в минуту, что сопровождается снижением гемодинамики в аорте, гипоксией органов и развитием ишемии. Возникает в результате трепетания/фибрилляции желудочков, несостоятельности синусового узла, синоаурикулярной блокады.
- Брадиаритмическая – в таком состоянии частота сокращений сердца отличается падением до 20 – 30 в минуту. Такое состояние развивается при полной атриовентрикулярной, синоатриальной блокаде, слабости синусового узла и/или полной остановки его функций.
- Смешанная – сопровождается сменой эпизодов асистолии и тахикардии.
Для сохранения жизни пациентов необходимо знать проявления синдрома МАС, чтобы своевременно обратиться за медицинской помощью.
Клинические проявления
Развитию такого угрожающего жизни состоянию подвержены до 65% больных, у которых диагностирована полная
атриовентрикулярная блокада. Частота возникновения приступов может варьировать – от одного раза в несколько лет до многочисленных атак в течение всего дня.
Развитию симптомов острого приступа могут предшествовать характерные признаки либо атака может начаться внезапно.
Важно знать, что предвестники приступа МАС могут проявляться за несколько дней или за несколько минут до развития:
- Головокружение.
- Головная боль.
- Ощущение изменения ритма и/или остановки сердца.
- Появление непонятного беспокойства.
- Общая слабость, разбитость.
- Появление шума в ушах, голове.
- Потемнение в глазах.
- Выраженная потливость, холодные влажные ладони, ноги.
- Тошнота с рвотой или без наличия таковой.
- Бледность, посинение носогубного треугольника.
- Дискоординация движений.
Помимо этого, достаточно часто провоцирующими факторами развития синдрома МАС выступают:
- Стресс, эмоциональное потрясение, сильные переживания.
- Нервное истощение.
- Резкая перемена положения тела, как правило, из горизонтального в вертикальное.
Как правило, в течение нескольких минут после ощущений предвестников происходит потеря сознания – ведущий симптом синдрома Морганьи.
Уже у больного, который находится в бессознательном состоянии, фиксируется следующая симптоматика:
- Выраженная бледность, акроцианоз.
- Отсутствие сознания.
- Мидриаз – расширение зрачков.
- Поверхностное дыхание либо его отсутствие.
- Прогрессирующее падение артериального давления.
- Формирование нитевидного пульса вплоть до его полного отсутствия.
- Понижение мышечного тонуса.
- Развитие судорог различной степени выраженности.
- Непроизвольное мочеиспускание, дефекация.
- Набухание вен шеи.
- Приглушенность и аритмичность тонов сердца.
- «Пушечный» тон – возникает такое явление при одновременном сокращении желудочков и предсердий.
- Определение симптома Геринга – «жужжание» над мечевидным отростком грудины при развитии фибрилляции желудочков.
Если продолжительность асистолии составляет от 1 минуты, развивается клиническая смерть, основными признаками которой являются:
- Отсутствие сознания у пациента.
- Расширение зрачков и отсутствие глазных рефлексов.
- Патологическое дыхание Чейна-Стокса или Биота – редкие, неравномерные, клокочущие дыхательные движения.
- Отсутствие пульса, артериального давления, сердце не прослушивается.
- При отсутствии должной помощи – летальный исход.
По степени тяжести приступов Морганьи выделяют такие формы:
- Легкая – потеря сознания не развивается, основными жалобами являются головная боль, головокружение, шум в ушах, голове, нарушение чувствительности в конечностях.
- Средняя – присутствует потеря сознания и все признаки, кроме непроизвольного мочеиспускания, дефекации и судорог.
- Тяжелая – в наличии вся симптоматика.
Также существует клиническая классификация, согласно которой определяются некоторые варианты течения приступов:
- Если у больного нарушения ритма кратковременные, легкой степени, основной симптоматикой может быть преходящее головокружение, слабость, нечеткость зрения.
- Развитие короткого, на несколько секунд, обморока, который не сопровождается привычной кинической картиной.
- Отсутствие обморока даже при частоте сердечных сокращений свыше 250 в минуту. Такой вариант более присущ лицам молодого возраста с отсутствием поражения сосудов сердца и головного мозга.
- Наличие атеросклероза у пациента приводит к самому стремительному развитию потери сознания с высоким риском смертельного исхода.
По мере восстановления сознания чаще всего больные не помнят хроники событий, приведших к обмороку.
В различных источниках существует много информации о том, что во многих случаях обморок проходит сам благодаря самостоятельному восстановлению ритма. На самом деле в редких случаях это действительно так, но никогда нельзя надеяться на то, что ритм восстановится сам и больной очнется, как ни в чем не бывало.
Важно. Сидром МАС и опасен своей внезапностью. Более того, согласно данным ВОЗ, даже тот приступ, который не сопровождается потерей сознания, может привести к летальному исходу. В таких случаях крайне важна диагностика уже на самых начальных стадиях проявления симптомов.
Диагностика
Окончательный диагноз при синдроме Морганьи-Адамса-Стокса у пациентов ставится только на основании данных электрокардиограммы.
Основными ЭКГ- признаками, указывающими на наличие указанной патологии, считаются:
- Самостоятельный предсердный ритм более 150 сокращений в минуту, желудочковый – менее 40 в минуту.
- Интервалы Р – Р и R – R одинаковые, но R – R гораздо больше.
- Удлинение интервала PQ выше нормы во всех отведениях – вторая степень.
- Выпадение комплекса QRSТ – признак не поступающего импульса в желудочки – вторая степень блокады.
- Несоответствие комплексов QRSТ зубцам Р – третья степень.
- Отсутствие сформированных интервалов, зубцов и желудочкового комплекса свидетельствуют о развитии фибрилляции желудочков.
Для проведения полной диагностики применяются:
- Тщательная аускультация.
- Холтеровское мониторирование.
- Ультразвуковое исследование сердца.
- Коронарография.
- Биопсия сердечной мышцы.
- Электроэнцефалограмма.
- Гисография.
Так как потеря сознания и обморок встречаются не только при синдроме МАС, для исключения другой патологии необходимо провести тщательную диагностику по другим заболеваниям.
Дифференциальная диагностика
Прежде всего требуется установить характер потери сознания у пациента, который присущ именно синдрому Морганьи-Адамса-Стокса. При таком состоянии основными диагностическими критериями являются:
- Сочетанный «пушечный» тон с венозной волной.
- Самостоятельные, более частые пульсовые волны на венах шеи.
- Отсутствие рефлекса Ашнера – не происходит урежения сердечного ритма при надавливании на глазные яблоки.
- Пульс не изменяется при задержке дыхания, вдохе.
Патологические состояния, при которых возможны внезапные потери сознания, которые необходимо исключить для постановки правильного диагноза:
- Тромбоэмболия легочной артерии.
- Транзиторная ишемическая атака.
- Инсульт.
- Эпилепсия.
- Истерия.
- Ортостатический коллапс.
- Стеноз устья аорты.
- Болезнь внутреннего уха.
- Гипогликемия.
- Тромбоз сердечных камер.
- Легочная гипертензия.
- Синкопальные состояния неврологического генеза.
- Вазовагальный обморок.
Внимание! При постановке диагноза больного и его родных врач должен проинструктировать не только о последующем лечении, а в первую очередь о том, что делать в случае развития приступа МАС дома, в общественном месте. Если вам или вашему родственнику поставили диагноз, но не провели инструктаж по неотложной помощи – добивайтесь его.
Первая неотложная помощь
В ситуации, когда человек подвержен таким приступам, еще до приезда кардиологической бригады скорой помощи, необходимо знать, что делать. Только своевременно оказанная доврачебная помощь повышает шансы на сохранение жизни.
Очень важно! Основными мероприятиями на восстановление жизненных функций до приезда реанимации являются:
- Прекардиальный удар – его выполнение требует скорости, точности и тщательности. Область его нанесения – участок на 2 – 3 см выше мечевидного отростка грудины. Удар производится ребром сжатой ладони. В случае нанесения прекардиального удара в первую минуту более чем в половине случаев удается запустить сердце еще до приезда скорой помощи. Крайне важно оценить наличие пульса на сонных артериях, так как при его сохранности прекардиальным ударом можно вызвать остановку сердца.
- Непрямой массаж сердца – выполняется в ту же область, как и прекардиальный удар.
- Искусственное дыхание.
Искусственное дыхание одним человеком выполняется в количестве 2 выдохов «рот в рот» на каждые 30 движений при проведении непрямого массажа сердца.
При проведении реанимационных мероприятий двумя людьми алгоритм действий следующий – на 1 выдох производится от 14 до 16 нажатий. Такой способ более эффективный.
По приезду скорой помощи продолжается оказание реанимации, при которой выполняются следующие манипуляции:
- Электрокардиостимуляция.
- В случае ее невозможности внутрисердечно или эндотрахеально вводится адреналин.
- Для восстановления проведения предсердно-желудочкового импульса вводится внутривенно или подкожно атропин.
- При возвращении сознания применяются препараты изадрина подъязычно.
- При недостаточном эффекте от проведенных мер, проводятся внутривенные инъекции эфедрина или орципреналина при мониторир
