Неонатальный период код по мкб 10

Класс XVI. P00—P96. Отдельные состояния, возникающие в перинатальном периоде
P00—P96
P90 Судороги новорожденного P91 Другие нарушения церебрального статуса новорожденного P91.0 Ишемия мозга P91.1 Перивентрикулярные кисты приобретенные у новорожденного P91.2 Церебральная лейкомаляция у новорожденного P91.3 Церебральная возбудимость новорожденного P91.4 Церебральная депрессия у новорожденного P91.5 Неонатальная кома P91.8 Другие уточненные нарушения со стороны мозга у новорожденного P91.9 Нарушение со стороны мозга у новорожденного неуточненное P92 Проблемы вскармливания […]
P80 Гипотермия новорожденного P80.0 Синдром холодовой травмы P80.8 Другая гипотермия новорожденного P80.9 Гипотермия новорожденного неуточненная P81 Другие нарушения терморегуляции у новорожденного P81.0 Гипотермия новорожденного, вызванная факторами внешней среды P81.8 Другие уточненные нарушения терморегуляции у новорожденного P81.9 Нарушение терморегуляции у новорожденного неуточненное P83 Другие изменения наружных покровов, специфичные для плода и новорожденного P83.0 Склерема новорожденного P83.1 […]
P75* Мекониевый илеус Е84.1* P76 Другие виды непроходимости кишечника у новорожденного P76.0 Синдром мекониевой пробки P76.1 Преходящий илеус у новорожденного P76.2 Кишечная непроходимость вследствие сгущения молока P76.8 Другая уточненная непроходимость кишечника у новорожденного P76.9 Непроходимость кишечника у новорожденного неуточненная P77 Некротизирующий энтероколит у плода и новорожденного P78 Другие расстройства системы пищеварения в перинатальном периоде P78.0 […]
P70 Преходящие нарушения углеводного обмена, специфичные для плода и новорожденного P70.0 Синдром новорожденного от матери с гестационным диабетом P70.1 Синдром новорожденного от матери, страдающей диабетом P70.2 Сахарный диабет новорожденных P70.3 Ятрогенная неонатальная гипогликемия P70.4 Другие неонатальные гипогликемии P70.8 Другие преходящие нарушения углеводного обмена у плода и новорожденного P70.9 Преходящее нарушение углеводного обмена у плода и […]
P50 Кровопотеря у плода P50.0 Потеря крови плодом из предлежащего сосуда P50.1 Потеря крови плодом из разорванной пуповины P50.2 Потеря крови плодом из плаценты P50.3 Кровотечение у плода другого однояйцового близнеца P50.4 Кровотечение у плода в кровеносное русло матери P50.5 Потеря крови у плода из перерезанного конца пуповины при однояйцовой двойне P50.8 Другая форма кровопотери […]
P35 Врожденные вирусные болезни P35.0 Синдром врожденной краснухи P35.1 Врожденная цитомегаловирусная инфекция P35.2 Врожденная инфекция, вызванная вирусом простого герпеса [herpes simplex] P35.3 Врожденный вирусный гепатит P35.8 Другие врожденные вирусные инфекции P35.9 Врожденная вирусная болезнь неуточненная P36 Бактериальный сепсис новорожденного P36.0 Сепсис новорожденного, обусловленный стрептококком группы В P36.1 Сепсис новорожденного, обусловленный другими и неуточненными стрептококками P36.2 […]
P20 Внутриутробная гипоксия P20.0 Внутриутробная гипоксия, впервые отмеченная до начала родов P20.1 Внутриутробная гипоксия, впервые отмеченная во время родов и родоразрешения P20.9 Внутриутробная гипоксия неуточненная P21 Асфиксия при родах P21.0 Тяжелая асфиксия при рождении P21.1 Средняя и умеренная асфиксия при рождении P21.9 Неуточненная асфиксия при рождении P22 Дыхательное расстройство у новорожденного [дистресс] P22.0 Синдром дыхательного […]
P10 Разрыв внутричерепных тканей и кровоизлияние вследствие родовой травмы P10.0 Субдуральное кровоизлияние при родовой травме P10.1 Кровоизлияние в мозг при родовой травме P10.2 Кровоизлияние в желудочек мозга при родовой травме P10.3 Субарахноидальное кровоизлияние при родовой травме P10.4 Разрыв мозжечкового налета при родовой травме P10.8 Другие внутричерепные разрывы и кровоизлияния при родовой травме P10.9 Внутричерепные разрывы […]
P05 Замедленный рост и недостаточность питания плода P05.0 «Маловесный» для гестационного возраста плод P05.1 Малый размер плода для гестационного возраста P05.2 Недостаточность питания плода без упоминания о «маловесном» или маленьком для гестационного возраста P05.9 Замедленный рост плода неуточненный P07 Расстройства, связанные с укорочением срока беременности и малой массой тела при рождении, не классифицированные в других […]
P00 Поражения плода и новорожденного, обусловленные состояниями матери, которые могут быть не связаны с настоящей беременностью P00.0 Поражения плода и новорожденного, обусловленные гипертензивными расстройствами у матери P00.1 Поражения плода и новорожденного, обусловленные болезнями почек и мочевых путей у матери P00.2 Поражения плода и новорожденного, обусловленные инфекционными и паразитарными болезнями у матери P00.3 Поражения плода и […]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Анатомия и патанатомия
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Недоношенные дети.
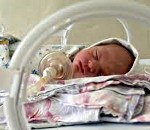
Недоношенные дети
Описание
Недоношенные дети. Это дети, родившиеся ранее срока родов, функционально незрелые, с массой ниже 2500 г и длиной тела менее 45 тд Клинические признаки недоношенности включают непропорциональное телосложение, открытые швы черепа и малый родничок, невыраженность подкожно — жирового слоя, гиперемию кожных покровов, недоразвитие половых органов, слабость или отсутствие рефлексов, слабый крик, интенсивную и длительную желтуху и тд Выхаживание недоношенных детей подразумевает организацию специального ухода — температурного режима, влажности, уровня оксигенации, вскармливания, при необходимости — проведение интенсивной терапии.
Дополнительные факты
Недоношенными считаются дети, рожденные в период с 28 по 37 неделю беременности, имеющие массу тела 1000-2500 г и длину тела 35-45 тд Наиболее устойчивым критерием считается срок гестации; антропометрические показатели, в силу их значительной вариабельности, относятся к условным критериям недоношенности. Ежегодно в результате самопроизвольных преждевременных родов или искусственно индуцированного прерывания беременности на поздних сроках недоношенными появляются на свет 5-10% детей от общего числа новорожденных.
По определению ВОЗ (1974 г. ), плод считается жизнеспособным при гестационном сроке более 22 недель, массе тела от 500 г, длине тела от 25 тд В отечественной неонатологии и педиатрии рождение плода ранее 28 недели гестации, имеющего массу тела менее 1000 г и длину менее 35 см расценивается как поздний выкидыш. Однако, если такой ребенок родился живым и прожил после рождения не менее 7 суток, он регистрируется как недоношенный. Уровень неонатальной смертности среди недоношенных детей намного выше такового среди доношенных младенцев, и в значительной мере зависит от качества оказания медицинской помощи в первые минуты и дни жизни ребенка.
Особенности ухода за недоношенными детьми.
Дети, рожденные недоношенными, нуждаются в организации особого ухода. Их поэтапное выхаживание осуществляется специалистами неонатологами и педиатрами сначала в родильном доме, затем в детской больнице и поликлинике. Основными составляющими ухода за недоношенными детьми являются: обеспечение оптимального температурно-влажностного режима, рациональной кислородотерапии и дозированного вскармливания. У недоношенных детей осуществляется постоянный контроль электролитного состава и КОС крови, мониторирование газового состава крови, пульса и АД.
Глубоко недоношенные дети сразу после рождения помещаются в кувезы, где с учетом состояния ребенка поддерживается постоянная температура (32-35°С), влажность (в первые дни около 90%, затем 60-50%), уровень оксигенации (около 30%). Недоношенные дети I-II степени обычно размещаются в кроватках с обогревом или в обычных кроватках в специальных боксах, где поддерживается температура воздуха 24-25°С.
Недоношенные дети, способные самостоятельно поддерживать нормальную температуру тела, достигшие массы тела 2000 г, имеющие хорошую эпителизацию пупочной ранки, могут быть выписаны домой. Второй этап выхаживания в специализированных отделениях детских стационаров показан недоношенным, не достигшим в первые 2 недели массы тела 2000 г, и детям с перинатальной патологией.
Кормление недоношенных детей следует начинать уже в первые часы жизни. Дети с отсутствующим сосательным и глотательным рефлексами получают питание через желудочный зонд; если сосательный рефлекс выражен достаточно, но масса тела менее 1800 г – ребенка вскармливают через соску; дети с массой тела свыше 1800 г могут быть приложены к груди. Кратность кормлений недоношенных детей I-II степени 7-8 раз в сутки; III и IV степени — 10 раз в сутки. Расчет питания производится по специальным формулам.
Недоношенные дети с физиологической желтухой, должны получать фототерапию (общее УФО). В рамках реабилитации недоношенных детей на втором этапе полезно общение ребенка с матерью, контакт «кожа к коже».
Диспансеризация недоношенных детей.
После выписки дети, рожденные недоношенными, нуждаются в постоянном наблюдении педиатра в течение первого года жизни. Осмотры и антропометрия проводятся еженедельно в первый месяц, 1 раз в две недели – в первом полугодии, 1 раз в месяц — во втором полугодии. На первом месяце жизни недоношенные дети должны быть осмотрены детским хирургом, детским неврологом, детским травматологом-ортопедом, детским кардиологом, детским офтальмологом. В возрасте 1 года детям необходима консультация логопеда и детского психиатра.
С 2-недельного возраста недоношенные дети нуждаются в профилактике железодефицитной анемии и рахита. Профилактические прививки недоношенным детям выполняются по индивидуальному графику. На первом году жизни рекомендуются повторные курсы детского массажа, гимнастики, индивидуальных оздоровительных и закаливающих процедур.

Недоношенные дети
Причины
Все причины, приводящие к рождению недоношенных детей можно объединить в несколько групп. К первой группе относятся социально-биологические факторы, включающие слишком юный или пожилой возраст родителей (моложе 18 и старше 40 лет), вредные привычки беременной, недостаточное питание и неудовлетворительные бытовые условия, профессиональные вредности, неблагоприятный психоэмоциональный фон и тд Риск преждевременного родоразрешения и рождения недоношенных детей выше у женщин, не планировавших беременность и пренебрегающих медицинским сопровождением беременности.
Вторую группу причин составляет отягощенный акушерско-гинекологической анамнез и патологическое течение настоящей беременности у будущей мамы. Здесь наибольшее значение имеют аборты в анамнезе, многоплодие, гестозы, гемолитическая болезнь плода, преждевременная отслойка плаценты. Причиной рождения недоношенных детей могут служить непродолжительные (менее 2-х лет) интервалы между родами. Нередко недоношенные дети рождаются у женщин, прибегающих к экстракорпоральному оплодотворению, однако это связано не с самим фактом использования ВРТ, а скорее – с «женским» фактором, препятствующим оплодотворению естественным путем. Неблагоприятно на вынашивании беременности сказываются гинекологические заболевания и пороки развития гениталий: цервицит, эндометрит, оофорит, фиброма, эндометриоз, двурогая седловидная матка, гипоплазия матки и тд.
К третьей группе причин, нарушающих нормальное созревание плода и обуславливающих повышенную вероятность рождения недоношенных детей, относятся различные экстрагенитальные заболевания матери: сахарный диабет, гипертоническая болезнь, пороки сердца, пиелонефрит, ревматизм и тд Часто преждевременные роды провоцируются острыми инфекционными заболеваниями, перенесенными женщиной на поздних сроках гестации.
Наконец, рождение недоношенных детей может быть связано с патологией и аномальным развитием самого плода: хромосомными и генетическими болезнями, внутриутробными инфекциями, тяжелыми пороками развития.
Классификация
С учетом обозначенных критериев (срока гестации, массы и длины тела) выделяют 4 степени недоношенности:
I степень недоношенности. Родоразрешение происходит на сроке 36 — 37 недель гестации; масса тела ребенка при рождении составляет 2500 — 2001 г, длина — 45 — 41 тд.
II степень недоношенности. Родоразрешение происходит на сроке 32 — 35 недель гестации; масса тела ребенка при рождении составляет 2001 — 2500 г, длина — 40 — 36 тд.
III степень недоношенности. Родоразрешение происходит на сроке 31 — 28 недель гестации; масса тела ребенка при рождении составляет 1500 — 1001 г, длина — 35 — 30 тд.
IV степень недоношенности. Родоразрешение происходит ранее 28 недель гестации; масса тела ребенка при рождении составляет менее 1000 г, длина — менее 30 тд В отношении таких детей используется термин «недоношенные с экстремально низкой массой тела».
Симптомы
Для недоношенных детей характерен ряд клинических признаков, выраженность которых коррелирует со степенью недоношенности.
Глубоко недоношенные дети, имеющие массу тела гипотрофия II-II степени), телосложение ребенка непропорциональное (голова большая и составляет примерно 1/3 от длины тела, конечности относительно короткие). Живот большой, распластанный с явно заметным расхождением прямых мышц, пупок расположен в нижней части живота.
У глубоко недоношенных детей все роднички и швы черепа открыты, черепные кости податливые, мозговой череп преобладает над лицевым. Характерно недоразвитие ушных раковин, слабое развитие ногтей (ногтевые пластинки не доходят до кончиков пальцев), слабая пигментация сосков и околососковых кружков. Половые органы у недоношенных детей недоразвиты: у девочек отмечается зияние половой щели, у мальчиков – неопущение яичек в мошонку (крипторхизм).
Гиперкалиемия. Метеоризм. Судороги. Тремор. Тремор подбородка.
Анатомия и патанатомия
Недоношенность определяется не столько антропометрическими показателями, сколько морфофункциональной незрелостью жизненно важных органов и систем организма.
Характерными особенностями органов дыхания у недоношенных детей являются узость верхних дыхательных путей, высокое стояние диафрагмы, податливость грудной клетки, перпендикулярное расположение ребер относительно грудины. Данные морфологические особенности недоношенных детей обусловливают поверхностное, частое, ослабленное дыхание (40-70 в мин. ), склонность к апноэ длительностью 5-10 секунд (апноэ недоношенных). Вследствие недоразвития эластической ткани легких, незрелости альвеол, сниженного содержания сурфактанта у недоношенных детей легко возникает синдром дыхательных расстройств (застойные пневмонии, респираторный дистресс-синдром).
Незрелость сердечно-сосудистой системы характеризуется лабильностью пульса, тахикардией 120-180 в мин. , приглушенностью сердечных тонов, артериальной гипотонией (55-65/20-30 мм ). При наличии врожденных пороков сердца (открытого Боталлова протока, открытого овального окна) могут выслушиваться шумы. Вследствие повышенной ломкости и проницаемости сосудистых стенок легко возникают кровоизлияния (подкожные, во внутренние органы, в мозг).
Морфологическими признаками незрелости ЦНС у недоношенных детей служат слабая дифференцировка серого и белого вещества, сглаженность борозд мозга, неполная миелинизация нервных волокон, обедненная васкуляризация подкорковых зон. Мышечный тонус у недоношенных детей слабый, физиологические рефлексы и двигательная активность снижены, реакция на раздражители замедлена, терморегуляция нарушена, имеется склонность как к гипо-, так и гипертермии. В первые 2-3 недели у недоношенного ребенка могут возникать преходящий нистагм и косоглазие, тремор, вздрагивания, клонус стоп.
У недоношенных детей отмечается функциональная незрелость всех отделов желудочно-кишечного тракта и низкая ферментовыделительная активность. В связи с этим недоношенные дети предрасположены к срыгиваниям, развитию метеоризма, дисбактериоза. Желтуха у недоношенных детей выражена интенсивнее и сохраняется дольше, чем у доношенных новорожденных. Вследствие незрелости ферментных систем печени, повышенной проницаемости гематоэнцефалического барьера и бурного распада эритроцитов у недоношенных детей может легко развиваться билирубиновая энцефалопатия.
Функциональная незрелость почек у недоношенных детей приводит к изменению электролитного баланса (гипокальциемии, гипомагниемии, гипернатриемии, гиперкалиемии), декомпенсированному метаболическому ацидозу, склонности к возникновению отеков и быстрому обезвоживанию при неадекватном уходе.
Деятельность эндокринной системы характеризуется задержкой становления циркадного ритма выделения гормонов, быстрым истощением желез. У недоношенных детей отмечается низкий синтез катехоламинов, часто развивается транзиторный гипотиреоз, в первые дни жизни редко проявляется половой криз (физиологический мастит, физиологический вульвовагинит у девочек).
У недоношенных детей более быстрыми темпами, чем у доношенных, развивается ранняя анемия, имеется повышенный риск развития септицемии (сепсиса) и септикопиемии (гнойного менингита, остеомиелита, язвенно-некротического энтероколита).
В течение первого года жизни нарастание массы и длины тела у недоношенных детей происходит очень интенсивно. Однако по антропометрическим показателям недоношенные дети догоняют рожденных в срок сверстников только к 2-3 годам (иногда к 5-6 годам). Отставание в психомоторном и речевом развитии у недоношенных детей зависит от степени недоношенности и сопутствующей патологии. При благоприятном сценарии развития недоношенного ребенка выравнивание происходит на 2-ом году жизни.
Дальнейшее физическое и психомоторное развитие недоношенных детей может идти наравне со сверстниками или запаздывать.
Среди недоношенных детей чаще, чем среди доношенных сверстников встречаются неврологические нарушения: астено-вегетативный синдром, гидроцефалия, судорожный синдром, вегето-сосудистая дистония, детский церебральный паралич, гиперактивность, функциональная дислалия либо дизартрия. Почти у трети недоношенных детей обнаруживается патология органа зрения – близорукость и астигматизм различной степени выраженности, глаукома, косоглазие, отслойка сетчатки, атрофия зрительного нерва. Недоношенные дети склонны к частым повторным ОРВИ, отитам, на фоне чего может развиваться тугоухость.
Женщины, родившиеся недоношенными, во взрослой жизни часто страдают нарушениями менструального цикла, признаками полового инфантилизма; у них может отмечаться угроза самопроизвольного прерывания беременности и преждевременных родов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
