Нейропатия седалищного нерва синдром грушевидной мышцы

Седалищный нерв — наиболее протяженный нерв в человеческом организме. Всего в теле человека насчитывается 2 седалищных нерва, каждый из которых образуется путем объединения волокон последних двух поясничных (L4 и L5) и первых трех крестцовых (S1, S2 и S3) нервных корешков спинного мозга. Проще говоря, седалищный нерв берет свое начало на пяти разных уровнях спинного мозга в пояснично-крестцовом отделе позвоночника, который принимает на себя основную осевую нагрузку в процессе жизнедеятельности человека.
Радикулопатия — это поражение корешков пояснично-крестцового отдела позвоночника, которое проявляется болями и нарушением чувствительности, а также снижением мышечной силы.
Радикулит, ишиас — устаревшие термины, применявшиеся ранее относительно понятия радикулопатии. Ишиас имеет и другое название, полностью сходное по своему значению, — нейропатия седалищного нерва.
Причины нейропатии седалищного нерва
Причиной поражения седалищного нерва может выступать ущемление (сдавливание, раздражение) межпозвонковой грыжей, спазмом грушевидной мышцы, большой ягодичной мышцы.
Основными причинами воспаления седалищного нерва могут являться переохлаждение, заболевания позвоночника, травмы позвоночника, воспаления суставов, сахарный диабет, тяжелые физические нагрузки, различные инфекции.
Синдром грушевидной мышцы
В некоторых случаях первопричиной нейропатии седалищного нерва может служить синдром грушевидной мышцы. Эта мышца располагается под большой ягодичной мышцей, а седалищный нерв проходит под ней или через нее. При данном синдроме характерно растяжение или раздражение седалищного нерва грушевидной мышцей. Боль чаще всего связанна с рефлекторным спазмом грушевидной мышцы, в результате которого может произойти растяжение или раздражение седалищного нерва. Причин спазма грушевидной мышцы много, одной из которых может быть поясничный остеохондроз (пояснично-крестцовый остеохондроз).
Симптомы радикулопатии:
-
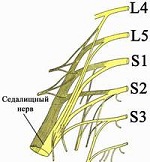 Поражение L4 – боли в передних отделах бедра, по внутренней поверхности коленного сустава и голени, гиперестезия по передней поверхности бедра и голени, слабость сгибателей голени и приведения бедра, коленный рефлекс снижается, ахиллов сохранен.
Поражение L4 – боли в передних отделах бедра, по внутренней поверхности коленного сустава и голени, гиперестезия по передней поверхности бедра и голени, слабость сгибателей голени и приведения бедра, коленный рефлекс снижается, ахиллов сохранен. - Поражение L5 – боли по ходу седалищного нерва с иррадиацией в первый палец стопы, гипестезия на тыле большого пальца стопы, по передненаружной поверхности голени, слабость тыльного сгибания основной фаланги 1 пальца – невозможно стать на пятку.
- S1 – боль по ходу седалищного нерва, иррадиируют в пятку и 3 – 5 пальцы, гипестезия по задне-наружной поверхности голени, слабость пальцев и всей стопы, угасает ахиллов рефлекс.
Диагностика нейропатии седалищного нерва
Диагноз ставят на основании характерных признаков заболевания, рентгенологических исследований – рентгенографии, компьютерной томографии, магнитно-резонансной томографии.
Лечение нейропатии седалищного нерва
В острой стадии назначают нестероидные противовоспалительные препараты – иньекционно (внутривенно, внутримышечно), блокады, аналгетические смеси капельно, габапентины, антиоксиданты, сосудистую терапию, витамины группы В, миорелаксанты, антихолинэстеразные препараты, используют наружно мази, гели, сухое тепло, корсетирование. Применяют также физиотерапевтические процедуры – диадинамические токи, электрофорез, магнитотерапию, дарсонваль, миотон, амплипульс, рефлексотерапию, лазеротерапию, водолечение, гимнастику, массаж, мануальную терапию. При неэффективности консервативного лечения и наличия грыжи диска с компремацией корешка проводится нейрохирургическое лечение. Объем оперативного лечения – индивидуален. Очень большое значение имеют лечебная физкультура, массаж, аквааэробика, подводное вытяжение, плавание. Эти мероприятия важны в целях предупреждения осложнений (особенно при длительном заболевании) в виде мышечных и сухожильных контрактур, а также развития тугоподвижности в суставах.
Профилактика
Профилактика радикулопатии заключается в укреплении мышц спины. Для того, чтобы предупредить ишиас, нужно:
- держать спину прямо: ходить с прямой спиной, не сидеть, сильно наклонившись вперед;
- при сидячей работе часто вставать и ходить по комнате;
- регулярно делать физические упражнения для укрепления мышц спины;
- не поднимать тяжестей;
- не переохлаждаться;
- женщинам, особенно, уже имеющим периодически возникающие боли в спине, не стоит носить обувь на высоких каблуках.
Неврология цены
| Приемы и консультации | |
| Прием врача-невролога первичный | 2 000 |
| Прием врача-невролога повторный | 1 815 |
| Прием врача-невролога по результатам исследования с составлением схемы лечения | 2 300 |
| Прием врача-невролога, к.м.н., первичный | 2 300 |
| Прием врача-невролога, к.м.н., повторный | 1 980 |
| Прием врача-невролога, к.м.н. по результатам исследования с составлением схемы лечения | 2 550 |
| Прием врача-невролога, д.м.н., первичный | 2 700 |
| Прием врача-невролога, д.м.н., повторный | 2 310 |
| Прием врача-невролога, д.м.н. по результатам исследования с составлением схемы лечения | 3 000 |
Источник
РпÑоÑлой пÑбликаÑии бÑла деÑалÑно ÑазобÑана анаÑомиÑ, ÑÑнкÑиÑ, ÑÑиггеÑнÑе ÑоÑки и Ð·Ð¾Ð½Ñ Ð¾ÑÑажÑнной боли гÑÑÑевидной мÑÑÑÑ. Ð ÑÑом поÑÑе Ð¼Ñ Ð¿Ð¾Ð´Ñобно ÑаÑÑмоÑÑим ÑиндÑом гÑÑÑевидной мÑÑÑÑ Ð¸ ÑÑемление ÑедалиÑного неÑва.
СиндÑом гÑÑÑевидной мÑÑÑÑ Ð¸ болевÑе оÑÑÑениÑ
СиндÑом гÑÑÑевидной мÑÑÑÑ Ð¼Ð¾Ð¶ÐµÑ ÑопÑовождаÑÑÑÑ Ð±Ð¾Ð»ÑÑ Ð¸ паÑеÑÑезией, Ñ.е. ÑаÑÑÑойÑÑвом ÑÑвÑÑвиÑелÑноÑÑи, напÑимеÑ, оÑÑÑением жжениÑ, ползанÑÑ Ð¼ÑÑаÑек, покалÑванием в поÑÑниÑе, Ð¿Ð°Ñ Ñ, пÑомежноÑÑи, ÑгодиÑе, ÑазобедÑенном ÑÑÑÑаве, по задней повеÑÑ Ð½Ð¾ÑÑи бедÑа, голени и ÑÑопÑ, а Ñакже в пÑÑмой киÑке во вÑÐµÐ¼Ñ Ð´ÐµÑекаÑии. СимпÑÐ¾Ð¼Ñ ÑÑиливаÑÑÑÑ Ð² положении ÑидÑ, а Ñакже в ÑезÑлÑÑаÑе избÑÑоÑной акÑивноÑÑи. ÐÑоме Ñого могÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÑÑ Ð¾ÑÑк поÑажÑнной конеÑноÑÑи, половÑе ÑаÑÑÑÑойÑÑва, болезненноÑÑÑ Ð² облаÑÑи наÑÑжнÑÑ Ð¿Ð¾Ð»Ð¾Ð²ÑÑ Ð¾Ñганов, импоÑенÑÐ¸Ñ Ñ Ð¼ÑжÑин.
РекомендÑем к пÑоÑмоÑÑÑ
ÐÑинÑÑо ÑÑиÑаÑÑ, ÑÑо в возникновении ÑиндÑома гÑÑÑевидной мÑÑÑÑ Ð¼Ð¾Ð³ÑÑ Ð²Ð½Ð¾ÑиÑÑ Ð²ÐºÐ»Ð°Ð´:
— миоÑаÑÑиалÑнÑй боли, иÑÑ
одÑÑие из ÑÑиггеÑнÑÑ
ÑоÑек в гÑÑÑевидной мÑÑÑе;
— ÑÑемление неÑвов или ÑоÑÑдов в болÑÑом ÑедалиÑном оÑвеÑÑÑии;
— ÑмеÑение и наÑÑÑении ÑÑнкÑии кÑеÑÑÑово-подвздоÑного ÑÑÑÑава, когда ÑÑойкое напÑÑжение мÑÑÑÑ, вÑзванное ÑÑиггеÑнÑми ÑоÑками, Ð¼Ð¾Ð¶ÐµÑ ÑпоÑобÑÑвоваÑÑ ÑмеÑÐµÐ½Ð¸Ñ ÐºÑеÑÑÑово-подвздоÑнго ÑÑÑÑава, а наÑÑÑение ÑÑнкÑии ÑÑÑÑава пÑовоÑиÑÑÐµÑ Ð´Ð»Ð¸ÑелÑное ÑÑÑеÑÑвование ÑÑиггеÑов в гÑÑÑевидной мÑÑÑÑ. Ð ÑÑой ÑиÑÑаÑии необÑ
одимо пÑоводиÑÑ ÐºÐ¾ÑÑекÑÐ¸Ñ Ð¾Ð±Ð¾Ð¸Ñ
ÑоÑÑоÑний.
Рположении ÑÐ¸Ð´Ñ Ñеловек Ñ ÑиндÑомом гÑÑÑевидной мÑÑÑÑ Ð¾Ð±ÑÑно еÑÐ·Ð°ÐµÑ Ð¸ ÑаÑÑо менÑÐµÑ Ð¿Ð¾Ð·Ñ. У него могÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½ÑÑÑ ÑÑÑдноÑÑи пÑи попÑÑке закинÑÑÑ Ð¿Ð¾ÑажÑннÑÑ Ð½Ð¾Ð³Ñ Ð½Ð° непоÑажÑннÑÑ.
Рположении лÑжа на Ñпине, ÑаÑÑлабивÑиÑÑ, можно вÑÑвиÑÑ ÑÑойкÑÑ Ð½Ð°ÑÑжнÑÑ ÑоÑаÑÐ¸Ñ Ð±ÐµÐ´Ñа поÑажÑнной ноги.

ÐÑи попÑÑке поднÑÑÑ Ð²ÑпÑÑмленнÑÑ Ð½Ð¾Ð³Ñ Ð¾ÑмеÑаеÑÑÑ Ð¾Ð³ÑаниÑение ÑÑой ÑпоÑобноÑÑи на поÑажÑнной ÑÑоÑоне.
СиндÑом гÑÑÑевидной мÑÑÑÑ Ð¸ ÑÑемление ÑедалиÑного неÑва
СÑÑеÑÑвÑÐµÑ 4 ваÑианÑа вÑÑ Ð¾Ð´Ð° ÑаÑÑей ÑедалиÑного неÑва из полоÑÑи Ñаза.
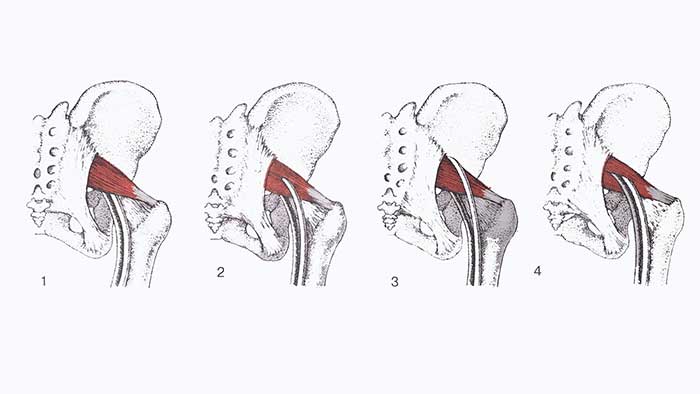
1. Ðаиболее ÑаÑпÑоÑÑÑанÑннÑй пÑÑÑ Ð¿ÑоÑ
Ð¾Ð¶Ð´ÐµÐ½Ð¸Ñ ÑедалиÑного неÑва ÑпеÑеди Ð¾Ñ Ð³ÑÑÑевидной мÑÑÑÑ Ð¸ кÑаем болÑÑого ÑедалиÑного оÑвеÑÑÑиÑ. ÐÑÑÑеÑаеÑÑÑ Ð² 85% ÑлÑÑаев.
2. ÐалобеÑÑÐ¾Ð²Ð°Ñ ÑаÑÑÑ ÑедалиÑного неÑва пÑоÑ
Ð¾Ð´Ð¸Ñ ÑÐºÐ²Ð¾Ð·Ñ Ð³ÑÑÑевиднÑÑ Ð¼ÑÑÑÑ, а болÑÑебеÑÑÐ¾Ð²Ð°Ñ ÑаÑÑÑ Ð²ÑÑ
Ð¾Ð´Ð¸Ñ ÑпеÑеди Ð¾Ñ Ð¼ÑÑÑÑ. ÐÑÑÑеÑаеÑÑÑ Ð² 10% ÑлÑÑаев.
3. ÐалобеÑÑÐ¾Ð²Ð°Ñ ÑаÑÑÑ ÑедалиÑного неÑва Ð´ÐµÐ»Ð°ÐµÑ Ð¿ÐµÑÐ»Ñ ÑвеÑÑ
Ñ Ð¸ заÑем позади мÑÑÑÑ, а болÑÑебеÑÑÐ¾Ð²Ð°Ñ ÑаÑÑÑ Ð¿ÑоÑ
Ð¾Ð´Ð¸Ñ Ð²Ð¿ÐµÑеди неÑ. ÐÑÑÑеÑаеÑÑÑ Ð² 2-3% ÑлÑÑаев.
4. РмалобеÑÑоваÑ, и болÑÑебеÑÑÐ¾Ð²Ð°Ñ ÑаÑÑÑ ÑедалиÑного неÑва пÑоÑ
одÑÑ ÑеÑез гÑÑÑевиднÑÑ Ð¼ÑÑÑÑ. ÐÑÑÑеÑаеÑÑÑ Ð¼ÐµÐ½ÐµÐµ Ñем в 1% ÑлÑÑаев.
СледÑÐµÑ Ð¾ÑмеÑиÑÑ, ÑÑо наименее вÑÑÑеÑаÑÑиеÑÑ Ð²Ð°ÑианÑÑ ÑаÑÐ¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ñ ÑедалиÑного неÑва, пÑи коÑоÑÑÑ Ð¾Ð´Ð½Ð° или обе веÑви пÑÐ¾Ñ Ð¾Ð´ÑÑ ÑÐºÐ²Ð¾Ð·Ñ Ð³ÑÑÑевиднÑÑ Ð¼ÑÑÑÑ ÑвлÑÑÑÑÑ Ð±Ð¾Ð»ÐµÐµ благопÑиÑÑнÑми в вопÑоÑе ÑдавлениÑ, Ñем наиболее ÑаÑпÑоÑÑÑанÑннÑй пÑÑÑ, Ñ.к. коÑÑнÑе и ÑвÑзоÑнÑе кÑÐ°Ñ Ð±Ð¾Ð»ÑÑого ÑедалиÑного оÑвеÑÑÑÐ¸Ñ Ð¾ÐºÐ°Ð·ÑваÑÑ Ð±Ð¾Ð»ÐµÐµ инÑенÑивное Ð¼ÐµÑ Ð°Ð½Ð¸ÑеÑкое воздейÑÑвие на неÑв, Ñем более ÑлаÑÑиÑнÑе мÑÑеÑнÑе пÑÑки.
СиндÑом гÑÑÑевидной мÑÑÑÑ Ð¸ леÑебнÑе ÑпÑажнениÑ
СÑÑеÑÑвÑÐµÑ Ð¿ÑоÑÑое ÑпÑажнение, коÑоÑое ÑвлÑеÑÑÑ Ð¸ диагноÑÑиÑеÑким Ð´Ð»Ñ Ð¾Ð¿ÑÐµÐ´ÐµÐ»ÐµÐ½Ð¸Ñ ÑÑиггеÑнÑÑ ÑоÑек в гÑÑÑевидной мÑÑÑе и леÑебнÑм. Рположении ÑÐ¸Ð´Ñ Ð²Ð¾Ð·ÑмиÑе маÑÑажнÑй мÑÑ Ð¸, закинÑв Ð¾Ð´Ð½Ñ Ð½Ð¾Ð³Ñ Ð½Ð° дÑÑгÑÑ, подложиÑе его под облаÑÑÑ Ð³ÑÑÑевидной мÑÑÑÑ Ð½Ð° ÑÑоÑоне ноги, ÑаÑположенной ÑвеÑÑ Ñ.

СделайÑе неÑколÑко движений Ñазом впÑаво-влево по линии ÑаÑÐ¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ñ Ð³ÑÑÑевидной мÑÑÑÑ Ð¾Ñ ÐºÑеÑÑÑа до ÑазобедÑенного ÑÑÑÑава. ÐÑи налиÑии ÑÑиггеÑов в гÑÑÑевидной мÑÑÑе Ð²Ñ Ð¿Ð¾ÑÑвÑÑвÑеÑе вÑÑаженнÑÑ Ð±Ð¾Ð»ÐµÐ·Ð½ÐµÐ½Ð½Ð¾ÑÑÑ Ð² ÑÑой облаÑÑи. ÐÑÑÑеÑÑвлÑйÑе ÑегÑлÑÑнÑÑ Ð¿ÑокаÑÐºÑ ÑÑой облаÑÑи на маÑÑажном мÑÑе по вÑем напÑавлениÑм, а заÑем вÑполниÑе одно из доÑÑÑпнÑÑ ÑпÑажнений Ð´Ð»Ñ ÐµÑÑ Ð±Ð¾Ð»ÑÑего вÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð³ÑÑÑевидной мÑÑÑÑ.
СамÑм пÑоÑÑÑм и доÑÑÑпнÑм ÐºÐ°Ð¶Ð´Ð¾Ð¼Ñ ÑпÑажнением ÑвлÑеÑÑÑ Ð¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ðµ лÑжа на Ñпине Ñ Ð¿ÐµÑекинÑÑой поÑажÑнной ногой, ÑогнÑÑой под 90 гÑадÑÑов в ÑазобедÑенном ÑÑÑÑаве. ÐоÑÑавив ÑÑÐ¾Ð¿Ñ Ð¿Ð¾ÑажÑнной ноги на колено вÑпÑÑмленной ноги, Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ положиÑÑ Ð¿ÑоÑивоположнÑÑ ÑÑÐºÑ Ð½Ð° колено ÑогнÑÑой ноги и ÑÑнÑÑÑ Ð½Ð¾Ð³Ñ Ð²Ð½Ð¸Ð·, ÑглÑблÑÑ Ð¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ðµ Ñ ÐºÐ°Ð¶Ð´Ñм оÑеÑеднÑм медленнÑм вÑÐ´Ð¾Ñ Ð¾Ð¼.

ÐÑа позиÑÐ¸Ñ Ð¿Ð¾Ð¼Ð¸Ð¼Ð¾ вÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð³ÑÑÑевидной мÑÑÑÑ Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¸ÑполÑзована Ð´Ð»Ñ Ð¼Ð¾Ð±Ð¸Ð»Ð¸Ð·Ð°Ñии кÑеÑÑÑово-подвздоÑного ÑÑÑÑава Ñ Ñ Ð°ÑакÑеÑнÑм ÑелÑком. ÐоÑле вÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð¼ÑÑÑÑ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ вÑполниÑÑ Ð½ÐµÑколÑко акÑивнÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ð¹, вклÑÑаÑÑÐ¸Ñ Ð² ÑабоÑÑ Ð³ÑÑÑевиднÑÑ Ð¼ÑÑÑÑ.
ÐÑÑ Ð¾Ð´Ð½Ð¸Ð¼ ÑпÑажнением ÑвлÑеÑÑÑ Ð¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ðµ лÑжа на Ñпине Ñ Ð·Ð°Ð²ÐµÐ´Ñнной голенÑÑ Ð¿Ð¾ÑажÑнной ноги на бедÑо здоÑовой.

РваÑианÑÑ ÑÑого же ÑпÑажнениÑ: ÑидÑ, коÑоÑÑй бÑл пÑодемонÑÑÑиÑован вÑÑе и ÑÑоÑ.
Также Ð´Ð»Ñ Ð²ÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð³ÑÑÑевидной мÑÑÑÑ Ð¼Ð¾Ð³ÑÑ Ð±ÑÑÑ Ð¸ÑполÑÐ·Ð¾Ð²Ð°Ð½Ñ Ñакие ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¸Ð· Ñ Ð°ÑÑ Ð°-йоги, как маÑиÑиаÑана

и аÑÐ´Ñ Ð° маÑÑиендÑаÑана, в коÑоÑÑÑ Ð²ÑÑÑжение пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð½Ð° ÑÑоÑоне ÑогнÑÑой ноги.

Ðдним из ÑамÑÑ ÑÑÑекÑивнÑÑ ÑпÑажнений Ð´Ð»Ñ Ð²ÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð³ÑÑÑевидной мÑÑÑÑ, ÑвлÑеÑÑÑ Ð°Ð³Ð½Ð¸ ÑÑÐ°Ð¼Ð±Ñ Ð°Ñана — аÑана Ñ Ð°ÑÑ Ð°-йоги. Рней пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð¾Ð´Ð½Ð¾Ð²Ñеменное моÑное двÑÑÑоÑоннее вÑÑÑжение гÑÑÑевиднÑÑ Ð¼ÑÑÑ.

ÐÐ»Ñ ÑÑÑÑÐ°Ð½ÐµÐ½Ð¸Ñ Ð´Ð»Ð¸ÑелÑно ÑÑÑеÑÑвÑÑÑÐ¸Ñ Ð²ÑеднÑÑ ÑакÑоÑов, вÑзÑваÑÑÐ¸Ñ Ð¾Ð±ÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ ÑÑиггеÑнÑÑ ÑоÑек в гÑÑÑевидной мÑÑÑÑ Ð¸ ÑазвиÑÐ¸Ñ ÑиндÑома гÑÑÑевидной мÑÑÑÑ ÑледÑÐµÑ Ð¾ÑнеÑÑи:
— коÑÑекÑÐ¸Ñ ÑÑнкÑионалÑного Ñколиоза, вÑзванного неÑавенÑÑвом Ð´Ð»Ð¸Ð½Ñ Ð½Ð¸Ð¶Ð½Ð¸Ñ
конеÑноÑÑей или ÑменÑÑением ÑазмеÑов одной Ð¿Ð¾Ð»Ð¾Ð²Ð¸Ð½Ñ Ñаза;
— коÑÑекÑÐ¸Ñ Ð¿ÐµÑегÑÑзок, вÑзваннÑÑ
ÑазлиÑнÑми позами, напÑимеÑ, во вÑÐµÐ¼Ñ Ñна на Ð±Ð¾ÐºÑ Ð½ÐµÐ¾Ð±Ñ
одимо ÑаÑполагаÑÑ Ð¿Ð¾Ð´ÑÑÐºÑ Ð¼ÐµÐ¶Ð´Ñ Ð½Ð¾Ð³, ÑÑÐ¾Ð±Ñ Ð¸Ð·Ð±ÐµÐ¶Ð°ÑÑ Ð´Ð»Ð¸ÑелÑного наÑÑÐ¶ÐµÐ½Ð¸Ñ Ð³ÑÑÑевидной мÑÑÑÑ;
— меÑ
аниÑеÑкие пеÑегÑÑзки в ÑезÑлÑÑаÑе длиÑелÑного ÑÐ¸Ð´ÐµÐ½Ð¸Ñ Ð² кÑеÑле маÑÐ¸Ð½Ñ Ð¸Ð»Ð¸ возле ÑабоÑего ÑÑола а Ñакже избÑÑоÑной ÑпоÑÑивной акÑивноÑÑи во вÑÐµÐ¼Ñ Ð·Ð°Ð½ÑÑий болÑÑим ÑенниÑом, длиÑелÑнÑм бегом, ÑÑÑболом, волейболом и дÑÑгими.
РекомендÑем поÑмоÑÑеÑÑ
ÐеÑейÑи к дÑÑгим инÑеÑеÑнÑм ÑÑаÑÑÑм
Источник
Нейропатия седалищного нерва. Признаки и диагностика нейропатии седалищного нерва.Седалищный нерв возникает из вентральных ветвей L4-L5 спинномозговых нервов, которые на пути от пояснично-крестцового ствола сливаются с ветвями S1-S3 нервов. Проходя вдоль внутренней стенки таза, он выходит через седалищную вырезку и проходит под грушевидной мышцей, где лежит между седалищным бугром и большим вертелом бедренной кости. Оставаясь на этой глубине, он спускается в бедро и проксимальнее колена делится на малоберцовый и большеберцовый нервы. Сам седалищный нерв явно разделен на два ствола: медиальный, в который входят ветви L4-S3 и который дает начало большеберцовому нерву, и латеральный, образованный за счет L4-S2 и дающий начало общему малоберцовому нерву. Сам седалищный нерв не имеет чувствительных ветвей. Латеральный ствол обеспечивает иннервацию короткой головки двуглавой мышцы бедра, медиальный ствол иннервирует полусухожильную, полуперепончатую мышцы и длинную головку двуглавой мышцы бедра, а с помощью запирательного нерва иннервируется большая приводящая мышца. Этиология. Большинство нейропатий седалищного нерва, независимо от того, поражены ягодицы или бедро, развивается в результате травмы. Нейропатий седалищного нерва, связанные с травмой, по частоте возникновения уступают, вероятно, лишь нейропатиям малоберцового нерва, вызванным этой же причиной. Сюда входят нейропатий, обусловленные повреждением костей таза, переломами бедренной кости или огнестрельными ранениями. Инъекционные повреждения больше не являются такой частой причиной нейропатий, как в прошлом, а частота компрессионных повреждений растет, и они часто возникают при длительной иммобилизации, что наблюдается при различных оперативных вмешательствах (например, аорто-коронарном шунтировании). К смешанным причинам относится ущемление нерва сжимающими фиброзными тяжами, локальными гематомами или опухолями. Необходимо упомянуть так называемый синдром грушевидной мышцы. До настоящего времени имеется мало случаев, которые точно подтверждают предполагаемый патогенез этого синдрома — компрессию седалищного нерва лежащей поверх него грушевидной мышцей, хотя этот синдром остается частым клиническим диагнозом. Точечная болезненность седалищного нерва на уровне грушевидной мышцы может наблюдаться также у пациентов, страдающих от плексопатий или пояснично-крестцовых радикулопатий, и необязательно подтверждает патологическую компрессию седалищного нерва грушевидной мышцей. Клиническая картина нейропатии седалищного нерваАнамнез. Поражения всего нерва, которые, к счастью, встречаются нечасто, связаны с параличом подколенных мышц и всех мышц ниже колена. Снижение чувствительности наблюдается в зонах иннервации большеберцового и малоберцового нервов. Частичные поражения, особенно латерального ствола, часто проявляются свисанием стопы.
Клиническое обследование при нейропатии седалищного нерва— Неврологическое. Хотя могут наблюдаться различной степени выраженности параличи мышц, иннервируемых как медиальным, так и латеральным стволами, наиболее частыми клиническими проявлениями являются изменения со стороны мышц, иннервируемых латеральным стволом. Изменения чувствительности различны, но ограничены зоной распространения чувствительных ветвей малоберцового и большеберцового нервов. Могут быть снижены или отсутствовать рефлексы растяжения подколенных мышц и ахиллова сухожилия. — Общее. Пальпация по ходу седалищного нерва может выявить объемные образования или точки локальной болезненности и чувствительности, что, как уже упоминалось раньше, полностью не исключает наличие проксимальных поражений. Дифференциальный диагноз. Необходимо тщательно проверить, не маскируется ли радикулопатия (особенно сегментов L5-S1) под нейропатию седалищного нерва. Тест подъема выпрямленной ноги (симптом Ласега), часто положительный при радикулопатиях, может также быть положительным в случаях плексопатий пояснично-крестцового сплетения, как и при нейропатий седалищного нерва. Однако при подозрении на нейропатию седалищного нерва показано тщательное обследование прямой кишки и тазовых органов, поскольку другими способами невозможно определить вовлечение в патологический процесс крестцового сплетения за счет массивных образований тазовых органов. И наконец, необходимо помнить о возможности наличия изолированных нейропатий общего малоберцового и большеберцового нервов. Обследование при нейропатии седалищного нерваЭлектродиагностика. Как тест стимуляции нерва (NSS), так и ЭМГ помогают отличить мононейропатии седалищного нерва от радикулопатий L5-S2 или плексопатий, но требуется тщательный скрининг параспинальных и ягодичных мышц. Однако, поскольку латеральный ствол седалищного нерва вовлекается в патологический процесс наиболее часто, данные ЭМГ могут продемонстрировать схожие результаты. При некоторых мононейропатиях седалищного нерва нередко встречаются аномальные результаты исследования двигательной и чувствительной функции малоберцового нерва при нормальных результатах исследования большеберцового нерва. Визуализирующие методы. В тех случаях, когда нельзя исключить радикулопатии и плексопатии, ценную информацию можно получить с помощью дальнейших неврологических исследований. Кроме того, в тех случаях, когда обнаруживается поражение только седалищного нерва, МРТ с гадолинием позволяет эффективно проследить ход этого нерва и определить фокальные аномалии. Учебное видео анатомии поясничного сплетенияПри проблемах с просмотром скачайте видео со страницы Здесь — Вернуться в оглавление раздела «Неврология.» Оглавление темы «Патология переферической нервной системы.»: |
Источник

