Нефробластома левой почки код по мкб
Лечение: целью терапии должна быть гарантия достаточно локального и системного контроля.
Немедикаментозное лечение: режим, диета по показаниям.
Медикаментозное лечение (SIOP; институт детской онкологии ОНЦ РАМН, NWTS, отделение детской онкологии КазНИИОиР): при лекарственном лечении больных с нефробластомой с успехом используют винкристин, дактиномицин, адриамицин, циклофосфамид, ифосфамид, карбоплатин, этопозид.
При 1 стадии: оперативное вмешательство с последующим проведение 3-4 цикла ХТ по схеме:
— винкристин — 1,5 мг/м2; 1, 8, 15 дни;
— дактиномицин — 1000 мкг/м2, 1 день (или циклофосфамид — 600 мг/м2, 1 и 8 день).
При 2 стадии: предоперационная химиотерапия: 2 цикла с 3-х нед. перерывами:
— винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15 дни;
— дактиномицин: 500-1000 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1 день.
Если к 15-му дню опухоль уменьшится менее чем на 50%, а так же при отсутствии космогена, то возможно добавление адриамицина: 40 мг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1 день (при отсутствии космогена) и 15 день (если к 15-му дню опухоль уменьшилась менее чем на 50%).
Данные Студии Национального исследования опухоли Вильмса-3 утверждает, что добавление циклофосфамида увеличивает уровень выживаемости.
У детей до 1 года лечение начинается с операции. В редких случаях — при неудалимой опухоли или наличие отдалённых метастазов – может быть проведен цикл предоперационной химиотерапии. При этом дозы лекарств уменьшаются на 50% и более (во всех случаях у детей до 1 года — подход терапии индивидуальный).
Оперативное лечение — трансперитонеальная нефроуретерэктомия: проведение тщательной ревизии органов брюшной полости (печень, лимфатические узлы забрюшинного пространства и второй почки) и при необходимости выполнение биопсии.
При небольших размерах опухоли – до 3,0-4,0 см, и локализации процесса в полюса почки, без повреждения ЧЛС — возможно проведение резекции почки (органосохранная) со срочным гистологическим исследованием краев резекции.
Послеопреационная химиотерапия: назначается через 7-10 дней после операции, получив гистологическое (+иммуногистохимическое) заключение.
При 1-2 стадии заболевания химиотерапия проводится по следующей схеме:
— винкристин — 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15 дни;
— дактиномицин — 500-1000 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1-й день;
± адриамицин — 30 мг/м2, 4-й день или циклофосфамид — 600 мг/м2.
Всего проводится 6 циклов с 3-х недельными перерывами.
При 3-4 стадии заболевания лечение начинается с неоадъювантной химиотерапии по следующей схеме:
винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15, 22, 29, 36 дни;
дактиномицин: 1200 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1-й и 22-й день;
адриамицин: 50 мг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) на 1-й и 22-й день.
При неэффективности проводится ХТ по схеме:
— этопозид: 100 мг/м2 – 1-5, 22-26 дни;
— ифосфамид: 1800 мг/м2 на фоне месны – 1 -5, 22-26 дни.
При положительном клиническом эффекте проводится хирургическое лечение: нефруретрэктомия с ЛД.
Адъювантная ХТ назначается на 7-10 день после операции, после получения гистологического заключения и ИГХ исследования.
Схема ХТ:
винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1-й, 8-й дни;
дактиномицин: 1200 мкг/м2, в/в, капельно (на 400мл 0,9% изотонического раствора натрия хлорида) – 1-й день;
циклофосфамид: 600 мг/м2 – 1-й и 2-й день.
Всего 6 циклов с 3-х недельными перерывами.
У больных с неблагоприятным гистологическим вариантом проводится интенсивная ХТ:
Схема 1:
циклофосфамид: 400 мг/м2 – с 1-го по 5-й дни;
карбоплатин: 500 мг/м2 – 4-й день;
этопозид: 100 мг/м2 – 1с 1-го по 5-й дни.
Схема 2:
— ифосфамид: 1800 мг/м2 с месной- 1с 1-го по 5-й дни;
— карбоплатин: 500 мг/м2 – 4-й день;
— этопозид: 100 мг/м2 – с 1-го по 5-й дни.
Всего проводится 6 циклов с 3-х недельными перерывами.
При 5-й стадии заболевания (двусторонняя нефробластома): двухкомпонентная химиотерапия (винкристин+дактиномицин) + ЛТ по показаниям в СОД=16 гр.
При возможности проведения оперативного лечения экономное удаление образования.
Послеоперационная терапия проводится так же как при односторонней опухоли.
Тактика лечения при недостаточной эффективности химиотерапии, прогрессирование заболевания, или при рецидиве.
Применяются схемы VAB-6:
винбластин: 4 мг/м2, в/в – 1 день;
циклофосфамид: 600 мг/м2, в/в капельно – 1 день;
дактиномицин: 1000 мкг/м2,в/в, капельно — 1 день;
блеомицин: 6 мг/м2, в/в – 1, 2, 3 дни;
цисплатин: 50-100 мг/м2, в/в с гипергидратацией — 4-й день;
Или IE ± карбоплатин:
– ифосфамид: 1,5-2,5 г/м2, в/в, капельно, 1-5 дни, с месна: 1,0-1,5 г/м2 (при отсутствии ифосфамида, он может быть заменен на циклофосфамид — 400 мг/м2 – с 1-го по 5-й дни с месной);
– этопозид: 100 мг/м2, в/в капельно – с 1-го по 5-й дни;
± карбоплатин: 100 мг/м2 — с 1-го по 5-й дни, в/в, капельно.
При выявлении метастазов в лёгких, если после химиотерапии и оперативного вмешательства не достигается ремиссия, то на метастазы дополнительно проводится лучевая терапия в СОД=12 гр.
При стабилизации рецидива и одиночных метастазах возможно применение хирургического лечения:
– релапоротомия с удалением рецидива;
– торакотомия с прецизионным удалением и более расширенные варианты по удалению метастаза(ов) в лёгких.
Перечень лечебных мероприятий в рамках ВСМП:
— неоадъювантная, адъювантная химиотерапия;
— хирургическое лечение;
— лучевая терапия.
Послеоперационная лучевая терапия
Больным с 3 стадией заболевания при радикально выполненных операциях и любых морфологических вариантах опухоли проводится ЛТ на соответствующую поражению половину брюшной полости в СОД=10,8 гр. В случае нерадикальной операции или разрыве опухоли облучают всю брюшную полость в СОД= 10,8 гр с локальным воздеиствием на пораженную сторону до СОД=21,6 гр.
Больным с поражением лёгких проводится их облучение в СОД=12 гр. При остаточных метастазах в лёгких возможно дополнительное облучение зон поражения локальным путем.
Оперативное лечение — трансперитонеальная нефроуретерэктомия — проведение тщательной ревизии органов брюшной полости (печень, лимфатические узлы забрюшинного пространства и второй почки) и при необходимости выполнение биопсии.
При небольших размерах опухоли – до 3,0-4,0 см, и локализации процесса в полюса почки, без повреждения ЧЛС — возможно проведение резекции почки (органосохранная) со срочным гистологическим исследованием краев резекции.
Дальнейшее ведение:
1. Рентгенография через каждые 3 мес. — в первый год и через 6 мес. — второй год. В последующие 5 лет – через каждые 6мес. больным с метастазами в легких при первичной диагностике необходимо проведить КТ органов грудной клетки через такие же интервалы.
2. УЗИ брюшной полости в первые два года через такие же интервалы.
3. УЗИ брюшной полости в первые два года через каждые 3-6 мес., а в последующие 5 лет – через 6-9 мес.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
Оценка эффективности лечения по рекомендации ВОЗ, 1977 г.:
Критериями эффективности проведенного лечения является отсутствие рецидива основного процесса и отсутствие метастазирования в другие органы.
Источник
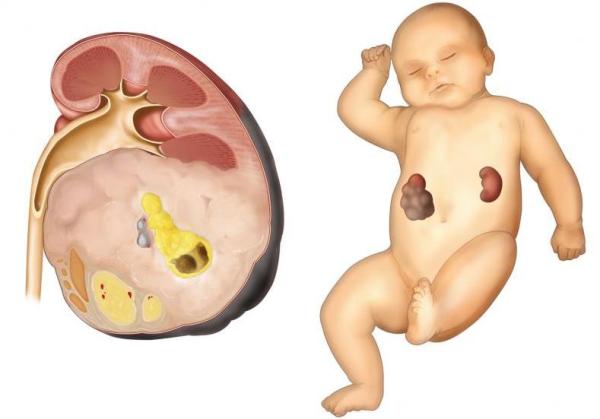
Патология почки, имеющая врожденный эмбриональный характер и злокачественное протекание, называется нефробластома. Этот тип рака почек возникает обычно у детей и является самым частым видом онкологии почек. Другие названия патологии: эмбриональная нефрома, аденосаркома почки и опухоль Вильмса.
Что такое нефробластома
Нефробластома – это аномальное новообразование в почке, для которого свойственно дизонтогенетическое проявление, диагностируемое, как правило, у детей, очень редко — у взрослых. Этому заболеванию подвержены дети младше 5 лет, 90% случаев — дети до 3 лет. В 5% случаев нефробластома возникает билатерально.
Макропрепарат опухоли при макроскопическом исследовании описывается как узел большого объема, который имеет четкие границы, отделяющие опухоль от паренхимы почки. Нефробластома почки (код по Мкб10 – С64) имеет обыкновение распространяться лимфатическим и гематогенным путями, давая метастазы в разные органы, может прорастать в нижнюю зону полой вены и правое предсердие.
Ведущие клиники в Израиле
Этиология и патогенез заболевания
Появление этого заболевания имеет тесную связь с нарушениями почечного эмбриогенеза. Главную роль в развитии нефробластомы отводят сбоям в работе некоторых генов, таких, как WT 1, WT 2 и WT 3. Генетический момент в формировании злокачественной опухоли часто сочетается с патологиями прочих систем и органов.
Небольшое количество случаев (1,5%) трансформации ДНК может передаваться детям от родителей – это семейная нефробластома. Но чаще нет никакой связи между диагнозом «опухоль Вильмса» у детей и наследственностью.
Факторы риска нефробластомы:
- принадлежность к женскому полу. Девочки чаще страдают от этого заболевания;
- расовая принадлежность. Нефробластома у детей с темной кожей диагностируется в 2 раза чаще.
Опухоль Вильмса чаще появляется у детей, которые имеют некоторые врожденные аномалии:
- крипторхизм — аномалия у мальчиков, при которой одно или два яичка в мошонку не опускаются;
- аниридия — при этом состоянии радужка глаза сформирована частично или ее нет совсем;
- гипоспадия — отверстие уретры при гипоспадии у мальчиков находится не на кончике пениса, а под ним;
- гемигипертрофия — аномалия, которая характеризуется большей развитостью одной части тела, чем другой.
Также нефробластома может являться составляющей одного из редких синдромов:
- синдром Беквита-Видемана. Этот синдром включает патологии анатомического строения внутренних органов, пупочную грыжу, грыжу белой линии живота, олигофрению и макроглоссию (увеличение размеров языка);
- синдром Дениса-Драша. Данный редкий синдром включает мужской псевдогермафродитизм (мальчик имеет яички, но также могут присутствовать женские половые признаки), нарушения функций почек;
- WAGR-синдром. Этот синдром включает аниридию, аномалии структуры мочеполовой системы и умственную отсталость.
Связь между воздействием внешних факторов (курение, употребление алкоголя, ежедневное меню из вредных продуктов и т.д.) на женщину во время беременности и появлением нефробластомы у ребенка подтверждена исследованиями не была.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Симптомы заболевания
Нефробластома может развиваться долгое время совершенно бессимптомно, при небольших величинах не порождает неприятных ощущений. С увеличением ее обнаруживается асимметрия живота и прощупывается сама опухоль. Выраженные симптомы интоксикации проявляются только в запущенных и тяжелых случаях.
У четверти пациентов обнаруживают макрогематурию, которая способствует подкапсульному разрыву опухоли, повышению давления. Так как нефробластома разносится по всему организму посредством крови и лимфы, идет поражение парааортальных узлов, лимфоузлов в воротах почек, печени. Возможны расстройства ЖКТ, боли в области живота, лихорадочное состояние, повышение артериального давления.
У детей с нефробластомой могут быть такие проявления заболевания:
- болевые ощущения и дискомфорт в животе;
- увеличение живота;
- пальпируемое образование в области брюшины;
- гематурия (кровь в моче);
- увеличение температуры.
Классификация заболевания
Нефробластому принято классифицировать по гистологическим и клиническим признакам:
Гистология нефробластомы проводится после иссечения новообразования и представляет собой выделение 3 степеней злокачественности (высокой, средней, низкой), которые влияют на прогноз болезни в зависимости от структуры опухоли.
Учитывая гистологическую структуру опухоли, выделяют следующие формы болезни:
- мезобластическая нефрома;
- кистозная частично дифференцированная нефробластома;
- фетальная рабдомиоматозная нефробластома;
- нефробластома с фокальной анаплазией;
- с диффузной анаплазией;
- без анаплазии.
Клиническое стадирование проводится для определения стадии болезни и включает клинические рекомендации для лечения заболевания:
1 стадия — опухоль располагается в границах органа, возможно абсолютное удаление новообразования;
2 стадия — опухоль выходит за границы почки (возможно прорастание капсулы почки, распространение в околопочечную клетчатку или в ворота органа, поражение регионарных лимфоузлов, мочеточника, внепочечных сосудов), полное удаление опухоли еще возможно;
3 стадия — опухоль распространена за пределы пораженного органа, возможно лишь неполное удаление опухоли;
4 стадия — присутствуют отдаленные метастазы;
5 стадия — это особая стадия, которой определяют опухоль Вильмса, формирующуюся в обеих почках пациента.
Диагностика нефробластомы
Диагностика нефробластомы начинается со сбора анамнеза больного. Важными моментами в истории болезни являются перенесенные инфекции, наличие врожденной аномалии.

Назначают следующие виды обследований:
- рентгенография. На рентгенограмме выявляются имеющиеся кальцификаты;
- радиоизотопное обследование почек. Реносцинтиграфия дает возможность оценить общую работу почек, и отдельно функцию каждого из парных органов;
- ультразвуковая томография определяет патологию в случаях, когда почка на пиелограмме не отображается;
- КТ, МРТ определяют пределы опухолевого новообразования в почке и около органа, обнаруживают пораженные лимфоузлы, печень, и дают возможность определить уровень состояния другой почки.
- общий и биохимический анализ крови;
- анализ мочи на катехоламины;
- тонкоигольная аспирационная биопсия опухоли под контролем УЗИ с проведением цитологического исследования материала.
Дифференцирование заболевания проводят с нейробластомой, спленомегалией, гепатомегалией, поликистозом и гидронефрозом.
Лечение нефробластомы
К классическим способам терапии нефробластомы относят хирургическое удаление неоплазии и полихимиотерапию. Определение стадии заболевания и результаты гистологического обследования помогают принять решение о назначении дополнительного лечения в форме лучевого облучения.
Нефрэктомия, или иссечение тканей почки хирургическим способом, бывает трех видов:
- простая нефрэктомия — хирургически удаляют полностью всю почку, а парный орган частично увеличивает свою функцию, компенсируя деятельность недостающего органа;
- частичная нефрэктомия — представляет собой удаление только нефробластомы и почечных тканей вокруг органа;
- радикальная нефрэктомия имеет в виду иссечение пораженной почки, окружающих ее тканей, надпочечника, мочеточника и лимфоузлов с присутствующими в них раковыми клетками.
Важно! При двусторонней нефробластоме удаляют обе почки, а после пациенту назначают диализ, состоящий из механической очистки крови от различных токсинов. Больного готовят к операции, он ожидает донорскую почку.
После проведения операций в лаборатории изучают опухолевые образцы на присутствие раковых клеток и восприимчивость их к полихимиотерапии.
Наиболее эффективными считаются такие препараты: «Винкристин», «Доксорубицин», «Дактиномицин». Химиотерапия может вызывать побочные эффекты: угнетение кроветворения, тошноту, рвоту, повышенную восприимчивость к инфекциям, потерю аппетита и прочие симптомы, которые пройдут после прекращения курса.
На 3-4 стадиях нефробластомы рекомендуется после выполнения хирургической операции проводить лучевую терапию и полихимиотерапию. Лучевая терапия способствует уничтожению опухолевых клеток, которые не были уничтожены при хирургическом вмешательстве.
На заметку! Нефробластома считается хорошо излечиваемым злокачественным новообразованием. Почти 90% пациентов с этим заболеванием излечиваются при применении комплексной терапии.
Лечение заболевания у детей проводится теми же методами, что и у взрослых пациентов, и включают в себя: иссечение хирургическим путем злокачественной неоплазии, лучевую терапию и терапию полихимиопрепаратами.
Для опухолей с гистологическим строением положительного характера применимо лучевое облучение и химиотерапия. Современные методики отдают предпочтение химиотерапии. Для лечения почти половины маленьких пациентов, у которых опухолью поражена одна почка, лучевое облучение не назначают. При неблагоприятном гистологическом строении проводят оба вида лечения, используется агрессивная мультимодальная терапия.
Излечившиеся пациенты должны наблюдаться у врача во избежание локального рецидива и отдаленных последствий терапии. На протяжении первых 2 лет после завершения терапии больные должны проходить обследование раз в три месяца. После, до достижения срока в 5 лет – раз в полгода.
В план обследований входят:
- рентгенография органов грудины;
- УЗИ органов брюшной полости.
При надобности проводят дополнительные исследования деятельности почки:
- анализ мочи;
- биохимический анализ крови.
Через 5 лет после проведения операции пациенты обследуются не чаще раза в год.
Хотите узнать стоимость лечения рака за рубежом?
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Прогноз заболевания
Прогноз нефробластомы связан со стадиями злокачественного новообразования. 5-тилетняя выживаемость при 1 стадии неоплазии — более 95%, при 4 — около 80%. Когда происходит диагностирование нефробластомы у детей до 2 лет, шансы на благоприятный прогноз значительно выше, чем при диагностировании заболевания в более позднем возрасте.
Профилактика заболевания
Не существует никаких 100% способов профилактики данного заболевания почек. Регулярное УЗИ почек (при наличии факторов риска) поможет диагностировать опухоль на начальной стадии. Это существенно увеличит шансы на успешное излечение болезни.

Отзывы
У племянника в свое время (2 годика) была обнаружена нефробластома, хорошо, что в самом начале заболевания, врач попался опытный и сразу заподозрил патологию. Вовремя начатое лечение избавило от страшного недуга. Сейчас он оканчивает школу, и все отлично. Хорошо, что болезнь заметили вовремя.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Рак почки.
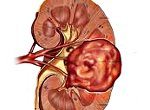
Рак почки
Описание
Рак почки (почечный рак) это заболевание при котором в почке появляються злокачественные (опухолевые) клетки и начинают бесконтрольно делиться, формируя опухоль. Большинство злокачественных новообразований начинают свое развитие во внутреннем слое маленьких почечных канальцев. Такой тип рака называется почечно-клеточной карциномой. Положительным моментом является факт, что данный тип опухолей обычно обнаруживается еще до распространения (метастазирования) в отдаленные органы и ткани. А рак, обнаруженный на ранних стадиях, лучше поддается лечению.
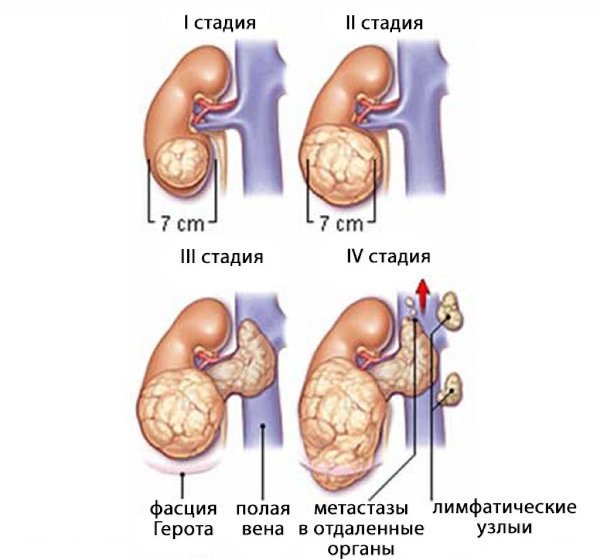
Различают несколько стадий рака почки. Чем больше стадия, тем запущеннее злокачественный процесс.
І стадия.
• Опухоль менее 7 см, локализированная только в почке.
ІІ стадия.
• Опухоль более 7 см, локализированная только в почке.
ІІІ стадия.
• Опухоль локализирована в почке и в окружающих ее лимфатических узлах, или.
• Опухоль располагается с надпочечнике или в жировой клетчатке, окружающей почку, а также может поражать один из регионарных лимфатических узлов, или.
• Опухоль распространяется на главный сосуд почки и может также определяться в одном из регионарных лимфатических узлов.
IV стадия.
• Рак распространяется за пределы околопочечной жировой клетчатки и может также определяться в одном из регионарных лимфатических узлов.
• Опухоль поражает два и более соседних лимфатических узла, или.
• Рак распространяется на другие органы и ткани, например, на кишечник, поджелудочную железу или легкие. Также опухоль может поражать соседние лимфатические узлы.
Симптомы
В большинстве случаев на ранних стадиях заболевания симптомы отсутствуют. Но по мере роста опухоли может возникать клинические проявления. При раке почек может наблюдаться один и более нижеперечисленных симптомов:
• Макрогематурия.
Это примесь крови в моче, видимая невооруженным глазом. Выделение сгустков крови сопровождается почечной коликой ( симптомы почечной колики). При запущенном онкологическом процессе выраженная гематурия приводит к анемии, острой задержке мочи (тампонаде мочевого сгустками крови), обтурации мочеточника.
На самом деле выявить данное проявление рака почки не очень просто. Женщины, в силу физиологических особенностей их акта мочеиспускания, не часто обращают внимание на цвет своей мочи, да и лица мужского пола это делают не всегда, если крови немного. Догадайтесь, почему раки мочевой системы несколько чаще выявляются зимой, особенно у мужчин? Потому, что кровь в моче очень заметна, если помочиться на снег. Симптомы рака почки.
• Боль в спине.
Весьма неспецифический признак заболевания. Боли постоянные, ноющие, тупые, не очень интенсивные, локализуются в нижней части грудной клетки с переходом на верхнюю часть поясницы. Боль является характерным симптомом рака правой (левой) почки, так как возникает на стороне поражения, она возникает из-за растяжения почечной капсулы и сдавления нервных окончаний опухолью.
• Наличие видимой (прощупываемой) опухоли сбоку спины.
Раки почки довольно часто вырастают до очень больших размеров, и пациенты могут нащупать опухоль у себя в животе, либо обратить внимание на асимметрию живота в зеркале. Обычно это уже 3-4 стадия процесса и прощупывается бугристое, плотное образование справа или слева.
• Признаки онкологической общей интоксикации.
Они не являются проявлениями рака почки как такового, а представляют собой общие симптомы наличия онко-заболевания. К ним относятся: слабость, усталость, потеря аппетита, прогрессирующее снижение веса, повышенная потливость, периодические подъемы температуры тела до невысоких цифр (до 37 – 37,90С), анемия. Повышение температуры на ранних стадиях вызвано иммунным ответом на антигены опухоли, а уже на поздних — обусловлено воспалительным процессом и некрозом.
• Прочие симптомы.
Для рака почки характерны симптомы сдавления нижней полой вены — отечность ног, тромбоз глубоких вен ног, расширение подкожных вен стенки брюшной полости, дисфункция печени. При наличии метостазов в окружающих тканях и отдаленных органах, симптомы обусловлены их локализацией — при метастазировании в кости — патологические переломы и сильные боли в костях, при метастазах в печени — желтуха ( симптомы желтухи), при поражении легких — кашель, мокрота с кровью, головного мозга — головная боль, невралгии и пр.
При распространении рака почки на другие органы и ткани могут также появиться такие симптомы:
• Нехватка дыхания.
• Откашливание крови.
• Боли в костях.
Причины
Врачам еще неизвестны причины возникновения рака почки. Но существует несколько факторов, повышающих риск развития данной патологии. Например, чаще всего рак почки диагностируется у людей в возрасте старше 40 лет. К факторам риска также относятся:
• Курение. Если вы курите, то ваш риск заболеть раком почек в два раза больше по сравнению с некурящими. При этом сигары также повышают риск развития рака.
• Мужской пол. У мужчин шансов заболеть раком в два раза больше, чем у женщин.
• Ожирение. Лишний вес может нарушить гормональный обмен в организме и способствовать развитию рака.
• Длительное применение определенных препаратов. Это касается бесконтрольного приема медикаментов, которые отпускаются без рецепта.
• Тяжелые заболевания почек или длительное пребывание на диализе (искусственная почка) при полном нарушении функции почек.
• Наличие определенных генетических заболеваний, например болезни Хиппел-Линдау или наследственной папиллярно-клеточной карциномы.
• Отягощенный семейный анамнез по почечному раку. Особенно высокий риск отмечается у сиблингов (братьев и сестер).
• Воздействие определенных химикатов, таких как асбестов, кадмий, бензин, органические растворители и определенные гербициды.
• Повышенное артериальное давление. Врачам до сих пор неясно является ли сама гипертензия или медикаменты, применяющиеся для ее лечения, способствуют повышению риска.
• Черный цвет кожи. Риск развития рака почки у негров несколько выше, чем у представителей с белой кожей. Причины неизвестны.
Наличие перечисленных факторов риска не означает, что вы обязательно заболеете раком почки. Как верно и то, что при полном их отсутствии у вас может развиться данная патология.
Лечение
Существует несколько стандартных типов лечения рака почки. Чаще всего, первым этапом лечения бывает операция. Даже, если хирург полностью удалит опухоль, ваш лечащий врач может предложить вам дополнительные методы лечения для уничтожения оставшихся в организме опухолевых клеток, которые не видны невооруженным глазом.
К новым методам лечения рака почки можно отнести опухолевые вакцины, генную терапию, трансплантацию стволовых клеток. Вы можете спросить о них у своего врача.
Операции, применяемые при раке почки. Ниже перечислены основные типы оперативных вмешательств, применяемых при раке почки. Выбор операции зависит от распространенности злокачественного процесса.
• Радикальная нефрэктомия заключается в удалении почки, надпочечника и окружающих тканей. Также часто удаляют соседние лимфатические узлы. Это наиболее часто применяемая операция при раке почки.
• Простая нефрэктомия заключается в удалении только почки.
• При частичной нефрэктомии удаляют только злокачественное новообразование в почке с небольшим количеством окружающих его тканей.
Человек может выжить даже с частью почки так долго, пока эта часть функционирует. Если хирург удаляет обе почки или они обе не работают, вам понадобиться специальная машина для очистки крови (диализа) или пересадку новой почки (трансплантация почки). Трансплантация почки возможна, если рак локализирован только в почке и доступна донорская почка.
Если рак почки не подлежит хирургическому лечению, врач может предложить другие методы борьбы с опухолью.
• Действие криотерапии основано на разрушительном действии холода на опухолевые клетки.
• При радиочастотной абляции применяют высокочастотные радиоволны, разрушающие злокачественное новообразование.
• При артериальной эмболизации в артерию, несущей кровь к почке, вводят материал, блокирующий кровоток. Такую процедуру можно применять для сужения опухоли перед операцией.
Биологическая терапия рака почки. Биотерапия основана на ресурсах иммунной системы самого пациента для борьбы с раком за счет усиления, направления и возобновления естественной защитной системы больного. Вещества, продуцируемые самим организмом или в лабораторных условиях. Примером биологической терапии при метастатическом раке почки может быть применение интерферона альфа или интерлейкин-2.
Таргетная терапия при раке почки. Для этого метода лечения применяются препараты или другие субстанции для обнаружения и достижения опухолевых клеток без повреждения нормальных (здоровых) клеток. Одним из видов таргетной терапии являются антиангиогенные агенты. Они предотвращают рост кровеносных сосудов в опухоли, способствуя уменьшению ее размеров или полному прекращению роста.
Лучевая терапия при раке почки. Часто применяют для уменьшения клинических проявлений рака почки. Метод основан на применении высокочастотного излучения для уничтожения опухолевых клеток или остановки их роста. При лечении рака почки используют два основных вида облучения:
• Внешнее облучение основано на направлении облучения на опухоль из специальной машины, располагающейся рядом с пациентом.
• При внутреннем облучении радиоактивные вещества вводятся через иглы, катетеры или проводники непосредственно в опухоль или рядом с ней.
Химиотерапия – это метод лечения рака с помощью цитостатических препаратов, действие которых направлено на уничтожение опухолевых клеток или прекращение деления. Химиотерапия при раке почки менее эффективна, чем при других опухолях. Поэтому при раке почки ее применяют, если другие виды лечения не эффективны. В зависимости от типа и стадии рака почки существует два способа введения химиотерапии:
• С помощью системной химиотерапии уничтожаются опухолевые клетки, циркулирующие во всем теле. Химиопрепараты можно применять внутрь или врач назначает их внутримышечно или внутривенно.
• С помощью регионарной химиотерапии можно достичь злокачественных клеток в определенной области. Химиопрепараты вводятся в определенный участок тела, например в спинномозговой канал, какой-либо орган или в живот.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
