Нефритический синдром по мкб 10
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Острый нефритический синдром. Неуточненное изменение (N00.9)
Общая информация
Краткое описание
Острый нефритический синдром – синдром, характеризующийся внезапным появлением макроскопической гематурии, олигурии, острой почечной недостаточности, обусловленной резким падением гломерулярной фильтрации, задержкой жидкости и появлением отеков, гипертензии. Протеинурия составляет менее 3 г/сут.
Это большая разнородная группа первичных и вторичных гломерулонефритов – острый постинфекционный (диффузный пролиферативный ГН), мембранопролиферативный и экстракапиллярный ГН) [Папаян А.В., 1997]. Острый постинфекционный гломерулонефрит имеет циклическое течение с благоприятным прогнозом, два других морфологических варианта рано или поздно приводят к развитию терминальной хронической почечной недостаточности (ХПН).
Код протокола: H-Т-035 «Острый нефритический синдром (острый гломерулонефрит)»
Для стационаров терапевтического профиля
Код (коды) по МКБ-10:
N00 Острый нефритический синдром
N00.0 Острый нефритический синдром, незначительные гломерулярные нарушения
N00.1 Острый нефритический синдром, очаговые и сегментарные гломерулярные повреждения
N00.2 Острый нефритический синдром, диффузный мембранозный гломерулонефрит
N00.3 Острый нефритический синдром, диффузный мезангиальный пролиферативный гломерулонефрит
N00.4 Острый нефритический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит
N00.5 Острый нефритический синдром, диффузный мезангиокапиллярный гломерулонефрит
N00.6 Острый нефритический синдром, болезнь плотного осадка
N00.7 Острый нефритический синдром, диффузный серповидный гломерулонефрит
N00.8 Острый нефритический синдром, другие изменения
N00.9 Острый нефритический синдром, неуточненное изменение
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
По стадии:
— развернутых клинико-лабораторных проявлений;
— обратного развития.
Диагностика
Диагностические критерии
Жалобы и анамнез:
— острое начало с изменения цвета мочи («мясных помоев»);
— появление отеков;
— повышение АД.
Физикальное обследование:
— макрогематурия;
— отеки периферические;
— олигоанурия;
— артериальная гипертония.
Лабораторные исследования:
— ускоренное СОЭ;
— гематурия (гломерулярного характера);
— протеинурия менее 3 г/сут.;
— азотемия.
Инструментальные исследования
УЗИ органов мочевой системы – нет специфических изменений.
При отсутствии обратного развития экстраренальных симптомов, признаках злокачественности необходимо проведение чрескожной пункционной биопсии почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии). Морфологически – это широкий спектр вариантов (диффузный пролиферативный, мембранопролиферативный, экстракапиллярный ГН).
Показания для консультации специалистов:
— ЛОР-врача, стоматолога, акушера-гинеколога для санации инфекции носоглотки, полости рта и наружных половых органов;
— окулиста — для оценки изменений глазного дна;
— выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога;
— при признаках системности процесса – ревматолога;
— при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекции – инфекциониста.
Перечень основных диагностических мероприятий:
— общий анализ крови (6 параметров), гематокрит;
— СРБ количественным методом;
— определение креатинина, мочевины, мочевой кислоты;
— расчет скорости клубочковой фильтрации по формуле Кокрофта-Голта:
СКФ, мл/мин. = (140 – возраст в годах) х вес (кг) х коэффициент / 0.82 х креатинин крови (мкмоль/л).
Коэффициент: для женщин = 0.85; для мужчин =1;
— определение общего белка, белковых фракций;
— определение АЛТ, АСТ, холестерина, билирубина, общих липидов;
— определение калия, натрия, хлоридов, железа, кальция, магния, фосфора;
— определение АСЛ-О, стрептокиназы;
— коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы);
— исследование кислотно-основного состояния;
— ИФА на маркеры вирусных гепатитов А, В, С, Д;
— ИФА на внутриутробные, зоонозные инфекции;
— ИФА на ауто-антитела к ДНК, антинуклеарные аутоантитела, антинейтрофильные цитоплазматические и перинуклеарные антитела, антитела к гломерулярной базальной мембране;
— ИФА на фракции комплемента С1q, С3, С4;
— общий анализ мочи;
— электрофорез белков мочи (селективность протеинурии);
— протеин/креатининовый коэффициент (Отношение уровня протеина к уровню креатинина в общем анализе мочи);
— анализ мочи по Зимницкому;
— УЗИ органов брюшной полости;
— допплерометрия сосудов почек.
Перечень дополнительных диагностических мероприятий:
— иммунологические исследования: АНА (антинуклеарные антитела), АНЦА (антинейтрофильные цитоплазматические антитела), антитела к двойной спирали ДНК, факторы комплемента С3, С4, С50, криоглобулины, антитела к кардиолипину, антитела к Стрептолизину-О, антитела к ГБМ (гломерулярная базальная мембрана);
— биопсия почки, кожи, подкожно-жировой клетчатки (ПЖК), мыщц, слизистой прямой кишки;
— ИФА-маркеры вирусных гепатитов А, В, С;
— рентгенография грудной клетки (одна проекция);
— ЭКГ, ЭхоКГ;
— протеины Бенс-Джонса в крови и моче;
— ПЦР на HBV-ДНК и HCV-РНК;
— коагулограмма 2 (РФМК, этаноловый тест, антитромбин III, функции тромбоцитов);
— ИФА на содержание иммуноглобулинов А, М, G, E;
— КТ, МРТ.
Дифференциальный диагноз
| Признак | Острый нефритический синдром | Инфекция мочевых путей (острый геморрагический цистит) | Нефротический синдром |
Начало заболевания | Острое, связь с инфекцией (чаще со стрептококковой), ОРВИ | Острое, связь с переохлаждением | Постепенное |
| Отеки | Умеренные, периферические | Нет | Массивные до анасарки |
Артериальное давление | Гипертензия преходящего характера | Нет | Возможны как гипо-, так и гипертензия |
| Дизурия | Нет | +++ | Нет |
| Интоксикация | ++ | Нет | Не характерна |
| Гематурия | Гломерулярного характера | Негломерулярного характера | Не характерна |
| Протеинурия | Менее 3 г/с | Минимальная | Более 3 г/с |
| Лейкоцитурия | Не характерна | +++ | нет |
| Гиперазотемия | В дебюте, преходящего характера | Нет | Редко, транзиторная на фоне активности НС |
Лечение
Цели лечения:
— вывести из острого состояния;
— ликвидация азотемии и олигурии.
Немедикаментозное лечение
Режим постельный первые сутки, затем палатный, общий.
Диета №7А (7а, 7б): ограничение поваренной соли (главным образом, натрия) и жидкости при достаточном калораже и содержании витаминов. При наличии отеков, особенно в период их нарастания, содержание поваренной соли в пище ограничивается до 0,2-0,3 г в сутки, содержание белка в суточном рационе ограничивается до 0,5-0,6 г/кг массы тела в основном за счет белков животного, происхождения.
Медикаментозное лечение:
— с целью улучшения микроциркуляции в почках применяются антиагреганты – курантил, пентоксифиллин;
— с антигипертензивной и нефропротективной целью применяются ингибиторы ангиотензин-превращающего фермента – фозиноприл, эналаприл, рамиприл в дозах 5-20 мг/с, блокаторы кальциевых каналов – амлодипин, нифедипин 10 мг/с, блокаторы бета-адренорецепторов – атенолол 25-50 мг/с, карведилол, антагонисты рецепторов ангиотензина II (лозартан, ирбезартан и др.);
— для борьбы с отеками и гипергидратацией и связанными с ними осложнениями назначаются диуретики – петлевые (фуросемид 2-3 мг/кг/с), гипотиазид (25-100 мг/с), при неэффективности – ультрафильтрация;
— при выраженной азотемии и гиперкалиемии проводится гемодиализ.
Дальнейшее ведение
При циклическом течении ОНС в течение месяца все экстраренальные проявления купируются, могут снизиться и сохраняться микрогематурия, минимальная протеинурия. При сохранении более чем 2 месяца экстраренальных признаков (артериальная гипертензия, отеки), выраженного мочевого синдрома или утяжелении их, необходимо проведение биопсии почки, так как вероятны неблагоприятные морфологические варианты ГН, требующие иммуносупрессивной терапии.
Профилактические мероприятия:
— профилактика вирусных, бактериальных, грибковых инфекций;
— профилактика нарушений электролитного баланса;
— профилактика эклампсии, сердечно-сосудистой недостаточности, ДВС-синдрома.
Перечень основных медикаментов:
1. Фуросемид амп. 20 мг, фуросемид тб. 40 мг, гидрохлоротиазид тб. 100 мг
2. Фозиноприл тб. 10 мг, эналаприл тб. 10 мг, рамиприл тб мг
3. Гепарин р.-р д/и 5000 ЕД/мл фл. 5 мл, фраксипарин 03 мл шприц-тюбик
4. Дипиридамол тб. 25 мг, пентоксифиллин амп.
5. Декстран (рефортан) р.-р д/инфуз. фл. 200 мл
6. Кальция глюконат 10% р.-р амп. 10 мл
Перечень дополнительных медикаментов:
1. Амлодипин тб. 10 мг, нифедипин тб. 10 мг
2. Атенолол тб. 100 мг
3. Эритропоэтин-бета рекомбинантн шприц-тюбик 2000 МЕ
4. Лозартан, ирбезартан тб.
5. Цефоперазон фл. 1 г, цефтриаксон фл. 1 г, спирамицин пор. д/и 1500000 МЕ фл.
6. Ацикловир тб. 0,2 г, ламивудин тб. 100 мг
7. Флуконазол капс. 50 мг
8. Кальция глицерилфосфат тб., калия хлорид амп.
9. Железа сульфат капс. 300 мг
10. Коргликон амп.
Индикаторы эффективности лечения:
— отсутствие отеков;
— нормализация АД;
— уменьшение/исчезновение протеинурии, гематурии;
— купирование ОПН.
Госпитализация
Показания к госпитализации:
— острая почечная недостаточность;
— клинико-лабораторная активность нефрита.
Минимум обследования при направлении в стационар:
— общий анализ мочи;
— креатинин в моче;
— общий анализ крови: креатинин, мочевина, электролиты крови, общий белок, трансаминазы, тимоловая проба и билирубин крови;
— УЗИ почек.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Клиническая нефрология: В 2 т. / Под ред. акад. Е. М. Тареева. М., 1983.
2. Мухин Н. А., Тареева И. Е. Диагностика и лечение болезней почек. М. 1985.
3. Чиж А. С. Лечение острого и хронического гломерулонефрита: Метод, рекомендации. Мн., 1982.
4. Доказательная медицина. Клинические рекомендации для практических врачей. 2-е издание, ГЕОТАР, 2002.
5. Grabensee B. Nephrologie. 2005. Stuttgart. New-York
6. Dumas R. Glomerulonephrites a g. oissants.// Ann. Pediatr.- 1994.-V.41.-N1.-P.52-59.
7. K/DOQI clinical practice guidelines for chronic disease: evaluation, classification, and
stratification. Kidney Disease Outcome Initiative. Am J Kidney Dis 2002 Feb;39 (2 Suppl 1): S1-246.
8. I Международный нефрологический семинар «Актуальные вопросы нефрологии»,
Алматы, 2006 г.
9. Материалы международных конгрессов. А.Ю. Земченков, Н.А.Томилина. «K/DOQI
обращается к истокам хронической почечной недостаточности». Нефрология и диализ, 2004, №3, с 204-220.
10. Haematuria EBM Guidelines 26.08.2004
11. Glomerulonephritis CLINICAL PRACTICE GUIDELINES MON Clinical Practice Guidelines 6/2001 https://www.gov.sg/moh/pub/cpg/cpg.htm
12. Haematuria. Philadelphia (PA): Intracorp; 2005. Various p.
- 1. Клиническая нефрология: В 2 т. / Под ред. акад. Е. М. Тареева. М., 1983.
Информация
Список разработчиков:
Кабулбаев Кайрат Абдулла улы ГКБ №7 консультант-нефролог
Канатбаева Асия Бакишевна КазНМУ, кафедра детских болезней леч. фак., профессор
Сарсенова Шынар Абилхановна ГКБ №7 З/о нефрологии
Наушабаева Асия Еркиновна НЦПиДХ МЗ РК докторант
Чингаева Гульнара Нуртасовна КазНМУ, кафедра детских болезней леч. фак., ассистент
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Нефритический синдром.

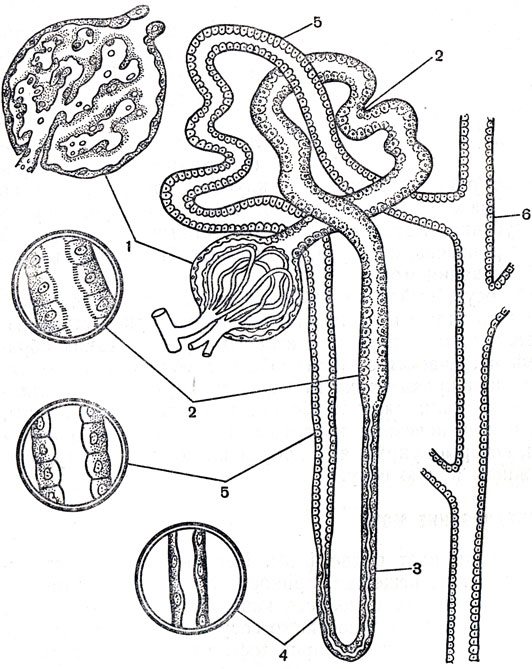
Схема строения почечного канальца
Описание
Нефритический синдром — это воспаление клубочков почек с признаками азотемии, то есть снижении клубочковой фильтрации, привыраженной протеинурии, гематурии и задержкой в организме солей и жидкости с последующим развитием артериальной гипертёнзии. Следует различать нефротический синдром и нефритический синдромы. Оба они не являются диагнозом, а всего лишь определяют состояние при различных заболеваниях. Если определить в общем, то нефроз — это общее определение поражений почек, а нефрит — это воспаление почек. Иногда нефритический синдром определяют как гломерулонефрит, но это неправильно, так как нефритический синдром может быть в качестве проявления гломерулонефрита, но это не одно и тоже, так как он может быть проявлением и других заболеваний. Нефритический синдром — это не болезнь и не диагноз, это совокупность симптомов, похожих на нефрит, чаще острый.
Нефритический синдром бывает острым, подострым и хроническим.
Симптомы
Обычно синдром манифестирует спустя одну-две недели после проявления симптомов стрептококковой инфекции, если причиной является именно она.
Классическое проявление нефритического синдрома:
• В 100% случаев возникает гематурия (кровь в моче).
• Макрогематурия, моча становится цвета как мясные помои, появляется только у 30% больных.
• У 85% пациентов образуются отёки. От «сердечных» отёков их можно отличить временем проявления. При нефритическом синдроме ко второй половине дня образуется отёк лика, особенно в области век, а к вечеру отёк ног. При заболеваниях сердца, отёки образуются утром и проходят при движении.
• У 82% больных наблюдается артериальная гипертензия, которая вместе с повышением объёма циркулирующей крови, приводят к развитию левожелудочковой острой недостаточности, что проявляется в виде учащения пульса (ритм галопа) и отёку лёгких.
• В 83% случаев развивается гипокомплементемия.
• Олигоанурия в сочетании с чувством жажды наблюдается у 52% больных.
К неспецифическим симптомам относят:
• Тошнота, рвота, слабость и как следствие развитие анорексии.
• Головные боли на фоне анорексии и ослабленного организма.
• Очень редко бывает повышение температуры.
• Боли в пояснице и/или в животе.
• Признаки скарлатины или импетиго.
• Повышение массы тела.
• Признаки заболеваний дыхательных путей инфекционного характера, в том числе фарингит и острый тонзиллит.
Причины
В модели развития нефритического синдрома, практически всегда присутствует постстрептококковый или любой другой формы нефрит. При чём, из всех стрептококков, только В-гемолитический стрептококк может стать причиной развития нефритического синдрома. Обычно синдром, даже острый, начинает развиваться постепенно и, как правило незаметно, на каком-то этапе нефрита и только под действием каких-то внешних факторов, например переохлаждение, стрептококковая ангина и так далее, начинает бурно проявляться. Такое начало нефритического синдрома называют острым, так как симптомы возникают внезапно, но следует понимать, что сам процесс развития наступил наверняка намного раньше. В некоторых случаях процесс нарастает постепенно и тогда речь идёт об подостром нефритическом синдроме. Если симптомы то проявляются, то исчезают с различным интервалом времени, обычно в несколько месяцев и даже каждые полгода, то такой нефритический синдром принято считать хроническим рецидивирующим.
Второй причиной развития нефритического синдрома могут различные аутоиммунные заболевания, например системная красная волчанка, васкулит и так далее. Нефритический синдром развивается в следствии накопления на базальной мембране клеток клубочков комплемента.
Усиленная экскреция ионов водорода или токсический фактор неинфекционного характера также может стать причиной образования нефритического синдрома.
Факторы, которые могут провоцировать развитие нефритического синдрома можно разделить на:
• Вирусные: инфекционный мононуклеоз, гепатит В, вирусы Коксаки, ветряная оспа, эпидемический паротит, ЕСНО и прочие.
• Бактериальные: сепсис, брюшной тиф, эндокардит, пневмококковая или менингококковая инфекции и так далее.
• Постстрептококковый и непостстрептококковый гломерулонефрит.
• Другие виды постинфекционного гломерулонефита, когда синдром развивается на фоне уже имеющейся инфекции. Диагностика нефрита в данном случае намного сложнее, так как различные поражения почек и системные проявления часто имитируют совсем другие заболевания, например узелковый полиартериит или красную системную волчанку.
• Аутоиммунные системные заболевания: болезнь Шёнлайна-Геноха, системная красная волчанка, васкулиты, лёгочно-почечный наследственный синдром и прочие.
• Первичные болезни почек: мезангиокапиллярный или мезангиопролиферативный гломерулонефриты, болезнь Берже и так далее.
• Смешанные причины: облучение, синдром Гиена-Барре, введение вакцин и сывороток и прочие.
Следует понимать, что развитие нефритического синдрома при любом заболевании, всегда свидетельствует об ухудшении и обострении первичной болезни.
Лечение
Как такового специфического лечения нефритического синдрома нет. Главная терапия — это лечение основного заболевания. Обязательно назначается диета № 7а, которая заключается в ограничении белков и соли.
При наличии инфекции назначают антибиотики. Чтобы понизить ОЦК назначают диуретики под контролем кальция.
При артериальной гипертензии применяют ингибиторы АПФ, диуретики и блокаторы кальциевых каналов.
Если развивается почечная недостаточность, то показан диализ и/или трансплантация почек.
Источник
