Назаренко т а синдром поликистозных яичников
ГБОУ ВПО Первый московский государственный медицинский университет им. И.М. Сеченова Минздрава России
Цель исследования. Оценка эффективности применения лазерного дриллинга яичников у женщин с синдромом поликистозных яичников (СПКЯ) в программе вспомогательных репродуктивных технологий.
Материал и методы. Проведено одномоментное проспективное исследование. Основную группу составили 30 пациенток с СПКЯ в возрасте 27,7±4,2 года, группу сравнения – 30 пациенток без СПКЯ с мужским фактором бесплодия, средний возраст 31,6±2,5 года. Все пациентки имели в анамнезе неудачные попытки ВРТ. Пациенткам проводили гормональное, ультразвуковое, полное клинико-лабораторное обследование. Пациенткам с СПКЯ проведено хирургическое лечение – лапароскопический лазерный дриллинг яичников гольмиевым лазером; показаниями к операции у всех больных были отсутствие эффекта от консервативной стимуляции овуляции и неуспешные попытки ЭКО.
Результаты. Пациентки с СПКЯ характеризовались ановуляцией, нарушением менструального цикла, гирсутизмом, инсулинорезистентностью, длительным бесплодием, неуспешными попытками ВРТ, ультразвуковыми критериями поликистозных яичников, что явилось абсолютным показанием для проведения лапароскопического лазерного дриллинга яичников гольмиевым лазером. После хирургического лечения СПКЯ отмечено восстановление фертильности у 63%, из них у 60% – в программе ВРТ, у 8% женщин – самостоятельное. У пациенток контрольной группы частота наступления беременности в программе ВРТ составила 15%.
Заключение. Лапароскопический лазерный дриллинг является хирургическом методом стимуляции овуляции, не уменьшает фолликулярный резерв яичников, что повышает шансы женщины забеременеть в программе ВРТ.
синдром поликистозных яичников
лапароскопия
лазерный дриллинг
гольмиевый лазер
вспомогательные репродуктивные технологии (ВРТ)
1. Кирющенков А.П., Совчи М.Г. Поликистозные яичники. Акушерство и гинекология. 1994; 1: 11-4.
2. Козуб Н.И. Поликистоз яичников. Международный медицинский журнал. 1998; 4: 67-70.
3. Назаренко Т.А. Синдром поликистозных яичников. М.: МЕДпресс-информ; 2005. 207с.
4. Сметник В.П. Синдром поликистозных яичников. Медицинские новости. 2001; 9: 42-3.
5. Гаспаров А.С. Клиника, диагностика и отдаленные результаты лечения бесплодия у больных с поликистозными яичниками: дисс. … д-ра мед. наук. М.; 1996. 274с.
6. Rotterdam ESHRE/ASRM- Sponsored PCOS Consensus Workshop Group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome. Fertil. Steril. 2004; 81(1): 19-25.
7. Манухин И.Б., Геворкян М.А. Синдром поликистозных яичников(клиническая лекция). Проблемы репродукции. 1999; 6: 13-8.
8. Назаренко Т.А. Синдром поликистозных яичников: современный подход к диагностике и лечении бесплодия. 2-е изд. М.: МЕДпресс-информ; 2008: 21-51.
9. Уварова Е.В., Григоренко Ю.П. Актуальные вопросы синдрома поликистозных яичников (обзор литературы). Репродуктивное здоровье детей и подростков. 2007; 6: 41-61.
10. Савина В.А., Швед Н.Ю., Потин В.В., Тарасова М.А., Ярмолинская М.И., Иващенко Т.Э., Баранов В.С. Аллельные варианты гена CYP19 (ароматазы р450) и активность ароматазыр450 у больных синдромом поликистозных яичников. Медицинская генетика. 2012; 11(4): 36 -41.
11. Савина В.А., Потин В.В., Тарасова М.А., Ткаченко Н.Н. Ароматазная активность при синдроме поликистозных яичников. В кн.: Материалы VI Всероссийского конгресса эндокринологов. М.; 2012: 502.
12. Савина В.А. Роль ароматазы р450 в патогенезе синдрома поликистозных яичников: автореф. дисс. … канд. мед. наук. СПб.; 2012.
13. Деркач Д.А., Пономарева Т.А., Карпова Е.А., Андреева Е.Н. Хирургическое лечение ановуляции (обзор литературы). Проблемы репродукции. 2009; 2: 67-72.
14. Huber J., Hosmann J., Spona J. Polycystic ovarium syndrome treated by laser through the laparoscope. Lancet. 1988; 2(8604): 215.
15. Гаспаров А.С., Кулаков В.И. Роль лапароскопии в диагностике болезни поликистозных яичников и сопутствующей патологии органов малого таза. Проблемы репродукции.1995; 2: 34-5.
16. Pellatt L., Hanna L., Brincat M., Galea R., Brain H., Whitehead S., Mason H. Granulosa cell production of anti-Müllerian hormone is increased in polycystic ovaries. J. Clin. Endocrinol. Metab. 2007; 92(1): 240-5.
17. Кулаков В.И., Волков Н.И., Назаренко Т.А., Фанченко Н.Д., Дуринян Э.Р., Джабраилова Д.М. Способ хирургической коррекции ановуляции при яичниковой гиперандрогении. Патент на изобретение №2000104967 и №2000104973, РФ. Заявлено 27.02.2002; Опубликовано 10.05.2003.
18. Кулаков В.И., Назаренко Т.А., Кузьмичев Л.Н., Чечурова Т.Н., Киракосян К.Э. Сравнительная оценка методов лечения бесплодия у женщин с синдромом поликистозных яичников. Журнал Российского общества акушеров-гинекологов. 2004; 1: 23-8.
19. Ищенко А.И., Кудрина Е.А., Чушков Ю.В. Лапароскопия в диагностике и лечении некоторых форм женского бесплодия. В кн.: Ищенко А.И., ред. Новые технологии и малоинвазивная хирургия в гинекологии. М.: ГЭОТАР-Медиа; 2004: 88-94.
20. Липман А.Д., Ищенко А.И., Зуев В.М., Черемных А.Ю., Джибладзе Т.А. Способ лазерного лечения поликистозных яичников. Патент на изобретение №2169024, РФ.
21. Сухих Г.Т., Бирюкова А.М., Назаренко Т.А., Дуринян Э.Р. Эндокринно-метаболические особенности у пациенток с синдромом поликистозных яичников. Акушерство и гинекология. 2011; 4: 45-9.
22. Franks S. Polycystic ovary syndrome. N. Engl. J. Med. 1995; 333(13): 835-61.
23. Николаенков И.П., Потин В.В., Тарасова М.А. Антимюллеровый гормон и синдром поликистозных яичников. Журнал акушерства и женских болезней. 2013; 62(6): 55-9.
24. Стрижаков А.Н., Давыдов А.И. Клиническая трансвагинальная эхография. М.: Медицина; 1997: 50-92.
25. Демидов В.Н., Алиева Э.А., Струков А.Н. Возможности эхографии в диагностике синдрома поликистозных яичников. Акушерство и гинекология. 1991; 1: 40-2.
26. Назаренко Т.А., Гаспаров А.С., Кузьмичев Л.Н., Калинина Е.А. Особенности лечения бесплодия у пациенток с синдромом поликистозных яичников, в том числе после ЭКО. В кн.: Кулаков В.И., Леонов Б.В., ред. Экстракорпоральное оплодотворение и его новые направления в лечении женского и мужского бесплодия. Теоретические и практические подходы. Руководство для врачей. 2-е изд. М.: МИА; 2004: 470-96.
27. Соснова Е.А., Стрижаков А.Н. Синдром поликистозных яичников. В кн.: Стрижаков А.Н., Давыдов А.И., ред. Клинические лекции по акушерству и гинекологии. Учебное пособие. т.2: лекция №4. М.: Медицина; 2010: 108-36.
Поступила 23.05.2016
Принята в печать 27.05.2016
Агаджанян Э.С., старший лаборант кафедры акушерства и гинекологии № 1, 1-й МГМУ им. И.М. Сеченова. Адрес: 119991, Россия, Москва, ул. Трубецкая, д. 8, стр. 2. Телефон: 8 (916) 540-00-02. E-mail: EllaSeiranovna@mail.ru
Ищенко А.И., д.м.н., профессор, зав. кафедрой акушерства и гинекологии № 1, 1-й МГМУ им. И.М. Сеченова. Адрес: 119991, Россия, Москва, ул. Трубецкая, д. 8, стр. 2. Телефон: 8 (499) 248-67-38. E-mail: kafedraagpr@mail.ru
Соснова E.А., д.м.н., профессор кафедры акушерства и гинекологии № 1, 1-й МГМУ им. И.М. Сеченова. Адрес: 119991, Россия, Москва, ул. Трубецкая, д. 8, стр. 2. Телефон: 8 (499) 248-67-38. E-mail: Sosnova-Elena@inbox.ru
Для цитирования: Агаджанян Э.С., Ищенко А.И., Соснова Е.А. Эффективность лапароскопического лазерного дриллинга яичников при синдроме поликистозных яичников в программе вспомогательных репродуктивных технологий. Акушерство и гинекология. 2016; 9: 73-8.
https://dx.doi.org/10.18565/aig.2016.9.73-8
Источник
Библиографическое описание:
Синдром поликистозных яичников: особенности диагностики / И. Б. Решетников, З. А. Нестеренко, И. А. Мацнева [и др.]. — Текст : непосредственный, электронный // Молодой ученый. — 2016. — № 26.2 (130.2). — С. 38-41. — URL: https://moluch.ru/archive/130/36153/ (дата обращения: 30.04.2020).
Ключевые слова: СПКЯ, гиперандрогения, бесплодие, ановуляция.
Введение: Синдром поликистозных яичников (СПКЯ), или синдром Штейна-Левенталя, – патология структуры и функции яичников, характеризующаяся овариальной гиперандрогенией с нарушением менструальной и генеративной функций [1].Заболевание встречается у 2–20 % женщин и является наиболее распространённой эндокринопатией у женщин репродуктивного возраста. Общая заболеваемость в мире составляет 3,5 % [2].
Заболевание было известно еще с 1328 года, французский раввин Леви Бен Гершом (1288–1344) упоминал о нем в своих трудах. В России о поликистозном перерождении яичников было упомянуто еще в конце XIX веке профессором Кронидом Фёдоровичем Славянским. Позже, уже в советской России, в 1928 году профессор Сергей Кузьмич Лесной после успешного лечения посредством клиновидной резекции яичников у пациенток с аменореей и опсоменореей, подробно описал морфологическую картину структурных изменений при поликистозе яичников и назвал этот феномен «склерокистозными яичниками». Двумя годами позже профессор Евгений Елисеевич Гиговский подробно описал гистологические изменения при склерополикистозе яичников. Наконец, в 1935 году американские гинекологи И. Штейн (I. F. Stein) и М. Левенталь (М. L. Leventhal) официально опубликовали результаты исследования, в котором описали семь клинических случаев пациенток с аменореей в сочетании с двусторонне увеличенными поликистозными яичниками, а также гирсутизмом и акне. С тех пор это состояние называют — синдром Штейна–Левенталя [3].
Анализ литературных источников:
В настоящее время этиология и патогенез СПКЯ времени остаются до конца не изученными, но в результате ряда исследований была доказана мультифакториальная природа данного феномена [4].
За последние 5 лет в результате исследований GWAS было найдено около 16 генов (например, FSHR и LHCGR), участвующих в развитии СПКЯ. Таким образом, точно определен полигенный характер СПКЯ [5].
Известно, что вклад генетических факторов в этиологию СПКЯ составляет 79 %, в то время, как состояния окружающей среды, образа жизни и индивидуальной истории болезни — около 21 % [3]. А само формирование фенотипа СПКЯ может формироваться, начиная с раннего детства и до периода полового созревания. Кроме того, доказана связь между развитием СПКЯ и низкой массой тела при рождении, влекущая за собой компенсаторный рост и гиперинсулинемию, которая, в свою очередь, снижает выработку глобулина, связывающего половые гормоны, в печени и образованию свободных андрогенов.
Существует гипотеза, что СПКЯ может развиться в результате генетически детерминированной гиперсекреции андрогенов яичниками, начавшейся в пубертатном периоде или еще задолго до него [6].
Суммируя основные современные представления об этой патологии, можно выделить основные положения патогенеза. Но сначала напомним основы стероидогенеза в яичниках. Синтез андрогенов происходит в клетках теки фолликулов определенной стадии зрелости диаметром 5–8 мм и в строме. Регулируют синтез андрогенов ЛГ инсулиноподобный фактор роста-I (ИПФР-I) и энзим (цитохром Р450с17). В превращении андрогенов (тестостерона и андростендиона) в эстрогены (эстрадиол и эстрон), так называемый процесс ароматизации андрогенов, участвует цитохром Р450с17. Синтез энзима регулируется ФСГ.
В ПКЯ гиперандрогения является следствием:
- Повышения уровня ЛГ в результате нарушения цирхорального ритма выделения ГнРГ и гонадотропинов, формирующегося в пубертатном возрасте, в период становления гормональной функции репродуктивной системы. Возможной причиной являются генетические факторы. Гиперстимуляция ЛГ нарушает фолликулогенез в яичниках, формируется кистозная атрезия фолликулов с гиперплазией тека-клеток, стромы и увеличением синтеза андрогенов. В результате дефицита ФСГ, необходимого для синтеза энзимов, ароматизирующих андрогены в эстрогены, происходит накопление андрогенов и дефицит эстрадиола.
- Важным механизмом гиперандрогении является характерная для СПКЯ инсулинорезистентность (ИР) — уменьшение утилизации глюкозы в организме. В результате возникает компенсаторнаягиперинсулинемия. Поскольку имеется дефект рецепторов инсулина, его действие реализуется через рецепторы ИПФР-I. Инсулин и ИПФР-I способствуют усилению ЛГ-зависимого синтеза андрогенов в тека-клетках и строме, а также стимулируя выброс ЛГ.
- Увеличение концентрации свободного биологически активного Т за счет уменьшения образования ПССГ. Синтез ПССГ уменьшается вследствие снижения уровня эстрадиола и гиперинсулинемии.
- Определенная роль принадлежит жировой ткани. При ожирении нарушается толерантность к глюкозе по диабетогенному типу. Развивается инсулинорезистентность и компенсаторная гиперинсулинемия. Вследствие этих метаболических нарушений усиливается синтез андрогенов в адипоцитах (жировых клетках) и соответственно превращение (ароматизация) тестостерона в эстрадиол и андростендиона в эстрон. Этот процесс имеет автономный характер, не зависит от гонадотропной стимуляции. Таким образом, жировая ткань является источником андрогенов и эстрогенов (в основном эстрона) внегонадного происхождения [10].
Исторически сложившийся термин «поликистоз» не соответствует реальной клинической ситуации, поскольку суть процесса заключается не в формировании кист яичника, а в накоплении незрелых фолликулов. При поликистозных яичниках процесс фолликулогенеза останавливается на стадии антрального фолликула. Таких фолликулов становится много, они часто расположены по периферии органа; на УЗИ их определяют в виде «нитки жемчуга». Жалобы женщин с СПКЯ, как правило, довольно стандартны:
— усиленный рост волос на теле по мужcкому типу, повышенная жирность кожи, угревые высыпания на лице, спине;
— нарушения менструального цикла (редкие менструации, длительное отсутствие менструаций, постоянные кровяные выделения);
— отсутствие беременности в течение продолжительного времени [3].
Однако диагноз может быть поставлен при наличии 2-х или 3-х следующих критериев:
1) хроническая ановуляция;
2) характерное изменение морфологии яичников на УЗИ;
3) гиперандрогения (лабораторная/клиническая) [7].
Для установления овуляторной дисфункции исследуют продолжительность менструального цикла: менструальный цикл> 35 дней предполагает хроническую ановуляцию, менструальный цикл немного превышающий норму (32–35 дней) или нерегулярный (32, 35, 36 дней) требует дальнейшего обследования, включающего определение сывороточного прогестерона [7].Определение сывороточного прогестерона проводится с 21 по 22 день цикла для исключения ановуляции. Прогестерон > 2,5 нг/мл свидетельствует об овуляции.
УЗИ признаки: увеличение объёма яичника более 10 мл, число анэхогенных фолликулов диаметром от 2 до 9 мм не менее 25 в одном яичнике,структура яичников оценивается при помощи УЗИ с трансвагинальным датчиком. Необходимо знать, что результат УЗИ зависит от чувствительности УЗ датчика, поэтому рекомендовано использовать датчики с частотой 8 mHz для оптимальной оценки морфологии яичников.

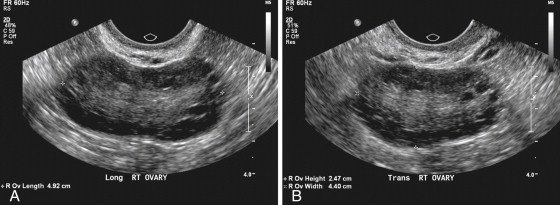
Рис. 1. А)трансвагинальное УЗИ в продольной плоскости, показывает морфологию поликистозных яичников. Многочисленные небольшие фолликулы окружают центральную эхогенную строму. B)трансвагинальное УЗИ в поперечной плоскости у той же пациентки [8].
Для эхографии крайне важно представлять макро- и микроскопическую структуру измененных гонад при данном патологическом состоянии. Основным макроскопическим признаком СПКЯ является двустороннее увеличение (в 2–6 раз) яичников, с наличием множества кистозно-атрезирующихся фолликулов. Поверхность яичников сглажена, признаки овуляции отсутствуют, капсула плотная, белесоватая и при осмотре невооруженным глазом представляется утолщенной. Капсула настолько утолщена, что фолликулярные кисты (кистозно-атрезирующиеся фолликулы), типичные для данной патологии, иногда не просвечивают через нее. Характерно симметричное двустороннее увеличение яичников с формированием мелкокистозных изменений в корковом слое и значительное утолщение белочной оболочки. Объем яичников при СПКЯ достигает 9,5–17,3 см3 (среднее значение 12,9 см3), что намного больше нормальных значений (3–8 см3).
Для гистологической картины первичных ПКЯ характерны: склероз капсулы яичников с утолщением ее до 600 мкм; гиперплазия стромы яичников; кистозная атрезия фолликулов; гиперплазия (иногда с лютеинизацией) клеток внутренней оболочки фолликулов. При так называемых вторичных ПКЯ размеры яичников, как правило, не достигают такой величины, как при первичных ПКЯ, и их увеличение часто бывает асимметричным. Капсула яичников также не столь резко утолщена, отмечается просвечивание множества фолликулов. Микроскопические особенности состоят в неравномерном утолщении капсулы, нерезко выраженной гиперплазии стромы, наличии атрезирующихся фолликулов, белых и изредка желтых тел.
Следует отметить, что некоторые исследователи высказываются более критично в отношении возможностей эхографии при диагностике СПКЯ, так как у 30 % женщин с данной патологией обнаруживаются неизмененные по величине и акустической структуре яичники. Из числа остальных больных с увеличенными яичниками отчетливая визуализация мелких кист оказалась возможной лишь у 40 % [9].
Если специалист не уверен в точности УЗИ-диагностики, то это исследование можно заменить определением антимюллерова гормона (АМН). Диагноз подтверждает АМН > 4,5 нг/мл [7].
Вывод. Таким образом, СПКЯ до настоящего времени является диагностической проблемой из-за отсутствия универсального диагностического метода. Клиническая картина данного патологического состояния должна указывать на объем необходимого дополнительного обследования. Ановуляция и гиперандрогенемия могут быть подтверждены соответствующими гормональными исследованиями. Усовершенствование ультразвуковой диагностики с использованием новых технических решений и подходов может способствовать выделению характеристик ПКЯ, определяющих клинико-патогенетические формы этого синдрома.
Литература:
- Национальное руководство по гинекологии 2013 год. Под редакцией акад. РАМН Г. М. Савельевой, акад. РАМН Г. Т. Сухих, проф. И. Б. Манухина.
- Gynecologic and Obstetric Pathology. Christopher P. Crum MD, Anna R. Laury MD, Michelle S. Hirsch MD, PhD, Charles Matthew Quick MD and William A. Peters MD. Copyright © 2016 by Saunders, an imprint of Elsevier Inc.
- СПКЯ: новый взгляд на проблему. Многообразие симптомов, дифференци-альная диагностика и лечение СПКЯ. Информационный бюллетень / И. Г. Шестакова, Т. С. Рябинкина; под ред. В. Е. Радзинского. — М.: Редакция журнала StatusPraesens, 2015. — 24 с.
- De Leo V, Musacchio MC, Cappelli V, Massaro MG, Morgante G and Petraglia F. Genetic, hormonal and metabolic aspects of PCOS: an update. Reprod. Biol. Endocrinol. 2016; 14 (1): 38.
- Medline (PubMed, USA) [Электрон. ресурс]. — Режим доступа: https://www.ncbi.nlm.nih.gov/pubmed/27513023 [06.11.2016].
- The polycystic ovary syndrome: a position statement from the European Society of Endocrinology. Gerard Conway, Didier Dewailly, EvanthiaDiamanti-Kandarakis, Héctor F. Escobar-Morreale, Stephen Franks, Alessandra Gambineri, FahrettinKelestimur, DjuroMacut, Dragan Micic, Renato Pasquali, et al. Eur J Endocrinol. 2014 Oct; 171(4): P1–29. Published online 2014 May 21. doi: 10.1530/EJE-14–0253.
- Consensus of French Endocrine Society on female hyperandrogenism. Recommendations for investigation of hyperandrogenism, 2010.
- Ferri’s Clinical Advisor 2016. Fred F. Ferri M. D., F. A. C. P. Copyright © 2016 by Elsevier, Inc. All rights reserved.
- Гус А. И., Серов В. Н., Назаренко Т. А., Бутарева Л. Б., Джунаидова Л. А., Смирнова А. А. Научный центр акушерства, гинекологии и перинатологии (дир. — акад. РАМН В. И. Кулаков), РАМН, Москва. Современные принципы ультразвуковой, клинической и лабораторной диагностики синдрома поликистозных яичников (обзор литературы). Гинекология. 2002; 02:
- Манухин И. Б., Геворкян М. А., Кушлинский Н. Е. Синдром поликистозных яичников. — М., 2004. — 240 с.
Основные термины (генерируются автоматически): яичник, менструальный цикл, синтез андрогенов, трансвагинальное УЗИ, сывороточный прогестерон, патологическое состояние, кистозная атрезия фолликулов, жировая ткань, GWAS, FSHR.
Источник
