Назаренко синдром поликистозных яичников скачать
Библиографическое описание:
Синдром поликистозных яичников: особенности диагностики / И. Б. Решетников, З. А. Нестеренко, И. А. Мацнева [и др.]. — Текст : непосредственный, электронный // Молодой ученый. — 2016. — № 26.2 (130.2). — С. 38-41. — URL: https://moluch.ru/archive/130/36153/ (дата обращения: 01.05.2020).
Ключевые слова: СПКЯ, гиперандрогения, бесплодие, ановуляция.
Введение: Синдром поликистозных яичников (СПКЯ), или синдром Штейна-Левенталя, – патология структуры и функции яичников, характеризующаяся овариальной гиперандрогенией с нарушением менструальной и генеративной функций [1].Заболевание встречается у 2–20 % женщин и является наиболее распространённой эндокринопатией у женщин репродуктивного возраста. Общая заболеваемость в мире составляет 3,5 % [2].
Заболевание было известно еще с 1328 года, французский раввин Леви Бен Гершом (1288–1344) упоминал о нем в своих трудах. В России о поликистозном перерождении яичников было упомянуто еще в конце XIX веке профессором Кронидом Фёдоровичем Славянским. Позже, уже в советской России, в 1928 году профессор Сергей Кузьмич Лесной после успешного лечения посредством клиновидной резекции яичников у пациенток с аменореей и опсоменореей, подробно описал морфологическую картину структурных изменений при поликистозе яичников и назвал этот феномен «склерокистозными яичниками». Двумя годами позже профессор Евгений Елисеевич Гиговский подробно описал гистологические изменения при склерополикистозе яичников. Наконец, в 1935 году американские гинекологи И. Штейн (I. F. Stein) и М. Левенталь (М. L. Leventhal) официально опубликовали результаты исследования, в котором описали семь клинических случаев пациенток с аменореей в сочетании с двусторонне увеличенными поликистозными яичниками, а также гирсутизмом и акне. С тех пор это состояние называют — синдром Штейна–Левенталя [3].
Анализ литературных источников:
В настоящее время этиология и патогенез СПКЯ времени остаются до конца не изученными, но в результате ряда исследований была доказана мультифакториальная природа данного феномена [4].
За последние 5 лет в результате исследований GWAS было найдено около 16 генов (например, FSHR и LHCGR), участвующих в развитии СПКЯ. Таким образом, точно определен полигенный характер СПКЯ [5].
Известно, что вклад генетических факторов в этиологию СПКЯ составляет 79 %, в то время, как состояния окружающей среды, образа жизни и индивидуальной истории болезни — около 21 % [3]. А само формирование фенотипа СПКЯ может формироваться, начиная с раннего детства и до периода полового созревания. Кроме того, доказана связь между развитием СПКЯ и низкой массой тела при рождении, влекущая за собой компенсаторный рост и гиперинсулинемию, которая, в свою очередь, снижает выработку глобулина, связывающего половые гормоны, в печени и образованию свободных андрогенов.
Существует гипотеза, что СПКЯ может развиться в результате генетически детерминированной гиперсекреции андрогенов яичниками, начавшейся в пубертатном периоде или еще задолго до него [6].
Суммируя основные современные представления об этой патологии, можно выделить основные положения патогенеза. Но сначала напомним основы стероидогенеза в яичниках. Синтез андрогенов происходит в клетках теки фолликулов определенной стадии зрелости диаметром 5–8 мм и в строме. Регулируют синтез андрогенов ЛГ инсулиноподобный фактор роста-I (ИПФР-I) и энзим (цитохром Р450с17). В превращении андрогенов (тестостерона и андростендиона) в эстрогены (эстрадиол и эстрон), так называемый процесс ароматизации андрогенов, участвует цитохром Р450с17. Синтез энзима регулируется ФСГ.
В ПКЯ гиперандрогения является следствием:
- Повышения уровня ЛГ в результате нарушения цирхорального ритма выделения ГнРГ и гонадотропинов, формирующегося в пубертатном возрасте, в период становления гормональной функции репродуктивной системы. Возможной причиной являются генетические факторы. Гиперстимуляция ЛГ нарушает фолликулогенез в яичниках, формируется кистозная атрезия фолликулов с гиперплазией тека-клеток, стромы и увеличением синтеза андрогенов. В результате дефицита ФСГ, необходимого для синтеза энзимов, ароматизирующих андрогены в эстрогены, происходит накопление андрогенов и дефицит эстрадиола.
- Важным механизмом гиперандрогении является характерная для СПКЯ инсулинорезистентность (ИР) — уменьшение утилизации глюкозы в организме. В результате возникает компенсаторнаягиперинсулинемия. Поскольку имеется дефект рецепторов инсулина, его действие реализуется через рецепторы ИПФР-I. Инсулин и ИПФР-I способствуют усилению ЛГ-зависимого синтеза андрогенов в тека-клетках и строме, а также стимулируя выброс ЛГ.
- Увеличение концентрации свободного биологически активного Т за счет уменьшения образования ПССГ. Синтез ПССГ уменьшается вследствие снижения уровня эстрадиола и гиперинсулинемии.
- Определенная роль принадлежит жировой ткани. При ожирении нарушается толерантность к глюкозе по диабетогенному типу. Развивается инсулинорезистентность и компенсаторная гиперинсулинемия. Вследствие этих метаболических нарушений усиливается синтез андрогенов в адипоцитах (жировых клетках) и соответственно превращение (ароматизация) тестостерона в эстрадиол и андростендиона в эстрон. Этот процесс имеет автономный характер, не зависит от гонадотропной стимуляции. Таким образом, жировая ткань является источником андрогенов и эстрогенов (в основном эстрона) внегонадного происхождения [10].
Исторически сложившийся термин «поликистоз» не соответствует реальной клинической ситуации, поскольку суть процесса заключается не в формировании кист яичника, а в накоплении незрелых фолликулов. При поликистозных яичниках процесс фолликулогенеза останавливается на стадии антрального фолликула. Таких фолликулов становится много, они часто расположены по периферии органа; на УЗИ их определяют в виде «нитки жемчуга». Жалобы женщин с СПКЯ, как правило, довольно стандартны:
— усиленный рост волос на теле по мужcкому типу, повышенная жирность кожи, угревые высыпания на лице, спине;
— нарушения менструального цикла (редкие менструации, длительное отсутствие менструаций, постоянные кровяные выделения);
— отсутствие беременности в течение продолжительного времени [3].
Однако диагноз может быть поставлен при наличии 2-х или 3-х следующих критериев:
1) хроническая ановуляция;
2) характерное изменение морфологии яичников на УЗИ;
3) гиперандрогения (лабораторная/клиническая) [7].
Для установления овуляторной дисфункции исследуют продолжительность менструального цикла: менструальный цикл> 35 дней предполагает хроническую ановуляцию, менструальный цикл немного превышающий норму (32–35 дней) или нерегулярный (32, 35, 36 дней) требует дальнейшего обследования, включающего определение сывороточного прогестерона [7].Определение сывороточного прогестерона проводится с 21 по 22 день цикла для исключения ановуляции. Прогестерон > 2,5 нг/мл свидетельствует об овуляции.
УЗИ признаки: увеличение объёма яичника более 10 мл, число анэхогенных фолликулов диаметром от 2 до 9 мм не менее 25 в одном яичнике,структура яичников оценивается при помощи УЗИ с трансвагинальным датчиком. Необходимо знать, что результат УЗИ зависит от чувствительности УЗ датчика, поэтому рекомендовано использовать датчики с частотой 8 mHz для оптимальной оценки морфологии яичников.

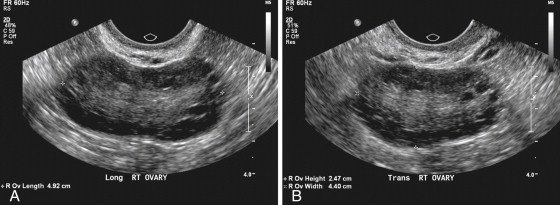
Рис. 1. А)трансвагинальное УЗИ в продольной плоскости, показывает морфологию поликистозных яичников. Многочисленные небольшие фолликулы окружают центральную эхогенную строму. B)трансвагинальное УЗИ в поперечной плоскости у той же пациентки [8].
Для эхографии крайне важно представлять макро- и микроскопическую структуру измененных гонад при данном патологическом состоянии. Основным макроскопическим признаком СПКЯ является двустороннее увеличение (в 2–6 раз) яичников, с наличием множества кистозно-атрезирующихся фолликулов. Поверхность яичников сглажена, признаки овуляции отсутствуют, капсула плотная, белесоватая и при осмотре невооруженным глазом представляется утолщенной. Капсула настолько утолщена, что фолликулярные кисты (кистозно-атрезирующиеся фолликулы), типичные для данной патологии, иногда не просвечивают через нее. Характерно симметричное двустороннее увеличение яичников с формированием мелкокистозных изменений в корковом слое и значительное утолщение белочной оболочки. Объем яичников при СПКЯ достигает 9,5–17,3 см3 (среднее значение 12,9 см3), что намного больше нормальных значений (3–8 см3).
Для гистологической картины первичных ПКЯ характерны: склероз капсулы яичников с утолщением ее до 600 мкм; гиперплазия стромы яичников; кистозная атрезия фолликулов; гиперплазия (иногда с лютеинизацией) клеток внутренней оболочки фолликулов. При так называемых вторичных ПКЯ размеры яичников, как правило, не достигают такой величины, как при первичных ПКЯ, и их увеличение часто бывает асимметричным. Капсула яичников также не столь резко утолщена, отмечается просвечивание множества фолликулов. Микроскопические особенности состоят в неравномерном утолщении капсулы, нерезко выраженной гиперплазии стромы, наличии атрезирующихся фолликулов, белых и изредка желтых тел.
Следует отметить, что некоторые исследователи высказываются более критично в отношении возможностей эхографии при диагностике СПКЯ, так как у 30 % женщин с данной патологией обнаруживаются неизмененные по величине и акустической структуре яичники. Из числа остальных больных с увеличенными яичниками отчетливая визуализация мелких кист оказалась возможной лишь у 40 % [9].
Если специалист не уверен в точности УЗИ-диагностики, то это исследование можно заменить определением антимюллерова гормона (АМН). Диагноз подтверждает АМН > 4,5 нг/мл [7].
Вывод. Таким образом, СПКЯ до настоящего времени является диагностической проблемой из-за отсутствия универсального диагностического метода. Клиническая картина данного патологического состояния должна указывать на объем необходимого дополнительного обследования. Ановуляция и гиперандрогенемия могут быть подтверждены соответствующими гормональными исследованиями. Усовершенствование ультразвуковой диагностики с использованием новых технических решений и подходов может способствовать выделению характеристик ПКЯ, определяющих клинико-патогенетические формы этого синдрома.
Литература:
- Национальное руководство по гинекологии 2013 год. Под редакцией акад. РАМН Г. М. Савельевой, акад. РАМН Г. Т. Сухих, проф. И. Б. Манухина.
- Gynecologic and Obstetric Pathology. Christopher P. Crum MD, Anna R. Laury MD, Michelle S. Hirsch MD, PhD, Charles Matthew Quick MD and William A. Peters MD. Copyright © 2016 by Saunders, an imprint of Elsevier Inc.
- СПКЯ: новый взгляд на проблему. Многообразие симптомов, дифференци-альная диагностика и лечение СПКЯ. Информационный бюллетень / И. Г. Шестакова, Т. С. Рябинкина; под ред. В. Е. Радзинского. — М.: Редакция журнала StatusPraesens, 2015. — 24 с.
- De Leo V, Musacchio MC, Cappelli V, Massaro MG, Morgante G and Petraglia F. Genetic, hormonal and metabolic aspects of PCOS: an update. Reprod. Biol. Endocrinol. 2016; 14 (1): 38.
- Medline (PubMed, USA) [Электрон. ресурс]. — Режим доступа: https://www.ncbi.nlm.nih.gov/pubmed/27513023 [06.11.2016].
- The polycystic ovary syndrome: a position statement from the European Society of Endocrinology. Gerard Conway, Didier Dewailly, EvanthiaDiamanti-Kandarakis, Héctor F. Escobar-Morreale, Stephen Franks, Alessandra Gambineri, FahrettinKelestimur, DjuroMacut, Dragan Micic, Renato Pasquali, et al. Eur J Endocrinol. 2014 Oct; 171(4): P1–29. Published online 2014 May 21. doi: 10.1530/EJE-14–0253.
- Consensus of French Endocrine Society on female hyperandrogenism. Recommendations for investigation of hyperandrogenism, 2010.
- Ferri’s Clinical Advisor 2016. Fred F. Ferri M. D., F. A. C. P. Copyright © 2016 by Elsevier, Inc. All rights reserved.
- Гус А. И., Серов В. Н., Назаренко Т. А., Бутарева Л. Б., Джунаидова Л. А., Смирнова А. А. Научный центр акушерства, гинекологии и перинатологии (дир. — акад. РАМН В. И. Кулаков), РАМН, Москва. Современные принципы ультразвуковой, клинической и лабораторной диагностики синдрома поликистозных яичников (обзор литературы). Гинекология. 2002; 02:
- Манухин И. Б., Геворкян М. А., Кушлинский Н. Е. Синдром поликистозных яичников. — М., 2004. — 240 с.
Основные термины (генерируются автоматически): яичник, менструальный цикл, синтез андрогенов, трансвагинальное УЗИ, сывороточный прогестерон, патологическое состояние, кистозная атрезия фолликулов, жировая ткань, GWAS, FSHR.
Источник
Синдром поликистозных яичников занимает лидирующее место среди причин женского бесплодия. Подробно приводятся факторы, имеющие значение в возникновении синдрома склерополикистозных яичников (СПКЯ). Освещены вопросы сложного патогенеза данного заболевания. Досконально рассмотрены различные теории механизма формирования гиперандрогении при СПКЯ. Доказана важная роль инсулинорезистентности в механизме формирования гиперандрогении. Указывается на важную роль эхографии, гормональных исследований в диагностике синдрома поликистозных яичников. Подробно расссматриваются различные аспекты лечения СПКЯ.
Ключевые слова: синдром склерополикистозных яичников, ановуляция, нарушение менструального цикла, бесплодие, гиперандрогения, инсулинорезистентность, избыток массы тела.
Синдром склерополикистозных яичников (СПКЯ) — это мультифакториальное гетерогенное заболевание [13,14,20], характеризующееся нарушением менструального цикла,хронической ановуляцией, гиперандрогенией, а также увеличением размеров и изменением морфологической структуры яичников [4].
Этиология заболевания на данный момент до конца не изучена, но большое значение имеют следующие факторы [5,6,19,18]:
1) патология родов и/или беременности (угроза прерывания беременности, преждевременное излитие околоплодных вод, преждевременная отслойка нормально расположенной плаценты, слабость родовой деятельности);
2) перенесенные в различные периоды жизни, но особенно в пубертатном периоде, острые или хронические заболевания рото — и носоглотки (частые ангины, корь, краснуха), нейроинфекции, интоксикации;
3) психические травмы, стрессы;
4) черепно-мозговые травмы (сотрясения, ушибы);
5) врожденный генетически детерминированный дефект ферментативных систем яичника;
6) наследственный фактор.
Патогенез представляется чрезвычайно сложным, существует большое количество предложенных теорий развития заболевания. Очень много сторонников у гипотезы о формировании синдрома склерополикистозных яичников на фоне первичного (с пубертатного периода) нарушения цирхорального ритма гонадолиберина. Во время периода полового созревания многие факторы способствуют развитию эндокринопатий, нарушается контроль регуляции секреции гонадотропинов. При этом уровень секреции ЛГ растет на фоне снижения продукции ФСГ. Повышенный уровень ЛГ нарушает процесс фолликулогенеза: в яичниках формируется кистозная атрезия фолликулов с гиперплазиейтека — клеток, стромы, а также увеличением синтеза андрогенов. Таким образом, на фоне недостатка ФСГ происходит накопление андрогенов и дефицит эстрадиола. Последнее стимулирует синтез ЛГ,повышая его базальный уровень [7].
Другим не менее важным механизмом формирования гиперандрогении является инсулинорезистентность, которая типична для пациенток с нарушением жирового обмена. И частота инсулинорезистентности составляет 35–60 % [8,9]. Происходит нарушение утилизации глюкозы периферическим тканям, в результате чего формируется компенсаторная гиперинсулинемия. Гиперинсулинемия непосредственно повышает активность цитохрома Р450с17(ключевого фермента в синтезе андрогенов как в яичниках, так и в надпочечниках), тем самым усиливая синтез андрогеновтека-клетках и строме поликистозных яичников. А также избыток инсулина уменьшает образование в печени стероидсвязывающих глобулинов, это приводит к увеличению биологически активного тестостерона [10].
В формировании гиперандрогении большая роль принадлежит жировой ткани, где происходит внегонадный синтез половых стероидов, который не зависит от стимуляции гонадотропинами. Для пациентов с синдромом склерополикистозных яичников характерно андроидное (висцеральное) ожирение. Развитие висцерального ожирения происходит на фоне нарушения нейроэндокринного контроля центров в гипоталамусе, которые непосредственно отвечают за «пищевое поведение». Эти же механизмы повышают синтез кортиколиберина, адренокортикотропного гормона, активируют продукцию стероидов корой надпочечников. При этом повышается продукция как надпочечниковых андрогенов, так и кортизола, что безусловно, усиливает метаболические нарушения [7].
У большого количества пациенток с нормальной массой тела и сопутствующей надпочечниковой гиперандрогенией наиболее логично гиперпродукцию андрогенов объясняет генетически детерминированная дисрегуляция цитохрома Р450с17 [7].
Существуют сведения, что у пациенток с синдромом склерополикистоза яичников в крови выявляется повышенная концентрация ингибитора апоптоза, то есть снижается процесс физиологической атрезии фолликулов [7]. Типичными клиническими проявлениями синдрома поликистоза яичников являются олигоменорея, ановуляция, бесплодие, избыточный рост волос, акне, ожирение и т.д.
Возраст менархе в большинстве случаев своевременный,12–13 лет. Однако характерно наличие олигоменореи, причем интервалы между менструациями постепенно удлиняются вплоть до аменореи.
У многих пациенток (90–95 %) имеется бесплодие, обусловленное ановуляцией. Но в то же время, если беременность наступает, то чаще всего происходит самопроизвольное ее прерывание в первом триместре. Примерно у половины пациенток с синдром склерополикистоза яичников развивается на фоне ожирения. Характерно распределение жировой ткани по андроидному типу (висцеральное ожирение). Отложение жировой ткани наблюдается в передней брюшной стенке, мезентерии внутренних органов и области плечевого пояса.
К андрогензависимым дерматопатиям относят избыточный рост волос, «акне» на коже лица, груди, спины. Реже встречается снижение тембра голоса, гипертрофия клитера, аллопеция. Часто встречается «негроидный акантоз»: в местах повышенного трения кожи (подмышечная и паховые области, на складках кожи локтей). При гинекологическом исследовании у 70 % пациентов выявлено симметрично увеличенные яичники плотной консистенции, а также оволосенение наружных половых органов по мужскому типу [11].
Очень важным методом диагностики синдрома поликистозных яичников является эхография, УЗ-признаки: увеличение объема яичников, наличие большого количества (более 10–12 в одной плоскости при сканировании) фолликулов диаметром 3–8 мм, которые располагаются под утолщенной оболочкой, а также утолщена строма повышенной эхогенности.
Важным в диагностике является гормональное исследование. Определяют уровень ЛГ, ФСГ, тестостерона, надпочечниковых андрогенов: ДЭА-сульфат, 17-оксипрогестерон. типичной картиной для синдрома поликистозных яичников является высокий уровень ЛГ, андрогенов, повышенный индекс ЛГ/ФСГ:2,5–3 и более (в норме 1–1,5) [12]. Целями лечения больных с синдромом склерополикистоза яичников являются: нормализация массы тела и метаболических нарушений, восстановление овуляции, лечение андроген — зависимых дерматопатий.
Для нормализации массы тела и метаболических нарушений необходимо рациональное низкокалорийное питание, адекватная физическая нагрузка. Из медикаментозных средств используют препарат нейромедиаторного действия сибутрамин- селективный ингибитор обратного захвата серотонина и норадренолина в синапсах ЦНС. Действие этого препарата заключается в том, что происходит пролонгация у пациенток чувства насыщения, что приводит к понижению аппетита. Пациенткам с повышенной массой тела необходимо принимать препараты, препятствующие всасыванию жиров, например, Орлистат [13].
При синдроме склерополикистоза яичников, как правило, имеет место инсулин резистентность. Таким пациентам рекомендованы умеренные физические нагрузки (ходьба, плаванье), что способствует повышению чувствительности мышечной ткани к инсулину. Используют для лечения препарат метформин (класс бигуанидов), который улучшает утилизацию глюкозы в печени, жировой ткани, а также мышцах [14]. Пациенткам с олиго-аменореей целесообразно применять прогестагены, способствующих восстановлению фолликулогенеза в яичниках и стимуляции овуляции. При отсутствии эффекта, для стимуляции овуляции возможно применение гонадотропных гормонов, в этом случае частота наступления беременности превышает 50 % [13]. В современной медицине широко в практику введена лапароскопия, как хирургический метод лечения. Производится разрушение гиперплазированной стромы яичников с помощью электрода. Эффективность восстановления овуляции составляет 80–85 %, беременность наступает в течение первых 6–12 месяцев. Риск развития спаечного процесса минимален [15].
За десятки лет изучения синдрома склерополикистозных яичников были разработаны методы лечения, однако эта патология, по-прежнему, занимает лидирующую позицию среди причин эндокринного бесплодия [16]. Поэтому остается актуальной необходимость дальнейшего усовершенствования уже имеющихся и разработки новых оптимальных методов лечения [17].
Литература:
- Манухин И. Б., Геворкян М. А., Студеная Л. Б. и др. Синдром поликистозных яичников// Акушерство и гинекология. -2007. -№ 5. -С.62–66.
- Пшеничникова Т. Б., Пшеничникова Е. Б. Генетическая и приобретенная формы тромбофилии у больных с метаболическим синдромом в сочетании с синдромом поликистозных яичников// Акушерство и гинекология. 2006. № 5. С. 29–31.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Дифференциальная диагностика и лечение эндокринных заболеваний(руководство). М: Медицина 2002. 751с.
- Кулаков В. И. Клинические рекомендации//Акушерство и гинекология/Под редакцией В. И. Кулакова М. ГЭОТАР- МЕдиа, 2005.С.3–7
- Вихляева Е. М. Руководство по эндокринной гинекологии//Под ред. Е. М. Вихляевой. М.: Мед.информ. агентство. 2002. 768 с.
- Дедов И. И., Андреева Е. Н., Карпова Е. А. Синдром поликистозных яичников. Практические рекомендации для врачей. М.,2009. 51 с.
- Алиева Э. А. Синдром склерополикистозных яичников у женщин репродуктивного возраста: Автореф. дис…д-ра мед.наук. М…1991.
- Назаренко Т. А. Синдром поликистозных яичников. М..2005. 208с.
- Мухин И. Б., Геворкян М. А., Кушлинский Н. Е. Синдром склерополикистознях яичников. М.,2004. 192 с.
- Доброхотова Ю. Э., Джобова Э. М., Филатова Л. А. Синдром склерополикистозных яичников: современные возможности гормональной терапии//Гинекология. Т.9. № 1. С.57–59.
- Чернуха Г. Е. Современные представления о синдроме склерополикистозных яичников. Consilium Medicum.2002; С.9–16
- Назаренко Т. А., Смирнова А. А., Джунаидова Л. А. Эхокардиография и допплерометрия в диагностике синдрома склерополикистозных яичников. Журн. Рос.ассац.акуш-гин.2002;С.6–9
- Петров Ю. А. Семья и здоровье. — М.: Медицинская книга,2014. — 312с.
- Чернышов В. Н., Орлов В. И., Петров Ю. А. Любовь. Семья. Здоровье. — М.: МЕДпресс-информ, 2005. -280с.
- Геворкян М. А., Манухин И. Б., Царькова М. А., Городецкая М. Д. Восстановление фертильности после оперативной лапароскопии у женщин с синдромом поликистозных яичников. Пробл. репродукции.2000; 2:19–23
- Шилин Д. Е. Синдром поликистозных яичников// Consilium-Medicum. 2007. Т.9. № 9. С. 683–688.
- Дедов И. И., Мельниченко Г. А. Синдром поликистозных яичников(руководство). М.: Медицина, 2008. 361с.
- Петров Ю. А., Сависько А. А., Петрова С. И. Здоровая семья- здоровые дети. – М.: Медицинская книга, 2010. –328с.
- Прокопец В. И., Стрижак Д. А., Петров Д. А. Воспалительные процессы гениталий как причина стерильности женщин // Международный журнал прикладных и фундаментальных исследований. -2017. -№ 1–2. –С. 254–257.
- Рымашевский Н. В., Петров Ю. А., Ковалева Э. А. Слагаемые супружеского счастья. –Ростов-на-Дону: «Феникс», 1995. – 415с.
Основные термины (генерируются автоматически): яичник, жировая ткань, синдром, стимуляция овуляции, пубертатный период, нормализация массы тела, механизм формирования, менструальный цикл, избыточный рост волос, висцеральное ожирение.
Источник
