Нарушение свертываемости крови синдром виллебранда
Болезнь Виллебранда-Диана — наследственное заболевание крови, характеризующееся возникновением эпизодических спонтанных кровотечений, которые схожи с кровотечениями при гемофилии.
Заболевание наследуется по принципу аутосомного доминирования. Возможно наследование и по аутосомно-рецессивному типу (2 и 3 тип болезни).
Эпидемиология[править | править код]
Распространенность болезни Виллебранда составляет 1 на 800—1000. В отдельных источниках указывается, что частота случаев равна 2%[3].
Этиология[править | править код]
Причина кровотечений — нарушение свертываемости крови из-за недостаточной активности фактора Виллебранда, который участвует в адгезии тромбоцитов на коллагене и защищает VIII фактор от протеолиза. При дефиците Фактора Виллебранда VIII фактор подвергается протеолизу, и его содержание в плазме снижается. Кроме того, при болезни Виллебранда снижается содержание серотонина и развивается патологическая дилатация сосудов и повышение их проницаемости. При болезни Виллебранда наблюдаются самые длинные кровотечения, т.к. у больных нарушены все три звена гемостаза.
Синонимы[править | править код]
- Ангиогемофилия;
- Атромбопеническая пурпура;
- Атромбоцитопеническая пурпура;
- Геморрагическая капилляропатия;
- Конституциональная тромбопатия, конституциональная тромбопатия фон Виллебранда-Юргенса;
- Наследственная псевдогемофилия; синдром Юргенса;
- Сосудистая гемофилия, псевдогемофилия.
Классификация[править | править код]
Различают три типа болезни Виллебранда.
- 1-й тип обусловлен частичным количественным дефицитом фактора Виллебранда. При этом мультимерная структура его сохранена. Имеется снижение прокоагулянтной активности фактора VIII, агрегации тромбоцитов, индуцированной ристоцетином, ристоцетинкофакторной активности, антигена фактора Виллебранда. Частота данной формы составляет от 75 % до 80 % всех случаев болезни Виллебранда. Наследование аутосомно-доминантное.
- 2-й тип обусловлен качественными изменениями фактора Виллебранда, связанными с нарушением формирования мультимеров, и подразделяется на подтипы: 2A, 2B, 2M, 2N.
- Фенотип подтипа 2A является результатом нарушения двух различных механизмов: дефекта синтеза высокомолекулярных мультимеров и повышения протеолиза фактора Виллебранда. При подтипе 2B отмечается повышенное сродство фактора Виллебранда к рецептору на мембране тромбоцитов гликопротеину Ib.
- Подтип 2M характеризуется нарушением связи фактора Виллебранда с рецептором гликопротеином Ib на мембране тромбоцитов.
- Подтип 2N характеризуется нормальным уровнем фактора Виллебранда и низкой прокоагулянтной активностью, что обусловлено нарушением связи фактора VIII и фактора Виллебранда.
Наследование болезни Виллебранда 2-го типа аутосомно-доминантное, за исключением подтипа 2N, где оно рецессивное. Частота встречаемости данных форм составляет от 5 % до 15 % всех случаев болезни Виллебранда.
- 3-й тип — наиболее тяжелая форма с полным дефицитом фактора Виллебранда. Эта форма характеризуется отсутствием фактора Виллебранда в плазме, тромбоцитах и сосудистой стенке. Уровень фактора VIII ниже 10 %. Наследование — аутосомно-рецессивное. Заболевание проявляется у гомозигот с одинаковыми дефектными аллелями или двойных гетерозигот с двумя различными дефектными аллелями. У пациентов с 3-м типом имеется вероятность появления аллоантител к фактору Виллебранда. Частота встречаемости заболевания 3-го типа болезни Виллебранда менее 5 %.
Кроме того, существует тромбоцитарный тип болезни Виллебранда, который обусловлен мутацией в гене тромбоцитарного рецептора гликопротеина Ib, вследствие которой повышается чувствительность данного рецептора к высокомолекулярным мультимерам фактора Виллебранда. Фенотип аналогичен подтипу 2B.
- Приобретенный синдром Виллебранда определяется у пациентов с аутоиммунными, лимфопролиферативными заболеваниями, обусловлен появлением ингибитора против фактора Виллебранда, а также качественными аномалиями фактора VIII в связи с адсорбцией высокомолекулярных мультимеров патологическими белками.
Клиническая картина[править | править код]
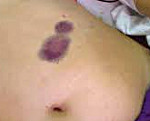
Наиболее характерным и специфическим симптомом при болезни Виллебранда являются кровотечения из слизистых полости рта, носа, внутренних органов. Симптомы кровоточивости варьируют от умеренно выраженных до крайне тяжелых, протекают преимущественно по микроциркуляторному типу. У пациентов с резким дефицитом фактора VIII наблюдаются обильные и продолжительные кровотечения (носовые, десневые, маточные), также кровоизлияния в мышцы и суставы. Кроме того, могут возникать длительные кровотечения при травмах, удалении зубов, операциях.
В детском возрасте часто бывают кровотечения из слизистых оболочек полости рта, носовые кровотечения, синяки на коже. Более тяжелое течение геморрагического диатеза отмечается во время или вскоре после перенесенных инфекционных заболеваний. Наиболее вероятным пусковым механизмом кровотечения на фоне инфекции является нарушение проницаемости сосудов. Вследствие этого появляются самопроизвольные кровотечения диапедезного типа.
Гематомы — кровоизлияния в подкожную клетчатку и мышечные ткани наблюдаются преимущественно после травм у больных с тяжелыми формами заболевания.
При болезни Виллебранда геморрагический синдром проявляется не всегда, периоды обострения чередуются с периодами полного или почти полного отсутствия геморрагий. У некоторых пациентов болезнь Виллебранда может сочетаться с признаками мезенхимальной дисплазии: повышенной растяжимостью кожи, слабостью связок с повышенной подвижностью суставов, пролабированием створок клапанов сердца.
Аутосомный тип наследования обусловливает одинаковую частоту возникновения болезни Виллебранда у пациентов обоих полов. У женщин вследствие особенностей физиологического строения организма, связанных с репродуктивной функцией, наблюдается более частое проявление геморрагических симптомов. Около 65 % женщин с болезнью Виллебранда страдают меноррагиями. Рецидивирующие маточные кровотечения, продолжающиеся более 10 дней, сопровождаются постгеморрагической анемией.
Желудочно-кишечные кровотечения у пациентов с болезнью Виллебранда не являются преобладающей формой кровоточивости. Они могут быть вызваны приемом препаратов, влияющих на агрегацию тромбоцитов (ацетилсалициловая кислота и другие нестероидные противовоспалительные средства). Кроме того, источниками кровотечений являются латентные язвы желудка и двенадцатиперстной кишки, также эрозивные гастриты, геморроидальные узлы.
У пациентов с болезнью Виллебранда могут быть длительные кровотечения при операциях, у женщин — во время родов. Роды у женщин с болезнью Виллебранда связаны с риском возникновения значительной кровопотери. У большинства пациентов со среднетяжелой и легкими формами заболевания во время беременности уровень фактора VIII повышается в 2—3 раза и достигает нормальных значений, однако в послеродовом периоде возвращается к исходному уровню.
Гемартроз — наиболее редкое проявление болезни Виллебранда, характерное для заболевания 3-го типа. Острый гемартроз сопровождается болевым синдромом, обусловленным повышением внутрисуставного давления. Сустав увеличен в объеме, кожа над ним гиперемирована и горячая на ощупь. Если гемартроз возник после травмы, нужно исключить дополнительные повреждения (внутрисуставной перелом, отрыв мыщелка, ущемление тканей). Рецидивирующие гемартрозы вызывают хронический синовит. На стадии синовита синовиальная оболочка гипертрофируется и становится основным источником кровоизлияния в сустав. При остром синовите гемартрозы могут рецидивировать, несмотря на трансфузии фактора свертывания VIII, что обусловлено воспалительным процессом в синовиальной оболочке. При хроническом синовите болевой синдром может отсутствовать, поскольку разрушена капсула сустава.
В отличие от гемофилии, при болезни Виллебранда дальнейшего прогрессирования патологического процесса и развития деформирующего остеоартроза, как правило, не наблюдается.
Кровоизлияния в головной и спинной мозг и их оболочки при болезни Виллебранда возникают в связи с травмой. В отдельных случаях причиной таких кровоизлияний может быть гипертонический криз или прием препаратов, значительно нарушающих гемостатическую функцию тромбоцитов (ацетилсалициловая кислота, бутадион и др.).
Учитывая аутосомно-доминантный тип наследования, генетический риск для потомства составляет 50 % независимо от пола плода[4].
Лечение[править | править код]
Лечение зависит от типа заболевания. Выделяют два основных способа.
При первом используются препараты плазмы с высоким содержанием фактора Виллебранда или препараты фактора VIII. В легких случаях может быть достаточно одного введения, при тяжелых травмах и операциях препараты вводят дважды в сутки 2—3 дня.
Второй подход к лечению применим для легких форм. Пациентам назначается десмопрессин. Существует опасность привыкания при использовании десмопрессина более 2-х суток.
Примечания[править | править код]
Источник

Болезнь Виллебранда – врожденная патология гемостаза, проявляющаяся количественным и качественным дефицитом плазменного фактора Виллебранда и повышенной кровоточивостью. Болезнь Виллебранда характеризуется спонтанным образованием подкожных петехий, экхимозов; рецидивирующими кровотечениями из носа, ЖКТ, полости матки; избыточной потерей крови после травм и операций, гемартрозами. Диагноз устанавливается по данным семейного анамнеза, клинической картины и лабораторного скрининга системы гемостаза. При болезни Виллебранда применяется трансфузия антигемофильной плазмы, местные и общие гемостатические средства, антифибринолитики.
Общие сведения
Болезнь Виллебранда (ангиогемофилия) – разновидность наследственного геморрагического диатеза, обусловленная недостатком или сниженной активностью плазменного компонента VIII-го фактора свертывания крови – фактора Виллебранда (VWF). Болезнь Виллебранда является распространенной патологией свертываемости крови, встречающейся с частотой 1-2 случая на 10 000 чел., а среди наследственных геморрагических диатезов стоит на 3-м месте после тромбоцитопатий и гемофилии А. Болезнь Виллебранда в равной мере диагностируется у лиц обоего пола, но в связи с более тяжелым течением чаще выявляется у женщин. Заболевание может сочетаться с соединительнотканной дисплазией, слабостью связок и гипермобильностью суставов, повышенной растяжимостью кожи, пролапсом клапанов сердца (синдромом Элерса-Данлоса).

Болезнь Виллебранда
Причины
Болезнь Виллебранда является генетически обусловленной патологией, вызываемой мутациями гена фактора VWF, локализующегося в 12 хромосоме. Наследование болезни Виллебранда I и II типов аутосомно-доминантное с неполной пенетрантностью (больные — гетерозиготы), III типа – аутосомно-рецессивное (больные — гомоозиготы). При III типе болезни Виллебранда имеют место делеции больших участков гена VWF, мутации или сочетание этих дефектов. При этом оба родителя обычно имеют легкое течение I типа заболевания.
Приобретенные формы болезни Виллебранда могут возникать как осложнение после множественных гемотрансфузий, на фоне системных (СКВ, ревматоидного артрита), сердечных (стеноз аортального клапана), онкологических (нефробластомы, опухоли Вильмса, макроглобулинемии) заболеваний. Эти формы болезни Виллебранда связаны с образованием аутоантител к VWF, избирательной абсорбцией олигомеров опухолевыми клетками или дефектами мембран тромбоцитов.
Патогенез
В основе болезни Виллебранда лежит количественное (I и III типы) и качественное (II тип) нарушение синтеза фактора Виллебранда — сложного гликопротеина плазмы крови, представляющего собой комплекс олигомеров (от димеров до мультимеров). Фактор Виллебранда секретируется клетками сосудистого эндотелия и мегакариоцитами в виде пропротеина, поступает в кровь и субэндотелиальный матрикс, где депонируется в a-гранулах тромбоцитов и тельцах Вейбла-Паллада.
Фактор Виллебранда участвует в сосудисто-тромбоцитарном (первичном) и в коагуляционном (вторичном) гемостазе. VWF является субъединицей антигемофильного глобулина (VIII фактора свертывания крови), обеспечивая его стабильность и защиту от преждевременной инактивации. Благодаря наличию специфических рецепторов, фактор Виллебранда опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов.
Уровень VWF в плазме крови в норме составляет 10 мг/л, временно повышается при физической активности, беременности, стрессе, воспалительно-инфекционных процессах, приеме эстрогенов; конституционально снижен у лиц с I группой крови. Активность фактора Виллебранда зависит от его молекулярной массы, наибольший тромбогенный потенциал отмечается у самых крупных мультимеров.
Классификация
Различают несколько клинических типов болезни Виллебранда — классический (I тип); вариантные формы (II тип); тяжелую форму (III тип) и тромбоцитарный тип.
- При самом распространенном (70-80% случаев) I типе болезни происходит небольшое или умеренное снижение уровня фактора Виллебранда в плазме (иногда чуть меньше нижней границы нормы). Спектр олигомеров не изменен, но при форме Винчеза отмечается постоянное присутствие сверхтяжелых мультимеров VWF.
- При II типе (20-30% случаев) наблюдаются качественные дефекты и снижение активности фактора Виллебранда, уровень которого находится в границах нормы. Причиной этого могут быть отсутствие или дефицит высоко- и среднемолекулярных олигомеров; избыточная аффинность (сродство) к рецепторам тромбоцитов, снижение ристомицин-кофакторной активности, нарушение связывания и инактивация VIII фактора.
- При III типе фактор Виллебранда в плазме практически полностью отсутствует, активность VIII фактора низкая. Тромбоцитарный тип (псевдо-болезнь Виллебранда) наблюдается при нормальном содержании VWF, но повышенном связывании его с соответствующим измененным рецептором тромбоцитов.
Симптомы болезни Виллебранда
Болезнь Виллебранда проявляется геморрагическим синдромом различной интенсивности – преимущественно петехиально-синячкового, синячково-гематомного, реже — гематомного типов, что определяется тяжестью и вариантом заболевания.
Легкие формы болезни Виллебранда I и II типов характеризуются спонтанным возникновением носовых кровотечений, небольших и умеренных внутрикожных и подкожных кровоизлияний (петехий, экхимозов), продолжительной кровоточивостью после травм (порезов) и хирургических манипуляций (экстракции зубов, тонзиллэктомии и др.). У девушек отмечаются меноррагии, маточные кровотечения, у рожениц — избыточная потеря крови во время родов.
При III типе и тяжелых случаях I и II типов болезни Виллебранда клиническая картина может напоминать симптомы гемофилии. Появляются частые подкожные геморрагии, болезненные гематомы мягких тканей, кровотечения из мест инъекций. Происходят кровоизлияния в крупные суставы (гемартрозы), длительно некупируемые кровотечения при операциях, травмах, обильные кровотечения из носа, десен, ЖКТ и мочевых путей. Типично формирование грубых посттравматических рубцов.
При тяжелом течении болезни Виллебранда геморрагический синдром манифестирует уже в первые месяцы жизни ребенка. Гемосиндром при болезни Виллебранда протекает с чередованием обострения и почти полного (или полного) исчезновения проявлений, но при яркой выраженности может приводить к тяжелой постгеморрагической анемии.
Диагностика
В распознавании болезни Виллебранда важную роль играет семейный анамнез, клиническая картина и данные лабораторного скрининга сосудисто-тромбоцитарного и плазменного гемостаза. Назначается общий и биохимический анализ крови, коагулограмма с определением уровня тромбоцитов и фибриногена, времени свертывания; ПТИ и АЧТВ, проводятся проба щипка и проба жгута. Из общих обследований рекомендовано определение группы крови, исследование общего анализа мочи, анализа кала на скрытую кровь, УЗИ брюшной полости.
Для подтверждения факта болезни Виллебранда определяют уровень VWF в сыворотке крови и его активность, ристоцетин-кофакторную активность с использованием методов иммуноэлектрофореза и ИФА. При болезни Виллебранда II типа, при нормальном уровне VWF и VIII факторов, информативно исследование фактора активации тромбоцитов (PAF), активности VIII фактора свертывания, агрегации тромбоцитов. Для пациентов с болезнью Виллебранда характерно сочетание сниженного уровня и активности VWF в сыворотке крови, удлинения времени кровотечения и АЧТВ, нарушения адгезивной и агрегационной функции тромбоцитов.
Болезнь Виллебранда требует проведения дифференциальной диагностики с гемофилией, наследственными тромбоцитопатиями. Кроме консультации гематолога и генетика, дополнительно проводятся осмотры отоларинголога, стоматолога, гинеколога, гастроэнтеролога.

Болезнь Виллебранда
Лечение болезни Виллебранда
Регулярного лечения болезни Виллебранда с малосимптомным и умеренно выраженным гемосиндромом не проводится, но у пациентов остается повышенный риск кровотечений. Лечение назначается в случае их возникновения во время родов, при травмах, меноррагиях, гемартрозе, профилактически — до хирургического и стоматологического вмешательства. Цель подобной терапии — обеспечить минимально необходимый уровень дефицитных факторов свертывания крови.
В качестве заместительной терапии показана трансфузия антигемофильной плазмы и криопреципитата (с высоким содержанием VWF) в дозах меньших, чем при гемофилии. При болезни Виллебранда I типа для прекращения кровотечения эффективно назначение десмопрессина. При легких и среднетяжелых формах геморрагий может применяться аминокапроновая кислота, транексамовая кислота. Для остановки кровотечения из раны используется гемостатическая губка, фибриновый клей. При повторяющихся маточных кровотечениях применяются КОК, в отсутствие положительного результата выполняется гистерэктомия — хирургическое удаление матки.
Прогноз и профилактика
В случае адекватного гемостатического лечения болезнь Виллебранда обычно протекает относительно благоприятно. Тяжелое течение болезни Виллебранда может привести к выраженной постгеморрагической анемии, фатальным кровотечениям после родов, серьезных травм и операций, иногда — субарахноидальным кровоизлияниям и геморрагическому инсульту. В целях профилактики болезни Виллебранда необходимо исключить браки между больными (в т. ч., родственниками), при наличии диагноза — исключить прием НПВС, антиагрегантных препаратов, избегать травм, точно выполнять рекомендации врача.
Источник
