Наиболее частое осложнение в виде сывороточноподобного синдрома вызывают
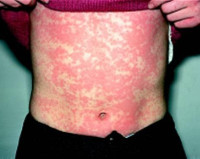
Сывороточная болезнь – это системная аллергическая реакция, развивающаяся при сенсибилизации к чужеродным белкам, поступающим в организм с сыворотками, вакцинами, компонентами крови, лекарственными препаратами. Заболевание проявляется полиморфной сыпью, ангионевротическим отеком, увеличением лимфатических узлов, лихорадкой, в тяжелых случаях – анафилактической реакцией. Диагностика предусматривает тщательный сбор анамнеза, анализ клинических симптомов и данных лабораторных исследований. Лечение включает купирование системных проявлений аллергии, использование антигистаминных препаратов, глюкокортикостероидов, противовоспалительных и седативных средств.
Общие сведения
Сывороточная болезнь относится к аллергическим заболеваниям с иммунокомплексным типом реагирования, возникает в ответ на введение чужеродных сывороток, отдельных белковых фракций и некоторых лекарственных средств. При этом патологический процесс распространяется на различные органы и ткани организма, в том числе на кожные покровы, почки, сердечную мышцу, суставы. Повышенная чувствительность к вводимым парентерально вакцинам и сывороткам встречается примерно в 1-2% случаев лекарственной аллергии. Впервые заболевание было описано австрийским иммунологом Пирке в 1902 году.

Сывороточная болезнь
Причины
Возникновение заболевания связано с парентеральным введением в организм чужеродных белковых компонентов и лекарственных препаратов, приводящих к развитию системной аллергической реакции. К самым частым причинным факторам относятся:
- Чужеродные белки сывороток, вакцин. Чаще это гетерогенные (приготовлены из крови иммунизированных животных), реже – гомологические (из сыворотки крови переболевших или иммунизированных людей) препараты. Аллергические реакции могут развиваться при введении противодифтерийной, противостолбнячной, противогангренозной, противоботулинической, антистафилококковой, противозмеиной сыворотки, антилептоспирозного иммуноглобулина и других препаратов, изредка – при использовании человеческих иммуноглобулинов и моноклональных антител.
- Некоторые лекарственные препараты: бета-лактамные антибиотики пенициллинового ряда, цефалоспорины, сульфаниламиды (клотримазол), цитостатики и некоторые нестероидные противовоспалительные средства, отдельные препараты, содержащие йод и бром.
К неблагоприятным факторам, повышающим вероятность развития сывороточной болезни и ее осложнений, относятся наследственная предрасположенность, в том числе выявление иммунологических маркеров – DR-4, B-13HLA-антигенов. Утяжеляет течение аллергии наличие сопутствующих заболеваний, сопровождающихся вторичным иммунодефицитом, а также прием некоторых медикаментов (например, бета-адреноблокаторов).
Патогенез
Для сывороточной болезни характерен иммунокомплексный тип аллергических реакций. При этом в ответ на первое введение вакцины или сыворотки в организме синтезируются специфические антитела, которые при повторном контакте с аллергеном образуют циркулирующие иммунные комплексы, которые фиксируются на внутренней стенке кровеносных сосудов. В дальнейшем патологический процесс приводит к активации комплемента; его компоненты (C3a, C4a и C5a) вызывают повышение проницаемости сосудов, привлекают к циркулирующим иммунным комплексам нейтрофилы, в результате чего развивается воспалительный процесс по типу системного васкулита. Наиболее часто отмечается поражение сосудов почек (почечных клубочков с развитием гломерулонефрита), а также коронарных и легочных артерий.
Симптомы сывороточной болезни
Клиническая симптоматика, как правило, появляется через 7-20 дней после внутривенного или внутримышечного введения чужеродного белка, входящего в состав вакцины, сыворотки, иммуноглобулина, или лекарственного препарата. Организм сенсибилизированных лиц реагирует на повторное введение антигена в более короткие сроки – уже через несколько часов-дней. Симптомы сывороточной болезни многообразны и зависят от вида вводимого препарата и его антигенной активности, реактивности иммунной системы, наличия сопутствующих заболеваний и других факторов.
Первые признаки заболевания можно заметить уже на 1-2-ой день после введения вакцины или лекарственного средства, что проявляется ограниченной гиперемией (покраснением), припухлостью или зудом в месте инъекции, появлением небольших высыпаний на коже. Через 1-3 недели после введения чужеродного белка развивается общая реакция организма с гипертермией до 39-40°C, увеличением лимфоузлов, изменениями на коже по типу крапивницы и отека Квинке, а также в виде скарлатиноподобной, папулезной, реже геморрагической сыпи, которая может распространиться по всему телу.
Патологический процесс при сывороточной болезни нередко распространяется на средние и мелкие суставы верхних и нижних конечностей (локтевые и лучезапястные, коленные, голеностопные, а также мелкие суставы кистей и стоп). При этом отмечается припухлость и болезненность, снижение объема движений в пораженных воспалительным процессом суставах.
Отмечается нарушение функции сердечно-сосудистой системы (из-за развития васкулита с поражением коронарных артерий), что проявляется длительными болевыми ощущениями за грудиной и в области сердца, одышкой при незначительной физической нагрузке, снижением артериального давления, тахикардией, общей слабостью.
Поражение эндотелия сосудов почек циркулирующими в крови иммунными комплексами приводит к развитию хронического воспалительного процесса в клубочках – гломерулонефрита, который характеризуется прогрессирующим течением с наличием вторичной артериальной гипертензии, распространенного отечного синдрома, почечной недостаточности.
В зависимости от тяжести выделяют несколько форм течения сывороточной болезни. Легкая форма встречается у 50% больных и проявляется незначительным нарушением общего самочувствия с субфебрильной температурой, локализованной сыпью, увеличением регионарных лимфоузлов. При среднетяжелой и тяжелой форме более выражено нарушение общего состояния (головные боли, лихорадка, снижение артериального давления, тошнота и рвота, диарея). При этом отмечается поражение кожных покровов всего тела, беспокоят боли за грудиной, в суставах и поясничной области, одышка, снижение и утрата работоспособности, а продолжительность заболевания составляет от 1 до 3 недель и более.
Осложнения
К осложнениям сывороточной болезни можно отнести развитие анафилактического шока в ответ на повторное внутривенное введение чужеродной сыворотки. Симптоматика проявляется внезапным снижением артериального давления и гипертермией, появлением судорожного синдрома, потерей сознания, самопроизвольным мочеиспусканием и дефекацией. При отсутствии своевременной неотложной помощи нередко наступает смерть больного. Значительно утяжеляет течение сывороточной болезни и появление признаков поражения внутренних органов с развитием миокардита и эндокардита, экссудативного перикардита, нефрита, энцефалита и менингита, синдрома Гийена–Барре и других заболеваний.
Диагностика
Правильный диагноз устанавливается в результате анализа анамнестических данных, проведения клинического осмотра и лабораторных исследований:
- Анамнез. Включает изучение сведений о перенесенных аллергических болезнях, наличия факта введения вакцины или сыворотки незадолго до появления симптомов аллергии.
- Клинический осмотр. Врач аллерголог-иммунолог выявляет характерные признаки сывороточной болезни: локальные изменения на коже вокруг места инъекции препарата, гипертермию, симптомы поражения внутренних органов, суставов и т. д. При необходимости назначаются консультации кардиолога, нефролога, ревматолога, инфекциониста.
- Лабораторные исследования. В крови могут выявлять признаки лейкоцитоза или лейкопении, относительный лимфоцитоз, нейтропению, иногда – увеличение количества эозинофилов и плазмоцитов, снижение числа тромбоцитов. В сыворотке крови нередко определяется повышение концентрации С-реактивного белка, увеличение АлАТ и АсАТ. В моче при поражении клубочков почек выявляется протеинурия, микрогематурия, появляются гиалиновые цилиндры.
- Аллергологические исследования. Чаще всего проводится определение концентрации циркулирующих иммунных комплексов, компонентов комплемента методами иммуноферментного анализа (ИФА), иммунодиффузии. Выполняется базофильный тест Шелли, определяются IgE антитела к антибиотикам пенициллинового ряда, проводится тест трансформации лимфоцитов и другие исследования.
Дифференциальная диагностика сывороточной болезни проводится с другими аллергическими заболеваниями, инфекциями, кожными заболеваниями, ревматизмом, гломерулонефритом.
Лечение сывороточной болезни
Конкретный план лечебных мероприятий составляется специалистом в области клинической аллергологии. В каждом случае он индивидуален, учитывает тяжесть течения, наличие осложнений, сопутствующих заболеваний, возраста пациента. Основные принципы лечения включают:
- Отмену проблемных лекарственных средств. Прекращение введения сывороток, препаратов пенициллинового ряда и других фармакологических средств, вызывающих повышенную чувствительность организма.
- Скорейшее выведение аллергенов. Рекомендуется проведение инфузионной терапии, прием большого количества жидкости, очистительная клизма, назначение слабительных и энтеросорбентов.
- Соблюдение гипоаллергенной диеты. Назначается кратковременная голодная пауза или разгрузочный день, затем проводится питание с исключением потенциальных аллергенов.
- Прием антигистаминных препаратов. При легком течении сывороточной болезни препараты назначаются внутрь, при среднетяжелой и тяжелой форме – парентерально.
- Глюкокортикоидные гормоны. Прием осуществляется в индивидуально подобранной дозе в течение 1-2 недель внутрь или внутримышечно.
При анафилактическом шоке проводятся мероприятия неотложной помощи с обязательной госпитализацией пациента в стационар и последующим наблюдением в течение 3-5 суток. Симптоматическая терапия назначается при наличии признаков поражения внутренних органов и суставов. Используются нестероидные противовоспалительные средства, антикоагулянты, диуретики, седативные препараты и т. д.
Прогноз и профилактика
При своевременном обращении к врачу-аллергологу и проведении адекватной терапии сывороточная болезнь в большинстве случаев заканчивается выздоровлением в течение 1-3 недель. При развитии тяжелых осложнений (анафилактический шок, почечная недостаточность, менингит и энцефалит, эндокардит и др.) прогноз ухудшается.
Профилактика основана на проведении разъяснительной работы среди населения, повышении качества производимых вакцин, сывороток, иммуноглобулинов, антибиотиков, ограничении в использовании препаратов на основе лошадиной сыворотки, улучшении оснащения медицинских учреждений средствами диагностики и оказания неотложной помощи при аллергических заболеваниях.
Источник
Сывороточная болезнь — аллергическое заболевание, вызываемое введением гетерологичных или гомологичных сывороток или препаратов из них и характеризующееся преимущественно воспалительными повреждениями сосудов и соединительной ткани.
Термин «сывороточная болезнь» был предложен С. Pirquet и В. Schick в 1905 г. Частота сывороточной болезни зависит от вида и дозы применяемого белкового препарата, степени его очистки и широты применения. Сывороточная болезнь часто развивалась в период применения нативных антитоксических сывороток.
Так, при лечении дифтерии сывороточная болезнь отмечалась в 20—85% случаев, возрастая при повторных введениях сыворотки до 96%. При введении сывороток, очищенных путем ферментативного гидролиза, электродиализа и т. д. частота сывороточной болезни снизилась до 1 —10%. Реакции на препараты иммуноглобулинов отмечаются еще реже — 0,036—0,06%. Смертность при сывороточной болезни низкая — 1 случай на 50 000—100 000 введений сыворотки. Непосредственной причиной ее, как правило, является анафилактический шок.
Этиология и патогенез.
Причиной возникновения сывороточной болезни является введение в организм человека гетерологичных или гомологичных белковых препаратов.
Гетерологичными препаратами являются антитоксические сыворотки (против столбняка, дифтерии, ботулизма, газовой гангрены, стафилококковой инфекции, яда змей), антилимфоцитарные сыворотки. Большинство сывороток готовят из крови гипериммунизированных лошадей. Белки этих сывороток и являются антигенами, вызывающими развитие сывороточной болезни.
Сейчас с применением различных способов очистки сывороток после удаления балластных белков их аллергенные свойства снизились. Из-за выраженной аллергенности гетерологичных сывороток их заменили Гомологичными белковыми препаратами (целая плазма крови или ее фракции — сывороточный альбумин, нормальный или специфический гамма-глобулин). Аллергенность гомологичных препаратов намного ниже, чем у гетерологичных, но и они вызывают развитие сывороточной болезни и других аллергических реакций.
Сенсибилизирующие свойства гамма-глобулина связаны с тем, что:
- каждая его серия приготовлена из крови, взятой не менее чем от 1000 лиц, и, следовательно, каждый класс иммуноглобулинов представляет набор молекул, принадлежащих разным аллотипам;
- препараты, приготовленные из плацентарных источников, загрязнены А- и В-группоспецифическими антигенами крови; 3) имеется тенденция к агрегации молекул иммуноглобулинов. Агрегация молекул белка может быть причиной осложнений и при введениях плазмы крови или сывороточного альбумина.
Симптомы сывороточной болезни могут развиваться и при введении некоторых лекарственных препаратов, содержащих белок животного происхождения (инсулин, АКТГ, печеночные экстракты, органопрепараты и т. д.).
Имеет значение способ введения сыворотки: при внутривенном введении сывороточная болезнь развивается чаще, чем при внутримышечном, но она может быть вызвана и интраназальным введением. Возможно развитие спонтанной сенсибилизации при вдыхании лошадиной перхоти и других компонентов, имеющих антигенное родство с белками лошадиной сыворотки, или попадании их в организм энтеральным путем.
В развитии сывороточной болезни принимает участие несколько иммунных механизмов, из которых ведущим является повреждающее действие циркулирующих иммунных комплексов. Здесь включается аллергическая реакция немедленного типа. Через 3—7 сут после появления антител иммунные комплексы удаляются, антиген элиминируется из организма и больной выздоравливает.
В крови продолжают циркулировать свободные антитела, титры которых постепенно снижаются. Сами антитела повреждающего действия не оказывают. Сывороточная болезнь может развиваться и без участия антител. Это бывает в тех случаях, когда вводятся препараты гамма-глобулина или сыворотки, в которых произошло образование комплексов за счет полимеризации молекул иммуноглобулина, особенно если эти препараты вводят внутривенно.
Агрегированные препараты могут вызывать и псевдоаллергические реакции. Из-за присутствия в иммуноглобулинах витаминов, ферментов, гормонов эти препараты являются биологически активными. В части иммуноглобулинов может сразу произойти активация комплемента, освобождение гистамина и быстрое развитие анафилактических реакций.
Патологоанатомические изменения характеризуются поражением мелких сосудов внутренних органов (сердца, почек, поджелудочной железы и т. д.), напоминающим поражение при нодозном периартериите (типа фибриноидного некроза с гиалинизацией и инфильтрацией лейкоцитами), нарушением микроциркуляции (стаз, тромбозы, геморрагии).
Частым проявлением сывороточной болезни бывает миокардит, эндокардит с очагами фибриноидного некроза в аортальных клапанах. Может развиться гиперплазия лимфатических узлов, селезенки, где наблюдаются скопления «пенистых» макрофагов вокруг артериол (гранулематозное поражение).
Клиническая картина.
Клиническая картина сывороточной болезни отличается многообразием симптомов и течений заболевания.
1) При первичном введении сыворотки несенсибилизированному лицу развитию острой реакции предшествует Инкубационный период продолжительностью 7—10 сут от момента инъекции.
2) В Продромальном периоде можно наблюдать «малую симптоматику»: гиперемию и гиперестезию кожных покровов, увеличение регионарных лимфатических узлов, небольшие высыпания вокруг места инъекции. Острый период заболевания начинается с повышения температуры тела от субфебрильных цифр (что наблюдается чаще) до 39—40° С. Температура повышается у 33—70% больных. Больные отмечают подиартралгию, скованность в суставах.
В дальнейшем появляетсясыпь, чаще всего обильная уртикарная, сильно зудящая. Сыпь может носить эритематозный характер (коре- или скарлатиноподобная), папулезный, папуловезикулярный, в редких случаях геморрагический. При появлении сыпи температура снижается. Сыпь возникает чаще всего в месте введения сыворотки, распространяясь затем по всему телу.
Одновременно с возникновением сыпи усиливаются суставные проявления: болезненность, скованность движений, появляется припухлость суставов. Чаще всего поражаются коленные, локтевые, голеностопные и лучезапястные суставы. Появление сыпи сопровождается расстройством гемодинамики, нередко отеками (22—33%), локализованными на лице. Лимфатические узлы увеличиваются в размере незначительно, не спаяны с кожей и между собой, мягкой консистенции, слабоболезненны при пальпации. Может отмечаться также увеличение селезенки.
При сывороточной болезни в процесс, как правило, вовлекается сердечно-сосудистая система. Больные жалуются на слабость, одышку, сердцебиение, боли в области сердца. Отмечаются снижение артериального давления, тахикардия, аускультативно — приглушенность сердечных тонов, на ЭКГ — снижение вольтажа. Нередко диагностируется миокардит, может развиться ишемия миокарда (вплоть до инфаркта).
При тяжелом течении заболевания в патологический процесс могут вовлекаться пищеварительный тракт (наблюдаются тошнота, рвота, диарея), почки (очаговый или диффузный гломерулонефрит), легкие (эмфизема легких, летучий эозинофильный инфильтрат, острый отек легких), печень (гепатит).
Поражения со сторонынервной системы проявляются чаще всего в виде невритов и полиневритов и очень редко в виде менингоэнцефалитов с характерной симптоматикой.
Со стороны крови в продромальном периоде наблюдаются небольшой лейкоцитоз, низкая СОЭ, на высоте заболевания — лейкопения с относительным лимфоцитозом, незначительное повышение СОЭ, тромбопения, в некоторых случаях отмечена гипогликемия.
3) Острый период сывороточной болезни при легкой и средней тяжести течения длится обычно 5—7 сут; развившиеся изменения носят обратимый характер. При тяжелом течении заболевания процесс обычно купируется через 2—3 нед, однако сывороточная болезнь может приобретать рецидивирующий характер с общей длительностью до нескольких месяцев. Такое хроническое рецидивирующее течение заболевания обусловлено либо непрекращающимися поступлениями антигена в организм, либо включением аутоаллергических процессов.
Картина сывороточной болезни при повторных введениях сыворотки зависит от срока, прошедшего после первого введения, что связано с видом и титрами антител, образовавшихся на первое введение сыворотки. Осложнения при сывороточной болезни редки. Встречаются полиневриты, синовиты, диффузное поражение соединительной ткани, некроз кожи и подкожной клетчатки в месте инъекции сыворотки, гепатиты.
Диагноз, дифференциальный диагноз.
Диагноз сывороточной болезни обычно не представляет затруднений. Характерный анамнез, жалобы (кожный зуд, озноб, головная боль, потливость, перемежающиеся боли в суставах), объективная картина (кожная сыпь с первичными высыпаниями в зоне инъекции, припухание лимфатических узлов, повышение температуры, гипотензия, тахикардия, лейкопения с относительным лимфоцитозом) в классических случаях заболевания позволяют своевременно и без труда поставить правильный диагноз.
Дифференциальную диагностику сывороточной болезни, протекающую с обильными кожными высыпаниями, необходимо проводить с инфекционными заболеваниями (корь, краснуха, скарлатина, инфекционный мононуклеоз). В пользу диагноза сывороточной болезни говорят характерный анамнез и зудящий характер сыпи.
Суставную форму сывороточной болезни приходится дифференцировать от острого суставного ревматизма или острых артритов. В пользу последних говорят отсутствие характерного для сывороточной болезни анамнеза, соответствующая картина крови (высокий лейкоцитоз, высокая СОЭ) и специфические иммунологические реакции.
Тяжелую форму сывороточной болезни необходимо дифференцировать от сепсиса, что в ряде случаев представляет большие трудности. Несомненную помощь при этом может сыграть картина крови и исследование ее на стерильность.
ЛЕЧЕНИЕ.
Лечение сывороточной болезни зависит от формы ее проявления.
При развитии тяжелой общей реакции немедленного типа — анафилактического шока проводят схему лечения как при анафилактическом шоке любой другой этиологии.
При легкой форме сывороточной болезни назначают:
- Препараты кальция, аскорутина и антигистаминных средств.
- Для уменьшения кожного зуда рекомендуются теплые ванны и обтирание 5% ментоловым спиртом или разведенным столовым уксусом.
При средней и тяжелой формах сывороточной болезни рекомендуется следующее:
- Патогенгетичесское лечение антикоагулянтами в стационарных условиях под контролем свертываемости крови.
- При выраженных суставных поражениях назначают противовоспалительные нестероидные препараты (вольтарен, бруфен, ацетилсалициловую кислоту, анальгин). В некоторых случаях с успехом применяют делагил.
- При поражениях сердца и нервной системы назначают кортикостероидные препараты.
- При болевом синдроме в области сердца назначается эуфиллин.
- Выраженные отеки требуют применения мочегонных средств (триампур и др.)
- Другую симптоматическую терапию назначают по показаниям.
Прогноз при сывороточной болезни, как правило, благоприятный. Опасность для жизни представляет анафилактический шок. После выведения больного из состояния анафилактического шока его необходимо госпитализировать, так как при недостаточно интенсивной терапии может развиться повторное падение артериального давления (коллапс). Госпитализации также требуют больные сывороточной болезнью средней и тяжелой степени с развившимся аллергическим миокардитом и осложнениями со стороны нервной системы.
Профилактика.
- Улучшение качества гетерологичных сывороток (усовершенствование очистки) и человеческих гамма-глобулинов (применение способов, предупреждающих агрегацию молекул гамма-глобулина).
- Введение лечебных сывороток по строгим показаниям; предпочтительна замена их, где это возможно, гамма-глобулином человека.
- Для выявления повышенной чувствительности к сыворотке рекомендуется провести предварительное тестирование. Начинают с постановки скарификационной пробы с нанесением капли водного раствора сыворотки в разведении 1:100. Если проба отрицательна, ее ставят с разведением 1:10. При отрицательном результате проводят внутрикожную пробу с 0,02 мл сыворотки в разведении 1:100. У лиц с аллергическим анамнезом разведение сыворотки увеличивают до 1 : 1000 и более.
При положительных кожных пробах необходимо заменить лечебную сыворотку гамма-глобулином человека. - Дробное введение лечебных сывороток по А. М.Безредке или с предварительным введением разведенных сывороток.
- При наличии у больного аллергии к перхоти лошади, лошадиной сыворотке и при необходимости введения ему противостолбнячной сыворотки предпочтительно использование человеческого гамма-глобулина, приготовленного из сыворотки крови людей, иммунизированных столбнячным анатоксином.
- Во избежание перекрестных реакций лицам, перенесшим сывороточную болезнь, не рекомендуется употреблять в пищу конское мясо, кумыс, иметь контакт с теми видами животных, кровь которых используется для приготовления лечебных сывороток.
Источник
