Mts код по мкб 10
Рубрика МКБ-10: C78.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C76-C80 Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций / C78 Вторичное злокачественное новообразование органов дыхания и пищеварения
Определение и общие сведения[править]
Эпидемиология
Метастазы в лёгких выявляют при первичном обследовании или после лечения злокачественных новообразований у 6-30% больных с опухолями различной локализации. Частота метастазирования первичных опухолей в лёгкие варьирует в широких пределах из-за различий в структуре онкологической патологии в разных странах и избирательного интереса лечебных учреждений к определённому виду опухолей. По данным аутопсий, метастазы в лёгких наиболее часто обнаруживают при хорионэпителиоме, меланоме, остеогенной саркоме, раке почки и яичка.
Классификация
В клинической практике различают солитарные (1 узел), единичные (2-3 узла) и множественные (больше 3 узлов) лёгочные метастазы; по локализации — односторонние и двусторонние. Эта классификация проста и удобна для клинической практики.
Этиология и патогенез[править]
Метастазирование (от греческого metastasis — перемещение) злокачественных опухолей в лёгкие подчиняется экспериментально и клинически изученным общим закономерностям; наряду с автономностью роста и инвазивностью метастазирование считают признаком опухолевой прогрессии. Основной путь метастазирования в лёгкие — гематогенный, реже лимфогенный, аэрогенный и трансдиафрагмальный (их частота не превышает 2-5%). Большое количество кровеносных сосудов в лёгких, густая капиллярная сеть, артериовенозные соустья, развитая лимфатическая система создают предпосылки для метастазирования в органы дыхательной системы.
Патогенез
При гематогенном пути распространения опухолевые клетки попадают в лёгкие через систему полой или воротной вен, оседают в артериолах, венулах, капиллярах и, при наличии необходимых условий в лёгочной ткани формируют опухолевый очаг. Метастазы расположены в периферических отделах паренхимы лёгкого, часто субплеврально. Опухолевые клетки из органов брюшной полости могут проделать иной путь. В результате ортоградного метастазирования этих опухолей в забрюшинные лимфатические узлы опухолевые клетки попадают в грудной лимфатический проток и с током лимфы попадают в венозную систему большого круга кровообращения и далее по описанному выше гематогенному пути.
Клинические проявления[править]
Клинические проявления метастатического поражения лёгких незначительны, поскольку в большинстве наблюдений метастазы расположены в плащевой зоне лёгкого. Примерно у 70% больных заболевание протекает бессимптомно, поэтому образования в лёгких выявляются случайно при рентгенологическом исследовании или динамическом наблюдении. Лишь при прорастании висцеральной плевры, грудной стенки или бронха появляются клинические симптомы (кашель, боли в грудной клетке, кровохарканье, одышка, повышение температуры тела).
В 2-10% наблюдений опухоли метастазируют непосредственно в стенку бронха и проявляются симптоматикой, характерной для центральной первичной злокачественной опухоли лёгкого с нарушением вентиляции соответствующей доли или сегмента.
Осложнения метастазов: перифокальная пневмония, распад в опухолевом узле, спонтанный пневмоторакс, кровотечение, гиповентиляция сегмента либо доли лёгкого, пневмония с абсцедированием, плеврит и эмпиема плевры.
Вторичное злокачественное новообразование легкого: Диагностика[править]
Анамнез
При сборе анамнеза необходимо выяснить, когда и в каком объёме проведено лечение по поводу первичной опухоли.
Физикальное юбследование
Физикальное обследование обычно не даёт необходимой информации.
Лабораторные исследования
Целесообразно регулярное (один раз в три месяца) исследование уровня серологических опухолевых маркёров в зависимости от локализации и гистогенеза первичной опухоли. Увеличение количественных показателей опухолевых маркёров при динамическом наблюдении — показание к подробному обследованию для выявления субклинического рецидива заболевания или отдалённых метастазов.
Инструментальное исследование
Основной метод диагностики метастатической опухоли лёгкого — рентгенологический. Возможности рутинного рентгенологического исследования при определении истинного количества метастазов в лёгких ограничены, поскольку мелкие узлы не всегда видны на рентгенограммах и томограммах, особенно при локализации в труднодоступных отделах лёгких, или в случаях, когда диаметр узла не превышает поперечного сечения сосудов лёгкого. Также сложно выявить метастазы в верхушках лёгких, диафрагмальных синусах, прикорневых и субплевральных зонах.
КТ — обязательный метод в алгоритме обследования больных с метастазами в лёгких, позволяющий выявить на 50-70% больше образований по сравнению с рутинным рентгенологическим исследованием.
В последние годы активно изучают возможности ПЭТ в диагностике метастазов в лёгких. Чувствительность, специфичность и диагностическая точность метода, по данным различных авторов, составляет 85,0-92,0%, 63,0-84,0% и 87,0-91,0% соответственно, что не превышает результативность КТ.
Метастазы в лёгких необходимо дифференцировать от периферических первичных злокачественных, доброкачественных опухолей и очаговых поражений неопухолевого генеза.
Необходима морфологическая верификация при появлении очагов в лёгких, изменений на плевре и при увеличении внутригрудных лимфатических узлов у больных, прошедших курс лечения по поводу злокачественных новообразований. В качестве завершающего этапа диагностики необходимо использовать торакоскопию.
Дифференциальный диагноз[править]
Вторичное злокачественное новообразование легкого: Лечение[править]
Выбор метода лечения больных с метастазами в лёгких зависит от локализации и гистологической структуры первичной опухоли, характера ранее проведённого лечения и его эффективности, сроков выявления метастазов после окончания лечения первичной опухоли, количества и локализации метастазов в лёгком, состояния внутригрудных лимфатических узлов. Большинству больных показано проведение системного противоопухолевого лечения, поскольку метастазы
в лёгких редко бывают изолированными. При изолированном поражении лёгочной ткани проводят оперативное вмешательство. Необходим дифференцированный подход к выбору лечебной тактики у больных с метастазами в лёгких. В зависимости от чувствительности метастазов к химио, гормоно и иммунотерапии выделяют 2 группы:
— I группа — метастазы, чувствительные к лекарственной терапии (злокачественные опухоли яичка, остеогенная саркома, хорионэпителиома, РМЖ, высокодифференцированный рак эндометрия и др.);
— II группа — метастазы, резистентные или обладающие низкой чувствительностью к данному методу терапии (рак толстой кишки, почки, шейки матки, меланома, высокодифференцированные варианты сарком мягких тканей, хондросаркома).
При морфологически подтверждённых лёгочных метастазах I группы на первом этапе предпочтение отдают лекарственной противоопухолевой терапии, и только при её неэффективности возможно оперативное вмешательство. У больных с метастазами II группы в первую очередь рассматривают возможность их удаления.
Хирургическое лечение
Критерии отбора больных для операции:
— отсутствие рецидива первичной опухоли по данным комплексного обследования;
— изолированное метастатическое поражение лёгких;
— техническая возможность удаления метастазов;
— функциональная операбельность больного;
— резистентность к химио, гормоно и иммунотерапии.
При соблюдении вышеперечисленных критериев возникают показания к госпитализации в специализированное отделение торакальной хирургии.
Активная хирургическая тактика при метастатическом поражении лёгких находит всё больше сторонников, хотя по отношению ко всем больным с лёгочными метастазами хирургическое лечение возможно не более чем у 5-10% больных. Резектабельность, по данным различных исследователей, составляет 76-97%.
В настоящее время общепринятым доступом при хирургическом лечении лёгочных метастазов являются торакотомия, стернотомия и билатеральная торакотомия. Стернотомию и билатеральную торакотомию используют для удаления двусторонних метастазов. В последнее время чётко просматривается тенденция к одноэтапным оперативным вмешательствам. В настоящее время для удаления солитарного метастаза широко используют видеоторакоскопию.
Принят щадящий подход при хирургическом лечении метастатических опухолей лёгких, у 60-70% больных выполняют экономную сублобарную резекцию (краевую, клиновидную или прецизионную) и сегментэктомию, реже выполняют лобэктомию и пневмонэктомию. Частота осложнений после операций по поводу метастатических опухолей лёгких не превышает 10-15%. Наиболее часто развиваются пневмоторакс, ателектаз и нарушение дренажной функции бронхов. Тяжёлые послеоперационные осложнения выявляют у 2-5% больных. Летальность после операций варьирует от 1,2 до 6%, она возрастает с увеличением объёма вмешательства и достигает максимума после пневмонэктомии.
Отдалённые результаты хирургического лечения солитарного метастаза удовлетворительны. После удаления солитарного метастаза пятилетняя выживаемость, по сводным данным отечественных и зарубежных авторов, составляет 30-52%
Альтернативные методы лечения
Изолированная нормотермическая перфузия лёгкого с химиопрепаратами
Радиочастотная аблация метастазов в лёгких. Принцип метода — воздействие током высокой частоты, что приводит к разрушению опухолевых клеток. Применяют его в основном у функционально неоперабельных больных или при отказе от операции. Манипуляцию выполняют под контролем КТ в условиях раздельной вентиляции лёгких. Оптимальный размер опухолевого узла менее 4 см. Основное осложнение — пневмоторакс, который ликвидируют пункциями или дренированием плевральной полости. Отдалённые результаты радиочастотной аблации изучают.
«Рецидивные» метастазы. Актуальна проблема повторных операций при «рецидивных» метастазах в лёгких. Новые метастазы в лёгочной паренхиме возникают в среднем у 25-35% больных. При изолированном поражении лёгочной ткани селективному контингенту больных показаны повторные оперативные вмешательства, направленные на удаление новых метастазов. Пятилетняя выживаемость после повторных операций варьирует от 20 до 36% и зависит от совокупности прогностических факторов.
Профилактика[править]
Прочее[править]
Показания к консультации других специалистов
Показания к консультации других специалистов возникают при выявлении рецидива первичной опухоли, при выработке плана лечения и необходимы для коррекции сопутствующих заболеваний при подготовке к операции.
Эффективность лечения оценивают при контрольном обследовании, которое нужно проводить каждые три месяца.
Информация для пациента
Необходимо:
— наблюдение онколога с контрольным обследованием каждые 3 мес (обязательна КТ органов грудной клетки);
— исследование уровня серологических маркёров каждые 3 мес.
Прогноз
Анализ результатов хирургического лечения метастатических опухолей лёгких позволил выделить группу прогностических факторов, оказывающих существенное влияние на отдалённые результаты. Наиболее значимые:
— характер выполненной операции («радикальная» или паллиативная);
— количество метастазов в лёгких;
— локализация (одно или двусторонняя);
— гистогенез первичной опухоли;
— интервал с момента излечения первичной опухоли до появления лёгочных метастазов (DFI — disease free interval);
— время удвоения объёма лёгочных метастазов;
— состояние внутригрудных лимфатических узлов;
— степень дифференцировки первичной опухоли и метастазов;
— статус рецепторов при гормонозависимых опухолях;
— уровень серологических маркёров до операции на лёгком.
Исследования, проведённые в МНИОИ им. П.А. Герцена, позволили выделить факторы благоприятного прогноза:
=солитарный метастаз,
— DFI >36 мес,
— одностороннее поражение лёгкого при единичных и множественных метастазах,
— интактность внутригрудных лимфатических узлов,
— «радикальный» характер операции;
а также неблагоприятного прогноза:
— билатеральные, единичные или множественные метастазы,
— DFI ‹36 мес,
— метастаз меланомы,
— поражение внутригрудных лимфатических узлов,
— паллиативный характер операции.
Источники (ссылки)[править]
Онкология [Электронный ресурс] / Под ред. Чиссова В.И., Давыдова М.И. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423684.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Афатиниб
- Нинтеданиб
- Эрлотиниб
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Метастатический рак печени.

Метастатический рак печени
Описание
Метастатический рак печени. Вторичная опухоль печени, возникшая в результате распространения злокачественных клеток из первичного очага, расположенного в другом органе. Сопровождается неспецифическими симптомами онкологического заболевания (гипертермией, потерей веса и аппетита), увеличением печени и ее болезненностью при пальпации. На поздних стадиях печень становится бугристой, возникают асцит, прогрессирующая желтуха и печеночная энцефалопатия. Диагноз выставляют с учетом анамнеза, клинической симптоматики, результатов лабораторных и инструментальных исследований. Лечение – химиотерапия, эмболизация, радиочастотная абляция, хирургическое вмешательство.
Дополнительные факты
Метастатический рак печени – самое распространенное метастатическое поражение при онкологических заболеваниях. Наблюдается примерно у 1/3 больных злокачественными опухолями различной локализации. Выявляется у каждого второго пациента, страдающего раком желудка, раком толстого кишечника, раком легких и раком молочной железы. На начальных стадиях протекает бессимптомно, что затрудняет своевременную диагностику, особенно при одновременном скрытом течении первичной опухоли. До недавнего времени метастатический рак печени считался неоперабельным вне зависимости от вида, размера, локализации и количества вторичных очагов, однако в наши дни эта точка зрения постепенно подвергается пересмотру. Лечение осуществляют специалисты в области онкологии, гастроэнтерологии и абдоминальной хирургии.
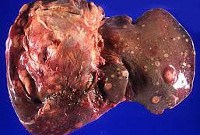
Метастатический рак печени
Причины
Метастатический рак печени особенно часто возникает при висцеральных новообразованиях, поскольку кровь от органов брюшной полости поступает в печень через систему воротной вены. Является распространенным осложнением рака желудка, рака поджелудочной железы, рака желчного пузыря и рака прямой кишки. Вместе с тем, злокачественные клетки могут попадать в печень и из органов, не дренируемых системой воротной вены. Метастатический рак печени часто возникает при раке легких, меланоме и раке молочной железы, нередко диагностируются при раке яичников, раке простаты и опухолях почки.
К числу злокачественных новообразований, редко метастазирующих в печень, относятся рак мочевого пузыря, рак глотки, рак полости рта и рак кожи. В ряде случаев метастатический рак печени бывает трудно отличить от первичной опухоли органа. Заподозрить вторичное поражение в подобных случаях можно по раннему появлению асцита, обусловленного обсеменением брюшной полости злокачественными клетками. Больные с вторичным новообразованием в печени нередко погибают от ракового перитонита, не успевая дожить до значительного увеличения органа.
При метастатическом раке печени преобладают узловые формы. Очаги могут быть как одиночными, так и множественными, локализуются в центре печени или на ее поверхности. Диаметр метастазов колеблется от нескольких миллиметров до нескольких сантиметров. При множественных очагах метастатического рака печени может выявляться так называемая «каштановая» печень – орган, покрытый многочисленными новообразованиями, напоминающими лесные орехи. Иногда вторичные опухоли развиваются преимущественно в центре органа, не выявляются при пальпации и становятся видны только на разрезе.
Гистологическая структура метастатического рака печени обычно соответствует структуре первичного очага. Большинство метастазов представляют собой белесоватые узлы округлой либо неправильной формы. При первичном раке яичников в печени обычно выявляются множественные светлые очаги мягкой консистенции с четкими контурами. При светлоклеточном раке почки консистенция узлов метастатического рака печени практически не отличается от консистенции нормальной ткани органа. Узлы светло-коричневые, контуры четкие. При первичных эндокринных новообразованиях цвет метастазов – от беловатого или желтоватого до темно-коричневого. Консистенция – немного плотнее ткани печени. Как и в других случаях, метастазы имеют четкие контуры.
Реже выявляется несоответствие патологоанатомических характеристик первичной опухоли и метастатического рака печени, обусловленное различиями в степени дифференцировки злокачественных клеток. Иногда гистологическая дифференцировка первичного и метастатического очага представляет собой сложную задачу из-за сходства структуры первичного процесса в печени и опухолей внепеченочной локализации. Подобная проблема может возникать, например, при различении метастазов аденокарциномы пищеварительного тракта и холангиоцеллюлярного рака печени, имеющих похожее строение.
Симптомы
На ранних стадиях метастатический рак печени протекает бессимптомно. У пациентов могут выявляться общие признаки онкологического заболевания: слабость, повышенная утомляемость, повышение температуры тела, снижение аппетита и потеря веса. При пальпации определяется некоторое увеличение печени. Печень плотная, иногда болезненная. В отдельных случаях при аускультации выявляются шумы. Возможно увеличение селезенки.
Изменение аппетита. Изменение веса. Истощение. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость.
Диагностика
Диагноз устанавливается на основании анамнеза (наличие онкологического заболевания), жалоб, данных объективного осмотра, результатов инструментальных и лабораторных исследований. Пациентов с подозрением на метастатический рак печени направляют на УЗИ и КТ. В большинстве случаев данные методики достаточно результативны, однако при мелких метастазах и изменениях печени, вызванных доброкачественными опухолями и хроническими заболеваниями неопухолевой природы, возможны диагностические затруднения.
Для оценки печеночных функций назначают биохимический анализ крови. В сомнительных случаях метастатический рак печени подтверждают на основании результатов биопсии печени. Для повышения точности диагностики биопсия может выполняться под контролем УЗИ или в процессе лапароскопии. Кроме того, больного метастатическим раком печени направляют на УЗИ органов брюшной полости, рентгенографию грудной клетки, КТ головного мозга и другие исследования для выявления вторичных новообразований в других органах. Если метастазы в печень обнаружены при первичном обращении, а основное онкологическое заболевание протекает бессимптомно, назначают расширенное обследование.
Лечение
Долгое время метастатический рак печени рассматривался как свидетельство близкого летального исхода. Из-за особенностей строения и васкуляризации органа проведение хирургических вмешательств было сопряжено с высоким операционным риском, поэтому резекции печени в первой половине ХХ века проводились очень редко. Совершенствование хирургических методик и появление новых способов лечения позволило изменить подход к терапии метастатического рака печени, хотя проблема увеличения продолжительности жизни при данной патологии по-прежнему остается крайне актуальной.
Наилучшие отдаленные результаты оперативного лечения наблюдаются у пациентов с раком толстой кишки. К сожалению, всего около 10% метастатического рака печени являются операбельными на момент постановки диагноза. В остальных случаях операции не показаны из-за слишком крупной опухоли, близости новообразования к крупным сосудам, большого количества очагов в печени, наличия метастазов внепеченочной локализации или тяжелого состояния больного.
Прогноз
Резекция одиночного метастаза размером до 5 см позволяет увеличить среднюю пятилетнюю выживаемость больных раком прямой кишки до 30-40%. При множественном поражении прогноз после оперативного лечения метастатического рака печени менее благоприятный, однако, при удалении всех очагов удается достичь средней трехлетней выживаемости 30%. Смертность в послеоперационном периоде составляет 3-6%. При первичных злокачественных опухолях других локализаций за исключением рака прямой кишки (раке легких, раке молочной железы ) прогноз после резекций печеночных метастазов менее оптимистичный.
В последние годы список показаний к хирургическому вмешательству при метастатическом раке печени расширился. Иногда онкологи рекомендуют резекцию при наличии метастазов не только в печени, но и в легких. Операцию выполняют в два этапа: вначале убирают очаг в печени, затем – в легком. Статистические данные об изменении продолжительности жизни при подобных вмешательствах пока отсутствуют. При неоперабельном метастатическом раке печени показана химиотерапия. Пациентам назначают 5-фторурацил (иногда – в сочетании с кальция фолинатом), оксалиплатин. Средняя продолжительность жизни после медикаментозного лечения колеблется от 15 до 22 месяцев.
В некоторых случаях химиотерапия позволяет уменьшить рост опухоли и провести хирургическое вмешательство при метастатическом раке печени, который до начала лечения рассматривался, как неоперабельный. Резекция становится возможной примерно у 15% пациентов. Средняя продолжительность жизни – такая же, как при изначально операбельных опухолях. Во всех случаях после удаления метастатического рака печени в отдаленные сроки возможно появление новых вторичных очагов в различных органах. При операбельных печеночных метастазах проводят повторную резекцию. При метастатическом поражении других органов назначают химиотерапию.
Наряду с классическими оперативными вмешательствами и химиотерапией, при метастатическом раке печени применяют эмболизацию печеночной артерии и воротной вены, радиоабляцию, криодеструкцию и введение этилового спирта в область новообразования. В результате эмболизации питание опухоли нарушается, в тканях возникают некротические изменения. Одновременное введение химиопрепаратов через катетер позволяет создать очень высокую концентрацию лекарственных веществ в ткани новообразования, что еще больше увеличивает эффективность методики. Химиоэмболизация может применяться в качестве самостоятельного метода лечения метастатического рака печени или использоваться на этапе подготовки больного к резекции органа.
Целью радиочастотной абляции, криодеструкции и введения этилового спирта также является разрушение ткани опухоли. Специалисты отмечают перспективность этих методик, но не сообщают статистические данные об изменении выживаемости после их применения, поэтому оценить отдаленные результаты пока затруднительно. Смертность больных с метастатическим раком печени при использовании перечисленных методов составляет около 0,8%. В запущенных случаях, когда проведение оперативного лечения, химиотерапии, эмболизации, радиоабляции или криодеструкции невозможно из-за тяжелого состояния пациента, назначают симптоматические средства, позволяющие смягчить проявления заболевания. Продолжительность жизни при метастатическом раке печени в подобных случаях обычно не превышает нескольких недель или месяцев.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
