Mts головного мозга код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Метастатические опухоли мозга.
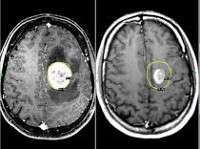
Метастатические опухоли мозга
Описание
Метастатические опухоли мозга. Вторичные очаги, возникающие вследствие местного агрессивного роста, гематогенного и лимфогенного метастазирования злокачественных новообразований других локализаций. У 30% больных протекают бессимптомно. В остальных случаях опухоли головного мозга проявляются головными болями, головокружениями, тошнотой, рвотой, очаговой симптоматикой, психическими и эмоциональными нарушениями. При поражении спинного мозга возникают боли, чувствительные и двигательные расстройства. Диагноз выставляется с учетом анамнеза, симптомов, КТ, МРТ и других исследований. Лечение – радиотерапия, реже оперативное удаление или химиотерапия.
Дополнительные факты
Метастатические опухоли мозга – группа злокачественных новообразований различного происхождения, возникших в спинном либо головном мозге в результате распространения клеток первичной опухоли. Метастазы в головной мозг выявляются у каждого пятого онкологического больного. Метастатическое поражение спинного мозга по различным данным наблюдается у 30-70% пациентов. По данным исследователей, вторичные поражения ЦНС встречаются примерно в 10 раз чаще первичных.
Пик заболеваемости приходится на 50-70 лет, мужчины и женщины страдают одинаково часто. Иногда симптомы метастатической опухоли мозга становятся первым сигналом о появлении другого новообразования. К примеру, 10% пациентов с раком легких впервые обращаются за помощью из-за возникновения неврологических расстройств. Прогноз обычно неблагоприятный, вторичное поражение мозга является одной из ведущих причин смертности при злокачественных опухолях. Лечение осуществляют специалисты в сфере онкологии и неврологии.

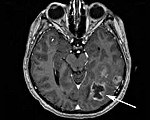
Метастатические опухоли мозга
Причины
Метастазы в ЦНС могут возникать при злокачественных новообразованиях любой локализации. От 30 до 60% от общего количества метастатических опухолей мозга появляются при раке легких, от 20 до 30% — при новообразованиях молочной железы. Третье место по распространенности занимают метастазы при меланомах (10%), четвертое – при раке толстого кишечника (5%). Реже метастатические опухоли мозга встречаются при лимфомах, саркоме и новообразованиях щитовидной железы.
Иногда причиной вторичных процессов в головном мозге становится инфильтративный рост новообразований назофарингеальной области. Вторичное поражение спинного мозга в результате агрессивного роста первичного очага может выявляться при новообразованиях позвонков, абдоминальной форме лимфомы Беркитта и других объемных процессах, локализующихся рядом со спинномозговым каналом. В числе редких онкологических заболеваний, иногда осложняющихся метастатическими опухолями мозга – тератома яичка и хориокарцинома. По неизвестным причинам в мозг редко метастазируют злокачественные опухоли яичников, шейки матки и мочевого пузыря.
80% метастатических опухолей головного мозга располагаются в зоне больших полушарий, 15% – в мозжечке, 5% — в стволе мозга. Большинство вторичных очагов в спинном мозге локализуются на уровне нижних грудных либо верхних поясничных позвонков. Поражения твердой мозговой оболочки составляют около 10% от общего количества метастатических опухолей мозга. Более 70% метастазов множественные, что ухудшает прогноз. Гистологическое строение вторичной опухоли – как у первичного новообразования. Симптомы обусловлены как непосредственным давлением узла на нервные структуры, так и перифокальным отеком окружающих тканей.
Симптомы
Метастатическая опухоль мозга проявляется головными болями, головокружениями, тошнотой, рвотой, припадками, нарушениями сознания, сенсорными расстройствами и очаговой неврологической симптоматикой. Возможны психические и эмоциональные нарушения: эмоциональная неустойчивость, сонливость, заторможенность, когнитивные расстройства, личностные изменения Выраженность симптомов метастатической опухоли мозга сильно варьирует – от незначительных нарушений памяти или настроения до тяжелых эпиприпадков.
Распирающие головные боли, тошнота и расстройства сознания свидетельствуют о повышении внутричерепного давления. Особенно упорная тошнота наблюдается у детей. У 30% больных метастатическими опухолями мозга выявляются эпилептиформные судороги, от них страдают преимущественно люди старше 45 лет. Очаговая симптоматика различается. Возможны снижение либо потеря чувствительности, нарушения зрения, нарушения слуха, параличи и парезы конечностей. Расстройства возникают на стороне, противоположной расположению метастатической опухоли мозга.
Апатия. Изменение аппетита. Изменение веса. Истощение. Нарушение терморегуляции. Обонятельные галлюцинации. Отсутствие аппетита. Персеверация. Потеря веса. Рассеянность. Рвота. Слабость мышц (парез). Слуховые галлюцинации. Судороги. Тонико-клонические судороги. Тошнота.
Диагностика
Диагноз устанавливается онкологом и нейрохирургом с учетом клинических проявлений и данных дополнительных исследований. Важную роль играют анамнестические данные: подозрение на злокачественную опухоль либо наличие уже диагностированного новообразования внемозговой локализации, а также состояние после оперативного или консервативного лечения по поводу данной патологии. Необходимо учитывать, что иногда симптомы метастатической опухоли мозга становятся первым проявлением патологического процесса в другом органе.
Настораживающими признаками в отношении новообразований головного мозга являются головные боли, тошнота, эпилептиформные припадки (обнаруживаются у 35% пациентов) и прогрессирующая очаговая симптоматика. Подозрение на вторичный процесс в спинном мозге возникает при продолжительных нарастающих болях, двигательных и чувствительных нарушениях и расстройствах деятельности тазовых органов. Основные инструментальные методы диагностики метастатических опухолей мозга – КТ и МРТ. Обычно исследования начинают с более доступной КТ головного мозга и КТ позвоночника, а полную информацию о количестве, размере и расположении очагов получают при проведении МРТ с контрастным усилением. При поражении спинного мозга также информативна люмбальная пункция с ликвородинамическими пробами.
Лечение
Пациентам назначают противосудорожные препараты, стероиды, обезболивающие и психотропные средства. Основным методом лечения метастатических новообразований головного мозга обычно становится радиотерапия, которая используется отдельно, в сочетании с химиотерапией либо хирургическим вмешательством. Показанием к оперативному лечению является наличие операбельного солитарного метастаза (вторичного очага при невыявляемом первичном процессе) либо одиночного метастаза при контролируемом первичном новообразовании.
Обычно операции выполняют при метастатических опухолях мозга, расположенных в мозжечке, височных и лобных долях, то есть, в зонах с относительно невысоким операционным риском. После операции назначают радиотерапию либо химиотерапию. Иногда целью хирургического лечения является не удаление метастатической опухоли мозга, а экстренное снижение опасного для жизни внутричерепного давления. При необходимости подобные вмешательства могут проводиться многократно.
Химиотерапия обычно неэффективна. Исключением являются ситуации, когда первичное новообразование хорошо реагирует на цитостатики, например, при раке молочной железы, мелкоклеточном раке легкого либо лимфоме. Пациентам с метастатической опухолью мозга, чувствительной к химиотерапии, назначают лекарственные средства, способные проникать через гематоэнцефалический барьер. Химиотерапию обязательно дополняют другими способами лечения (обычно – радиотерапией).
Перспективным современным методом лечения метастатических опухолей мозга является 3D-конформная лучевая терапия — облучение тонкими пучками радиации, направленными на опухоль. Эта методика позволяет обеспечить максимальное воздействие на опухоль при минимальной лучевой нагрузке на здоровые ткани. Процедура проводится под контролем МРТ либо КТ. Метод имеет ряд преимуществ перед традиционными операциями (безболезненность, неинвазивность, отсутствие наркоза и послеоперационного периода). Показан при множественных метастатических опухолях мозга и при высоком операционном риске, обусловленном особенностями расположения метастаза.
При вторичных очагах в спинном мозге применяют те же методы, что при поражении головного мозга. Назначение кортикостероидных препаратов позволяет уменьшить боли у 85% больных, радиотерапия – у 70% больных. У половины пациентов на фоне радиотерапии отмечается улучшение двигательных функций. Оперативные вмешательства осуществляют при нечувствительности метастатических опухолей мозга к радиотерапии, при прогрессировании неврологических расстройств либо сдавлении нервной ткани отломком кости. Выполняют переднюю декомпрессию либо ламинэктомию. После операции назначают локальную радиотерапию (за исключением новообразований, нечувствительных к лучевой терапии).
Прогноз
Прогноз при метастатических опухолях мозга обычно неблагоприятный. Средняя продолжительность жизни с момента выявления вторичного очага составляет 6-8 недель. При солитарных метастазах и одиночных метастазах в сочетании с первичными новообразованиями, хорошо реагирующими на терапию, своевременно начатое лечение позволяет продлить среднюю продолжительность жизни больных с метастатическими опухолями мозга до 10 месяцев с момента постановки диагноза.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: C79.3
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C76-C80 Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций / C79 Вторичное злокачественное новообразование других локализаций
Определение и общие сведения[править]
Эпидемиология
Заболеваемость составляет 14-16 на 100 000 населения в год. Структура заболеваемости в разных странах и регионах варьирует и зависит от общей онкологической заболеваемости. В развивающихся странах заболеваемость ниже, поскольку не получающие адекватного лечения по поводу первичного очага больные реже доживают до метастазов в ЦНС.
Классификация
Большинство метастатических опухолей ЦНС — внутримозговые. Их классифицируют по поражённым долям мозга. В редких случаях метастатического поражения костей черепа, позвоночника и оболочек мозга классификацию проводят по поражённой анатомической области (кости, позвонку, желудочкам мозга, мозговым оболочкам, цистернам и т.д.).
Внутримозговые метастатические опухоли ЦНС, как и первичные, подразделяют на внутричерепные (90%) и спинальные (10%). Однако среди внемозговых опухолей чаще встречают спинальные экстрадуральные метастазы, развивающиеся со временем примерно у 10% онкологических больных.
В 50% случаев метастазы в ЦНС единичные, в 50% — множественные.
Этиология и патогенез[править]
У взрослых чаще всего (примерно в 40% случаев) диагностируют метастазы рака лёгкого (чаще мелкоклеточного), затем РМЖ (10%), почечноклеточного рака (7%), рака ЖКТ (6%) и меланомы (от 3 до 15% в разных странах, в Европе — около 5%). Число метастазов в ЦНС всех остальных опухолей не превышает 15%. Среди источников метастазов в позвоночник помимо вышеуказанных относительно часто встречают опухоли простаты (9%), щитовидной железы (6%) и системной лимфомы (6%). У детей чаще всего наблюдают метастазы нейробластомы, рабдомиосаркомы и опухоли Вильмса (нефробластомы). В 10-15% случаев источник метастазирования в ЦНС выявить не удается.
Патогенез
Путь метастазирования преимущественно гематогенный. Фиксируясь в капилляре или прекапилляре, опухолевый тромб даёт начало формированию узла. Экспрессия ангиогенинов, характерная для большинства злокачественных опухолей, приводит к развитию значительного перитуморозного отёка мозга. Из узла в пределах ЦНС могут возникать вторичные метастазы по ликворным, периваскулярным пространствам и по мозговым оболочкам. При поражении позвоночника нарушается его опорная функция.
Патогенез симптомов тот же, что и при первичных опухолях ЦНС.
Клинические проявления[править]
Клиническая картина, как и при первичных опухолях ЦНС, складывается из местных (локальных) симптомов, «симптомов на отдалении» и общемозговых. Конкретное сочетание симптомов определяется в первую очередь локализацией, размерами опухоли и выраженностью перитуморозного отёка.
Интракраниальные метастазы могут локализоваться в различных анатомических образованиях мозга: в паренхиме, в твёрдой или в мягкой мозговой оболочках, в субарахноидальном пространстве и желудочках мозга, диссеминировать по ликворным путям. Вместе с тем метастазы, локализующиеся первично в субарахноидальном пространстве (лептоменингеальный карциноматоз), распространяются в ткань мозга по периваскулярным пространствам. Карциномы и саркомы чаще метастазируют в паренхиму мозга, метастазы при лейкозах поражают преимущественно мягкие мозговые оболочки, карциномы грудной железы имеют тенденцию к метастазированию в твёрдую мозговую оболочку с распространением в ткань мозга. Карциномы простаты чаще всего метастазируют в кости черепа и позвоночник, но могут давать метастазы как в головной, так и в спинной мозг. Метастаз рака простаты в кости черепа может симулировать менингиому с гиперостозом.
Большинство метастазов поражает полушария мозга, обычно белое вещество, локализуется в бассейне средней мозговой артерии. Метастазы в ствол мозга и спинной мозг редки.
Спинальные экстрадуральные метастазы развиваются примерно у 10% онкологических больных. Они могут локализоваться в любом отделе позвоночника, примерно в 50% случаев поражается самый протяжённый грудной отдел.
В клинической картине при метастазах в позвоночник доминирует болевой синдром (первый симптом у 95% пациентов, в дальнейшем выявляется у всех больных), характерны ночные боли, часто наблюдают усиление болей при движении и при повышении давления ликвора. Характерно прогредиентное нарастание выраженности болей с последующим (через недели и редко месяцы) присоединением слабости в ногах, нарушений чувствительности и тазовых функций. Изредка заболевание манифестирует резкой болью, вызванной патологическим переломом пораженного позвонка, в последнем случае одновременно с болью обычно развиваются и неврологические нарушения.
Вторичное злокачественное новообразование головного мозга и мозговых оболочек: Диагностика[править]
Как и при первичных опухолях ЦНС, основание для проведения диагностики — появление тех или иных неврологических симптомов.
Первый этап диагностического поиска — неврологическое исследование, обязательно включающее оценку распространённости онкологического процесса и общей тяжести состояния больного по шкале Карновского. Следует иметь в виду, что выявление множественного метастатического поражения внутренних органов — неоднозначное противопоказание для хирургического или другого лечения опухоли ЦНС. Основной диагностический метод — МРТ с контрастом, для оценки костных изменений обычно проводят спондиллографию и КТ. Для принятия решения об оптимальной тактике лечения необходима верификация степени распространения онкологического процесса, включающая радиоизотопное сканирование костей скелета, рентгеновское (включая КТ) и/или УЗИ щитовидной железы, органов грудной клетки, брюшной полости, забрюшинного пространства и малого таза.
Дифференциальный диагноз[править]
Вторичные опухоли головного мозга необходимо дифференцировать с первичными, а также с абсцессами, гематомами, паразитами, лейкоэнцефалопатией, рассеянным склерозом и другими процессами.
Хотя с учётом онкологического анамнеза (имеющегося на момент появления неврологической симптоматики у 85% больных) и характерных радиологических признаков метастатического поражения ЦНС диагноз обычно не вызывает сомнений, в ряде случаев для его уточнения приходится прибегать к стереотаксической или открытой биопсии.
Вторичное злокачественное новообразование головного мозга и мозговых оболочек: Лечение[править]
Лечение больных с метастатическим поражением ЦНС комплексное. Хирургическое вмешательство — эффективный метод при многих видах метастазов и метод выбора лечения радиорезистентных опухолей. Для принятия решения о показаниях к операции необходимо оценить общее состояние больного (чем ниже индекс Карновского, тем больше риск и меньше эффективность операции), техническую возможность удаления метастаза (или метастазов) без дополнительной инвалидизации больного, а также возможность и перспективы комплексного лечения при наличии метастатического поражения других органов и систем.
Современные технические возможности позволяют диагностировать и оперировать метастазы на ранней стадии и небольших размеров. Использование современных методов нейронавигации и/или интраоперационной двухмерной (или трёхмерной) ультразвуковой диагностики позволяет точно локализовать узел опухоли до энцефалотомии, определить направление доступа и избежать повреждения функционально значимых зон.
Удаление метастатических опухолей, особенно больших размеров и расположенных в функционально значимых зонах, обычно проводят по тем же принципам, что и остальных опухолей ЦНС (т.е. фрагментированием). Увеличить абластичность операции можно за счёт облучения ложа опухоли расфокусированным лучом лазера мощностью 40-80 Вт. Проводят экспериментальные работы по интраоперационной фотодинамической терапии. Эффективность всех указанных методик не доказана.
Лучевая терапия. При метастатических опухолях в большинстве случаев необходимо облучение всего мозга и дополнительное облучение зоны удалённой опухоли.
В последнее время при наличии глубинно расположенных и/или множественных метастазов небольших размеров применяют радиохирургическое лечение либо в сочетании с облучением всего мозга, либо без такового.
Химиотерапия. Выбор схемы химиотерапии зависит от характера первичного источника метастазирования. Необходим учёт проникновения препаратов через гематоэнцефалический барьер.
Симптоматическое лечение. Цель лечения больных с солитарными или множественными метастазами на первых стадиях — стабилизация острой неврологической симптоматики, вызванной повышением внутричерепного давления или судорожным синдромом. Противоотёчный эффект стероидных препаратов (дексаметазона в дозировке не менее 8 мг в сутки) способствует обратному развитию гипертензионной и неврологической симптоматики. При выраженной внутричерепной гипертензии возможно (на короткий срок) назначение осмотических диуретиков. Генерализованные или парциальные припадки наблюдают у больных с метастазами в 20% случаев, чаще при расположении узла вблизи коры. Назначение противосудорожных препаратов (обычно барбитуратов или карбамазепина в зависимости от структуры приступов, или вальпроатов) ведёт к уменьшению выраженности пароксизмальной симптоматики.
Таким образом, можно рекомендовать следующий алгоритм лечения.
При выявлении солитарного метастаза в головной или спинной мозг показано его удаление с последующей лучевой и по показаниям химиотерапией. Наличие метастазов в другие органы не является абсолютным противопоказанием к операции. В принятии решения учитывают тяжесть состояния больного и наличие возможности дальнейшего комплексного лечения. В качестве альтернативы рассматривают радиохирургию (чаще применяют гамманож или линейный ускоритель).
При выявлении двух или трёх метастазов, расположенных в поверхностных отделах полушарий мозга, также возможно хирургическое вмешательство (одномоментное или многоэтапное).
При множественных или расположенных в области жизненно важных структур метастазах оптимальным методом лечения является радиохирургия, часто комбинируемая с облучением всего мозга.
В качестве паллиативного средства назначается дексаметазон.
Следует иметь в виду, что применяемые сегодня способы лечения спинальных метастазов существенно не увеличивают продолжительность жизни больных. Радикальное абластичное удаление метастаза или первичнозлокачественной опухоли позвонка, через отверстие которого проходят спинной мозг и нервные корешки, практически никогда не бывает возможным. Цель лечения — улучшение качества жизни за счёт уменьшения болей и по возможности неврологического дефицита. Важно отметить, что чем грубее выражена неврологическая симптоматика, тем меньше шансов на её регресс в результате операции. Для уменьшения субъективизма в определении показаний к тем или иным видам лечения спинальных метастазов используют показатель ожидаемой продолжительности жизни и прогностические шкалы для больных с метастазами в позвоночник. Наибольшее распространение получила шкала Tokuhashi
Профилактика[править]
Профилактика вторичных опухолей ЦНС состоит в своевременном выявлении и адекватном лечении первичной опухоли. При мелкоклеточном раке лёгкого часто проводят профилактическое облучение головы. Это уменьшает число метастазов в ЦНС, но не влияет на показатель выживаемости.
Прочее[править]
Примерные сроки нетрудоспособности
Примерные сроки нетрудоспособности определить невозможно. При солитарном метастазе и удалённом первичном очаге больные обычно могут вернуться к работе по профессии через 2-3 мес после операции, после завершения курса лучевой терапии. При множественных метастатических опухолях, приведших к инвалидизации ещё до операции, прогноз в плане восстановления трудоспособности плохой.
Дальнейшее ведение
Больного наблюдают онколог, невропатолог и офтальмолог в лечебном учреждении (онкологическом диспансере или поликлинике) по месту жительства и в нейрохирургическом учреждении, где проводили операцию.
При солитарном удалённом метастазе дексаметазон отменяют постепенно, обычно через 5-10 дней после операции или через 2 нед после завершения курса лучевой терапии. При множественном инкурабельном метастатическом поражении ЦНС дексаметазон назначают пожизненно.
Противосудорожную терапию продолжают в зависимости от длительности существовавшего эпилептического синдрома. Если эта длительность не превышает 1 года, противосудорожное лечение продолжают в течение не менее 1 года после последнего припадка, если превышает 1 год, то противосудорожную терапию продолжают в течение не менее 3 лет после последнего припадка. Постепенную отмену препарата проводят только после консультации нейрохирурга, МРТ и ЭЭГконтроля.
По показаниям назначают седативные средства, антидепрессанты, препараты железа и т.д.
Информация для пациента
Информация для пациента та же, что и при первичных опухолях ЦНС, но должна дополнительно отражать особенности первичного заболевания.
Прогноз
Прогноз зависит от локализации, числа метастазов, адекватности лечебных мероприятий и ряда других факторов, но в первую очередь определяется гистологической природой первичного очага.
В целом медиана продолжительности жизни у больных с диагностированными метастазами в ЦНС без лечения составляет менее 3 мес, при лучевой терапии без операции — около 4 мес. По радиохирургии статистически достоверных данных нет. При условии комплексного (включая операцию) лечения продолжительность жизни превышает 2 года.
Источники (ссылки)[править]
Онкология [Электронный ресурс] / Под ред. Чиссова В.И., Давыдова М.И. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423684.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
