Можно ли принимать при синдроме впв эгилок
Общие сведения
WPW-синдром или Синдром Вольфа-Паркинсона-Уайта связан с преждевременным возбуждением желудочков, что обусловлено проведением импульсов по дополнительным аномальным проводящим путям сердца, которые соединяют предсердия и желудочки. Синдром преждевременного возбуждения желудочков чаще встречается у лиц мужского пола и впервые проявляется в основном в молодом возрасте (10-20 лет). Намного реже синдром манифестирует у лиц старшей возрастной группы. Распространённость составляет 0,15-2%.
Клиническое значение синдрома Вольфа-Паркинсона-Уайта заключается в высоком риске развития тяжёлых нарушений ритма, которые при отсутствии правильно подобранной терапии, могут привести к летальному исходу.
Принято различать два понятия – Феномен WPW и Синдром WPW. При феномене WPW у пациента нет никакой клинической симптоматики, и только на ЭКГ регистрируется предвозбуждение желудочков и проведение импульсов по дополнительным соединениям. При синдроме к изменениям на ЭКГ присоединяется симптоматическая тахикардия. Код WPW-синдрома по мкб 10 – I45.6.
Патогенез
Гистологически дополнительные пути проведения выглядят как тонкие нити, расположенные в рабочем миокарде предсердий. Нити соединяют миокард предсердий и желудочков через атриовентрикулярную борозду, обходя структуру нормальной проводящей системы сердца.
При WPW-синдроме возбуждение части либо всего миокарда желудочков происходит раньше, чем при прохождении импульсов стандартным путём по ветвям и пучкам Гиса, по атриовентрикулярному узлу. На электрокардиограмме предвозбуждение желудочков отражается в виде дельта-волны – дополнительной волы деполяризации. При этом увеличивается ширина комплекса QRS, интервал PQ укорачивается.
Столкновение основной волны деполяризации и дополнительной дельта-волны приводит к формированию сливного комплекса QRS, который становится уширенным и деформированным. После нетипичного возбуждения желудочков нарушается последовательность процессов реполяризации, что приводит к формированию дискордантного комплекса QRS на ЭКГ. При это меняется полярность зубца Т и смещается сегмент RS-T.
Формирование круговой волны возбуждения (re-entry) приводит к таким нарушениям ритма, как фибрилляция и трепетание предсердий, пароксизмальная надежелудочковая тахикардия. В таком случае импульс движется в антероградом направлении по AV-узлу от предсердий к желудочкам, а по дополнительным проводящим путям в ретроградном – от желудочков к предсердиям.
Классификация
Выделяют 4 клинические формы синдрома WPW:
- Манифестирующая форма. Характерно наличие постоянной дельта-волны, которая регистрируется у 0,15-0,20% от общей популяции. Регистрируется ретроградное и антеградное проведение по дополнительным проводящим путям.
- Интермиттирующая форма. Характерны преходящие признаки предвозбуждения, выявляется чаще всего по клиническим данным.
- Латентная форма. Признаки предвозбуждения регистрируются только при стимуляции предсердий (в основном – левого предсердия) через коронарный синус при проведении инвазивного ЭФИ (электрофизиологическое исследование). Может наблюдаться замедление проведения импульсов по AV-узлу при массаже каротидного синуса или введении Пропранолола, Верапамила.
- Скрытая форма. Характерно только ретроградное предвозбуждение предсердий. Пароксизмы фибрилляции предсердий и антидромной тахикардии с проведением через дополнительные пути проведения не наблюдаются. На ЭКГ при синусовом ритме нет никаких признаков синдрома WPW.
Выделяют 3 стадии течения заболевания:
- I – кратковременные приступы (длительностью менее получаса) ортодромной тахикардии. Приступы купируются рефлекторно.
- II – частота и длительность приступов повышается (от получаса до 3-х часов). Приступы купируются приёмом одного антиаритмического препарата совместно с применением вагусных проб. Для предупреждения запуска пароксизмальной тахикардии применяется медикаментозная терапия.
- III – частые приступы ортодромной тахикардии, длительностью более 3-х часов.
Регистрируются приступы фибрилляции предсердий или желудочков, приступы желудочковой тахикардии. Проявляются нарушения проводящей системы сердца в виде блокад ножек пучка Гиса, синдрома слабости синусового узла, антиовентрикулярных блокад. Отмечается устойчивость к антиаритмическим средствам.
Выделяют несколько анатомических вариантов синдрома с учётом морфологического субстрата:
Синдром с добавочными мышечными атриовентрикулярными волокнами:
- идущие через фиброзное соединение от аортального к митральному клапану;
- идущие через добавочное париетальное атриовентрикулярное соединение (левое или правое);
- связанные с аневризмой средней вены сердца или синуса Вальсальвы;
- идущие от ушка предсердия (правого или левого);
- идущие по парасептальным, септальным, нижним или верхним волокнам.
Синдром с пучками Кента (специализированные мышечные атриовентрикулярные волокна). Пучки формируются из рудиментной ткани, аналогичной структуре AV-узла:
- входящими в миокарда правого желудочка;
- входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
Причины
Патология обусловлена наличием дополнительных аномальных путей проведения импульсов, которые проводят возбуждение от предсердий к желудочкам. Синдром Вольфа-Паркинсона-Уайта никак не связан со структурными изменениями в сердце. Однако у пациентов могут выявляться некоторые врождённые аномалии развития сердца, связанные с дисплазией соединительной ткани:
- пролапс митрального клапана;
- Синдром Элерса-Данло;
- синдром Марфана.
В некоторых случаях синдром связан с врождёнными пороками сердца:
- тетрада Фалло;
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки.
В литературе встречается описание семейных вариантов WPW. Заболевание может проявиться в любом возрасте, либо никак себя не проявлять на протяжении всей жизни. Определённые факторы способны спровоцировать запуск синдрома:
- пристрастие к употреблению кофе;
- стрессы;
- курение;
- злоупотребление алкогольсодержащими напитками;
- частое эмоциональное перевозбуждение.
Выявить заболевание нужно как можно раньше, чтобы предотвратить развитие осложнений.
Симптомы при WPW синдроме
Течение заболевания может быть абсолютно бессимптомным. Клинические симптомы могут внезапно проявиться в любом возрасте. Синдром преждевременного возбуждения желудочков сопровождается разнообразными нарушениями ритма сердца:
- реципрокная наджелудочковая тахикардия (80%);
- фибрилляция предсердий (15-30%);
- трепетание предсердий с частотой 280-320 ударов в минуту (5%).
Могут регистрироваться и менее специфичные аритмии:
- желудочковая тахикардия;
- экстрасистолия (предсердная и желудочковая).
Аритмия может быть спровоцирована физическим или эмоциональным перенапряжением, употребление алкоголя или специфических веществ. Нарушения могут развиться спонтанно, без видимых на то причин. Во время приступа появляется чувство нехватки воздуха, болевой синдром, похолодание конечностей, ощущение замирания сердца или наоборот учащённого сердцебиения. При трепетании и мерцании предсердий появляются:
- одышка;
- обмороки;
- головокружение;
- падение кровяного давления.
При переходе в фибрилляцию желудочков может наступить внезапная смерть.
Пароксизмальная аритмия может длиться от нескольких секунд до нескольких часов. Иногда приступы купируются самостоятельно, в некоторых случаях эффективным оказывается выполнение рефлекторных приёмов. При затяжных пароксизмах помощь оказывается в условиях круглосуточного стационара.
Анализы, диагностика и инструментальные признаки WPW-синдрома
При биохимическом анализе крови необходимо определить уровень содержания электролитов: калия и натрия.
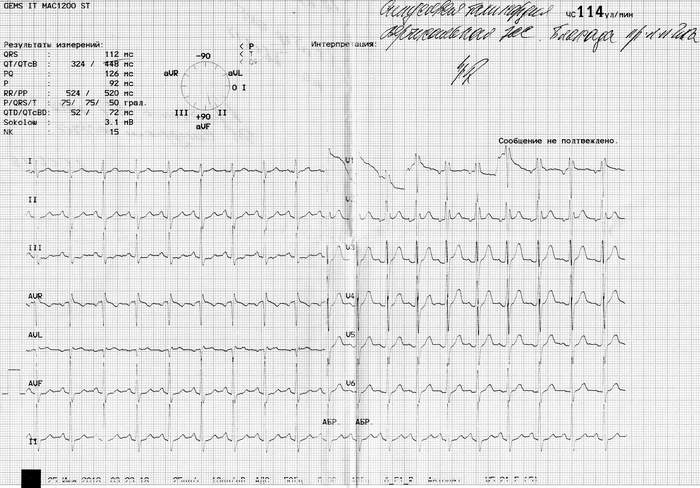
Признаки WPW-синдрома на ЭКГ:
- укорочение интервала P-R (меньше 120 мс);
- дискордантные изменения зубца Т и сегмента ST по отношению к направленности комплекса QRS на экг;
- уширение комплекса QRS за счёт сливного характера (более 110-120 мс);
- присутствие признаков проведения по дополнительным путям на фоне нормального синусового ритма (наличие дельта-волны).
Трансторакальная ЭхоКГ проводится для исключения врождённых пороков и аномалий развития сердца, для исключения/подтверждения наличия тромбов в полостях сердца.
Инвазивное ЭФИ. Электрофизиологическое исследование проводится для:
- верификации клинической АВРТ;
- определения режима ее индукции, купирования;
- дифференциальной диагностики с фибрилляцией предсердий, трепетанием предсердий, внутрипредсердной тахикардией, предсердной тахикардией, АВУРТ (атриовентрикулярная узловая реципрокная тахикардия).
Чреспищеводная электрокардиостимуляция позволяет спровоцировать приступы аритмии, доказать наличие дополнительных путей проведения. При эндокардиальном ЭФИ можно точно определить количество дополнительных путей проведения, их локализацию, верифицировать клиническую форму заболевания, выбрать дальнейшую тактику лечения (медикаментозно или радиочастотная абляция).
При АВРТ с аберрацией проведения по ножкам пучка Гиса и при антидромной тахикардии проводится дифференциальная диагностика с желудочковой тахикардией.
Лечение WPW-синдрома
Специальное лечение при отсутствии пароксизмов аритмий при синдроме Вольфа-Паркинсона-Уайта не проводится. Чреспищеводная электрокардиостимуляция и наружная электрическая кардиоверсия проводятся при гемодинамически значимых приступах, которые сопровождаются:
- потерями сознания;
- нарастанием признаков сердечной недостаточности;
- гипотонией;
- стенокардией.
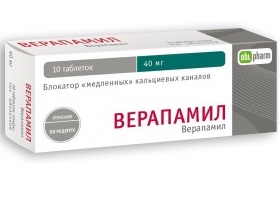 В определённых случаях купировать приступ аритмии удаётся самостоятельно благодаря применению рефлекторных вагусных проб (проба Вальсальвы, массаж каротидного синуса). Эффективно применение Верапамила, внутривенное введение АТФ, приём антиаритмиков (Пропафенон, Новокаинамид, Амиодарон). Пациентам с приступами аритмии в анамнезе показана постоянная антиаритмическая терапия.
В определённых случаях купировать приступ аритмии удаётся самостоятельно благодаря применению рефлекторных вагусных проб (проба Вальсальвы, массаж каротидного синуса). Эффективно применение Верапамила, внутривенное введение АТФ, приём антиаритмиков (Пропафенон, Новокаинамид, Амиодарон). Пациентам с приступами аритмии в анамнезе показана постоянная антиаритмическая терапия.
Доктора
Лекарства
Если при клиническом обследовании признаки выраженной структурной патологии не выявлены, то самым эффективным методом лечения является назначение препаратов Iс класса: Пропафенон и Флекаинид. У 35% пациентов на фоне лечения в течение года пароксизмальная тахикардия не рецидивирует, в то время как эффективность препаратов из группы блокаторов кальциевых каналов составляет всего 25%. Лицам с верифицированной антидромной тахикардией и манифестирующим синдромом WPW следует соблюдать осторожность при приёме бета-адреноблокаторов (Бисопролол, Метопролол) и блокаторов кальциевых каналов недигидропиридинового ряда (Дилтиазем, Верапамил).
При редких приступах пароксизмальной тахикардии (1-2 раза в год) без выраженных нарушений гемодинамики антиаритмики можно применять только во время приступа. Устойчивость к препаратам антиаритмического действия развивается у 56-70% пациентов в течение 1-5 лет после начала лечения.
Процедуры и операции
При фибрилляции предсердий и при развитии устойчивости к антиаритмическим препаратам проводят катетерную радиочастотную абляцию добавочных путей проведения транссептальным либо ретроградным (трансаортальным) доступом. При синдроме WPW эффективность РЧА достигает 95%. Риск рецидивов – 5-8%.
Первая помощь
Пароксизмальная тахикардия требует оказания неотложной помощи. При отсутствии нарушений гемодинамики применяются антиаритмические медикаменты. Перечень основных препаратов ниже.
| Препарат | Доза | Примечание |
| Амидарон | 15-450 мг медленно внутривенно в течение 10-30 минут. | Высокая эффективность при отсутствии эффекта от других медикаментов. |
| Пропафенона гидрохлорид | 150 мг перорально. | Может вызывать замедление синоатриальной, внутрижелудочковой и атриовентрикулярной проводимости. Возможны брадикардии, снижение сократительной способности миокарда у предрасположенных лиц. Характерно аритмогенное действие. Возможна ортостатическая гипотензия при применении в больших дозировках. |
Дополнительные лекарственные средства
| Препарат | Доза | Основные побочные эффекты |
| Бисопролол | 5-15 мг/сутки перорально | Сердечная недостаточность, гипотония, бронхоспазм, брадикардия. |
| Карбэтоксиамино-диэтиламинопропионил-фенотиазин | 200 мг/сутки | AV блокада II-III степени, CA-блокада IIстепени, желудочковые нарушения ритма сердца совместно с блокадами по пучкам Гиса, кардиогенный шок, выраженная сердечная недостаточность, нарушение работы почечной системы и печени, артериальная гипотония. |
| Верапамил | 5-10 мг внутривенно со скоростью 1 мг в минуту | При идиопатической желудочковой тахикардии (на ЭКГ комплексы QRS типа блокады правой ножки пучка Гиса с отклонением электрической оси влево). |
| Дилтиазем | 90 мг 2 раза в сутки | При суправентрикулярной тахикардии. |
| Соталол | 80 мг 2 раза в сутки | При суправентрикулярной тахикардии. |
Профилактика
Специфическая профилактика синдрома WPW отсутствует. Если на ЭКГ был выявлен феномен Вольфа-Паркинсона-Уайта, то пациенту рекомендуется регулярное наблюдение у кардиолога даже при отсутствии симптомов.
Лицам, близкие родственники которых наблюдаются с синдромом WPW, рекомендуется пройти плановый осмотр для исключения у себя данного диагноза. Обследование включает ЭКГ, суточный мониторинг ЭКГ, проведение электрофизиологических методов.
Синдром WPW у детей
Наиболее распространённой причиной развития тахикардии у детей является WPW синдром. Чаще всего заболевание регистрируется у мальчиков. У детей выделяют два возрастных пика развития тахикардий, вызванных синдромом ВПВ: с рождения и до 1 года жизни и с 8 до 12 лет. Тактика ведения маленьких пациентов определяется с учётом клинической симптоматики и возраста.
У младенцев приступы тахикардии сопровождаются вялостью, отказом от кормления, чрезмерной потливостью во время грудного вскармливания, повышенным беспокойством, бледностью.
У детей первого года жизни при регистрации нарушений ритма назначается антиаритмическая терапия на срок до 6 месяцев либо до достижения годовалого возраста. Далее проводится оценка состояния пациента на чистом фоне после отмены антиаритмика. У детей этой возрастной группы прогноз относительно благоприятный в плане спонтанного прекращения приступов аритмий. О ремиссии говорят в том случае, если после 1 года не регистрируется тахикардия. У каждого третьего ребёнка тахикардия может вновь проявиться по достижении 8 лет.
Если у ребёнка старше 1 года сохраняются нарушения ритма, то перед назначением протекторной терапии антиаритмиками оценивают тяжесть и частоту приступов. Если тахикардия регистрируется 1 и более раз в месяц, сопровождается потерей сознания, головокружением, выраженной слабостью и не купируется вагусными пробами, то маленькому пациенту назначают подходящую антиаритмическую терапию.
Радиочастотная абляция при синдроме WPW у детей до 5 лет проводится только при угрозе жизни.
У детей старше 5 лет тахикардия сопровождается бледностью, головокружением вплоть до потери сознания. Основной тактикой лечения является радичастотная абляция. Данная процедура связана с высоким риском осложнений из-за проведения катетерных манипуляций на крупных сосудах и в камерах сердца, во время введения анестетиков.
Синдром WPW может вызвать внезапную смерть, особенно у мальчиков в возрасте 10-18 лет. Именно поэтому у детей старше 10 лет проводится устранение атриовентрикулярных соединений в независимости от клинических проявлений синдрома.
Синдром WPW при беременности
Клинически никак себя не проявляющий синдром не требует специфического лечения. Однако, при беременности синдром WPW может заявить о себе пароксизмальными нарушениями ритма, что требует своевременной консультации кардиолога для подбора эффективной терапии.
При частых приступах тахикардии на фоне диагностированного синдрома WPW беременность противопоказана. Такая предосторожность связана с риском развития жизнеугрожающего нарушения ритма. При тахикардии нарушается кровообращение в органах и тканях, что негативно сказывается не только на состоянии матери, но и на развитии плода.
Последствия и осложнения
Грозным осложнением является развитие жизнеугрожающей аритмии на фоне отсутствия антиаритмической терапии при синдроме WPW.
Прогноз
При бессимптомном течении прогноз благоприятный. Наблюдение и лечение требуется только тем пациентам, которые имеют отягощённый семейный анамнез относительно внезапной смерти. По профессиональным показаниям должны наблюдаться лётчики, спортсмены и т.д. При выявлении жизнеугрожающих аритмий и наличии жалоб проводится полное диагностическое комплексное обследование для определения оптимальной тактики лечения. Пациенты, перенёсшие радиочастотную абляцию, должны наблюдаться у кардиохирурга и кардиолога-аритмолога.
Список источников
- А.В. Ардашев, М.С. Рыбаченко, Е.Г. Желяков, А.А. Шаваров, С.В. Волошко «Синдром Вольфа—Паркинсона—Уайта: классификация, клинические проявления, диагностика и лечение», журнал Кардиология 10, 2009
- Ардашев В.Н., Ардашев А.В., Стеклов В.И. «Лечение нарушений сердечного ритма» Медпрактика-Москва, 2005;240
- Чернова А.А. , Матюшин Г.В. , Никулина С.Ю. , Лебедева И.И., «Синдром Вольфа – Паркинсона – Уайта», РМЖ, 2017
Источник
Âñåì ïðèâåò. Ðåøèë ïî÷òè ñïóñòÿ ãîä âûïóñòèòü ïðîäîëæåíèå ñ ñèíäðîìîì wpw. Äëÿ ËË (ñèíäðîì ïðåæäåâðåìåííîãî âîçáóæäåíèÿ æåëóäî÷êîâ, îáóñëîâëåííûé ïðîâåäåíèåì èìïóëüñîâ ïî äîáàâî÷íûì àíîìàëüíûì ïðîâîäÿùèì ïó÷êàì).
Åñëè êîðîòêî îõàðàêòåðèçîâàòü ñèòóàöèþ. ìíå 22 ãîäà. 60 êã ðîñò 170. íîðìàëüíûå ðàáî÷åå äàâëåíèå äëÿ ìåíÿ ïðè äàííîì çàáîëåâàíèè âàðüèðóåòñÿ îò 140 äî 160. Ïðè ïðèìåíåíèè ëåêàðñòâ ñíèæàþùèõ äàâëåíèå ïîêàçàòåëè âûðàâíèâàþòñÿ. Êàñàòåëüíî ïóëüñà, ó îáû÷íîãî ÷åëîâåêà îí áåç íàãðóçêè äîëæåí áûòü â ïðåäåëàõ 60-90, â ìîåì æå ñëó÷àå íîðìà äëÿ ìåíÿ â ðàéîíå 100-120. Ïðè ïðåâûøåíèè ïóëüñà ðåçêî ìîæåò íà÷àòü êðóæèòüñÿ ãîëîâà è ïîòèõîíüêó òóõíóòü ñâåò. Íå ðàç âûçûâàë ñêîðóþ, íî îíè ðàáîòàþò òîëüêî ïî ñèìïòîìàì- ïî äàâëåíèþ. ×òî æå èç ñåáÿ ïðåäñòàâëÿåò ìîé äåíü? Âðîäå âñå êàê ó âñåõ, ñîí çàâòðàê, ó÷åáà, è òï, íî åñòü íåáîëüøèå îòëè÷èÿ â ìîåì ñëó÷àå.Ïðèñòóïû ñòàëè ïîÿâëÿòüñÿ ÷àùå â îáåäåííîå âðåìÿ â ïðîìåæóòêå ñ 12 äî 16 ÷àñîâ. Íåðâíûå ñëó÷àè, ôèç-íàãðóçêà, âûïèòü èëè ñúåñòü êîôå, êîðèöó, øîêîëàä, êàêàî, ìîãóò âûçâàòü ïðèñòóï, íó èëè áàíàëüíî íåïðàâèëüíîå ïîëîæåíèå è âñå ïîøëî ïîåõàëî.Âûíóæäàåò äåðæàòü íàãðóçêè ïîä êîíòðîëåì, ñëåäèòü çà ïèòàíèåì è ïîêàçàòåëÿìè äàâëåíèå è ïóëüñà.
Åñëè ïðîéòèñü ïî âñåì ïðèçíàêàì çàáîëåâàíèÿ òî ìîæíî âûäåëèòü: Ãîëîâîêðóæåíèå
Ñîííîñòü(÷àùå ðåçêàÿ)
Îòäûøêà
Ðåçêèå ïåðåïàäû äàâëåíèÿ(îò 110 äî 190) .
Òóïàÿ íîþùàÿ èëè îñòðàÿ áîëü ñî ñòîðîíû ñåðäöà â ïðåäåëàõ 5 ìèíóò(íåäîñòàòîê êèñëîðîäà)
Ñêà÷êè ïóëüñà îò 90 äî 150+ â ìîåì ñëó÷àå. Ïðè íàãðóçêå äîõîäèò äî 187 óäàðîâ â ìèíóòó.
Íåäàâíî ñäåëàë Õîëòåð ïîâòîðíî. ïîäíèìàëñÿ ñ 0 ïî 15 ýòàæ, 4 ðàçà â òå÷åíèè äíÿ.  ïðåäûäóùåì Õîëòåðå ó ìåíÿ ñòîèò ñèíäðîì âïâ ïîñòîÿííàÿ ôîðìà, ïðèñòóï äëèëñÿ 22 ÷àñà èç 23 ñ êîïåéêàìè. Ñåé÷àñ æå ó ìåíÿ ïîëó÷èëîñü ÷òî çàðåãèñòðèðîâàí ôåíîìåí âïâ ïðîäîëæèòåëüíîñòüþ 40 ìèíóò, íî åñòü 6 ýïèçîäîâ èøåìèè è òàõèêàðäèÿ ïðîäîëæèòåëüíîñòüþ 13 ÷àñîâ. Åñëè âíà÷àëå ïðîøëîãî ãîäà ìíå ïîìîãàë Òðèìåòàçèäèí ñ Ýòàöèçèíîì, òî â ýòîì ãîäó ìåíÿ ñïàñàþò ïîêà òîëüêî òàáëåòêè îò äàâëåíèÿ, äà ðåäêî àíòèàðåòìèê(Ýòàöèçèí). Òðèìåòàçèäèí ïðèøëîñü èñêëþ÷èòü, â ñâÿçêå ñ Ýòàöèçèíîì âûçûâàåò ñèëüíûé ïðèñòóï. Ïîçæå ïðèøëîñü îòêàçàòüñÿ îò ïðèåìà Ýòàöèçèíà â óòðåííåå âðåìÿ, ïîíèæàåòñÿ êðîâîòîê ê ãîëîâå, âûçûâàåò ãîëîâîêðóæåíèå, ïðèõîäèòñÿ æèòü ñ âûñîêèì ïóëüñîì äî 120 è ñíèæàòü äàâëåíèå äî íîðìàëüíûõ ïîêàçàòåëåé â ìîåì ñëó÷àå 130-140. Êîãî ìîæåò çàèíòåðåñîâàëî êàê ýòî âûãëÿäèò ïðèêðåïëÿþ ôîòî ýêã.
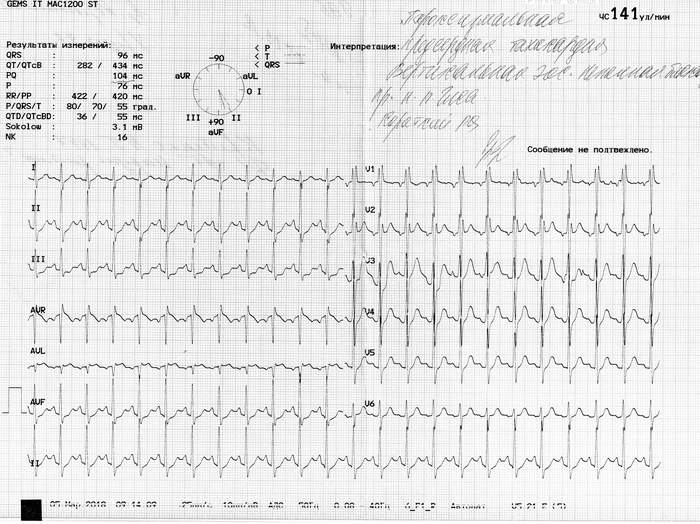

Äëÿ íàãëÿäíîñòè íà 1 ôîòî ïðèñòóï, íà 2 ôîòî ìîé ïîâñåäíåâíûé ïóëüñ.
Êàñàòåëüíî äèàãíîñòèêè è ïðîÿâëåíèÿ è ÷àñòîòû ïîÿâëåíèÿ, 4-5 ÷åëîâåê íà 1000 íàñåëåíèÿ ÿâíî ïðîÿâëÿåòñÿ â 60% ñëó÷àåâ, ÷àñòî â ðàéîíå 10-20 ëåò. Ïåðâûé ïðèñòóï ïðèïîìèíàþ â âîçðàñòå 8-9 ëåò. Ñèëüíîå ãîëîâîêðóæåíèå, ðîäèòåëÿì ïðèøëîñü íåñòè ìåíÿ êàêîå-òî ðàññòîÿíèå äî êâàðòèðû, áëàãî âåñèë êèëîãðàìì 25 íà òîò ìîìåíò.  øêîëå ïðîÿâëÿëîñü ñåðäöåáèåíèåì, îòäûøêîé. Äèàãíîñòèðóåòñÿ 3 ñïîñîáàìè: ýêã èëè õîëòåð 12 îòâåäåíèé, âåëîýíåðãîìåòðèÿ. Ìîæåò ïðîÿâèòñÿ íå ñðàçó, ðàç íà ðàç íå ïîêàçûâàåòñÿ.
Ëå÷åíèå.
Ëå÷åíèå òîëüêî 1 ïî ôàêòó, ïðèæèãàíèå ïó÷êà, ýòî îïåðàöèÿ, â ðô îíà äåëàåòñÿ ïî êâîòå. Ìåäèêàìåíòîçíî ïîêà íå ëå÷èòñÿ ñîâñåì, òîëüêî êóïèðîâàíèå ïîñëåäñòâèé(ïóëüñ è äàâëåíèå, âåíîçíîå íàïîëíåíèå ãîëîâû).
Êàñàòåëüíî âðà÷åé, òî èùèòå ñ áîëüøèì îïûòîì, èëè íåñêîëüêî âðà÷åé ïðîéäèòå, ÷òîáû óäîñòîâåðèòüñÿ ñ ñâîèì çàáîëåâàíèåì.
 ïîñëåäíåå âðåìÿ ïðèñòóïû ó÷àñòèëèñü. Ïîêà îòäûõàþ, åñòü âîçìîæíîñòü êîíòðîëèðîâàòü ýòî. Êàñàòåëüíî îïåðàöèè, ëåòîì ïëàíèðóþ â Ìîñêâå ïðîéòè îáñëåäîâàíèå, îñåíüþ ïðîéòè ÂÌÊ äëÿ àðìèè è ïîëó÷èòü ñâîé âîåííèê, ïîñëå óæå ëîæèòüñÿ íà îïåðàöèþ(îò íà÷àëà äî îïåðàöèè ñðîê ïðèìåðíî 4-8 ìåñ). Ïèøèòå â êîììåíòàðèè åñëè ÷òî íå ïîíÿòíî èëè èíòåðåñóåò, ïîäåëþñü.
Источник
