Мономорфная желудочковая экстрасистолия код по мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Течение и стадии
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Желудочковая экстрасистолия.
Желудочковая экстрасистолия
Описание
Желудочковая экстрасистолия — это преждевременное возбуждение, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы желудочков. Источником желудочковой экстрасистолии в большинстве случаев являются разветвления пучка Гиса и волокна Пуркинье.
Желудочковая экстрасистолия является наиболее распространенным нарушением сердечного ритма. Ее частота зависит от метода диагностики и контингента обследуемых. При регистрации ЭКГ в 12 отведениях в покое желудочковые экстрасистолы определяются примерно у 5 % здоровых лиц молодого возраста, тогда как при холтеровском мониторировании ЭКГ в течение 24 ч их частота составляет 50 %. Хотя большинство из них представлено единичными экстрасистолами, могут выявляться и сложные формы. Распространенность желудочковых экстрасистол значительно возрастает при наличии органических заболеваний сердца, особенно сопровождающихся поражением миокарда желудочков, коррелируя с выраженностью его дисфункции. Независимо от наличия или отсутствия патологии сердечно-сосудистой системы частота этого нарушения ритма увеличивается с возрастом. Отмечена также связь возникновения желудочковых экстрасистол со временем суток. Так, в утренние часы они наблюдаются чаще, а ночью, во время сна, — реже. Результаты многократного проведения холтеровского мониторирования ЭКГ показали значительную вариабельность количества желудочковых экстрасистол за 1 ч и за 1 сут, что значительно затрудняет оценку их прогностического значения и эффективности лечения.
Симптомы
Жалобы отсутствуют или состоят в ощущении «замирания» или «толчка», связанного с усиленным постэкстрасистолическим сокращением. При этом наличие субъективных ощущений и их выраженность не зависят от частоты и причины экстрасистол. При частых экстрасистолах у больных с тяжелыми заболеваниями сердца изредка отмечаются слабость, головокружение, ангинозная боль и нехватка воздуха.
При объективном исследовании время от времени определяется выраженная пресистолическая пульсация шейных вен, возникающая, когда очередная систола правого предсердия происходит при закрытом трехстворчатом клапане вследствие преждевременного сокращения желудочков. Эта пульсация носит название венозных волн Корригана.
Артериальный пульс аритмичен, с относительно длинной паузой после внеочередной пульсовой волны (так называемая полная компенсаторная пауза, ниже). При частых и групповых экстрасистолах может создаваться впечатление о наличии мерцательной аритмии. У части больных определяется дефицит пульса.
При аускультации сердца звучность I тона может меняться вследствие асинхронного сокращения желудочков и предсердий и колебаний продолжительности интервала Р-Q. Внеочередные сокращения могут сопровождаться также расщеплением II тона.
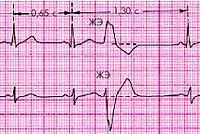
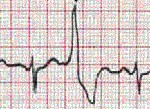
Основными электрокардиографическими признаками желудочковой экстрасистолы являются:
1. Преждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS’;
2. Значительное расширение и деформация экстрасистолического комплекса QRS’;
3. Расположение сегмента RS- Т и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS’;
4. Отсутствие перед желудочковой экстрасистолой зубца Р;
5. Наличие в большинстве случаев после желудочковой экстрасистолы полной компенсаторной паузы.
Боль в груди слева. Боль в грудной клетке. Нехватка воздуха. Раздражительность.

Желудочковая экстрасистолия
Течение и стадии
Течение и прогноз желудочковой экстрасистолии зависят от ее формы, наличия или отсутствия органических заболеваний сердца и выраженности дисфункции миокарда желудочков. Доказано, что у лиц без структурной патологии сердечно-сосудистой системы желудочковые экстрасистолы, даже частые и сложные, не оказывают существенного влияния на прогноз. В то же время при наличии органического поражения сердца желудочковые экстрасистолы могут существенно повышать риск внезапной сердечной смерти и общую летальность, инициируя стойкую желудочковую тахикардию и фибрилляцию желудочков.
Причины
Желудочковая экстрасистолия возникает как при отсутствии органических заболеваний сердца, так и при их наличии. В первом случае она часто (но не обязательно!) связана со стрессом, курением, употреблением кофе и спиртных напитков, вызывающими повышение активности симпатико-адреналовой системы. Однако у значительной части здоровых лиц экстрасистолы возникают без видимой причины.
Хотя желудочковая экстрасистолия может развиваться при любом органическом заболевании сердца, ее самой частой причиной является ИБС. При холтеровском мониторировании ЭКГ в течение 24 ч она выявляется у 90 % таких больных. Возникновению желудочковых экстрасистол подвержены больные как с острыми коронарными синдромами, так и с хронической ИБС, особенно перенесшие инфаркт миокарда. К острым сердечно-сосудистым заболеваниям, которые являются наиболее распространенными причинами желудочковой экстрасистолии, следует отнести также миокардит и перикардит, а к хроническим — различные формы кардиомиопатий и гипертензивное сердце, при которых ее возникновению способствует развитие гипертрофии миокарда желудочков и застойная сердечная недостаточность. Несмотря на отсутствие последних, желудочковые экстрасистолы часто встречаются при пролапсе митрального клапана. К их возможным причинам относятся также такие ятрогенные факторы, как передозировка сердечных гликозидов, применение ß-адреностимуляторов и, в ряде случаев, мембраностабилизирующих антиаритмических препаратов, особенно при наличии органических заболеваний сердца.
Лечение
Лечение и вторичная профилактика при желудочковой экстрасистолии преследуют 2 цели — устранить связанные с ней симптомы и улучшить прогноз. При этом учитывают класс экстрасистолии, наличие органического заболевания сердца и его характер и выраженность дисфункции миокарда, определяющие степень риска потенциально фатальных желудочковых аритмий и внезапной смерти.
У лиц без клинических признаков органической кардиальной патологии бессимптомная желудочковая экстрасистолия, даже высоких градаций по В. Lown, не требует специального лечения. Пациентам необходимо объяснить, что аритмия носит доброкачественный характер, рекомендовать диету, обогащенную солями калия, и исключение таких провоцирующих факторов, как курение, употребление крепкого кофе и алкоголя, а при гиподинамии — повышение физической активности. С этих немедикаментозных мероприятий начинают лечение и в симптоматичных случаях, переходя к медикаментозной терапии только при их неэффективности.
Препаратами I ряда при лечении таких больных являются седативные средства (фитопрепараты или малые дозы транквилизаторов, например диазепам по 2,5-5 мг 3 раза в сутки) и ß-адреноблокаторы. У большинства больных они дают хороший симптоматический эффект, причем не только за счет уменьшения количества экстрасистол, но и, независимо от него, в результате седативного действия и уменьшения силы постэкстрасистолических сокращений. Лечение ß-адреноблокаторами начинают с малых доз, например по 10-20 мг пропранолола (обзидана, анаприлина) 3 раза в сутки, которые при необходимости повышают под контролем ЧСС. У некоторых больных, однако, замедление частоты синусового ритма сопровождается увеличением количества экстрасистол. При исходной брадикардии, связанной с повышенным тонусом парасимпатической части вегетативной нервной системы, свойственным лицам молодого возраста, купированию экстрасистолии может способствовать увеличение автоматизма синусового узла с помощью таких средств, оказывающих холинолитическое действие, как препараты красавки (таблетки беллатаминала, беллаида и ) и итропиум.
В относительно редких случаях неэффективности седативной терапии и коррекции тонуса вегетативной нервной системы, при выраженном нарушении самочувствия больных приходится прибегать к таблетированным антиаритмическим препаратам IA (ретардная форма хинидина, новокаинамид, дизопирамид), IB (мексилетин) или 1С (флекаинид, пропафенон) классов. В связи со значительно большей частотой побочных эффектов по сравнению с ß-адреноблокаторами и благоприятным прогнозом у таких больных назначения им мембраностабилизирующих средств следует по возможности избегать.
ß-Адреноблокаторы и седативные средства являются препаратами выбора и при лечении симптоматической желудочковой экстрасистолии у больных пролапсом митрального клапана. Как и в случаях отсутствия органических заболеваний сердца, применение антиаритмических препаратов I класса оправдано только при выраженном нарушении самочувствия.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Прогноз
Более серьезное прогностическое значение имеет органическая экстрасистолия, развивающаяся у больных с острым инфарктом миокарда, миокардитом, кардиомиопатией,
хронической сердечной недостаточностью
,
артериальной гипертензией
и др.
По сути прогноз экстрасистолии в большей степени зависит от наличия или отсутствия органического заболевания сердца и его тяжести, чем от характеристик самих экстрасистолий; соответственно, в самом широком смысле основным методом профилактики экстрасистолий является своевременное лечение указанных заболеваний.
Органические предсердные экстрасистолии, возникающие у больных ИБС, острым инфарктом миокарда,
артериальной гипертензией
на фоне выраженных морфологических изменений в предсердиях могут явиться предвестниками пароксизма фибрилляции предсердий или суправентрикулярной тахикардии.
Критерием злокачественности наджелудочковых экстрасистолий служит риск развития мерцательной аритмии, желудочковых экстрасистолий — риск внезапной смерти.
Оценивая прогностическое значение желудочковых экстрасистолий, следует подчеркнуть, что примерно у 65–70% людей со здоровым сердцем при холтеровском мониторировании регистрируются отдельные желудочковые экстрасистолы, источник которых в большинстве случаев локализуется в правом желудочке. Такие мономорфные изолированные желудочковые экстрасистолы, как правило, относящиеся к 1-му классу
по классификации В. Lown и М. Wolf
, не сопровождаются клиническими и эхокардиографическими признаками органической патологии сердца и изменениями гемодинамики. Поэтому они получили название “функциональные желудочковые экстрасистолы».
Основным осложнением желудочковой экстрасистолии, определяющим ее клиническое значение, является внезапная смерть. Желудочковые нарушения ритма ассоциируются с вероятностью развития фатальных аритмий, т. е. с внезапной аритмической смертью. Для определения степени ее риска в реальной клинической практике применяется
классификация по B.Lown, M.Wolf, в модификации M.Ryan
и риск-стратификация желудочковых аритмий J. T. Bigger. Она предполагает проведение анализа не только характера желудочковой эктопической активности, но и ее клинических проявлений, а также наличия или отсутствия органического поражения сердца как причины ее возникновения. В соответствии с этими признаками выделяются 3 категории больных.
К доброкачественным желудочковым аритмиям относится экстрасистолия, чаще одиночная (могут быть и другие формы), протекающая бессимптомно или малосимптомно, но главное – возникающая у лиц, не имеющих признаков заболевания сердца. Прогноз жизни этих больных благоприятен, в связи с очень малой вероятностью возникновения фатальных желудочковых аритмий, не отличающейся от таковой в общей популяции, и с позиции профилактики внезапной смерти они не требуют какого-либо лечения. Необходимо лишь динамическое наблюдение за ними, ибо, по крайней мере, у части больных желудочковая экстрасистолия может быть дебютом сердечной патологии.
Единственным принципиальным отличием потенциально злокачественных желудочковых аритмий от предыдущей категории служит наличие органического заболевания сердца Чаще всего это различные формы ИБС (наиболее значим перенесенный инфаркт миокарда), поражение сердца при
артериальной гипертензии
, первичные заболевания миокарда и др. У этих больных с желудочковой экстрасистолией различных градаций (потенциальным пусковым фактором желудочковых тахиаритмий) еще не было пароксизмов желудочковой тахикардии, трепетания или фибрилляции желудочков, но вероятность их возникновения довольно высока, а риск внезапной смерти характеризуется как существенный. Больные с потенциально злокачественными желудочковыми аритмиями требуют лечения, направленного на снижение летальности, лечения по принципу первичной профилактики внезапной смерти.
Пациенты с желудочковым экстрасистолиями высоких градаций
по B.Lown, M.Wolf
(преимущественно классов 4 и 5), с устойчивыми пароксизмами желудочковой тахикардии, пережитыми (благодаря реанимации) эпизодами трепетания или фибрилляции желудочков у лиц с органическим заболеванием сердца формируют категорию злокачественных желудочковых аритмий. Прогноз жизни этих больных крайне неблагоприятен, а их лечение должно ставить своими целями не только устранение тяжелых пароксизмов, но и продление жизни (вторичная профилактика).
Источник
Экстрасистолия – несвоевременная деполяризация и сокращение сердца или отдельных его камер. Это наиболее часто регистрируемый вид аритмий: экстрасистолы можно обнаружить у 60-70% людей.
 Из трех человек у двоих наблюдается желудочковая экстрасистолия: код по МКБ 10 этого заболевания – I49.
Из трех человек у двоих наблюдается желудочковая экстрасистолия: код по МКБ 10 этого заболевания – I49.
ЖЭ – это внеочередное преждевременное возбуждение сердца или его отделов.
Явление возникает в необычном очаге под влиянием патологического импульса, исходящего из предсердий, соединения или желудочков.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Причины экстирасистолии различны, однако различают характерные типы данного заболевания.
Выделяют функциональные, органические и токсические разновидности патологии. Выявить их можно при помощи ЭКГ и физикального обследования. Клинические проявления также варьируются.
Код по МКБ-10
- I49.1 – преждевременная деполяризация предсердий
- I49.2 – преждевременная деполяризация, исходящая из соединения
- I49.3 – преждевременная деполяризация желудочков
Единичные наджелудочковые ЭС возникают хотя бы раз в жизни у всех людей. Кроме того, экстрасистолия нередко сопровождает течение различных заболеваний сердца и сосудов.
Регулярность сердечного ритма нарушается желудочковыми экстрасистолами не только вследствие их преждевременности, но и в результате возникновения постэкстрасистолических пауз.
Рисунки ЭКГ-картины, характерные для разных экстрасистолий, смотрите в клинической рекомендации в Системе Консилиум.
Этиология
Функциональная ЭС возникает как результат реакции организма на негативное воздействие:
- психоэмоциональное перенапряжение;
- вредные привычки (табакокурение, злоупотребление спиртным);
- чрезмерное употребление напитков, имеющих в составе кофеин.
Отдельно выделяют идиопатическую экстрасистолию, которая возникает у абсолютно соматически здоровых людей без видимых причин.
Экстрасистолия органического происхождения возникает в результате изменений в сердечной мышце в виде очагов омертвения тканей, их дистрофических изменений, кардиосклероза или других метаболических нарушений.
Изменения в миокарде будут наблюдаться также при:
- ИБС;
- ОИМ;
- повышенном артериальном давлении;
- инфекционном поражении сердечной мышцы;
- постмиокадитическом кардиосклерозе;
- кардиомиопатии;
- нарушениях кровообращения;
- перикардите;
- пороках сердца;
- операциях на миокарде;
- интенсивных физнагрузках (у спортсменов).
ЭС токсического происхождения возникают при:
- лихорадке;
- отравлении сердечными гликозидами;
- воздействии препаратов, влияющих на ритм сердца;
- приеме эуфиллина, ингалициях бетаадреномиметиков;
- стойком повышении уровня тиреотропных гормонов.
Клиническая картина
Заболевание не всегда можно ощутить, поэтому переносимость у каждого человека носит индивидуальный характер.
Иногда в момент экстрасистолии отмечаются ощущения нарушений в работе сердца, чувство некоего «переворачивания» сердца. Если это произошло ночью, человек просыпается и испытывает тревогу.
Реже у больных отмечают жалобы на приступы учащенного неритмичного сердцебиения, что требует исключить наличие пароксизмальной мерцательной аритмии.
Экстрасистолия (код по МКБ-10 – I49) может восприниматься больными как «остановка» или «замирание» сердца, что соответствует длинной паузе, следующей за экстрасистолой.
После таких периодов «остановки» сердца больные ощущают сильный толчок в грудь, обусловленным первым после экстрасистолы сокращением желудочков синусового происхождения. Это связано с увеличением диастолического наполнения желудочков во время длинной паузы.
Наджелудочковая экстрасистолия (код по МКБ-10 — I49) не связана с повышенным риском смерти, но в редких случаях может вызвать тахикардию, которая развивается в результате нарушения электрической проводимости и регуляции сокращений.
Наиболее серьезным ее последствием является мерцательная аритмия, которая развивается у пациентов с перегрузкой предсердий.
Появление аритмии может стать осложнением донорства крови. Чтобы свести этот риск к минимуму, надо привлекать к аферезу регулярных доноров цельной крови.
Об ошибках при организации донации и их профилактике рассказал автор журнала «Заместитель главного врача».
Диагностика
Основным признаком экстрасистолии являются жалобы на перебои в работе сердца. Выявить заболевание можно с помощью ЭКГ, однако определенную информацию можно получить только при физикальном обследовании.
Существует ряд диагностических методик:
- сбор анамнеза (учитываются обстоятельства, при которых возникает аритмия — длительность и частота эпизодов, признаки нарушений гемодинамики, необходимо обратить внимание на перенесенные заболевания, которые могут спровоцировать нарушения работы сердца);
- физикальное обследование (важно составить ориентировочное представление о характере экстрасистолии, поскольку при отсутствии органического поражения сердца она требует индивидуального лечения);
- инструментальные исследования( ЭКГ в сочетании с холтеровским мониторированием).
Основным электрокардиографическим признаком экстрасистолии является преждевременность возникновения желудочкового комплекса (укорочение интервала сцепления).
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение
Формы лечения зависят от локализации экстрасистолии. В отсутствие клинических проявлений наджелудочковая ЭС не требует лечения.
При развившейся на фоне болезней сердца наджелудочковой форме патологии необходима терапия основного заболевания:
- лечение эндокринных расстройств;
- коррекция нарушений электролитного баланса;
- лечение ИБС и миокардита;
- отказ от курения и алкоголя;
- ограничение потребления кофе.
Существуют показания к проведению лекарственной терапии наджелудочковой ЭС:
- плохая переносимость наджелудочковой ЭС (необходимо выяснить, в какое время возникают ощущения перебоев в сердце, и приурочить к этому времени прием лекарственных средств);
- возникновение наджелудочковой ЭС у больных с пороками сердца и другими различными заболеваниями, при которых происходит перегрузка предсердий;
- возникновение экстрасистолии под влиянием продолжительных причин без предшествующих органических заболеваний сердца и сосудов.
Выбор антиаритмика определяется тропностью его действия и побочными реакциями.
Рекомендация журнала «Заместитель главного врача»
В соответствии с новыми правилами Минздрава направление на клиническое исследование, которое выдает лечащий врач, должно содержать ряд обязательных пунктов: реквизиты организации и пациента, диагноз по МКБ-10, основные симптомы, ФИО и должность лечащего врача.
Наглядный алгоритм заполнения направления скачивайте в журнале.
Разновидности желудочковых экстрасистолий:
- доброкачественные – без поражения сердца с частотой менее 10 раз в час, без остановок сердца в анамнезе;
- потенциально злокачественные экстрасистолии – с частотой более 10 раз в час, без остановок в анамнезе сердца;
- злокачественные – с частотой более 10 раз в час у больных с тяжелой патологией миокарда, сопровождающейся потерей сознания и остановкой сердца в анамнезе;
Внутри групп потенциально злокачественных и злокачественных желудочковых экстрасистолий риск определяется градацией желудочковых экстрасистолий.
После того, как определена категория, к которой относится пациент, можно разрабатывать тактику лечения.
Основным методом контроля и наблюдения пациента является холтер-мониторирование. Снижение числа желудочковых ЭС более чем на 70% свидетельствует о том, что проводимое лечение эффективно.
У больных со злокачественной желудочковой ЭС антиаритмическая терапия проводится в течение длительного времени.
При менее злокачественных аритмиях лечение должно быть продолжительным, после чего можно постепенно отменять препарат по усмотрению лечащего врача.
В некоторых случаях при частоте желудочковой ЭС (20-30 тыс раз в сутки) с выявленным при электрофизиологическом исследовании аритмогенным очагом или при невозможности длительного приема антиаритмиков используется радиочастотная терапия.

Источник
