Мочевые камни код мкб 10
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Цистолитиаз.
Названия
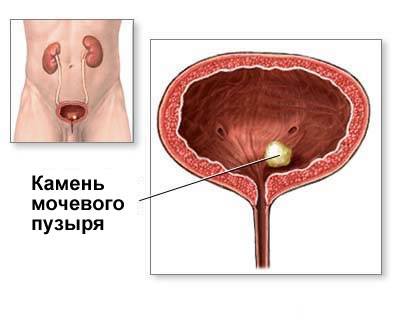
Камни мочевого пузыря.

Образование камня мочевого пузыря
Синонимы диагноза
Цистолитиаз.
Описание
Камни мочевого пузыря представляют собой одно из клинических проявлений мочекамянной болезни. Данное заболевание в основном наблюдается у лиц мужского пола в детском (прежде всего, у мальчиков в первые 6 лет жизни) и пожилом возрасте (до 96-97 %).
Симптомы
Клиническая картина разнообразна, однако нет ни одного симптома, который можно считать патогномоничным.
Боль в проекции мочевого пузыря (надлобковая область) в состоянии покоя незначительная, однако усиливается при движении и мочеиспускании с иррадиацией в головку полового члена, яичко и промежность.
Дизурия. Мочеиспускание учащается при ходьбе, тряской езде, но остается нормальным в покое, поэтому для камня мочевого пузыря характерно учащение позывов на мочеиспускание в дневное время при отсутствии их ночью (при отсутствии клинических проявлений гиперплазии предстательной железы). Во время мочеиспускания нередко наблюдается симптом прерывания («закладывания») струи мочи, который исчезает при перемене положения тела (при крупных камнях некоторые больные могут мочиться только в положении лежа).
При вклинивании камня в шейку мочевого пузыря или при его миграции в уретру наблюдается развитие острой задержки мочи. При крупных камнях возможно также недержание мочи.
Гематурия возникает в результате травмирования слизистой мочевого пузыря и развития воспалительного процесса. Ущемление камня в шейке мочевого пузыря иногда приводит к терминальной гематурии, а при наличии гиперплазии предстательной железы (ввиду повреждения расширенных вен в области шейки мочевого пузыря) возможна тотальная макрогематурия.
Увеличение СОЭ.
Причины
Первичные камни образуются на фоне инфравезикальной обструкции. Факторы инфравезикальной обструкции: гиперплазия и рак предстательной железы, стриктура мочеиспускательного канала, дивертикул, опухоль, нейрогенный мочевой пузырь У детей к возникновению камня мочевого пузыря нередко приводят фимоз, баланопостит, сужение наружного отверстия уретры (меатостеноз), клапан мочеиспускательного канала. Камнеобразование у женщин наблюдается при заболеваниях шейки мочевого пузыря вследствие лучевых циститов, при пузырно-влагалишных свищах.
Инородные тела (лигатуры ) в мочевом пузыре могут служить причиной камнеобразования.
Вторичные камни являются мигрировавшими камнями из почки и чаще всего встречаются у мужчин с гиперплазией предстательной железы (15 %).
Камни мочевого пузыря имеют различную форму, размеры, а химический состав и цвет такие же, как у камней почки. Камни могут быть одиночными и множественными, располагаться только в мочевом пузыре или же сочетаться с камнями другой локализации.
Лечение
В лечении больных используются два основных метода: камнедробление (литотрипсия) и камнесечение (литотомия). Камнедробление является методом выбора и выполняется с использованием контактных, дистанционных литотриптеров или механических цистолитотриптеров (в настоящее время, как правило, не используются).
Контактная цистолитотрипсия. После выполнения цистоскопии и визуализации камня (камней) мочевого пузыря, выполняется их фрагментация с использованием различных литотриптеров (пневматических, электрогидравлических и ультразвуковых) и цистолитолапаксия (отмывание и отсасывание осколков).
Контактная цистолитотрипсия может выполняться как самостоятельная операция, так и в комбинации с различными эндоскопическими операциями, что позволяет не только удалить камень мочевого пузыря, но одновременно провести необходимое лечение основного заболевания (трансуретральная резекция при гиперплазии предстательной железы ).
Дистанционная цистолитотрипсия. Дистанционная цистолитотрипсия может быть рекомендована при камнях мочевого пузыря, не сопровождающихся инфравезикальой обструкцией, доброкачественной гиперплазии предстательной железы I стадии и вторичных камнях мочевого пузыря у больных с отягощенным интеркуррентным фоном, когда выполнение трансуретральной операции сопряжено с высоким риском осложнений. Цистолитотомия (камнесечение). Наиболее распространенным способом хирургического лечения является надлобковая внебрюшинная цистолитотомия. Чрезбрюшинную цистолитотомию применяют крайне редко, а промежностную — в виде исключения.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Мочевые камни неуточненные (N20.9)
Общая информация
Краткое описание
Камни в мочевых путях формируются вследствие кальцификации сосочков или осаждения в моче образующихся кристаллов солей кальция, мочевой кислоты, цистина, трипельфосфата или магниево-аммоний-кальций-фосфотных солей. (Goldfarb D,S, 2005).
Протокол «Мочекаменная болезнь. Камень почки, мочеточника, мочевого пузыря»
Код по МКБ-10: N 20; N 21
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
По локализации:
— камень почки;
— камень мочеточника;
— камень мочевого пузыря, одно и двусторонний.
По типу камней — кальциево-фосфатные, кальциево-оксалатные, уратные, цистиновые и трипельфосфаты.
По состоянию инфицирования почек — хроническое или рецидивирующее течение.
Диагностика
Диагностические критерии
Жалобы и анамнез: боли в различной области, в зависимости от расположения конкрементов; гематурия, тошнота или рвота, частое мочеиспускание и дизурия.
Физикальное обследование: пальпируется увеличенная почка; боли в области поясницы и в проекции почки; пастозность век, лица; макрогематурия, дизурия.
Лабораторные исследования: лейкоцитоз, ускоренное СОЭ, бактериурия, лейкоцитурия, эритроцитурия, протеинурия, кристаллурия.
Инструментальные исследования:
1. УЗИ почек: увеличение размеров почек, признаки гидрокаликоза или вторичного гидронефроза; тень, дающая акустическую дорожку.
2. Цистография — контуры мочевого пузыря ровные, признаков ПМР не выявляется; на обзорной МВС — тень конкремента в проекции мочевого пузыря или мочеточника.
3. Внутривенная урография — тень в проекции почек или мочеточника или мочевого пузыря, признаки пиелонефрита и вторичного нарушения оттока мочи.
4. При неясности диагноза — восходящая пиелография, компьютерная томография почек с контрастом.
Показания для консультации специалистов:
— ЛОР-врача, стоматолога, гинеколога для санации инфекции носоглотки, полости рта и наружных половых органов;
— аллерголога при проявлениях аллергии;
— окулиста для оценки изменений микрососудов;
— выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога;
— при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекций — инфекциониста.
Минимум обследования при направлении в стационар:
1. ОАМ.
2. ОАК.
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
5. УЗИ почек.
6. Обзорная рентгенография органов брюшной полости.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца.
4. Определение общего белка, сахара.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Общий анализ мочи.
7. Посев мочи с отбором колоний.
8. Анализ мочи по Нечипоренко.
9. Анализ мочи по Зимницкому.
10. УЗИ органов брюшной полости.
11. Внутривенная урография.
12. Цистография.
Дополнительные диагностические мероприятия:
1. Восходящая пиелография.
2. Компьютерная томография почек с контрастом.
3. ЭКГ.
4. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазм).
Дифференциальный диагноз
Признак | Камни различной локализации | Врожденный гидронефроз |
Начало заболевания | Острое, с проявления почечной колики | Постепенное, с рождения, диагностика случайная |
Отеки | Да, на поздних стадиях заболевания | Иногда |
Возраст | Различный | Чаще раннего возраста |
Артериальное давление | Повышается не всегда | Зависит от степени обструкции |
Общие симптомы | Интоксикация умеренная | Умеренные |
Отставание в физическом развитии | Не характерно | Не характерно |
Местные симптомы | Боли в пояснице, в области проекции нахождения конкрементов | Боли в пояснице, в области проекции почек |
Дизурия | Характерна | При инфекции мочевых путей |
Лейкоцитурия | При инфекции мочевых путей | Выраженная |
Гематурия | Постоянная, выраженная | Транзиторная |
Синдром пальпируемой опухоли | Не характерен | Чаще, с постепенным нарастанием |
Снижение концентрационной функции почек | Гипо-, изостенурия при проявлениях ХПН | При устранении обструкции функция почки восстанавливается |
УЗИ почек | Увеличение размеров, наличие тени, дающее акустическую дорожку | Увеличение размеров, истончение паренхимы, гидрополости и пиелоэктазия |
Лечение
Тактика лечения
Цели лечения: удаление конкремента и ликвидация воспалительного процесса, восстановление уродинамики.
Немедикаментозное лечение: диета №15, при признаках ХПН — №7, см., режим охранительный.
Медикаментозное лечение: антибактерильная терапия с учетом этиологии (цефалоспорины, аминогликозиды, уросептики) симптоматическая и общеукрепляющая терапия, спазмолитики.
Дальнейшее ведение: контроль фильтрационной, концентрационной функции почек, анализов мочи, артериального давления, УЗИ почек, контрольное рентгенологическое исследование, вакцинация против вирусного гепатита В.
Основные медикаменты:
1. Цеф — 3, грамоцеф, фл. 1 г
2. Гентамицин, бруламицин, 80 мг
3. Фурагин, таб., нитроксалин, таб.
4. Спирт, марля, раствор йод-повидона
5. Декстран, натрия хлорид
6. Нистатин, линекс
7. Тиамин, пиридоксин
8. Цианкобалмин
9. Бриллиантовый зеленый
10. Устройство для вливания
11. Новокаин, лидокаин
Дополнительные медикаменты:
1. Актиферрин — таб., сироп
2. Гепарин, 25000 МЕ, фл.
Основные операционные медикаменты:
1. Спирт 96%
2. Раствор йод-повидона, перекиси водорода, раствор 3%
3. Марля, м
4. Кетгут, шелк, викрил, шт.
5. Перчатки, пластырь
6. Катетеры мочевые, уретральные
7. Шприц, 10,0, 20,0
8. Перчатки
Основные медикаменты для анестезии:
1. Наркоз — эндотрахеальный
2. Шприц 2,0 мл, 10,0 мл, 20,0 мл
3. Атропин
4. Раствор натрия хлорида
5. Декстран, декстроза
6. Промедол
7. Диазепам
8. Плазма замороженная
9. Фентанил
10. Катетер периферический, устройство для вливаний
11. Кислород, л
Индикаторы эффективности лечения:
1. Отсутствие камня в мочевых путях.
2. Восстановление проходимости мочевыделительной системы.
3. Санация мочи.
4. Нормализация артериального давления.
5. Купирование болей различной локализации.
6. Стабилизация нарушенных функций почек.
7. Улучшение клинико-лабораторных показателей: снижение азотемии, креатинина, электролитных нарушений, артериальной гипертензии, анемии.
8. Отсутствие или купирование осложнений.
Госпитализация
Показания для госпитализации: клинически верифицированные камни, развитие воспалительного процесса, признаки нарушения функций почек, боли в поясничной области.
Профилактика
Профилактические мероприятия:
— соблюдение диеты;
— охранительный режим;
— санация очагов инфекций;
— вакцинация против гепатита В;
— прием ингибиторов АПФ при признаках артериальной гипертензии.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- 1. Goldfarb D.S. Prevention of Recurrent Nephrolithiasis, 2005
2. Robyn Webber Kidney stones 2005
3. Г. Пугачев «Детская урология», г. Москва, 1989 г.
- 1. Goldfarb D.S. Prevention of Recurrent Nephrolithiasis, 2005
Информация
Список разработчиков:
№ | Разработчик | Место работы | Должность |
1. | Орманбекова Жанна Махановна | РДКБ «Аксай» | Зав. отделением |
2. | Шасаитов Тимур Апасович | РДКБ «Аксай» | Уролог |
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Рубрика МКБ-10: N20.9
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N20-N23 Мочекаменная болезнь / N20 Камни почки и мочеточника
Определение и общие сведения[править]
Мочекаменная болезнь (МКБ)
Синонимы: уролитиаз
Мочекаменная болезнь — заболевание, связанное с нарушением обмена веществ в организме, при котором образуются камни в почках и мочевыводящих путях. Последнее время в связи с изменением питания людей, малоподвижным образом жизни, воздействием разнообразных неблагоприятных экологических факторов мочекаменной болезни встречается все чаще.
Эпидемиология
Риск развития мочекаменной болезни составляет 5-10%, заболеваемость мужчин в 3 раза выше, чем женщин. Болезнь наиболее часто возникает у пациентов в возрасте 40-50 лет.
Классификация
Для понимания процесса камнеобразования и подбора оптимальной схемы лечения создана единая классификация, основанная на химическом составе конкрементов, клинической форме заболевания и различных факторах, способствующих камнеобразованию, выявляемых в анамнезе у пациента.
Классификация мочевых камней
• Мочевые камни неорганической природы
а) Кальций-оксалатные (веделит, вевелит); кальцийфосфатные (витлокит, брушит, апатит, карбонатапатит, гидроксиапатит), кальций карбонат. Кальциевые камни обнаруживают в 75-85% случаев МКБ; чаще у мужчин старше 20 лет; рецидив отмечают в 30-40% случаев, при брушитных камнях — в 65%. Магнийсодержащие камни встречаются в 5-10% случаев (ньюберит, магний аммоний фосфат моногидрат, струвит), которые выявляют в 45-65% случаев, чаще у женщин при инфекционных заболеваниях мочеполовой системы (вевелит, веделит, брушит). При струвитах высок риск развития воспалительных осложнений. Рецидивы возникают в 70% случаев при неполном удалении камня или при отсутствии лечения мочевой инфекции.
• Мочевые камни органической природы
а) При постоянно низком рН мочи (5,0-6,0) образуются камни из мочевой кислоты и ее солей (урат аммония, урат натрия, дигидрат мочевой кислоты), причем с возрастом их частота увеличивается. Уратные камни (5-10% случаев МКБ) чаще формируются у мужчин. Метафилактика снижает риск рецидива практически в 100% случаях.
б) При рН мочи менее 6,5 образуются наиболее редкие белковые камни (цистиновые, ксантиновые и пр.), составляющие 0,4-0,6% случаев МКБ и связанные с врожденными нарушениями обмена соответствующих аминокислот в организме больных. Рецидивы достигают 80-90%. Профилактика крайне сложна, часто малоэффективна.
Однако в чистом виде камни встречаются примерно в 50% случаев, а в остальных — в мочевых путях образуются смешанные (полиминеральные) по составу в различных вариантах камни, характеризующиеся параллельно протекающими различными как метаболическими, так и нередко присоединившимися инфекционными процессами.
Клиническая классификация мочекаменной болезни
• По количеству камней:
— одиночный камень;
— множественные камни;
— коралловидные камни.
• По частоте возникновения:
— первичный;
— рецидивный (истинно-рецидивный, ложно-рецидивный);
— резидуальный.
• По характеру:
— инфицированный;
— неинфицированный.
• По локализации камня:
— камень чашечки;
— камень лоханки;
— двусторонние камни чашечек;
— камень верхней трети мочеточника;
— камень средней трети мочеточника;
— камень нижней трети мочеточника;
— камень мочевого пузыря;
— камень мочеиспускательного канала;
— в 9-14% случаях диагностируется комбинированная локализация — камень почки + камень мочеточника.
Этиология и патогенез[править]
В основе развития мочекаменной болезни лежат нарушения обменных процессов в организме, возникающие на фоне наследственной предрасположенности, морфофункциональных изменений мочевыделительной системы, заболеваний эндокринной системы, желудочно-кишечного тракта и опорно-двигательного аппарата. Все теории камнеобразования объединены основным условием — нарушением метастабильности мочи и перенасыщением ее камнеобразующими веществами.
Так, среди факторов, влияющих на формирование кальцийоксалатных камней, часто выделяют заболевания эндокринной системы (паращитовидные железы), ЖКТ и почек (тубулопатии). Нарушение пуринового обмена приводит к развитию уратного нефролитиаза.
Следует отметить, что ни один из видов оперативного вмешательства по сути не является методом лечения уролитиаза, а лишь избавляет пациента от камня.
Клинические проявления[править]
МКБ, хотя и редко, может в течение определенного времени протекать бессимптомно, и камень можно обнаружить случайно при рентгенологическом обследовании или УЗИ. Эта так называемая латентная форма хронической фазы мочекаменной болезни не зависит от размера камня, а определяется в основном локализацией, подвижностью и наличием или отсутствием инфекции.
Наиболее частым симптомом мочекаменной болезни является боль, часто манифестирующая в виде приступа почечной колики.
Мочевые камни неуточненные: Диагностика[править]
Клиническое обследование
Тщательно собранный анамнез позволяет в 80% случаев заподозрить МКБ и выбрать правильное направление ее диагностики.
При физикальном обследовании, включающем пальпацию, можно выявить болезненность пораженной почки при поколачивании по пояснице (положительный симптом Пастернацкого).
Клинический диагноз устанавливают по данным различных методов визуализации камней (лучевой диагностики).
Лабораторная диагностика
Общий анализ крови позволяет судить о признаках начавшегося воспаления: отмечают лейкоцитоз, сдвиг лейкоцитарной формулы влево с увеличением количества палочкоядерных нейтрофилов, увеличение СОЭ.
При клиническом анализе мочи выявляют микро- или макрогематурию, кристаллурию, лейкоцитурию, бактериурию, изменение рН мочи.
Качественный и количественный анализы мочевых камней проводят с помощью инфракрасной спектрофотометрии и рентгеновской дефрактометрии. Анализ элементарного и фазового состава мочевого камня — обязательный элемент современной диагностики мочекаменной болезни, поскольку знание химической структуры камня, патогенеза заболевания и возникших в организме метаболических нарушений позволяет выработать адекватную медикаментозную консервативную терапию.
Инструментальные методы
Обязательное обследование включает обзорный рентгенологический снимок живота (область почек, мочеточников и мочевого пузыря). Метод позволяет диагностировать рентгенопозитивные камни. Чувствительность метода составляет 70-75% (может снижаться при аэроколии, повышенной массе тела больного), специфичность 80-82%.
УЗИ почек позволяет получить:
• прямое представление о камне в почке и предпузырном отделе мочеточника;
• косвенное представление о расширении ЧЛС, проксимального и дистального отдела мочеточника.
УЗИ позволяет оценить отек паренхимы, выявить очаги гнойной деструкции и индекс резистентности почечных артерий. Диагностическая значимость зависит от класса ультразвуковой аппаратуры и профессионализма врача, в среднем чувствительность УЗИ почек составляет 78-93%, специфичность — 94-99%.
Экскреторную урографию выполняют после полного купирования почечной колики. Метод дает адекватное представление об анатомо-функциональном состоянии мочевыделительной системы. На интерпретацию результатов влияют те же факторы, что и на обзорный снимок. Чувствительность метода 90-94%, специфичность — до 96%.
Экскреторную урографию не назначают пациентам:
• принимающим метформин;
• с миеломатозом;
• с аллергической реакцией на контрастное вещество;
• с уровнем креатинина в сыворотке крови более 200 ммоль/л.
Мультиспиральная КТ позволяет диагностировать любые камни, осуществлять виртуальную реконструкцию полученных изображений и оценить плотность камня, что, в свою очередь, помогает определить показания или противопоказания к проведению ДЛТ (Дистанционная литотрипсия). Чувствительность и специфичность метода близки к 100%. Дополнительное обследование включает:
• ретроградную или антеградную уретерографию, пиелографию (позволяют диагностировать проходимость мочеточника на всем протяжении);
• динамическую сцинтиграфию для раздельного и посегментарного исследования секреторной и эвакуаторной функции почек (обязательное у пациентов с рецидивными и коралловидными камнями);
• аортографию для анализа ангиоархитектоники почки, что особенно важно при планировании повторных операций (2-3 операции) по поводу коралловидного нефролитиаза, когда возможны конфликты с сосудами при их выделении.
Дифференциальный диагноз[править]
Мочевые камни неуточненные: Лечение[править]
В случае если возможно самостоятельное отхождение конкремента, назначают 50 мг диклофенака в суппозиториях или таблетках дважды в день в течение 3-10 дней для снятия боли, снижения риска повторного ее появления, уменьшения отека мочеточника. Движение камня и оценка функциональных показателей почек должны быть подтверждены соответствующими методами.
Оперативное лечение
Основные рекомендации по удалению конкрементов
Пациентам, которым планируется удаление конкремента, назначают:
• бактериологическое исследование мочи;
• исследование выделенной культуры бактерий на чувствительность к антибиотикам;
• общеклинический анализ крови;
• клиренс креатинина.
Если тест на бактериурию положительный и в моче обнаружены бактерии, пациенту назначают антибиотики до проведения операции. При подтверждении клинически значимого инфекционного заболевания или в случае обструкции мочевыводящих путей проводят дренирование почки путем стентирования или чрескожной пункционной нефростомии в течение нескольких дней перед операцией.
Показания для активного удаления камней
Размер, форма, локализация конкремента и клиническое течение заболевания определяют стратегию лечения. Клинически не проявляющийся одиночный камень чашечки (до 1,0 см) или коралловидный камень чашечки, не нарушающие секреторную и эвакуаторную функции почки и не приводящие к прогрессированию пиелонефрита, не являются показанием к оперативному их удалению. Камни мочеточников до 6 мм в 85% случаях способны к спонтанному отхождению на фоне активно проводимой литокинетической терапии. В то же время любой камень, не поддающийся правильному консервативному лечению, причиняющий пациенту боль, социальный дискомфорт, нарушающий работу мочевыделительной системы, приводящий к гибели почки, — показание к оперативному его удалению.
Часто бывает необходимо выполнение 1-2 сеансов ДЛТ (Дистанционная литотрипсия) при применении ее как монотерапии (ДЛТ in situ). Большие и «вколоченные» или длительно располагающиеся в одном месте мочеточника камни (более 4-6 нед) требуют большого количества (3-5) сеансов ДЛТ и применения дополнительных лечебных мероприятий, поэтому в подобной ситуации на первый план выходит контактная уретеролитотрипсия (КЛТ). На сегодняшний день Американская, Европейская и Российская ассоциации урологов выработали принципиально единую тактику при выборе метода удаления камней мочеточников.
Оптимальными для проведения ДЛТ считают камни до 2,0 см. Для конкрементов большего размера рекомендована предварительная установка внутреннего катетера «стент» перед ДЛТ для того, чтобы избежать скопления фрагментов конкремента в мочеточнике.
Необходимое условие увеличения эффективности и уменьшения травматичности сеанса ДЛТ — идеально точное выведение камня в фокальную зону под рентгеновским или ультразвуковым наведением.
На дробление одного камня размером до 2 см у взрослого человека необходимо 1500-2000 импульсов (1,9 сеанса); у детей — 700-1000 импульсов (1,1 сеанса), поскольку практически все камни имеют меньшую плотность.
Смешанные камни разрушаются легче в отличие от моноструктурных. Наиболее сложно поддаются дроблению цистиновые камни.
Эндоскопическая трансуретральная и перкутанная литотрипсия и литоэкстракция позволяют под визуальным контролем единовременно не только разрушить, но и удалить максимально полно камень, а также ликвидировать непротяженную обструкцию ниже места расположения камня (баллонная дилатация, эндоуретеротомия, эндопиелотомия). Эффективность эндоскопических методов в удалении камней не уступает ДЛТ, а при крупных и сложных камнях даже превосходит ее. Нежелательно применение контактной уретеролитотрипсии у детей (особенно у мальчиков). В 15-23% случаях при проведении данной процедуры (особенно при камнях верхней трети мочеточника) камни мигрируют в почку, что требует выполнения в последующем ДЛТ. Более частые осложнения инвазивной операции отдвигают эндоскопические вмешательства на второй план.
Контактная уретеролитотрипсия в 18-20% случаях позволяет ликвидировать «каменные дорожки», образующиеся после ДЛТ. Таким образом, ДЛТ и контактная уретеролитотрипсия — современные взаимодополняющие малоинвазивные методы удаления камней мочеточников, позволяющие добиться 99% эффективности.
Разработка гибких, тонких ригидных эндоскопов и менее травматичных литотрипторов («Литокласт», лазерные модели) способствовала снижению количества осложнений и повысила эффективность контактной уретеролитотрипсии.
Перкутанная нефролитотрипсия (ПИЛ) и литоэкстрация
Наиболее эффективный метод удаления крупных, коралловидных и осложненных камней почек.
К недостаткам ПНЛ относят ее инвазивность, необходимость проведения наркоза и травматичность при дренировании почки, непосредственно в сеансе и после него. Как следствие, велик риск осложнений, особенно на этапе овладения методом.
Совершенствование профессионализма врача, эндоскопического оборудования и инструментария для дренирования почки позволило существенно снизить риск травматических осложнений. Квалифицированная подготовка уролога, знание топографической анатомии и владение ультразвуковыми методами диагностики обязательны для эффективного проведения операции, так как эффективность результата ПНЛ и процент осложнений зависят от самого ответственного этапа операции — создания и бужирования рабочего хода (дренирования почки).
Разработка миниатюрного эндоскопического инструментария позволила существенно рас?
