Мочевой синдром характерный для пиелонефрита у


Общеклиническое и лабораторное обследование позволяет обнаружить шесть ведущих синдромов хронического пиелонефрита (ХП):
♦ Болевой синдром при хроническом пиелонефрите (ХП);
♦ Дизурический синдром при хроническом пиелонефрите (ХП);
♦ Мочевой синдром при хроническом пиелонефрите (ХП);
♦ Интоксикационный синдром при хроническом пиелонефрите (ХП);
♦ Синдром артериальной гипертензии при хроническом пиелонефрите (ХП);
♦ Синдром хронической почечной недостаточности при хроническом пиелонефрите (ХП).
Болевой синдром при хроническом пиелонефрите (ХП)
Боль в поясничной области — самая частая жалоба больных хроническим пиелонефритом (ХП) и отмечается у большинства из них. В активную фазу заболевания боль возникает вследствие растяжения фиброзной капсулы увеличенной почки, иногда — из-за воспалительных изменений в самой капсуле и паранефрии. Нередко боль сохраняется и после стихания воспаления в связи с вовлечением капсулы в процесс рубцевания, происходящий в паренхиме. Выраженность боли различна: от ощущения тяжести, неловкости, дискомфорта до очень сильной боли при рецидивирующем течении. Характерна асимметрия болевых ощущений, иногда они распространяются на подвздошную область.
Дизурический синдром при хроническом пиелонефрите (ХП)
При обострении хронического пиелонефрита (ХП) часто наблюдается поллакиурия и странгурия. Индивидуальная частота мочеиспускания зависит от водного и пищевого режима и может существенно отличаться и у здоровых лиц, поэтому у больных пиелонефритом имеет значение не абсолютное число мочеиспусканий в сутки, а оценка их частоты самим больным, а также учащение в ночное время. Обычно больной пиелонефритом мочится часто и малыми порциями, что может быть следствием нервно-рефлекторных нарушений мочевыделения и дискинезии мочевыводящих путей, изменения состояния уротелия и качества мочи. Если поллакиурия сопровождается чувством жжения, рези в мочеиспускательном канале, болью внизу живота, ощущением неполного мочевыделения, — это указывает на признаки поражения мочевого пузыря. Дизурия особенно характерна для вторичного пиелонефрита на фоне заболеваний мочевого пузыря, предстательной железы, солевого диатеза, а ее появление нередко предшествует другим клиническим признакам обострения вторичного хронического пиелонефрита (ВХП). При первичном пиелонефрите дизурия встречается реже — примерно у 50% больных. При вторичном хроническом пиелонефрите (ВХП) — дизурия встречается чаще — до 70% больных.
Синдром интоксикации при хроническом пиелонефрите (ХП)
Синдром интоксикации выражен у подавляющего большинства (80-90%) больных хроническим пиелонефритом (ХП), причем любого возраста, хотя в подростковом и юношеском возрасте — реже и в меньшей степени по сравнению с больными старших групп. Источником интоксикации служит очаг инфекции (пиелонефрит). Лишь на поздних стадиях нефросклероза добавляется интоксикация за счет нарушения многочисленных функций почек по поддержанию гомеостаза.
При рецидивирующем течении пиелонефрита, его обострения (аналогично острому пиелонефриту) сопровождаются резкой интоксикацией с тошнотой, рвотой, обезвоживанием организма (количество мочи, как правило, больше, чем у здорового человека, потому что нарушено концентрирование. А раз выделяется больше мочи, то, следовательно, и потребность в жидкости больше).
В латентном периоде больных беспокоят общая слабость, упадок сил, быстрая утомляемость, нарушение сна, потливость, неопределенные боли в животе, тошнота, плохой аппетит, иногда потеря веса. Отдельные симптомы имеют место почти у всех больных. Длительный субфебрилитет, головная боль, аустенизация, ознобы чаще наблюдается у больных ПХП.
Могут наблюдаться изменения гемограммы: СОЭ увеличивается, появляется лейкоцитоз, но при этом температура тела не поднимается. Поэтому, когда бывает высокая температура (до 40 С) и имеется мочевой синдром, не надо торопиться эту лихорадку относить на счет пиелонефрита. Надо наблюдать очень бурную картину пиелонефрита, чтобы им объяснить эту температуру.
Артериальная гипертензия при хроническом пиелонефрите (ХП)
Среди заболеваний почек, сопровождающихся артериальной гипертензией, хронический пиелонефрит (ХП) занимает одно из первых мест. Частота артериальной гипертензии (АГ) у взрослых больных хроническим пиелонефритом (ХП) достигает 50-70%, составляя на ранних стадиях 15-25%, а на поздних — 70%.
Нужно помнить о том, что если у больного хроническим пиелонефритом (ХП) имеет место стойкая высокая артериальная гипертензия (АГ), то вполне возможны различные сосудистые осложнения:
♦ Острое нарушение мозгового кровообращения
♦ Инфаркт миокарда
♦ Недостаточность кровообращения
Мочевой синдром при хроническом пиелонефрите (ХП)
Изменения некоторых свойств мочи (необычный цвет, помутнение, резкий запах, большой осадок при стоянии) могут быть замечены самим больным и послужить поводом для обращения к врачу. Правильно проведенное исследование мочи дает очень большую информацию при заболеваниях почек, в т.ч при хроническом пиелонефрите (ХП).
Протеинурия при хроническом пиелонефрите (ХП)
При хроническом пиелонефрите (ХП) протеинурия (потеря белка до 1 г/сут) может быть обусловлена прежде всего патологией канальцевого аппарата почек и появляющейся при этом недостаточной реабсорбцией белка, главным образом в проксимальных канальцах. Помимо этого, часть белка в моче имеет внепочечное субренальное происхождение: из распадающихся клеточных элементов и бактерий, слизи. Чаще эти механизмы сочетаются. Величина протеинурии обычно не превышает 1 г/л., гиалиновые цилиндры обнаруживаются крайне редко. В периоды обострений хронического пиелонефрита (ХП) протеинурия выявляется у 95% больных.
Цилиндрурия при хроническом пиелонефрите (ХП)
Цилиндрурия нетипична для пиелонефрита, хотя в активную фазу, как уже говорилось, нередко обнаруживают единичные гиалиновые цилиндры.
Лейкоцитурия при хроническом пиелонефрите (ХП)
Лейкоцитурия — прямой признак воспалительною процесса в мочевыделительной системе. Причина ее при хроническом пиелонефрите (ХП) — проникновение лейкоцитов в мочу из очагов воспаления в интерстицию почки через поврежденные канальцы а также воспалительные изменения эпителия канальцев и лоханки.
Читайте «Методы количественной оценки элементов осадка мочи»
Более важно, чем остальное, определение и оценка плотности мочи. К сожалению, многие врачи игнорируют этот показатель. Вместе с тем, гипостенурия — очень серьезный симптом. Снижение плотности мочи — показатель нарушения концентрирования мочи почками, а это почти всегда отек мозгового слоя, следовательно, воспаление. Поэтому при пиелонефрите в фазе обострения всегда приходится сталкиваться со снижением плотности мочи. Сплошь и рядом этот симптом выявляется как единственный признак пиелонефрита. На протяжении ряда лет может не быть патологического осадка, гипертензии, может не быть других симптомов, а наблюдается только низкая плотность мочи.
Гематурия при хроническом пиелонефрите (ХП)
Причинами почечной гематурии являются воспалительные процессы в клубочках, строме, сосудах, повышение давления в почечных венах, нарушение венозного оттока.
При хроническом пиелонефрите (ХП) действуют все указанные факторы, но, как правило, макрогематурии у больных хроническим пиелонефритом (ХП) не наблюдается за исключением тех случаев, когда имеют место осложнения пиелонефрита (некроз почечных сосудов, гиперемия слизистой оболочки мочевых путей при пиелоцистите, ее повреждение конкрементом).
Микрогематурия в активную фазу хронического пиелонефрита (ХП) может определяться у 40% больных, причем у половины из них она небольшая — до 3-8 эритроцитов в поле зрения. В латентную фазу хронического пиелонефрита (ХП) в общем анализе мочи гематурия обнаруживается всего у 8% больных, еще у 8% — в количественных пробах.
Таким образом, гематурию нельзя отнести к основным признакам хронического пиелонефрита (ХП).
Бактериурию при хроническом пиелонефрите (ХП)
Бактериурию считают вторым (после лейкоцитурии) по значимости диагностическим признаком пиелонефрита. С микробиологической точки зрения об инфицировании мочевых путей можно говорить в том случае, если в моче, мочеиспускательном канале, почках или предстательной железе обнаруживаются патогенные микроорганизмы. Представление о наличии бактериурии могут дать колориметрические тесты — ТТХ (трифенилтетразолий хлорида) и нитритный тест, однако диагностическое значение имеют бактериологические методы исследования мочи. На наличие инфицирования указывает выявление роста более 105 организмов в 1 мл мочи.
Бактериологическое исследование мочи имеет большое значение в распознавании хронического пиелонефрита (ХП), оно позволяет выявить возбудителя хронического пиелонефрита (ХП), проводить адекватную антибактериальную терапию и контролировать эффективность лечения.
Основной метод определения бактериурии — посев на твердые питательные среды, дающий возможность уточнить вид микроорганизмов, их количество в 1 мл мочи и чувствительность к лекарственным препаратам.
Автор(ы): профессор Князева Л.И., профессор Горяйнов И.И. «Учебно-методическое пособие по внутренним болезням»
Источник
Хронический пиелонефрит – это хроническое неспецифическое бактериальное воспаление, протекающе преимущественно с вовлечением интерстициальной ткани почек и чашечно-лоханочных комплексов. Проявляется недомоганием, тупыми болями в пояснице, субфебрилитетом, дизурическими симптомами. В процессе диагностирования проводят лабораторные исследования мочи и крови, УЗИ почек, ретроградную пиелографию, сцинтиграфию. Лечение заключается в соблюдении диеты и щадящего режима, назначении противомикробной терапии, нитрофуранов, витаминов, физиотерапии.
Общие сведения
В нефрологии и урологии хронический пиелонефрит составляет 60-65% случаев от всей воспалительной патологии мочеполовых органов. В 20–30 % наблюдений хроническое воспаление является исходом острого пиелонефрита. Патология преимущественно развивается у девочек и женщин, что связано с морфо-функциональными особенностями женской уретры, облегчающими проникновение микроорганизмов в мочевой пузырь и почки. Заболевание чаще носит двусторонний характер, однако степень поражения почек может различаться.
Для течения хронического пиелонефрита характерно чередование периодов обострения и стихания (ремиссии) патологического процесса. Поэтому в почках одновременно выявляются полиморфные изменения – очаги воспаления в различных стадиях, рубцовые участки, зоны неизмененной паренхимы. Вовлечение в воспаление все новых участков функционирующей почечной ткани вызывает ее гибель и развитие хронической почечной недостаточности (ХПН).
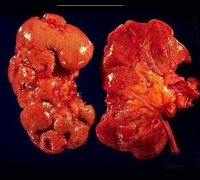
Хронический пиелонефрит
Причины
Этиологическим фактором, вызывающим хронический пиелонефрит, является микробная флора. Преимущественно это колибациллярные бактерии (паракишечная и кишечная палочка), энтерококки, протей, стафилококки, синегнойная палочка, стрептококки и их микробные ассоциации. Особую роль в развитии болезни играют L-формы бактерий, образующиеся в результате неэффективной антимикробной терапии и изменений рН среды. Подобные микроорганизмы отличаются резистентностью к терапии, трудностью идентификации, способностью длительно сохраняться в межуточной ткани и активизироваться под воздействием определенных условий.
В большинстве случаев хроническому пиелонефриту предшествует острая атака. Встречаются случаи сочетания пиелонефрита с хроническим гломерулонефритом. Хронизации воспаления способствуют:
- неустраненные нарушения оттока мочи, вызванные камнями в почках, стриктурой мочеточника, пузырно-мочеточниковым рефлюксом, нефроптозом, аденомой простаты;
- другие бактериальные процессы в организме (уретрит, простатит, цистит, холецистит, аппендицит, энтероколит, тонзиллит, отит, синуситы и пр.);
- общесоматические заболевания (сахарный диабет, ожирение), состояния хронического иммунодефицита и интоксикаций.
У молодых женщин толчком к развитию хронического пиелонефрита может явиться начало половой жизни, беременность или роды. У детей младшего возраста заболевание часто связано с врожденными аномалиями (уретероцеле, дивертикулами мочевого пузыря), нарушающими уродинамику.
Классификация
Хронический пиелонефрит характеризуется протеканием трех стадий воспаления в почечной ткани.
- На I стадии обнаруживается лейкоцитарная инфильтрация интерстициальной ткани мозгового вещества и атрофия собирательных канальцев; почечные клубочки интактны.
- При II стадии воспалительного процесса отмечается рубцово-склеротическое поражение интерстиции и канальцев, что сопровождается гибелью терминальных отделов нефронов и сдавлением канальцев. Одновременно развиваются гиалинизация и запустевание клубочков, сужение или облитерация сосудов.
- В конечной, III стадии почечная ткань замещается рубцовой, почка имеет уменьшенные размеры, выглядит сморщенной с бугристой поверхностью.
По активности воспалительных процессов в почечной ткани в развитии хронического пиелонефрита выделяют фазы активного воспаления, латентного воспаления, ремиссии (клинического выздоровления). Под влиянием лечения или в его отсутствие активная фаза сменяется латентной фазой, которая, в свою очередь, может переходить в ремиссию или вновь в активное воспаление. Фаза ремиссии характеризуется отсутствием клинических признаков болезни и изменений в анализах мочи. По клиническому развитию выделяют стертую (латентную), рецидивирующую, гипертоническую, анемическую, азотемическую формы патологии.
Симптомы хронического пиелонефрита
Латентная форма заболевания характеризуется скудными клиническими проявлениями. Пациентов обычно беспокоит общее недомогание, быстрая утомляемость, субфебрилитет, головная боль. Мочевой синдром (дизурия, боли в пояснице, отеки), как правило, отсутствует. Симптом Пастернацкого может быть слабо положительным. Отмечается небольшая протеинурия, перемежающаяся лейкоцитурия, бактериурия. Нарушение концентрационной функции почек проявляется гипостенурией и полиурией. У некоторых пациентов может выявляться незначительная анемия и умеренная гипертония.
Рецидивирующий вариант хронического пиелонефрита протекает волнообразно с периодической активизацией и затиханием воспаления. Проявлениями данной клинической формы служат тяжесть и ноющая боль в пояснице, дизурические расстройства, периодические лихорадочные состояния. В фазе обострения развивается клиника типичного острого пиелонефрита. При прогрессировании может развиваться гипертонический или анемический синдром. Лабораторно, особенно при обострении, определяется выраженная протеинурия, постоянная лейкоцитурия, цилиндрурия и бактериурия, иногда – гематурия.
При гипертонической форме преобладающим становится гипертензивный синдром. Артериальная гипертензия сопровождается головокружением, головными болями, гипертоническими кризами, нарушениями сна, одышкой, болью в сердце. Гипертония нередко носит злокачественный характер. Мочевой синдром, как правило, не выражен или носит перемежающееся течение. Анемический вариант болезни характеризуется развитием гипохромной анемии. Гипертонический синдром не выражен, мочевой – непостоянный и скудный. В азотемическую форму объединяют случаи, когда заболевание выявляется лишь на стадии ХПН. Клинические и лабораторные данные азотемической формы аналогичны таковым при уремии.
Диагностика
Трудность диагностики хронического пиелонефрита обусловлена многообразием клинических вариантов заболевания и его возможным латентным течением. Диагностическая тактика включает:
- Анализы мочи. В общем анализе мочи выявляется лейкоцитурия, протеинурия, цилиндрурия. Исследование мочи по методике Аддиса-Каковского характеризуется преобладанием лейкоцитов над другими элементами мочевого осадка. Бактериологический посев мочи способствует выявлению бактериурии, идентификации возбудителей хронического пиелонефрита и их чувствительности к антимикробным препаратам. Для оценки функционального состояния почек применяются пробы Зимницкого, Реберга, биохимическое исследование крови и мочи.
- Общий анализ крови. В крови обнаруживается гипохромная анемия, ускорение СОЭ, нейтрофильный лейкоцитоз.
- Инструментальные исследования. Степень нарушения функций почек уточняется с помощью проведения хромоцистоскопии, экскреторной и ретроградной урографии, нефросцинтиграфии. Уменьшение размеров почек и структурные изменения в почечной ткани выявляются по данным УЗИ, МРТ и КТ почек. Инструментальные методы объективно указывают на уменьшение размеров почек, деформацию чашечно-лоханочных структур, снижение секреторной функции почек.
- Биопсия почки. В клинически неясных случаях хронического пиелонефрита показана биопсия почки. Между тем, забор в ходе биопсии непораженной почечной ткани может давать ложноотрицательный результат при морфологическом исследовании биоптата.
В процессе дифференциальной диагностики исключается амилоидоз почек, хронический гломерулонефрит, гипертоническая болезнь, диабетический гломерулосклероз.
Лечение хронического пиелонефрита
Пациентам показано соблюдение щадящего режима с исключением факторов, провоцирующих обострение (переохлаждения, простуды). Необходима адекватная терапия всех интеркуррентных заболеваний, периодический контроль анализов мочи, динамическое наблюдение врача-нефролога.
Диета
Рекомендации по пищевому рациону включают отказ от острых блюд, специй, кофе, алкогольных напитков, рыбных и мясных наваров. Диета должна быть витаминизированной, с содержанием молочных продуктов, овощных блюд, фруктов, отварной рыбы и мяса. В сутки необходимо употреблять не менее 1,5–2 л жидкости, чтобы не допустить чрезмерной концентрации мочи и обеспечить промывание мочевых путей. При обострениях хронического пиелонефрита и при его гипертонической форме накладываются ограничения на прием поваренной соли. Полезны клюквенный морс, арбузы, тыква, дыни.
Консервативная терапия
Обострение требует назначения антибактериальной терапии с учетом микробной флоры (пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов) в сочетании с нитрофуранами (фуразолидон, нитрофурантоин) или препаратами налидиксовой кислоты. Системная химиотерапия продолжается до прекращения бактериурии по лабораторным результатам.
В комплексной медикаментозной терапии используются витамины В, А, С; антигистаминные средства (мебгидролин, прометазин, хлоропирамин). При гипертонической форме назначаются гипотензивные и спазмолитические препараты; при анемической – препараты железа, витамин В12, фолиевая кислота.
Из физиотерапевтических методик особенно хорошо зарекомендовали себя СМТ-терапия, гальванизация, электрофорез, ультразвук, хлоридные натриевые ванны и пр. В случае развития уремии требуется проведение гемодиализа.
Хирургическое лечение
Далеко зашедший хронический пиелонефрит, не поддающийся консервативному лечению и сопровождающийся односторонним сморщиванием почки, артериальной гипертензией, является основанием для нефрэктомии.
Прогноз и профилактика
При латентном хроническом варианте воспаления пациенты длительное время сохраняют трудоспособность. При других формах трудоспособность резко снижается или утрачивается. Сроки развития хронической почечной недостаточности вариабельны и зависят от клинического варианта хронического пиелонефрита, частоты обострений, степени нарушения функций почек. Гибель пациента может наступить от уремии, острых нарушений мозгового кровообращения (геморрагический и ишемический инсульт), сердечной недостаточности.
Профилактика состоит в своевременной и активной терапии острых мочевых инфекций (уретрита, цистита, острого пиелонефрита), санации очагов инфекции (хронического тонзиллита, гайморита, холецистита и др.); ликвидации местных нарушений уродинамики (удалении камней, рассечении стриктур и др.); коррекции иммунитета.
Источник
