Мкб код пароксизмальная тахикардия
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Пароксизмальная тахикардия.

Пароксизмальная тахикардия
Описание
Пароксизмальная тахикардия. Вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Дополнительные факты
Пароксизмальная тахикардия. Вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Пароксизмальная тахикардия этиологически и патогенетически сходна с экстрасистолией, и несколько экстрасистол, следующих подряд, расцениваются как непродолжительный пароксизм тахикардии. При пароксизмальной тахикардии сердце работает неэкономно, кровообращение осуществляется неэффективно, поэтому пароксизмы тахикардии, развивающиеся на фоне кардиопатологии, приводят к недостаточности кровообращения. Пароксизмальная тахикардия в различных формах выявляется у 20-30% пациентов при длительном ЭКГ-мониторировании.
Пароксизмальная тахикардия
Классификация
По месту локализации патологических импульсов выделяют предсердную, предсердно-желудочковую (атриовентрикулярную) и желудочковую формы пароксизмальной тахикардии. Предсердная и предсердно-желудочковая пароксизмальные тахикардии объединяются в наджелудочковую (суправентрикулярную) форму.
По характеру течения встречаются острая (пароксизмальная), постоянно возвратная (хроническая) и непрерывно рецидивирующая формы пароксизмальной тахикардии. Течение непрерывно рецидивирующей формы может длиться годами, вызывая аритмогенную дилатационную кардиомиопатию и недостаточность кровообращения. По механизму развития различаются реципрокная (связанная с механизмом re-entry в синусовом узле), эктопическая (или очаговая), многофокусная (или многоочаговая) формы наджелудочковой пароксизмальной тахикардии.
В основе механизма развития пароксизмальной тахикардии в большинстве случаев лежит повторный вход импульса и круговая циркуляция возбуждения (реципрокный механизм re-entry). Реже пароксизм тахикардии развивается в результате наличия эктопического очага аномального автоматизма или очага постдеполяризационной триггерной активности. Вне зависимости от механизма возникновения пароксизмальной тахикардии всегда предшествует развитие экстрасистолии.
Причины
По этиологическим факторам пароксизмальная тахикардия сходна с экстрасистолией, при этом суправентрикулярная форма обычно вызывается повышением активации симпатического отдела нервной системы, а желудочковая — воспалительными, некротическими, дистрофическими или склеротическими поражениями сердечной мышцы.
При желудочковой форме пароксизмальной тахикардии очаг возникновения эктопического возбуждения располагается в желудочковых отделах проводящей системы — пучке Гиса, его ножках, а также волокнах Пуркинье. Развитие желудочковой тахикардии чаще отмечается у мужчин пожилого возраста при ИБС, инфарктах миокарда, миокардитах, гипертонической болезни, пороках сердца.
Важной предпосылкой развития пароксизмальной тахикардии служит наличие дополнительных путей проведения импульса в миокарде врожденного характера (пучка Кента между желудочками и предсердиями, обходящего атриовентрикулярный узел; волокон Махейма между желудочками и атриовентрикулярным узлом) или возникших в результате поражений миокарда (миокардита, инфаркта, кардиомиопатии). Дополнительные пути проведения импульса вызывают патологическую циркуляцию возбуждения по миокарду.
В некоторых случаях в атриовентрикулярном узле развивается, так называемая, продольная диссоциация, приводящая к нескоординированному функционированию волокон атриовентрикулярного соединения. При явлении продольной диссоциации часть волокон проводящей системы функционирует без отклонений, другая, напротив, проводит возбуждение в противоположном (ретроградном) направлении и служит основой для круговой циркуляции импульсов из предсердий в желудочки и затем по ретроградным волокнам обратно в предсердия.
В детском и подростковом возрасте иногда встречается идиопатическая (эссенциальная) пароксизмальная тахикардия, причину которой не удается достоверно установить. В основе нейрогенных форм пароксизмальной тахикардии лежит влияние психоэмоциональных факторов и повышенной симпатоадреналовой активности на развитие эктопических пароксизмов.
Симптомы
Пароксизм тахикардии всегда имеет внезапное отчетливое начало и такое же окончание, при этом его продолжительность может варьировать от нескольких суток до нескольких секунд.
Начало пароксизма пациент ощущает как толчок в области сердца, переходящий в усиленное сердцебиение. Частота сердечных сокращений во время пароксизма достигает 140-220 и более в минуту при сохраненном правильном ритме. Приступ пароксизмальной тахикардии может сопровождаться головокружением, шумом в голове, чувством сжимания сердца. Реже отмечается преходящая очаговая неврологическая симптоматика – афазия, гемипарезы. Течение пароксизма наджелудочковой тахикардии может протекать с явлениями вегетативной дисфункции: потливостью, тошнотой, метеоризмом, легким субфебрилитетом. По окончании приступа на протяжении нескольких часов отмечается полиурия с выделением большого количества светлой мочи низкой плотности (1,001-1,003).
Боль в груди слева. Боль в грудной клетке. Метеоризм. Потливость. Рвота. Тошнота. Холодный пот.
Возможные осложнения
При желудочковой форме пароксизмальной тахикардии с частотой ритма более 180 уд. В минуту может развиться мерцание желудочков. Длительный пароксизм может приводить к тяжелым осложнениям: острой сердечной недостаточности (кардиогенному шоку и отеку легких). Снижение величины сердечного выброса во время пароксизма тахикардии вызывает уменьшение коронарного кровоснабжения и ишемию сердечной мышцы (стенокардию или инфаркт миокарда). Течение пароксизмальной тахикардии приводит к прогрессированию хронической сердечной недостаточности.
Диагностика
Пароксизмальная тахикардия может быть диагностирована по типичности приступа с внезапным началом и окончанием, а также данным исследования частоты сердечных сокращений. Суправентрикулярная и желудочковая формы тахикардии различаются по степени учащения ритма. При желудочковой форме тахикардии ЧСС обычно не превышает 180 уд. В минуту, а пробы с возбуждением блуждающего нерва дают отрицательные результаты, тогда как при суправентрикулярной тахикардии ЧСС достигает 220-250 уд. В минуту, и пароксизм купируется с помощью вагусного маневра.
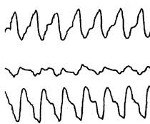
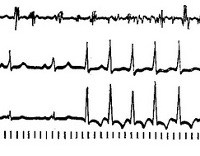
При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, а также его расположения относительно желудочкового комплекса QRS, позволяющие различить форму пароксизмальной тахикардии. Для предсердной формы типично расположение зубца Р (положительного или отрицательного) перед комплексом QRS. При пароксизме, исходящем из предсердно-желудочкового соединения, регистрируется отрицательный зубец Р, расположенный позади комплекса QRS или сливающийся с ним. Для желудочковой формы характерна деформация и расширение комплекса QRS, напоминающего желудочковые экстрасистолы; может регистрироваться обычный, неизмененный зубец Р.
Если пароксизм тахикардии не удается зафиксировать при электрокардиографии, прибегают к проведению суточного мониторирования ЭКГ, регистрирующего короткие эпизоды пароксизмальной тахикардии (от 3 до 5 желудочковых комплексов), субъективно не ощущаемые пациентами. В ряде случаев при пароксизмальной тахикардии проводится запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов. Для исключения органической патологии проводят УЗИ сердца, МРТ или МСКТ сердца.
Лечение
Вопрос о тактике лечения пациентов с пароксизмальной тахикардией решается с учетом формы аритмии (предсердной, атриовентрикулярной, желудочковой), ее этиологии, частоты и длительности приступов, наличия или отсутствия осложнений во время пароксизмов (сердечной или сердечно-сосудистой недостаточности).
Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренной госпитализации. Исключение составляют идиопатические варианты с доброкачественным течением и возможностью быстрого купирования путем введения определенного антиаритмического препарата. При пароксизме суправентрикулярной тахикардии пациентов госпитализируют в отделение кардиологии в случае развития острой сердечной либо сердечно-сосудистой недостаточности.
Плановую госпитализацию пациентов с пароксизмальной тахикардией проводят при частых, 2 раз в месяц, приступах тахикардии для проведения углубленного обследования, определения лечебной тактики и показаний к хирургическому лечению.
Возникновение приступа пароксизмальной тахикардии требует оказания неотложных мер на месте, а при первичном пароксизме или сопутствующей сердечной патологии необходим одновременный вызов скорой кардиологической службы.
Для купирования пароксизма тахикардии прибегают к проведению вагусных маневров – приемов, оказывающих механическое воздействие на блуждающий нерв. К вагусным маневрам относятся натуживание; проба Вальсальвы (попытка энергичного выдоха при закрытых носовой щели и ротовой полости); проба Ашнера (равномерное и умеренное надавливание на верхний внутренний угол глазного яблока); проба Чермака-Геринга (надавливание на область одного или обоих каротидных синусов в области сонной артерии); попытка вызвать рвотный рефлекс путем раздражения корня языка; обтирание холодной водой и тд С помощью вагусных маневров возможно купирование только приступов суправентрикулярных пароксизмов тахикардии, но не во всех случаях. Поэтому основным видом помощи при развившейся пароксизмальной тахикардии является введение препаратов противоаритмического действия.
В качестве оказания неотложной помощи показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов: новокаинамида, пропранолоа (обзидана), аймалина (гилуритмала), хинидина, ритмодана (дизопирамида, ритмилека), этмозина, изоптина, кордарона. При длительных пароксизмах тахикардии, не купирующихся лекарственными средствами, прибегают к проведению электроимпульсной терапии.
В дальнейшем пациенты с пароксизмальной тахикардией подлежат амбулаторному наблюдению у кардиолога, определяющего объем и схему назначения антиаритмической терапии. Назначение противорецидивного антиаритмического лечения тахикардии определяется частотой и переносимостью приступов. Проведение постоянной противорецидивной терапии показано пациентам с пароксизмами тахикардии, возникающими 2 и более раз в месяц и требующими врачебной помощи для их купирования; при более редких, но затяжных пароксизмах, осложняющихся развитием острой левожелудочковой или сердечно-сосудистой недостаточности. У пациентов с частыми, короткими приступами наджелудочковой тахикардии, купирующимися самостоятельно или с помощью вагусных маневров, показания к противорецидивной терапии сомнительны.
Длительная противорецидивная терапия пароксизмальной тахикардии проводится противоаритмическими средствами (бисульфатом хинидина, дизопирамидом, морацизином, этацизином, амиодароном, верапамилом и тд ), а также сердечными гликозидами (дигоксином, ланатозидом). Подбор препарата и дозировки осуществляется под электрокардиографическим контролем и контролем самочувствия пациента.
Применение β-адреноблокаторов для лечения пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков. Наиболее эффективно использование β-адреноблокаторов совместно с противоаритмическими средствами, что позволяет снизить дозу каждого из препаратов без ущерба эффективности проводимой терапии. Предупреждение рецидивов суправентрикулярных пароксизмов тахикардии, уменьшение частоты, продолжительности и тяжести их течения достигается постоянным пероральным приемом сердечных гликозидов.
К хирургическому лечению прибегают при особо тяжелом течении пароксизмальной тахикардии и неэффективности противорецидивной терапии. В качестве хирургического пособия при пароксизмах тахикардии применяются деструкция (механическая, электрическая, лазерная, химическая, криогенная) дополнительных путей проведения импульса или эктопических очагов автоматизма, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами парной и “захватывающей” стимуляции либо имплантация электрических дефибрилляторов.
Прогноз
Прогностическими критериями пароксизмальной тахикардии являются ее форма, этиология, длительность приступов, наличие или отсутствие осложнений, состояние сократительной способности миокарда (так как при тяжелых поражениях сердечной мышцы велик риск развития острой сердечно-сосудистой или сердечной недостаточности, фибрилляции желудочков).
Наиболее благоприятна по течению эссенциальная суправентрикулярная форма пароксизмальной тахикардии: большинство пациентов не утрачивают трудоспособности на протяжении многих лет, редко наблюдаются случаи полного спонтанного излечения. Течение суправентрикулярной тахикардии, обусловленной заболеваниями миокарда, во многом определяется темпами развития и эффективностью терапии основного заболевания.
Худший прогноз отмечается при желудочковой форме пароксизмальной тахикардии, развивающейся на фоне патологии миокарда (острого инфаркта, обширной преходящей ишемии, рецидивирующего миокардита, первичных кардиомиопатий, тяжелой миокардиодистрофии, обусловленной пороками сердца). Поражения миокарда способствуют трансформации пароксизмов тахикардии в мерцание желудочков.
При отсутствии осложнений выживаемость пациентов с желудочковой тахикардией составляет годы и даже десятилетия. Летальный исход при желудочковой форме пароксизмальной тахикардии, как правило, наступает у пациентов с сердечными пороками, а также больных, перенесших ранее внезапную клиническую смерть и реанимацию. Улучшает течение пароксизмальной тахикардии постоянная противорецидивная терапия и хирургическая коррекция ритма.
Профилактика
Меры профилактики эссенциальной формы пароксизмальной тахикардии, как и ее причины, неизвестны. Предупреждение развития пароксизмов тахикардии на фоне кардиопатологии требует профилактики, своевременной диагностики и терапии основного заболевания. При развившейся пароксизмальной тахикардии показано проведении вторичной профилактики: исключение провоцирующих факторов (психических и физических нагрузок, алкоголя, курения), прием седативных и антиаритмических противорецидивных препаратов, хирургическое лечение тахикардии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Наджелудочковая аритмия — повторяющиеся приступы учащенного сердцебиения, начинающиеся в верхних камерах сердца. В основном наблюдается у детей. Иногда является семейным заболеванием. Факторы риска — физическая нагрузка, злопотребление алкоголем и кофеином. Пол значения не имеет.
Наджелудочковая тахикардия (НЖТ) — это форма аритмии, вызванная нарушением электрической проводимости и регуляции частоты сердечных сокращений. Во время приступа НЖТ, который может продлиться несколько часов, сердце бьется быстро, но ровно. Частота сердечных сокращений достигает 140–180 ударов в минуту, а иногда и больше. В здоровом сердце каждое сокращение инициируется электрическим импульсом из синусно-предсердного узла (водителя ритма сердца), расположенного в правом предсердии (верхней камере сердца).
Затем импульс проходит во второй узел, который посылает импульс в желудочки. При НЖТ синусно-предсердный узел не контролирует сердечные сокращения, как из-за формирования патологических проводящих путей, по которым электрический импульс постоянно циркулирует между предсердно-желудочковым узлом и желудочками, так и из-за образования дополнительного узла, который посылает дополнительные импульсы, нарушающие сердечный ритм. НЖТ может впервые появиться в детстве или подростковом возрасте, хотя это заболевание возможно в любом возрасте. В некоторых случаях причина НЖТ — врожденное нарушение проводящей системы сердца. Приступы начинаются без видимых причин, но их может спровоцировать физическая нагрузка, кофеин и алкоголь.
Симптомы НЖТ обычно появляются внезапно. Они могут сохраняться от нескольких секунд до часов. В их числе:
— учащенное сердцебиение;
— головокружение;
— боль в груди или шее.
Осложнением НЖТ является сердечная недостаточность. В некоторых случаях длительный приступ НЖТ может понизить давление до угрожающего уровня.
Если врач предполагает НЖТ, то пациента направят на ЭКГ, чтобы записать электрическую активность сердца. Эти исследования продолжаются 24 часа или больше, поскольку НЖТ проявляется периодически. Возможны дополнительные исследования для выявления патологии проводящей системы сердца.
При продолжительных и тяжелых приступах НЖТ требуется срочное стационарное лечение. В больнице пациенту дадут кислород и сделают внутривенные инъекции антиаритмических лекарств. В некоторых случаях проводят электроимпульсную терапию, чтобы восстановить нормальный сердечный ритм.
Пациенты с короткими и редкими приступами НЖТ могут контролировать сердечный ритм, стимулируя блуждающий нерв. Одним из способов такой стимуляции является растирание кожи на шее над сонной артерией, хотя это не рекомендуется делать людям старше 50 лет — так можно спровоцировать инсульт. Можно также умыться ледяной водой или начать тужиться, как при дефекации. Врач расскажет об этих методах стимуляции. Тяжелые приступы НЖТ можно лечить продолжительным курсом антиаритмических лекарств. Также для лечения НЖТ применяют радиочастотную абляцию, которую выполняют во время электрофизиологических исследований. При этом разрушают патологические проводящие пути, но есть опасность полной блокады проводящей системы сердца. В большинстве случаев НЖТ не влияет на продолжительность жизни.
Стандарты лечения:
Приложение
к приказу Министерства здравоохранения и социального развития Российской Федерации
от 14 сентября 2005 г. № 582
СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С НАДЖЕЛУДОЧКОВОЙ ТАХИКАРДИЕЙ
1. Модель пациента
Категория: взрослые, дети
Нозологическая форма: Наджелудочковая тахикардия
Код по МКБ-10: I47.1
Фаза: любая
Стадия: любая
Осложнение: без осложнений
Условия оказания: стационарная помощь
1.1 ДИАГНОСТИКА
Код Наименование Частота предоставления Среднее количество А01.10.001 Сбор анамнеза и жалоб при патологии сердца и перикарда 1 1 А01.10.002 Визуальное исследование при патологии сердца и перикарда 1 1 А01.10.003 Пальпация при патологии сердца и перикарда 1 1 А01.10.003 Перкуссия при патологии сердца и перикарда 1 1 А01.10.005 Аускультация при патологии сердца и перикарда 1 1 А02.09.001 Измерение частоты дыхания 1 1 А02.10.002 Измерение частоты сердцебиения 1 1 А02.12.001 Исследование пульса 1 1 А02.12.002 Измерение артериального давления на периферических артериях 1 1,5 А04.10.002 Эхокардиография 1 1 А05.10.001 Регистрация электрокардиограммы 1 1 А05.10.007 Расшифровка, описание, интерпретация электрокардиограммы 1 1 А06.09.008 Рентгенография легких 1 1 А06.10.003 Рентгенография сердца с контрастированием пищевода 0,3 1 А04.22.001 Ультразвуковое исследование щитовидной железы 0,2 1 А11.05.001 Взятие крови из пальца 1 1 А08.05.004 Исследование уровня лейкоцитов в крови 1 1 А08.05.006 Соотношение лейкоцитов в крови (подсчет формулы крови) 1 1 А09.05.003 Исследование уровня общего гемоглобина в крови 1 1 А08.05.003 Исследование уровня эритроцитов в крови 1 1 А12.05.001 Исследование оседания эритроцитов 1 1 А08.05.005 Исследование уровня тромбоцитов в крови 0,5 1 А08.05.008 Исследование уровня ретикулоцитов в крови 0,5 1 А09.05.002 Оценка гематокрита 1 1 А12.05.015 Исследование времени кровотечения 1 1 А12.05.014 Исследование времени свертывания нестабилизированной крови 1 1 А11.12.009 Взятие крови из периферической вены 1 1 А26.06.036 Определение НbsAg Нepatitis B virus 1 1 А26.06.048 Определение антиттел класса М, G (IgM, IgG) к human immunodeficiency virus HIV 1 1 1 А26.06.049 Определение антиттел класса М, G (IgM, IgG) к human immunodeficiency virus HIV 2 1 1 А12.06.011 Реакция Вассермана (RW) 1 1 А26.06.041 Определение антител класса М,G (IgM,IgG) к Нepatitis С virus 1 1 А09.05.010 Исследование уровня общего белка в крови 1 1 А09.05.021 Исследование уровня общего билирубина в крови 1 1 А09.05.046 Определение активности щелочной фосфатазы в крови 1 1 А09.05.026 Исследование уровня холестерина в крови 1 1 А09.05.025 Исследование уровня триглицеридов в крови 1 1 А09.05.023 Исследование уровня глюкозы крови 1 1 А09.05.020 Исследование уровня креатинина в крови 1 1 А09.05.031 Исследование уровня калия в крови 1 1 А09.05.030 Исследование уровня натрия в крови 1 1 А09.05.028 Исследование уровня липопротеидов низкой плотности 0,2 1 А09.05.027 Исследование уровня липопротеидов в крови 0,2 1 А09.05.041 Исследование уровня аспартат-трансаминазы в крови 1 1 А09.05.042 Исследование уровня аланин-трансаминазы в крови 1 1 А09.05.043 Исследование уровня креатинкиназы в крови 1 1 А09.05.039 Определение активности лактатдегидрогеназы в крови 1 1 А09.05.017 Исследование уровня мочевины в крови 1 1 А12.05.042 Активированное частичное тромбопластиновое время (АЧТВ) 1 1 А09.05.061 Исследование уровня общего тироксина сыворотки (Т4) крови 0,2 1 А09.05.062 Исследование уровня тиреотропина плазмы крови 0,2 1 А09.05.063 Исследование связывания трийодтиронина (Т3) в крови 0,2 1 А12.06.017 Исследование антител к тиреоглобулину 0,2 1 А12.05.005 Определение основных групп крови (А, В, О) 1 1 А12.05.006 Определение резус-принадлежности 1 1 А09.05.050 Исследование уровня фибриногена крови 1 1 А12.05.027 Определение протромбинового (тромбопластинового) времени в крови или плазме 1 1 А04.12.001 Ультразвуковая доплерография артерий 0,5 1 А05.10.004 Холтеровское мониторирование 1 1 В03.016.06 Общий анализ мочи 1 1 А17.10.002.001 Электрокардиостимуляция чреспищеводная 1 1 А05.10.001.001 Внутрисердечное электрофизиологическое исследование 0,5 1 1.2 ЛЕЧЕНИЕ ИЗ РАСЧЕТА 10 ДНЕЙ
Код Наименование Частота предоставления Среднее количество А01.10.001 Сбор анамнеза и жалоб при патологии сердца и перикарда 1 15 А01.10.002 Визуальное исследование при патологии сердца и перикарда 1 15 А01.10.003 Пальпация при патологии сердца и перикарда 1 15 А01.10.004 Перкуссия при патологии сердца и перикарда 1 15 А01.10.005 Аускультация при патологии сердца и перикарда 1 15 А02.09.001 Измерение частоты дыхания 1 15 А02.10.002 Измерение частоты сердцебиения 1 15 А02.12.001 Исследование пульса 1 15 А02.31.001 Термометрия общая 1 15 А02.12.002 Измерение артериального давления на периферических артериях 1 15 В03.016.06 Общий анализ мочи 1 1 А11.12.003 Внутривенное введение лекарственных средств 1 10 А11.02.002 Внутримышечное введение лекарственных средств 1 10 А04.10.002 Эхокардиография 1 1 А05.10.001 Регистрация электрокардиограммы 1 3 А05.10.007 Расшифровка, описание, интерпретация электрокардиографических данных 1 3 А05.10.004 Холтеровское мониторирование 1 1 В03.003.05 Суточное наблюдение реанимационного больного 1 1 А11.05.001 Взятие крови из пальца 1 2 А08.05.004 Исследование уровня лейкоцитов в крови 1 1 А08.05.006 Соотношение лейкоцитов в крови (подсчет формулы крови) 1 1 А08.05.003 Исследование уровня эритроцитов в крови 1 1 А12.05.001 Исследование оседания эритроцитов 1 1 А08.05.005
