Мкб код церебральная ишемия

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нарушение кровообращения в сосудистой системе головного мозга ребенка сразу после его рождения, вызывающее недостаток кислорода в крови (гипоксемию), определяется как церебральная ишемия у новорожденных. Код по МКБ-10 – P91.0.
Поскольку ишемия, гипоксемия и гипоксия (кислородное голодание) физиологически взаимосвязаны (притом что развитие гипоксии может быть и при нормальном церебральном кровотоке), критическое состояние дефицита кислорода для мозга новорожденных в неврологии считается клиническим синдромом и называется неонатальной гипоксически-ишемической энцефалопатией, развивающейся в течение 12-36 часов после родов.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Эпидемиология
В неонатальной неврологии и педиатрии эпидемиология клинических проявлений церебральной ишемии у новорожденных отдельно от синдрома гипоксически-ишемической энцефалопатии не фиксируется, поэтому оценка заболеваемости из-за отсутствия критериев их дифференциации проблематична.
Частота неонатальных энцефалопатий, связанных с уменьшением мозгового кровотока и гипоксией мозга, оценивается в 2,7-3,3% случаев на одну тысячу живорожденных детей. При этом 5% детей с младенческими патологиями мозга перенесли его перинатальный инсульт (диагностируется один случай на 4,5-5 тыс. младенцев с патологией церебральной гемодинамики).
Частота перинатальной асфиксии оценивается от одного до шести случаев на тысячу доношенных новорожденных и от двух до десяти случаев у недоношенных. Глобальная оценка имеет большие расхождения: по одним данным, асфиксия новорожденных ежегодно вызывает 840 тыс. или 23% случаев смерти новорожденных во всем мире, а согласно данным ВОЗ – не менее 4 млн., что составляет 38% всех летальных случаев среди детей в возрасте до пяти лет.
Эксперты американской Академии педиатрии пришли к выводу, что наилучшей оценкой частоты неонатальной патологии головного мозга являются данные по численности населения: в среднем три случая на каждую тысячу человек. Согласно мнению некоторых западных нейрофизиологов, те или иные последствия перенесенной при рождении гипоксически-ишемической энцефалопатии наблюдаются у 30% населения развитых стран и более чем у половины жителей развивающихся стран.
 [8], [9], [10], [11], [12], [13], [14], [15]
[8], [9], [10], [11], [12], [13], [14], [15]
Причины церебральной ишемии у новорожденных
Мозг нуждается в постоянном притоке крови, несущей кислород; у младенцев мозг составляет до 10% массы тела, имеет разветвленную сосудистую систему и потребляет пятую часть кислорода, поступающего с кровью ко всем тканям организма. При снижении церебральной перфузии и оксигенации ткани мозга теряют источник поддержания жизни своих клеток, и известные на сегодняшний день причины церебральной ишемии у новорожденных достаточно многочисленны. Это может быть:
- гипоксемия матери из-за недостаточной вентиляции легких при сердечно-сосудистых заболеваниях, хронической дыхательной недостаточности или пневмонии;
- снижение притока крови к мозгу плода и гипоксемия/гипоксия вследствие плацентарных нарушений, включая тромбоз, отслойку и инфекции плаценты;
- длительное пережатие пуповины во время родов, приводящее к тяжелому метаболическому ацидозу пуповинной крови, системному снижению объема циркулирующей крови (гиповолемии), падению АД и нарушению перфузии головного мозга;
- острое нарушение мозговой гемодинамики (перинатальный или неонатальный инсульт), которое случается у плода с 20-й недели беременности, а у новорожденного – в течение четырех недель после появления на свет;
- отсутствие автоматической саморегуляции церебрального кровотока у недоношенных младенцев;
- нарушение внутриутробного кровообращения плода из-за сужения легочной артерии или врожденных кардиологических аномалий (левосторонней гипоплазии сердца, незаращения Боталлова протока, транспозиции магистральных сосудов и т.д.).
 [16], [17], [18], [19], [20], [21], [22]
[16], [17], [18], [19], [20], [21], [22]
Факторы риска
Также существуют многочисленные факторы риска развития церебральной ишемии у новорожденных, среди которых невропатологи и гинекологи-акушеры отмечают:
- первую беременность в возрасте старше 35-ти лет или младше 18-ти;
- длительную терапию бесплодия;
- недостаточную массу тела новорожденного (менее 1,5-1,7 кг);
- преждевременные роды (ранее 37-й недели беременности) или переношенная беременность (более 42 недель);
- спонтанный разрыв плодных оболочек;
- слишком долгие или стремительные роды;
- неправильное предлежание плода;
- предлежание сосудов пуповины (vasa previa), чаще всего наблюдаемое при экстракорпоральном оплодотворении;
- травмы черепа младенца во время родов (как результат акушерских ошибок);
- экстренно проведенное кесарево сечение;
- тяжелое кровотечение во время родов;
- наличие у беременной сердечно-сосудистых или аутоиммунных заболеваний, анемии, сахарного диабета, функциональных нарушений щитовидной железы, нарушений свертывания крови (тромбофилии), антифосфолипидного синдрома, инфекционно-воспалительных заболеваний органов малого таза;
- тяжелую артериальную гипотензию в период беременности и поздний гестоз.
Факторами риска мозговой ишемии у младенцев также признаны врожденные патологии крови, связанные с мутациями генов протромбина, тромбоцитарных факторов свертывания крови V и VIII, гомоцистеина плазмы крови, а также ДВС-синдром и полицитемия.
 [23], [24], [25], [26], [27], [28], [29]
[23], [24], [25], [26], [27], [28], [29]
Патогенез
Церебральная ишемия у новорожденных нарушает метаболизм клеток головного мозга, что приводит к необратимому разрушению структуры нервной ткани и ее дисфункции. В первую очередь, патогенез развития деструктивных процессов связывают со стремительным падением уровня аденозинтрифосфата (АТФ) – главного поставщика энергии для всех биохимических процессов.
Для нормальной функции нейронов также важен баланс между внутриклеточной и внеклеточной концентрацией ионов, мигрирующих через их мембраны. При кислородном голодании мозга в нейронах нарушается трансмембранный градиент ионов калия (К+) и натрия (Na+), а внеклеточная концентрация К+ возрастает, приводя к прогрессирующей аноксидной деполяризации. Одновременно увеличивается приток ионов кальция (Ca2+), инициирующий высвобождение нейромедиатора глутамата, который воздействует на NMDA-рецепторы мозга; их чрезмерная стимуляция (эксайтотоксичность) приводит к морфологическим и структурным изменениям в головном мозге.
Также повышается активность гидролитических ферментов, которые расщепляют нуклеиновые кислоты клеток и вызывают их аутолиз. При этом основание нуклеиновых кислот – гипоксантин – трансформируется в мочевую кислоту, ускоряя образование свободных радикалов (активных форм кислорода и оксида азота) и других соединений, токсичных для мозга. Антиоксидантные защитные механизмы мозга новорожденных еще не полностью развиты, и совокупность перечисленных процессов крайне негативно действуют на его клетки: происходит глиоз нейронов, атрофия глиальных клеток и олигодендроцитов белого вещества.
 [30], [31], [32], [33], [34], [35], [36], [37], [38]
[30], [31], [32], [33], [34], [35], [36], [37], [38]
Симптомы церебральной ишемии у новорожденных
Клинические симптомы церебральной ишемии у новорожденных и интенсивность их проявления определяются ее видом, степенью тяжести и локализацией зон некроза нейронов.
Виды ишемии включают фокальное или топографически ограниченное повреждение тканей головного мозга, а также глобальное, распространяющееся на многие церебрально-васкулярные структуры.
Первые признаки ишемии мозга при рождении ребенка можно выявить при проверке рефлексов врожденного спинального автоматизма. Но оценка их отклонений от нормы зависит от степени нарушения церебральной перфузии и физиологической зрелости новорожденного.
 [39], [40], [41], [42], [43]
[39], [40], [41], [42], [43]
Стадии
Так, церебральная ишемия 1 степени у новорожденного (мягкая форма гипоксически-ишемической энцефалопатии) проявляется у доношенного младенца умеренным повышением мышечного тонуса и сухожильных рефлексов (хватательного, Моро и др.). К симптомам также относят избыточное беспокойство с частыми движениями конечностей, постгипоксический миоклонус (подергивания отдельных мышц на фоне мышечной ригидности), проблемы при прикладывании к груди, спонтанно возникающий плач, прерывистый сон.
Если ребенок появился на свет раньше срока, то, кроме снижения безусловных рефлексов (двигательного и сосательного), наблюдается ослабление общего мышечного тонуса в течение первых нескольких дней после рождения. Как правило, это временные аномалии, и, если состояние ЦНС младенца стабилизируется в течение нескольких дней, то ишемия практически не дает неврологических осложнений. Но все зависит от эндогенной регенеративной активности развивающегося мозга конкретного ребенка, а также от выработки церебральных нейротрофинов и факторов роста – эпидермального и инсулиноподобного.
Церебральная ишемия 2 степени у новорожденного (вызывающая умеренно тяжелую форму гипоксически-ишемической энцефалопатии) добавляет к списку уже названных симптомов судороги эпилептического типа; снижение артериального и повышение церебрального давления (наблюдается увеличение и заметное пульсирование родничка); вялость при кормлении и частые срыгивания; проблемы с кишечником; периоды нарушения сердечного ритма и апноэ (замирание дыхания во сне); лабильный цианоз и эффект «мраморной кожи» (из-за вегетососудистых нарушений). Острый период длится примерно в течение десяти суток. Кроме того, неонатологи отмечают возможность осложнений в виде водянки мозга (гидроцефалии), нарушения движений глаз – нистагма, перекоса отклонения глаз (косоглазия).
Если имеется церебральная ишемия 3 степени у новорожденного, то неонатальные рефлексы (сосания, глотания, хватания) отсутствуют, а приступы судорог частые и продолжительные (в течение 24-48 часов после родов). Затем судороги уменьшаются, сменяясь прогрессирующим снижением мышечного тонуса, состоянием ступора, увеличением отека тканей мозга.
В зависимости от локализации основных очагов ишемии мозга могут быть нарушения дыхательной функции (младенец часто требует аппаратной поддержки дыхания); изменения частоты сердечных сокращений; расширение зрачков (плохо реагирующих на свет) и отсутствие глазодвигательного сопряжения («глаза куклы»).
Данные проявления нарастают, что свидетельствует о развитии тяжелой гипоксически-ишемическая энцефалопатии, которая из-за кардиореспираторной недостаточности может завершиться летально.
 [44]
[44]
Осложнения и последствия
Развитие у новорожденных ишемии головного мозга вызывает индуцированное дефицитом кислорода повреждение его клеток и обусловливает очень серьезные, часто необратимые неврологические последствия и осложнения, которые коррелируются с топографией поражений.
Как показали исследования, ишемии мозга у новорожденных более подвержены пирамидные клетки гиппокампа, клетки Пуркинье в мозжечке, ретикулярные нейроны перироландической области коры головного мозга и вентролатеральной части таламуса, клетки базальных ганглиев, нервные волокна кортикоспинального тракта, ядра среднего мозга, а также нейроны неокортекса и ствола мозга.
У доношенных новорожденных страдают, в первую очередь, кора головного мозга и глубокие ядра, у недоношенных отмечают диффузное разрушение клеток белого вещества полушарий, что обусловливает хроническую инвалидность у выживших детей.
А при глобальной ишемии клеток ствола мозга (в котором сосредоточены центы регуляции дыхания и работы сердца) происходит их тотальная гибель и практически неизбежный летальный исход.
Негативные последствия и осложнения перинатальной и неонатальной ишемии мозга 2-3 степени у детей раннего возраста проявляются эпилепсией, односторонней потерей зрения, задержкой психомоторного развития, двигательными и когнитивными нарушениями, в том числе, детским церебральным параличом. Во многих случаях их выраженность в полной мере может быть оценена к трем годам ребенка.
 [45], [46]
[45], [46]
Диагностика церебральной ишемии у новорожденных
Начальная диагностика церебральной ишемии у новорожденных осуществляется сразу после родов в ходе стандартного осмотра ребенка и определения так называемого неврологического статуса (по шкале Апгар) – путем проверки степени рефлекторной возбудимости и наличия у него определенных врожденных рефлексов (некоторые из них были упомянуты при описании симптомов данной патологии). Обязательно регистрируются показатели ЧСС и АД.
Инструментальная диагностика, особенно неровизуализация, позволяет выявить зоны ишемии головного мозга. С этой целью используют:
- компьютерную томографию церебральных сосудов (КТ-ангиографию);
- магнитно-резонансную томографию (МРТ) головного мозга;
- черепно-мозговое ультразвуковое исследование (УЗИ);
- электроэнцефалографию (ЭЭГ);
- эхокардиографию (ЭКГ).
Лабораторные исследования включают общий клинический анализ крови, а также анализы крови на уровень электролитов, на протромбиновое время и уровень фибриногена, на гематокрит, на содержание газов в артериальной крови; анализ пуповинной или венозной крови на уровень рН (для выявления ацидоза). Также делается анализ мочи – на ее химический состав и осмоляльность.
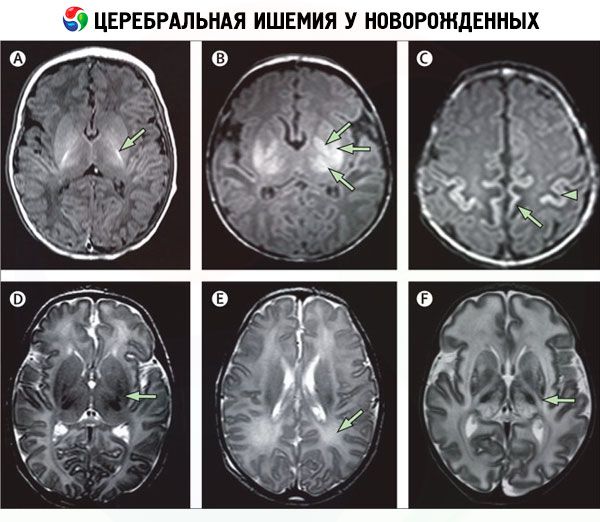
 [47], [48], [49], [50], [51], [52], [53]
[47], [48], [49], [50], [51], [52], [53]
Дифференциальная диагностика
Чтобы исключить наличие у младенца перинатального менингоэнцефалита, опухоли мозга, тирозинемии, гомоцистинурии, врожденного синдрома Зеллвегера, нарушения метаболизма пирувата, а также генетически обусловленных митохондриальных нейропатий, метилмалоновой или пропионовой ацидемия, проводится дифференциальная диагностика.
Лечение церебральной ишемии у новорожденных
Во многих случаях на первых этапах лечение церебральной ишемии у новорожденных требует сердечно-легочной реанимации у новорожденных с искусственной вентиляцией легких и всеми мерами по восстановлению гемодинамики сосудистой системы головного мозга, поддержанию гемостаза, а также предупреждению гипертермии, гипо и гипергликемии.
Значительно снижает степень среднего и тяжелого ишемического повреждения клеток головного мозга младенцев контролируемая гипотермия: охлаждение тела на 72 часа до +33-33,5ºC с последующим постепенным доведением температуры до физиологической нормы. Такое лечение не применяется недоношенным детям, родившимся ранее 35-ти недель.
Медикаментозная терапия симптоматическая, например, при тонико-клонических судорогах чаще всего применяются лекарства-антиконвульсанты Дифенин (Фенитоин), Триметин (Триметадион) – дважды в день по 0,05 г (с систематическим мониторингом состава крови).
Для снижения мышечного гипертонуса после трех месяцев в/м может вводиться миорелаксант Толперизон (Мидокалм) – по 5-10 мг на килограмм массы тела (до трех раз в сутки). Препарат может вызвать побочные эффекты в виде тошноты и рвоты, кожных высыпаний и зуда, мышечной слабости, удушья и анафилактического шока.
Улучшению церебральной перфузии способствует капельное внутривенное введение Винпоцетина (дозировка рассчитывается по весу тела).
Для активизации функций головного мозга принято использовать нейропротекторные препараты и ноотропы: Пирацетам (Ноотропил, Нооцефал, Пирроксил, Динацел) – в сутки по 30-50 мг. Сироп Цераксон назначается по 0,5 мл два раза в течение дня. Следует иметь в виду, что этот препарат противопоказан при гипертонусе мышц, а его побочные действия включают аллергическую крапивницу, снижение АД и нарушения сердечного ритма.
При подавлении функций ЦНС применяют Глутан (глутаминовая кислота, Ацидулин) – трижды в сутки по 0,1 г (с контролем состава крови). А препараты-ноотропы гопантеновой кислоты (сироп Пантогам) улучшают оксигенацию тканей головного мозга и проявляют нейропротекторные свойства.
Парентерально применяются витамины В6 (пиридоксина гидрохлорид) и В12 (цианокобаламин) с раствором глюкозы.
Физиотерапевтическое лечение
При легкой степени церебральной ишемии у новорожденного ребенка обязательным является физиотерапевтическое лечение, в частности лечебный массаж, способствующий снижению мышечного гипертонуса. Однако при наличии эпилептического синдрома массаж не применяется.
Улучают состояние новорожденных с ишемией мозга водные процедуры в виде ванна с отваром цветков ромашки аптечной, перечной или лимонной мяты. Лечение травами – см. Успокоительные средства для детей
Профилактика
Невропатологи считают, что профилактика развития у новорожденных синдрома неонатальной гипоксически-ишемической энцефалопатии проблематична. Здесь можно говорить только о надлежащем акушерском сопровождении беременности и своевременном выявлении факторов риска: сердечно-сосудистых патологий у будущей матери, эндокринных нарушений, проблем свертывания крови и т.д. Предупредить влияние анемии, повышенного или пониженного артериального давления или инфекционно-воспалительных заболеваний возможно своевременным лечением. Однако многие проблемы на сегодняшний день доступными средствами неразрешимы.
 [54], [55], [56], [57], [58], [59]
[54], [55], [56], [57], [58], [59]
Прогноз
Увы, но благоприятный прогноз относительно последствий, к которым приводит церебральная ишемия у новорожденных, отмечается только при ее легкой степени.
Неонатальные энцефалопатии – причина высокого уровня смертности и долгосрочных неврологических патологий у младенцев во всем мире.
 [60], [61], [62], [63], [64], [65]
[60], [61], [62], [63], [64], [65]
Источник
Церебральной ишемией называется заболевание, развивающееся у новорожденных детей вследствие нарушения кровообращения и характеризующееся недостаточным (гипоксия) или полностью прекращенным (аноксия) снабжением тканей головного мозга кислородом. Несвоевременная диагностика и поздно начатая терапия болезни ведут к развитию метаболических расстройств и формированию различных функциональных нарушений, которые в свою очередь могут стать причиной кровотечений, появления очагов некроза и других тяжелейших осложнений, включая летальный исход.

Ишемия у новорожденного в современной медицине является одной из самых серьезных проблем перинатальной неврологии. Это связано с отсутствием достаточно эффективных методов терапии заболевания. Поэтому патология является одной из главных причин смертности и инвалидизации детей в возрасте до года. По МКБ 10 ишемия имеет код P 91.0 – P 91.9 в зависимости от степени течения, причин развития и клинических проявлений.
Классификация патологии
Специалисты выделяют две формы заболевания:
- Ишемия головного мозга у новорожденных – относится к врожденным патологиям, ее признаки появляются в первые дни жизни ребенка. А у 70 грудничков из 100 она стартует еще в момент родов или на поздних сроках гестации.
- Хроническая форма ишемической болезни – диагностируется у пациентов старшего, чаще пенсионного, возраста.
Причины развития заболевания
В подавляющем большинстве случаев причины развития ишемии у младенца заключаются в формировании нарушений кровоснабжения в третьем триместре беременности или непосредственно во время родов.
Причины развития ишемии во внутриутробном периоде
Гипоксия плода на последних сроках гестасции может развиваться по следующим причинам:
- Нарушение маточно-плацентарного кровотока, которое чаще всего спровоцировано следующими факторами:
- возраст будущей матери более 35 лет – для того чтобы родить здорового ребенка в этом возрасте необходимо соблюдать все рекомендации врача;
- наличие эндокринных заболеваний у беременной;
- развитие токсикоза в третьем триместре;
- эпилепсия в анамнезе матери или наличие неврологических расстройств у близких родственников;
- длительное лечение от бесплодия;
- вредные привычки (курение, злоупотребление алкоголем, прием наркотических препаратов, бесконтрольное использование различных медикаментов);
- вынашивание нескольких плодов одновременно.
- Нарушение кровотока от плаценты до плода (фетоплацентарного). Это может происходить по следующим причинам:
- отслойка плаценты или нарушение ее кровоснабжения, к которому ведут патологии сосудов;
- обвитие пуповины вокруг шеи плода;
- внутриутробные пороки развития и формирования органов сердечно-сосудистой системы будущего ребёнка;
- развитие острой плацентарной недостаточности.
Многие нарушения внутриутробного развития ребенка, в том числе и изменения кровоснабжения, можно определить при помощи вовремя проведенного УЗИ.
Факторы, провоцирующие развитие гипоксии мозга во время родов
Основными причинными факторами развития ишемии у новорождённого являются:
- Асфиксия на протяжении периода родов – ее могут спровоцировать:
- длительно или слишком быстро протекающие роды;
- пережатие пуповины во время схваток или потуг;
- повышение температуры тела свыше 38 градусов в период родов из-за острого заболевания или обострения хронического;
- роды дома без квалифицированной медицинской помощи;
- обильное кровотечение;
- проведение кесарева сечения в экстренном порядке;
- роды на сроке менее 36 недель и более 42.
- Развитие дыхательной недостаточности в первые дни после рождения происходит по следующим причинам:
- наличие врожденных пороков развития сердечно-сосудистой системы;
- нарушение снабжения сердца кровью;
- тяжелые родовые травмы;
- РДС – респираторный дистресс плода;
- угнетение функции дыхания по различным причинам;
- периодически дублирующиеся приступы отсутствия дыхания (апноэ);
- наличие врожденного воспаления легких или аспирационного синдрома;
- развитие дыхательной недостаточности у недоношенных малышей.
- Резкое понижение АД вскоре после рождения, которое может быть вызвано:
- сепсисом;
- развитием обильных кровотечений.
Клинические проявления и принципы диагностики
Специалисты выделяют три стадии недуга у детей: легкую, средней степени и тяжелую. Для каждой из них характерна своя симптоматика.

Ишемия легкой или первой степени
Заболевание характеризуется легким поражением тканей головного мозга и развивается вследствие перенесенной на протяжении родов слабой гипоксии или асфиксии.
Основные симптомы церебральной ишемии 1 степени у новорожденных следующие:
- наличие нарушений тонуса мышечной системы;
- усиленная двигательная активность, появляющаяся дрожанием подбородка, конечностей;
- усиленные рефлексы;
- беспокойность – неглубокий сон, беспричинный плач, резкие движения.
У преждевременно рожденных детей ишемия 1 степени проявляется синдромом угнетения центральной нервной системы, признаками которого являются вялость, низкий мышечный тонус, ослабление безусловных рефлексов (хватательного, глотательного и сосательного).
При легкой степени патологии клинические проявления проходят на 5-7 сутки. В подавляющем большинстве случаев их не надо лечить.
Изменения в лабораторных и клинических исследованиях
В анализе крови можно обнаружить снижение уровня кислорода (гипоксемию) и повышение содержание углекислого газа (гиперкарбию), также наблюдается ацидоз – смещение реакции в кислую сторону. Все инструментальные исследования без патологических отклонений.
Вторая степень ишемии
Основные причинные факторы – гипоксия плода во внутриутробном периоде, средней тяжести асфиксия во время родов, наличие РДС или врожденных патологий, таких как порок сердца, пневмония.

Ишемия 2 степени проявляется следующими симптомами:
- Синдром угнетения или возбуждения центральной нервной системы – в некоторых случаях наблюдается их чередование.
- Судороги – у доношенных детей однократные, кратковременные клонические, а у недоношенных – частые тонические или атипичные. К таким судорожным проявлениям относятся апноэ, гребущие движения руками и педалирующие ногами, беспричинные вздрагивания.
- Повышение внутричерепного давления – оно может привести к развитию гидроцефалии, характеризующейся увеличением размеров головы, раскрытием швов черепа.
- Наличие вегетативно-висцеральных нарушений – мраморная кожа, дермографизм, расстройство функционирования ЖКТ, заключающееся в частых запорах, диареях, наличии метеоризма, усилении срыгиваний.
- Потеря сознания или предобморочные состояния, вызванные изменением артериального давления.
Изменения в лабораторных и клинических исследованиях
В анализе крови выраженные нарушения, касающиеся сдвига реакции и насыщенности кислородом (ацидоз, гипоксемия, гиперкарбия).
При проведении инструментальных методик обследования церебральная ишемия 2 степени дает следующие изменения:
- Нейросонография (НСГ) – наличие в тканях головного мозга локальных очагов гиперэхогенности.
- Магнитно-резонансная томография (МРТ) – четко ограниченные очаги поражения паренхимы мозга.
- Компьютерная томография (КТ) – снижение плотности тканей в локальных очагах.
- Допплер энцефалограмма (ДЭГ) – у доношенных детей – признаки умеренного снижения скорости кровотока в средней мозговой артерии, а у недоношенных – в передней.
Ишемия второй степени — тяжелое заболевание, способное привести к нарушению правильного формирования необходимых для жизни рефлексов и развития головного мозга.
Третья степень церебральной ишемии
Причинами развития третьей и самой тяжелой стадии заболевания являются существующая длительное время внутриутробная гипоксия или перинатальная асфиксия высокой степени сложности. Возможно и сочетание этих двух причин. Помимо этого, развитие ишемии 3 степени могут вызвать и экстрацеребральные заболевания ребенка, к ним относятся тяжелые врожденные пневмонии, пороки развития сердечно-сосудистой системы, расстройства дыхания, недостаток воды в организме, приводящий к гиповолемическому шоку.
Клинические проявления этой стадии по сложности их купирования превосходят многие заболевания. Третья степень развития ишемии проявляется следующими признаками:
- Глубокое угнетение деятельности центральной нервной системы, которое может развиваться в первые двенадцать часов жизни малыша (нередко в этот период ребенок находится в коме). На протяжении следующих 12 часов наблюдается незначительное нарастание уровня активности, а затем, на вторые — третьи сутки, снова угнетение ЦНС вплоть до комы.
- Часто повторяющиеся судороги.
- Дисфункция стволовых отделов головного мозга, проявляющаяся нарушением ритмичности дыхательной и глазодвигательной функции, расстройством нормальной реакции зрачка на свет.
- Наличие вегетативных и висцеральных нарушений – кожа синюшного или мраморного оттенка, ярко выраженный дермографизм.
- Повышенное внутричерепное давление.
- В некоторых случаях тяжелая стадия заболевания характеризуется полным отсутствием безусловных рефлексов и реакции на различные раздражители.
- При обширных участках поражения новорождённый принимает вынужденную позу децеребрации и декортикации, при которой конечности и тело вытянуты, ручки повернуты внутрь, зрачки расширены, глаза закатываются вниз.
- Крайняя степень проявления угнетения ЦНС – коматозный синдром, характеризующийся резким снижением тонуса всех мышечных волокон и артериального давления, нарушением ритма дыхания и сердцебиения, наличием функциональных расстройств со стороны ЖКТ и мочевыделительной системы. При этом глаза и ротик открыты, а глазные яблоки не фиксированы (плавают).
Изменения в лабораторных и клинических исследованиях
Результаты исследований при третьей стадии свидетельствуют о тяжелых поражениях мозга:
- В анализе крови – стойкие изменения насыщенности кислородом и содержания углекислого газа.
- На нейросонографии – эхогенность паренхимы мозга диффузно повышена, боковые желудочки сужены. Позже у грудничка формируются перивентрикулярные кистозные полости, и развивается атрофия тканей больших полушарий мозга (у недоношенных детей процент формирования этих патологий гораздо выше).
- На компьютерной томограмме – очаговое снижение плотности паренхимы, ликворные пространства значительно сужены.
- МРТ – выраженные паренхиматозные поражения.
- На допплер энцефалограмме – магистральные артерии головного мозга парализованы, стойкое снижение скорости кровотока (гипоперфузия).
Изменения, формирующиеся в ЦНС при церебральной гипоксии тяжелой степени течения, часто приводят к необратимым последствиям. Родителям такого малыша необходимо начать лечение как можно раньше, еще в первые часы жизни ребенка, для того чтобы снизить риск развития серьезных осложнений.
Для определения наличия ишемии врач проводит оценку состояния малыша по шкале Апгар через минуту после его рождения, степень тяжести заболевания диагностируется через 5 минут. Основные критерии шкалы представлены в таблице.
| Критерий оценки | Количество баллов | ||
| 1 | 2 | ||
| ЧСС | Нет | Меньше 100 уд/мин | Более 100 уд/мин |
| Частота дыхательных движений | Нет | Издает слабые звуки, низкая вентиляция легких | Громкий крик |
| Тонус мышц | Расслаблены | Слегка согнутые конечности | Активные движения, хорошо выраженное сгибание конечностей |
| Рефлексы (ответ на раздражение кожи стопы) | Нет | Слабые лицевые гримасы | Громкий плач |
| Цвет кожных покровов | Синюшный, мраморный | Тело розового цвета, ножки и ручки имеют синюшный оттенок | Все тело новорожденного розового цвета |
Возможные осложнения
Прогноз заболевания зависит в первую очередь от степени тяжести развившихся функциональных нарушений.
- Легкая степень может стать причиной развития расстройств сна, раздражительности, частых головных болей, нарушения восприятия информации (что приведет к отставанию от сверстников в обучении).
- Средняя степень тяжести заболевания является провоцирующим фактором для развития умственной отсталости, эпилепсии, ДЦП.
- Последствия тяжелой степени ишемии головного мозга непредсказуемы: от умственной отсталости и невозможности передвигаться самостоятельно до летального исхода.
Основные принципы лечения патологии
К сожалению, не существует методов лечения, способных восстановить поврежденные при кислородном голодании клетки тканей головного мозга. Однако существуют методики, которые позволяют нормализовать поступление кислорода в кровь в необходимом количестве и помочь организму возобновить функциональность после его недостатка.

Методы реанимации при острой гипоксии
Если на протяжении 1-2 минут после рождения ребенок не начал дышать самостоятельно, применяются следующие методы реанимации:
- Проведение интубации и начало ИВЛ (искусственной вентиляции легких) – при незначительной гипоксии малыша можно передать матери уже через 2-4 минуты после интубации. При необходимости новорожденный помещается в отделение интенсивной терапии.
- Противосудорожная терапия – купирует судорожные проявления и избавляет от дальнейших повреждений тканей мозга.
- Поддержание деятельности сердечно-сосудистой системы.
- Методика гипотермии – в последние годы ведутся исследования, согласно которым понижение температуры тела малыша на 3-4 градуса способно предотвратить развитие некроза клеток головного мозга при гипоксии. В клиниках нашей страны методика применяется с 2010 года и дает хорошие результаты.
Восстановить погибшие клетки мозга нельзя, однако можно купировать развитие гипоксии и обеспечить поддержание важнейших функций организма до выздоровления ребенка.

Методы устранения последствий гипоксии мозга
Ишемия второй и третьей степени обычно заканчивается изменениями в тканях мозга, не поддающимися восстано?
