Мкб код 10 пневмония

Пневмония, или воспаление лёгких очень часто пугает людей. Особо страшным этот диагноз кажется родителям маленьких детей. Это опасение понятно, ведь долгое время пневмония была смертельно опасным недугом. Современная антибактериальная терапия делает лечение максимально эффективным. Хотя даже в этом случае пневмония остаётся смертельно опасным заболеванием. Опасность состоит в том, что оно может долгое время протекать скрыто. Из-за этого человек не вовремя обращается к врачу, что в результате приводит к опасным осложнением. В статье описано определние пневмонии согласно коду МКБ-10.
Что такое пневмония у взрослых – определение заболевания и код по МКБ-10
Пневмония – это целая группа заболеваний, основным симптомом которых становится воспалительный процесс в лёгких. Она занимает несколько целый раздел в МКБ 10, а именно:
- J12 – Вирусная, не попавшая в другие разделы;
- J13 – Бактериальная пневмония, вызванная стрептококковой инфекцией;
- J14 – Бактериальная пневмония, спровоцированная палочкой Афанасьева- Пфейпффера;
- J15 – Бактериальная пневмония, вызванная нетипичными возбудителями;
- J16 – Пневмония, вызванная другими инфекциями;
- J17 – Пневмония, спровоцированная другими болезнями;
- J18 – Пневмония, вызванная неутонченным возбудителем.
Чаще всего, пневмония проявляется характерными респираторными симптомами, такими как мучительный кашель с мокротой, резкое повышение температуры, одышка и сильная потливость. Опасность этой болезни состоит в том, что во многих случаях она протекает почти бессимптомно. Если при этом человек не обращается к врачу, это может привести в худшем случае даже к смертельному исходу.
Самым частым фактором, провоцирующим воспаление лёгких, становится ослабленный иммунитет.
Расширенная классификация пневмонии включает в себя:
- По способу возникновения (внегоспитальная либо внутригоспитальная);
- По причине возникновения (вирусная, бактериальная, атипичная, аспирационная, вентиляционная, вызванная иммунодефицитом).
По степени тяжести болезни воспаление лёгких может быть:
- Лёгкая;
- Среднетяжелая;
- Тяжелая;
- Крайне тяжелая.
Постепенно развиваясь, болезнь проходит последовательно такие стадии развития:
- Стадия прилива (от 1 до 3 суток);
- Стадия серого опеченения;
- Стадия красного опеченения;
- Стадия разрешения.
При вовремя начатом лечении последняя стадия приводит к полному выздоровлению, и восстановлению нормальной функции лёгких.
Пневмония приводит к нарушению важных функций всего организма, поскольку мозг не получает достаточно кислорода. При бактериальной пневмонии добавляется ещё и общая интоксикация.
Причины возникновения
Поскольку воспаление лёгких – это не единая болезнь, а целая группа болезней, существует огромное количество провоцирующих факторов:
- Ослабление иммунной системы (может быть вызвано переутомлением или переохлаждением, либо сопутствующими заболеваниями);
- Любые хронические заболевания (сахарный диабет любого типа, сердечная недостаточность, печёночная либо почечная недостаточность, врождённые патологии дыхательной системы);
- Вредные привычки, в первую очередь курение;
- Перенесённое хирургическое вмешательство;
- Хроническое переутомление;
- Стрессы;
- Длительное пребывание в горизонтальном положении (у лежачих больных);
- Нарушение основных правил гигиены;
- Работа в плохо проветриваемом помещении с большим количеством пыли либо частичек едких веществ в воздухе;
- Приём некоторых лекарственных препаратов.
Особо опасна пневмония для детей до 2 лет, а также пожилых людей от 65 лет и позже.
Симптомы
Основной симптом пневмонии любого типа – это мучительный кашель. Он может быть сухим и непродуктивным, либо с выделением мокроты. Болезнь может протекать довольно вяло долгое время, после чего переходит в тяжелую стадию. Общее состояние человека может стать тяжелым меньше, чем за сутки. Появляются такие характерные симптомы:
- Резкое повышение температуры (до 39 – 40 С);
- Лихорадка;
- Озноб;
- Сильная потливость;
- Сильная головная боль;
- Одышка;
- Боли в груди не только при кашле, но и при глубоком вдохе;
- Поверхностное дыхание;
- Тахикардия (ускоренное сердцебиение);
- Бледность кожи даже при высокой температуре (характерный признак бактериальной инфекции);
- Посинение и небольшое вздутие носогубного треугольника;
- Отчётливые хрипы в лёгких, которые можно услышать даже без прослушивания стетоскопом;
- Посинение губ и ногтей;
- Боли в мышцах;
- Сильная общая слабость.
У маленьких детей пневмония приводит к сильной общей интоксикации. Появляются понос, тошнота, рвота. Ребёнок становится капризным и вялым, часто отказывается от еды и питья.
При бактериальной пневмонии кашель сопровождается выделением густой мокроты желто-зелёного или рыжего цвета, иногда с примесями крови.
Возможные осложнения
Пневмония опасна именно своими осложнениями, поскольку нарушается газообмен в организме (недостаток кислорода при водит к скоплению углекислого газа). Нарушается мозговое кровообращение, часто приводит к сердечной недостаточности. Стремительно развивающийся воспалительный процесс в лёгких приводит к таким тяжелым последствиям:
- Обструктивной процесс в лёгких;
- Тяжелая сердечно-лёгочная недостаточность;
- Экссудативный плеврит;
- Воспалительные процессы в сердце (эндокардит, миокардит, перикардит);
- Инфекционно-токсический шок;
- Анемия;
- Менингоэнцефалит.
Самое опасное осложнение пневмонии – это тяжелая дыхательная недостаточность.
Осложнения пневмонии подразделяются на лёгочные и внелёгочные.
Внебольничное лечение
При первых характерных симптомах пневмонии нужно немедленно обратиться к терапевту, также может понадобиться консультация пульмонолога. Комплексная диагностика включает в себя:
- Сбор анамнеза (жалобы больно, когда проявились первые признаки болезни, наличие хронических заболеваний);
- Прослушивание лёгких с помощью стетоскопа;
- Измерение температуры;
- Рентгенография лёгких;
- Развёрнутый клинический анализ крови;
- Биохимический анализ крови;
- Бактериологическое исследование мокроты;
- Бронхоскопия.
В сложных случаях смогут понадобиться такие дополнительные исследования:
- Клинический анализ мочи;
- Компьютерная томография;
- Биопсия лёгкого.
По результатам комплексного обследования врач разрабатывает индивидуальную схему лечения.
Стоит запастись терпением, поскольку лечение пневмонии может занять до 2 – 3 недель.
Основу комплексного лечения при воспалении лёгких составляет медикаментозная терапия, в первую очередь антибактериальные препараты. В большинстве случаев лечение может проводиться в домашних условиях, если строго выполнять все назначения врача. Дополнительно используются такие методы:
- Паровые ингаляции с помощью небулайзера;
- Физиотерапия (магнитотерапия, электрофорез, прогревание лёгких);
- Лечебная гимнастика;
- Дыхательная гимнастика.
Огромное значение имеет правильный уход за больным, ускоряющий выздоровление. Он включает в себя усиленную диету с большим количеством витаминов, белков и углеводов, обязательный постельный режим и большое количество выпиваемой жидкости.
Стационарное лечение нужно только, если общее состояние больного человека резко ухудшается, например есть признаки дыхательной недостаточности.
Медикаментозным способом
Медикаментозное лечение пневмонии в большинстве случаев основано на применении антибиотиков широкого спектра. Для этого чаще всего могут применяться такие препараты, как Амоксициллин, Кларитромицин, Левофлоксацин, Цефалоспорин, Рулид, Мидекамицин, Авелокс, Клавуланат и другие. Минимальный курс лечения составляет 5 – 7 дней.
Любые лекарственные препараты, в первую очередь антибиотики должны применяться только по назначению врача. Бесконтрольное использование антибиотиков приводит к появлению устойчивых к действию антибиотиков болезнетворных микробов.
Дополнительно применяется симптоматическое лечение включает в себя:
- Жаропонижающие препараты;
- Отхаркивающие средства;
- Противововоспалительные средства;
- Иммуномодулирующие препараты;
- Поливитаминные комплексы.
Нельзя резко прекращать курс лечения антибиотиками, как только стало немного легче. Это приводит к развитию более устойчивой пневмонии, которая сложно поддаётся лечению.
Народными средствами
Если лечение проводится в домашних условиях, на помощь могут прийти и проверенные народные средства. Они прекрасно дополняют основное лечение, ускоряющие выздоровление. Это могут быть:
- Паровые ингаляции минеральной водой и отварами лекарственных растений;
- Витаминизированные напитки (фруктовые соки, морсы, чай с лимоном, компоты, кисели);
- Согревающие компрессы;
- Лечебный массаж.
Перед применением любых народных средств стоит обязательно посоветоваться с лечащим врачом.
Профилактика
Для того, чтобы уберечься от пневмонии, стоит соблюдать такие рекомендации:
- Обязательно стоит привить детей от пневмококковой и гемофильной инфекций;
- Соблюдение простейших правил гигиены во многом может уберечь от инфицирования;
- Активный образ жизни, включающий обязательные физические нагрузки, сон 7 – 8 часов и полноценное питание укрепляют иммунитет;
- Отказ от вредных привычек, в первую очередь курения.
Стоит одеваться по погоде, не допуская переохлаждения. Именно это приводит к снижению иммунитета.
Лечение ХОБЛ народными средствами
Первые признаки туберкулеза в ранней стадии описаны тут.
Ингаляторы для детей и взрослых – как выбрать //drlor.online/preparaty/ot-kashlya/ingalyatory-dlya-detej-i-vzroslyx-kak-vybrat.html
Видео
Выводы
Пневмония – это название, объединяющее целую группу заболеваний, каждое из которых имеет свою собственную клиническую картину. В международной классификации болезней (МКБ) она занимает сразу несколько разделов – от J12 до J18, а также P23. Несмотря на то, что пневмония часто протекает почти бессимптомно, считать её несерьёзной проблемой не стоит. Резкое ухудшение самочувствия может произойти буквально за сутки. Общая интоксикация и недостаток кислорода приводит к нарушению правильной работы всего организма.
Источник
По мере развития медицинской науки попытки классифицировать пневмонию предпринимались в разное время неоднократно. Каждый ученый подходил к решению этого вопроса по-своему.
Разнообразие существующих классификаций
Например, существует классификация по клиническому течению заболевания: типичная, атипичная и др. Самой удачной признана классификация по этиологическому признаку (в зависимости от возбудителя или других причин возникновения болезни). Такой подход позволяет подобрать максимально эффективную антибактериальную или противовирусную терапию.
Этиологическая классификация
При современных методах лабораторной диагностики удается определить возбудителя заболевания через 1-2 суток после взятия материала на посев. Трудности заключаются в том, что примерно в 30% случаев не удается достоверно определить микроорганизм-возбудитель по разным причинам:
- недостаточное количество биоматериала (непродуктивный кашель с недостаточным количеством выделяемой мокроты);
- невозможность определения внутриклеточной культуры стандартными методами;
- слишком долгое получение результатов посева;
- проблемы в дифференциальном определении и разграничении микробов «возбудителя» и «свидетеля» (т. е. присоединившейся инфекции, которая сама не является этиологической причиной пневмонии);
- прием мощных антибактериальных препаратов до обращения к врачу.
Получается, что в каждом третьем случае определить возбудителя на ранних стадиях заболевания не представляется возможным, что делает этиологическую классификацию бесполезной для применения в практической медицине.
Синдромная классификация
Были попытки разделить пневмонию на «типичную» и «атипичную», но и этот подход оказался неудачным. Пневмонии, вызванные атипичными возбудителями, нередко клинически проявляют себя как типичные. И наоборот, типичная пневмония может имитировать атипичные клинические проявления.
Деление на острую, подострую и хроническую пневмонии тоже не получило положительного признания у практикующих врачей. Пневмония уже изначально подразумевается как острое заболевание. Хроническое рецидивирующее течение заболеваний органов дыхания требует тщательного обследования пациента для установки действительного диагноза. Определение «хроническая пневмония» — это нонсенс.
Современная классификация
В настоящее время врачи предпочитают подразделять пневмонии по времени развития болезни и учитывая условия инфицирования:
- внебольничная пневмония;
- нозокомиальная (внутрибольничная) пневмония;
- аспирационная;
- пневмония при иммунодефиците.
Нозокомиальные пневмонии проявляются уже после госпитализации пациента в стационар при отсутствии характерных рентгенологических и клинических признаков на момент поступления больного в больницу.
Аспирационные (связанные с заглатыванием пищи, жидкости, слюны в дыхательные пути) пневмонии характерны для лиц, страдающих психическими расстройствами, для алкоголиков и наркоманов, при токсическом отравлении.
Иммунодефицит может стать причиной пневмонии у онкологических больных, которые получают иммуносупрессивное лечение, у ВИЧ-инфицированных и наркоманов.
Внебольничная пневмония в зависимости от типа возбудителя подразделяется на типичную (бактериальную, вирусную, грибковую, паразитарную), связанную с иммунодефицитом, аспирационную. Внебольничная пневмония – это острое заболевание, которое возникло до обращения больного за медицинской помощью или в течение 2-х суток после госпитализации. Симптомы характерны для инфекционного поражения дыхательной системы (влажный кашель с обильным выделением мокроты, боль в груди, гипертермия – повышение температуры, одышка, выраженные недомогание и слабость).
Последнее время принято в отдельную группу определять пневмонии, возникновение которых связано с оказанием медицинской помощи, например, пребывание в домах престарелых или в других медицинских учреждениях длительного содержания (интернаты, санатории, пансионаты для престарелых и пожилых, дома инвалидов).
Внебольничная пневмония характеризуется следующими факторами риска:
- алкоголизм;
- курение;
- хронический бронхит;
- сахарный диабет в период декомпрессии;
- проживание в домах престарелых, домах инвалидов, других медицинских учреждениях длительного пребывания;
- грипп;
- несанированная ротовая полость;
- муковисцидоз;
- наркомания;
- бронхиальная обструкция (например рак бронхов, пищевода, легкого);
- длительное пребывание в помещении с кондиционерами, увлажнителями воздуха;
- вспышки специфической инфекции в ограниченном коллективе.
Внебольничная пневмония является распространенным заболеванием даже в странах с развитой системой здравоохранения. Статистически заболеваемость составляет 10 человек на 1000. Больше всего заболеванию подвержены дети и люди пожилого возраста. Смертность составляет 50 человек на 100 000 населения (6-е место среди всех причин смерти).
Международная классификация болезней (МКБ) 10-го пересмотра
Согласно МКБ-10 каждое заболевание органов дыхания имеет собственный код от J00 до J99. Каждый вид пневмонии согласно МКБ-10 имеет код от J12 до J18.
| Код | Возбудитель, нозология |
| J12 | Не классифицированная вирусная пневмония |
| J12.0 | Аденовирус |
| J13 | Streptococcus pneumoniae |
| J14 | Haemophilus influenzae |
| J15.0 | Не классифицированная бактериальная пневмония |
| J15.1 | Klebsiella pneumoniae |
| J15.2 | Staphylococcus spp |
| J15.3 | Стрептококки группы В |
| J15.4 | Другие стрептококки |
| J15.5 | Escherichia coli |
| J15.6 | Другие аэробные грамотрицательные бактерии |
| J15.7 | Mycoplasma pneumoniae |
| J15.8 | Другие бактериальные пневмонии |
| J15.9 | Не уточненная этиология |
| J16.0 | Chlamydia spp. |
| J16.8 | Другие установленные возбудители |
| J17.0 | Пневмония при заболеваниях, классифицированных в других рубриках |
| J17.0 | Пневмония при актиномикозе, сибирской язве, гонорее, нокардиозе, сальмонеллёзе, туляремии, брюшном тифе, коклюше |
| J17.1 | Пневмония при цитомегаловирусной болезни, кори, краснухе, ветряной оспе |
| J17.2 | Пневмония при микозах |
| J17.3 | Пневмония при паразитозах |
| J17.8 | Пневмония при орнитозе, ку-лихорадке, острой ревматической лихорадке, спирохетозе |
| J18 | Пневмония без уточнения возбудителя |
Еще совсем недавно в странах бывшего СССР пользовались классификацией Н. С. Молчанова (1962) в редакции Е. В. Гембицкого (1983). Сейчас этот подход уже практически не применяется, общепринятой стала классификация МКБ-10.
АВТОР

Ульяна Гусева
Все в наших руках, поэтому их нельзя опускать
78 записей
Ангина представляет собой инфекционное заболевание, которое поражает взрослых и детей. Ее возбудители – стрептококк и стафилококк. Иногда фактором для развития заболевания становятся аденовирусы или грибковые бактерии. […]
Бубонная чума — самая заразная болезнь прошлого тысячелетия. Она навсегда оставила свой след в истории человечества, уничтожив огромный процент населения во времена […]
Бактериальные инфекции – это заболевания, спровоцированные бактериями. К ним относится достаточно широкий спектр патологий, начиная от обыкновенных кожных инфекций и заканчивая тяжелыми […]
Стафилококковая инфекция (СИ) это группа инфекционных заболеваний, вызванных бактериями под общим названием стафилококк. Свое название эти микроорганизмы получили за схожесть колонии с […]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Внутрибольничная пневмония.
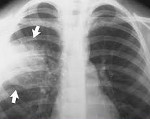
Внутрибольничная пневмония
Описание
Внутрибольничная пневмония. Легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких , однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
Дополнительные факты
Внутрибольничная (нозокомиальная, госпитальная) пневмония – приобретенная в стационаре инфекция нижних дыхательных путей, признаки которой развиваются не ранее 48 часов после поступления больного в лечебное учреждение. Нозокомиальная пневмония входит в тройку самых распространенных внутрибольничных инфекций, уступая по распространенности лишь раневым инфекциям и инфекциям мочевыводящих путей. Внутрибольничная пневмония развивается у 0,5-1% больных, проходящих лечение в стационарах, а у пациентов отделений реанимации и интенсивной терапии встречается в 5-10 раз чаще. Летальность при внутрибольничной пневмонии чрезвычайно высока – от 10-20% до 70-80% (в зависимости от вида возбудителя и тяжести фонового состояния пациента).

Внутрибольничная пневмония
Классификация
По срокам возникновения госпитальная инфекция подразделяется на раннюю и позднюю. Ранней считается внутрибольничная пневмония, возникшая в первые 5 суток после поступления в стационар. Как правило, она вызывается возбудителями, присутствовавшими в организме пациента еще до госпитализации (St аureus, St pneumoniae, H. Influenzae и тд представителями микрофлоры верхних дыхательных путей). Обычно эти возбудители проявляют чувствительность к традиционным антибиотикам, а сама пневмония протекает более благоприятно.
Поздняя внутрибольничная пневмония манифестирует через 5 и более дней стационарного лечения. Ее развитие обусловлено собственно госпитальными штаммами (метициллинрезистентным St аureus, Acinetobacter spp , P. Аeruginosa, Enterobacteriaceae и тд ), проявляющими высоковирулентные свойства и полирезистентность к противомикробным препаратам. Течение и прогноз поздней внутрибольничной пневмонии весьма серьезны.
С учетом причинных факторов выделяют 3 формы нозокомиальной инфекции дыхательных путей: вентилятор-ассоциированную, послеоперационную и аспирационную пневмонию. При этом довольно часто различные формы наслаиваются друг на друга, еще в большей степени утяжеляя течение внутрибольничной пневмонии и увеличивая риск летального исхода.
Причины
Основная роль в этиологии внутрибольничной пневмонии принадлежит грамотрицательной флоре (синегнойной палочке, клебсиелле, кишечной палочке, протею, серрациям и тд ) – эти бактерии обнаруживаются в секрете дыхательных путей в 50-70% случаев. У 15-30% пациентов ведущим возбудителем выступает метициллинрезистентный золотистый стафилококк. За счет различных приспособительных механизмов названные бактерии вырабатывают устойчивость к большинству известных антибактериальных средств. Анаэробы (бактериоды, фузобактерии и тд ) являются этиологическими агентами 10-30% внутрибольничных пневмоний. Примерно у 4% пациентов развивается легионеллезная пневмония – как правило, она протекает по типу массовых вспышек в стационарах, причиной которых служит контаминация легионеллами систем кондиционирования и водоснабжения.
Значительно реже, чем бактериальные пневмонии, диагностируются нозокомиальные инфекции нижних дыхательных путей, вызванные вирусами. Среди возбудителей внутрибольничных вирусных пневмоний ведущая роль принадлежит вирусам гриппа А и В, РС-вирусу, у больных с ослабленным иммунитетом – цитомегаловирусу.
Общими факторами риска инфекционных осложнений со стороны дыхательных путей служат длительная госпитализация, гипокинезия, бесконтрольная антибиотикотерапия, пожилой и старческий возраст. Существенное значение имеет тяжесть состояния больного, обусловленная сопутствующими ХНЗЛ, послеоперационным периодом, травмами, кровопотерей, шоком, иммуносупрессией, комой и пр. Способствовать колонизации нижних дыхательных путей микробной флорой могут медицинские манипуляции: эндотрахеальная интубация и реинтубация, трахеостомия, бронхоскопия, бронхография и пр. Основными путями попадания патогенной микрофлоры в дыхательные пути служат аспирация секрета ротоносоглотки или содержимого желудка, гематогенное распространение инфекции из отдаленных очагов.
Вентилятор-ассоциированная пневмония возникает у больных, находящихся на ИВЛ; при этом каждый день, проведенный на аппаратном дыхании, увеличивает риск развития внутрибольничной пневмонии на 1%. Послеоперационная, или застойная пневмония, развивается у обездвиженных больных, перенесших тяжелые оперативные вмешательства, главным образом, на грудной и брюшной полости. В этом случае фоном для развития легочной инфекции служит нарушение дренажной функции бронхов и гиповентиляция. Аспирационный механизм возникновения внутрибольничной пневмонии характерен для больных с цереброваскулярными расстройствами, у которых отмечаются нарушения кашлевого и глотательного рефлексов. В этом случае патогенное действие оказывают не только инфекционные агенты, но и агрессивный характер желудочного аспирата.
Симптомы
Особенностью течения внутрибольничной пневмонии является стертость симптомов, из-за чего распознавание легочной инфекции бывает затруднительным. В первую очередь, это объясняется общей тяжестью состояния больных, связанной с основным заболеванием, хирургическим вмешательством, пожилым возрастом, коматозным состоянием.
Боль в груди слева. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Кашель. Лейкоцитоз. Ломота в теле. Мокрота. Одышка.
Диагностика
Полное диагностическое обследование при подозрении на внутрибольничную пневмонию строится на сочетании клинических, физикальных, инструментальных (рентгенография легких, КТ грудной клетки), лабораторных методов (ОАК, биохимический и газовый состав крови, бакпосев мокроты).
Для выставления соответствующего диагноза пульмонологи руководствуются рекомендуемыми критериями, включающими в себя: лихорадку выше 38,3°С, усиление бронхиальной секреции, гнойный характер мокроты или бронхиального секрета, кашель, тахипноэ, бронхиальное дыхание, влажные хрипы, инспираторную крепитацию. Факт внутрибольничной пневмонии подтверждается рентгенологическими признаками (появлением свежих инфильтратов в легочной ткани) и лабораторными данными (лейкоцитозом 12,0х109/л, палочкоядерным сдвигом 10%, артериальной гипоксемией Ра02.
С целью верификации вероятных возбудителей внутрибольничной пневмонии и определения антибиотикочувствительности производится микробиологическое исследование секрета трахеобронхиального дерева. Для этого используются не только образцы свободно откашливаемой мокроты, но и трахеальный аспират, промывные воды бронхов. Наряду с культуральным выделение возбудителя, широко применяется ПЦР-исследование.
Лечение
Сложность лечения внутрибольничной пневмонии заключается в полирезистентности возбудителей к противомикробным препаратам и тяжести общего состояния больных. Практически во всех случаях первоначальная антибиотикотерапия является эмпирической, т. Е. Начинается еще до микробиологической идентификации возбудителя. После установления этиологии внутрибольничной пневмонии может быть произведена замена препарата на более действенный в отношении выявленного микроорганизма.
Препаратами выбора при внутрибольничной пневмонии, вызванной E. Coli и K. Pneumoniae, служат цефалоспорины III-IV поколения, ингибиторзащищенные пенициллины, фторхинолоны. Синегнойная палочка чувствительна к сочетанию цефалоспоринов III-IV поколения (или карбапенемов) с аминогликозидами. Если госпитальные штаммы представлены St аureus, требуется назначение цефазолина, оксациллина, амоксициллина с клавулановой кислотой Для терапии аспергиллеза легких используется вориконазол или каспофунгин.
В начальном периоде предпочтителен внутривенный путь введения препарата, в дальнейшем при положительной динамике возможен переход на внутримышечные инъекции либо пероральный прием. Продолжительность курса антибиотикотерапии у пациентов с нозокомиальной пневмонией составляет 14-21 день. Оценка эффективности этиотропной терапии проводится по динамике клинических, лабораторных и рентгенологических показателей.
Кроме системной антибиотикотерапии, при внутрибольничной пневмонии важное внимание уделяется санации дыхательных путей: проведению бронхоальвеолярного лаважа, трахеальной аспирации, ингаляционной терапии. Больным показан активный двигательный режим: частая смена положения и присаживание в постели, ЛФК, дыхательные упражнения Дополнительно проводится дезинтоксикационная и симптоматическая терапия (инфузии растворов, введение и прием бронхолитиков, муколитиков, жаропонижающих препаратов). Для профилактики тромбозов глубоких вен назначается гепарин или ношение компрессионного трикотажа; с целью предупреждения стрессовых язв желудка используются Н2-блокаторы, ингибиторы протонной помпы. Пациентам с тяжелыми септическими проявлениями может быть показано введение внутривенных иммуноглобулинов.
Прогноз
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Профилактика
Профилактика внутрибольничной пневмонии базируется на комплексе медицинских и эпидемиологических мероприятий: лечении сопутствующих очагов инфекции, соблюдении санитарно-гигиенического режима и инфекционного контроля в ЛПУ, предупреждении переноса возбудителей медперсоналом при проведении эндоскопических манипуляций. Чрезвычайно важна ранняя послеоперационная активизация пациентов, стимуляция откашливания мокроты; тяжелые больные нуждаются в адекватном туалете ротоглотки, постоянной аспирации трахеального секрета.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
