Мкб 10 мегауретер код по мкб

Рубрика МКБ-10: Q62.2
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q60-Q64 Врожденные аномалии пороки развития мочевой системы / Q62 Врожденные нарушения проходимости почечной лоханки и врожденные аномалии мочеточника
Определение и общие сведения[править]
Мегауретер
Синонимы: мегадолихоуретер, гидроуретер, уретерогидронефроз
Мегауретер — значительное расширение мочеточника и коллекторной системы почки, вызванное механической обструкцией пузырно-мочеточникового сегмента, пузырно-мочеточниковым рефлюксом или недоразвитием стенок мочеточника.
Классификация
В зависимости от причины развития различают нерефлюксирующий, рефлюксирующий и пузырнозависимый мегауретер.
Этиология и патогенез[править]
Нерефлюксирующий мегауретер
Нерефлюксирующий мегауретер развивается на фоне патологии мочеточника в дистальном отделе (диспластические изменения в мышечном слое, стеноз во внутрипузырном сегменте мочеточника и др.). Нарушение опорожнения мочеточника приводит к его значительному расширению и извитости (мегадолихоуретеру, дилатации коллекторной системы почки, быстрому присоединению пиелонефрита.
Рефлюксирующий мегауретер
Рефлюксирующий мегауретер — расширение мочеточника вследствие внутриутробно существующего пузырно-мочеточникового рефлюкса в результате грубого нарушения работы клапанного аппарата уретеро-везикального соустья. Как правило, при данном варианте порока имеют место наиболее выраженные диспластические процессы и в самой почке.
Это происходит вследствие того, что мочеточник развивается из каудального отдела вольфова протока и растет к метанефрогенной бластеме, являясь, в свою очередь, индуктором развития почечной ткани, поэтому при рефлюксирующем мегауретере дисплазия носит распространенный характер, захватывая почки и все мочевыводящие пути.
При рефлюксирующем мегауретере, как правило, уже в течение первого года жизни замедляется рост почки, развивается рефлюкс-нефропатия со склеротическими изменениями в паренхиме. Присоединяющийся пиелонефрит ускоряет процесс рубцевания почки. При двустороннем поражении довольно быстро появляются симптомы ХПН (хроническая почечная недостаточность).
Пузырнозависимый мегауретер
Пузырнозависимая форма мегауретера связана с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией. В фазе наполнения мочевого пузыря мочеточники, особенно в дистальной части, значительно расширяются, а после мочеиспускания их диаметр уменьшается. Однако при выраженных нейрогенных нарушениях детрузора и инфравезикальной обструкции, сопровождающихся большим количеством остаточной мочи после опорожнения пузыря, эктазия мочеточников сохраняется.
Клинические проявления[править]
Проявления мегауретера обусловлены течением хронического пиелонефрита. Родители отмечают общую слабость, бледность кожных покровов, отставание ребенка в росте, необъяснимые подъемы температуры тела. Моча временами мутная, в анализах выявляют лейкоцитурию, бактериурию, иногда эритроцитурию. При обострениях сопутствующего цистита появляются учащение и болезненность мочеиспускания.
Врожденное расширение мочеточника (врожденный мегалоуретер): Диагностика[править]
В настоящее время в связи с широким внедрением антенатальной ультразвуковой диагностики, которую проводят всем детям в декларированные сроки на 10-14, 20-24 и 32-34-й неделях гестации, расширение коллекторной системы почек и мочеточников может быть четко выявлено на 16-20-й неделе.
В постнатальном периоде диагностику, как правило, начинают с комплексного УЗИ, при котором выявляют истончение паренхимы, снижение ее дифференцировки, увеличение размеров лоханки и диаметра мочеточника, особенно в дистальном отделе.
Кровоток в такой почке ослаблен, не прослеживается до капсулы. При диуретической сонографии к 15-й минуте исследования происходит расширение лоханки, мочеточника в нижней и верхней трети. Тенденции к сокращению коллекторной системы не отмечают.
На экскреторных урограммах визуализируются запаздывание выделения почками контрастного вещества, деформация коллекторной системы, расширение и извитость мочеточников. Эвакуация контрастного вещества из них замедлена.
Микционная цистография — основной метод диагностики рефлюксирующего мегауретера. Она позволяет оценить степень рефлюкса и аномалии развития задней уретры.
При цистоскопии нередко визуализируются признаки хронического цистита (буллезные или гранулярные образования на слизистой оболочке), сужение или, наоборот, зияние устьев мочеточников, их латеральное смещение и деформация.
При радионуклидном исследовании обнаруживают снижение накопления и выведения РФП паренхимой и собирательной системой почки.
Дифференциальный диагноз[править]
Врожденное расширение мочеточника (врожденный мегалоуретер): Лечение[править]
Лечение мегауретера — трудная задача в связи с тяжелыми первичными (дисплазия) и вторичными (склероз почечной паренхимы и стенки мочеточника) изменениями.
При нерефлюксирующем мегауретере у детей до года проводят бужирование устья мочеточника и его дистального отдела с последующей установкой внутреннего дренажного катетера (стента) на срок до 4-6 мес. За это время происходят развитие и стабилизация структуры предпузырного отдела мочеточника и у более чем у 80% пациентов — купирование мегауретера.
При продолжающейся дилатации верхних мочевыводящих путей, пиелонефрите проводят хирургическую коррекцию.
При рефлюксирующем мегауретере оперативному лечению должна предшествовать длительная подготовка, заключающаяся в разгрузке мочевыводящих путей путем периодической катетеризации мочевого пузыря, назначения комплексной терапии для улучшения кровоснабжения и трофики тканей, поскольку, как уже упоминалось, существует возможность дозревания мочеточника. Для предотвращения развития рефлюкс-нефропатии необходимо исключить два основных повреждающих фактора — гидродинамический удар и рецидивирование инфекционного процесса. С этой целью выполняют эндоскопическую коррекцию рефлюкса, которую проводят путем имплантации объемообразующего вещества (коллаген, вантрис, дефлакс, ДАМ+ и т.д.) в подслизистый отдел устья мочеточника с целью усиления пассивного компонента клапанного механизма. При отсутствии эффекта от проводимых мероприятий показана операция.
Методика оперативного пособия одинакова при любой форме мегауретера. Операция заключается в выделении дистального отдела мочеточника, устранении коленообразных изгибов и резекции патологически измененного участка мочеточника. Затем в подслизистом слое формируют туннель, через который мочеточник проводят и подшивают к слизистой оболочке. Таким образом создают новое везикоуретеральное соединение с антирефлюксным механизмом.
При пузырнозависимой форме мегауретера особое внимание уделяют коррекции функциональных нарушений мочевого пузыря и устранению инфравезикальной обструкции.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Детская хирургия [Электронный ресурс] : учебник / под ред. Ю. Ф. Исакова, А. Ю. Разумовского; отв. ред. А. Ф. Дронов. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970434970.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Мегауретер.
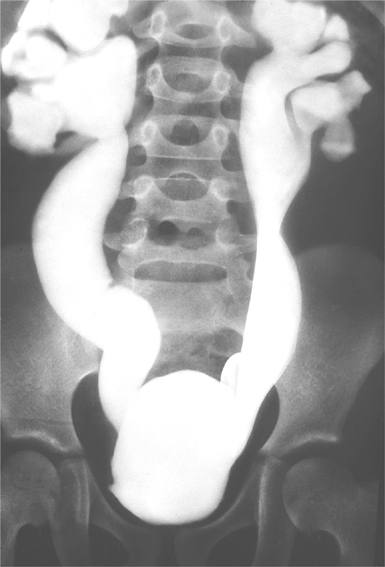
Мегауретер (рентгенконстрастный снимок)
Описание
Мегауретер. Врожденное, реже приобретенное патологическое расширение и удлинение мочеточника, приводящее к нарушению мочевыделительной функции. Мегауретер может проявляться двухфазным мочеиспусканием, лихорадкой, тупыми болями в животе и пояснице, гематурией, стойкой пиурией, общей слабостью, сильной жаждой, полиурией, сухостью и бледностью кожи, анемией. Диагноз мегауретера основан на данных УЗИ органов мочеполовой системы, экскреторной урографии, цистографии, динамической нефросцинтиграфии, цистоскопии, КТ почек и лабораторных исследований. При мегауретере выполняют реконструктивно-пластические операции: реимплантацию мочеточника, резекцию и ушивание мочеточника, кишечную пластику, антирефлюсную коррекцию, по показаниям — нефроуретерэктомию.
Дополнительные факты
Мегауретер – значительное увеличение диаметра мочеточника, вызывающее затруднение оттока мочи. Мегауретер сопровождается увеличением длины и перегибами мочеточника обычно на всем его протяжении. В норме диаметр мочеточника у детей составляет от 3 до 5 мм; при мегауретере выявляется резко расширенный извитой мочеточник диаметром до 10 и более Мегауретер часто сочетается с другой патологией мочевой системы (агенезией или поликистозом коллатеральной почки, удвоением почки, кистами почек, гидронефрозом, уретероцеле, пузырно-мочеточниковым рефлюксом в противоположную почку). Распространенность мегауретера, как аномалии развития, в детской урологии составляет 0,7 %; из них 10-20% случаев приходится на двустороннее поражение. Частота встречаемости мегауретера у мальчиков в 2-4 раза выше, чем у девочек.
Классификация
По происхождению различают мегауретер врожденный и приобретенный, первичный и вторичный (на фоне имеющейся патологии). По этиологии определяют три вида мегауретера:
• обструктивный (нерефлюксирующий). Развивается при наличии аномалии (дисплазии, стеноза, клапана) его дистального отдела;
• рефлюксирующий. Возникает при несостоятельности замыкательного уретеро — везикального аппарата (сочетается с ПМР);
• пузырно. Зависимый, связанный с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией.
По уровню нарушения функции почек классифицируют мегауретер I степени — со снижением экскреторной функции почки 60%.
Причины
Первичный мегауретер обусловлен врожденной аномалией мочеточника или уретеро-везикального соустья в эмбриональном периоде, врожденным стенозом, клапаном или дивертикулом мочеточника, кистозным расширением дистального отдела (уретероцеле). Причиной первичного мегауретера может быть нейромышечная дисплазия, характеризующаяся сочетанием врожденного сужения (до 0,5-0,6 мм) на уровне юкставезикального и интрамурального отделов мочеточника и недоразвитием его нервно-мышечного аппарата. Наличие стриктуры с выраженным фиброзом и утолщением стенки дистального сегмента мочеточника ухудшает отток мочи из верхних отделов мочевых путей. Гипоплазия мышечного слоя мочеточника и недостаток парасимпатических нервных волокон в его мышечной стенке приводят к снижению тонуса и ослаблению перистальтики мочеточника, что способствует нарастанию дилатации всех цистоидов и полостной системы почки. Причиной рефлюксирующего мегауретера является грубое недоразвитие пузырно-мочеточникового сегмента с полной несостоятельностью антирефлюксного механизма.
Вторичный мегауретер развивается вследствие патологии мочевого пузыря и уретры (нейрогенной дисфункции мочевого пузыря, хронического цистита, клапанов задней уретры и тд ). Пузырнозависимая форма мегауретера с эктазией мочеточников возникает при нейрогенных нарушениях детрузора и инфравезикальной обструкции.
Симптомы
Клиническая картина мегауретера может быть разнообразной. Нередко (при отсутствии патологии мочевого пузыря и уретры) мегауретер может протекать в скрытой форме с удовлетворительным состоянием и достаточной активностью ребенка. У детей мегауретер может проявляться двухфазным мочеиспусканием — после первого опорожнения мочевой пузырь быстро заполняется мочой из расширенных мочеточников и формируется позыв к повторному мочеиспусканию. Вторая порция мочи часто имеет мутный осадок и зловонный запах и превышает по объему первую, ввиду ее большого скопления в патологически измененных верхних отделах мочевыводящих путей. Может наблюдаться задержка физического развития, астенический синдром, сочетание с аномалиями скелета и других органов. Дети с мегауретером более восприимчивы к инфекции и часто болеют.
Специфические симптомы мегауретера отсутствуют, поэтому заболевание манифестирует на ІІ -ІІІ стадии после развития осложнений (присоединения хронического пиелонефрита, уретерогидронефроза, ХПН). Клиническая картина обструктивного мегауретера складывается преимущественно из проявлений хронического пиелонефрита, и характеризуется субфебрильной лихорадкой, тупыми болями в животе и поясничной области, рвотой, не связанной с приемом пищи, гематурией, стойкой пиурией, недержанием мочи, симптомами мочекаменной болезни.
При двустороннем поражении у детей с самого раннего возраста наблюдается тяжелое клиническое течение мегауретера, связанное с быстрым развитием ХПН и интоксикации: снижается аппетит, появляется общая слабость, быстрая утомляемость, сухость и бледность кожи, анемия, сильная жажда, диспепсические явления, полиурия, возможно парадоксальное недержание мочи вследствие скопления ее большого объема в мочевыводящих путях.
Течение рефлюксирующего мегауретера не столь тяжелое, но приводит к постепенному развитию рефлюкс-нефропатии, замедлению роста и склерозированию почки, присоединению пиелонефрита. Пузырно-зависимая форма мегауретера сопровождается большим количеством остаточной мочи после опорожнения мочевого пузыря.
Мегауретер нередко является причиной грубых необратимых морфологических изменений в почке с постепенным снижением ее функции, а при двустороннем процессе – развития хронической почечной недостаточности. Стаз мочи в мочеточнике при мегауретере осложняется присоединением инфекции с развитием хронического пиелонефрита, периуретерита (в тяжелых случаях – сепсиса), постепенным расширением почечных лоханок (гидронефрозом), повышением давления в полостной системе почки и нарушением почечной гемодинамики, формированием артериальной гипертензии.
Жажда. Рвота. Сильная жажда.
Диагностика
Мегауретер в большинстве случаев обнаруживается в пренатальном периоде с помощью акушерского УЗИ плода. При подозрении на мегауретер после рождения (в возрасте старше 21 дня) ребенку проводится комплексное урологическое обследование для установления причины развития и определения стадии мегауретера.
УЗИ почек на фоне наполненного мочевого пузыря при мегауретере позволяет выявить пиелоэктазию, истончение паренхимы органа, расширенный мочеточник в верхних и нижних отделах (выраженный уретерогидронефроз), при наличии обструкции – сохранение эктазии мочеточника после мочеиспускания. УЗДГ сосудов почки в подавляющем большинстве случаев показывает снижение почечного кровотока.
Цистография (обычная и микционная) применяется для исключения наличия ПМР, нефросцинтиграфия — для оценки степени нарушения кровотока, недостаточности функциональной способности почек при мегауретере. Экскреторная урография помогает выявить отставание выделительной функции одной из почек при мегауретере, расширение чашечно-лоханочной системы, замедленный пассаж контраста по мочеточнику в мочевой пузырь, наличие ахалазии и обструкции на уровне ПМС.
Урофлоуметрия дает возможность определить тип мочеиспускания (обструктивный и необструктивный), нейрогенную дисфункцию мочевого пузыря. Цистоскопия при мегауретере визуализирует сужение устья мочеточника.
Также выполняются лабораторные исследования (общий и биохимический анализ мочи, проба Зимницкого, Нечипоренко), КТ почек.
Лечение
Целью лечения мегауретера является уменьшение диаметра и длины мочеточника и восстановление пассажа мочи по нему в мочевой пузырь; устранение ПМР и осложнений, возникших на фоне заболевания. Лечение мегауретера предполагает оперативное вмешательство (исключение — пузырно-зависимая форма); возможно применение различных малоинвазивных методик, консервативной терапии.
Тактика лечения зависит от характера течения и тяжести мегауретера, возраста и общего состояния ребенка, наличия пиелонефрита, степени нарушения почечной функции. В детской практике в большинстве случаев мегауретера (около 70%) имеется тенденция к уменьшению проявлений или самостоятельному разрешению в течение первых 2-х лет жизни ребенка вследствие матурации (дозревания) и улучшения функции мочеточников и почек.
Оперативное лечение проводится при тяжелых формах мегауретера, негативно влияющих на функцию почки. Хирургическое вмешательство при мегауретере может включать реимплантацию мочеточника, формирование уретероцистоанастомоза (в тч , операцию Боари) и антирефлюсную коррекцию. В крайне тяжелых случаях мегауретера подготовительным этапом служит имплантация мочеточника в кожу (уретеростома) для возможного восстановления функции почки; а также реконструкция мочеточника, включающая его поперечную и продольную косую резекцию, а затем ушивание по боковой стенке до подходящего диаметра или кишечную пластику. При необратимых деструктивных изменениях почки, значительном снижении ее функции и наличии другой здоровой почки выполняется нефроуретерэктомия.
Малоинвазивные методы (эндоскопическое рассечение, бужирование, баллонная дилатация мочеточника, установка мочеточникового стента при обструктивном мегауретере) применяются у ослабленных больных; при серьезных сопутствующих заболеваниях и других противопоказаниях к оперативному вмешательству.
Прогноз
При умеренных изменениях мочеточника, не влияющих на почечную функцию, особенно в первые 2 года жизни ребенка, мегауретер может разрешиться самостоятельно. В отсутствии лечения мегауретер может осложниться развитием ХПН. Послеоперационный прогноз при мегауретере зависит от степени сохранности функции почки.
Дети, перенесшие оперативное лечение мегауретера, должны длительное время находиться на диспансерном наблюдении у детского уролога или детского нефролога.
Источник
Мегауретер – врожденное или приобретенное заболевание, ведущее к расширению мочеточника. Такая патология приводит к затруднению оттока мочи, а впоследствии к нарушениям в работе почки. Недуг поддается лечению.
Мегауретер – патология мочеточника, приводящая к его расширению и удлинению, что, в свою очередь, отрицательно сказывается на мочевыделительной функции и может спровоцировать почечную недостаточность. Патология может быть как врожденной, так и приобретенной. Недуг поддается лечению особенно при своевременном обнаружении.
Мегауретер
Чтобы понять опасность таких изменений, нужно вспомнить строение мочевого пузыря.
Мочевой пузырь – непарный орган выделительной системы, располагается в малом тазу. Верхушка пузыря переходит в срединную пупочную связку, нижняя часть суживается, образуя шейку, которая переходит в мочеиспускательный канал. В средней части органа в него под углом входят 2 мочеточника. Такое размещение – под углом, образует своего рода клапанный аппарат, который препятствует затеканию мочи назад в мочеточники, если мочевой пузырь переполнен.
В норме моча по мочеточникам перемещается в мочевой пузырь, накапливается – в пределах 150–200 мл. Человек при этом испытывает позыв к мочеиспусканию. Максимально мочевой пузырь может вместить от 250 л 750 мл, но при этом возникает крайне дискомфортное ощущение. При нормальном состоянии мочеточников, обратный ход мочи невозможен.
- При мегауретере картина меняется. Диаметр мочеточника заметно увеличивается. Кроме того, длина мочеточника тоже увеличивается, что приводит к перегибам. В результате орган не может справиться с перемещением мочи в мочевой пузырь, что приводит к застоям.
- Вторая опасность недуга состоит в том, что при столь большом диаметре возможен обратный заброс мочи. В итоге микробная флора не только не выводится с мочой, но и может возвращаться в почечную лоханку.
- Третье осложнение связано с повышением давления в почечной лоханке и чашечках, что приводит уже к нарушению работы почки. При этом нарушается кровообращение, а следом снижается функциональность почки. Итогом воспаления может стать рубцевание паренхимы с полной утратой функциональности.
Врожденная форма патологии распространена намного больше приобретенной. Как правило, мегауретер диагностируют в детском возрасте – от 3 до 15 лет. Аномалию можно обнаружить и у новорожденного, и даже у плода – на 16–23 неделе развития.
Имеют место и другие закономерности:
- мальчики болеют в 1,5 раза чаще девочек;
- двустороннее повреждение встречается чаще, чем одностороннее;
- в последнем случае патология правого мочеточника встречается почти в 2 раза чаще, чем левого.
Мегауретер относят к дисплазии – неправильному развитию органа или ткани. Касается это и врожденной и приобретенной формы, поскольку последняя является ответной реакцией на имеющиеся нарушения.
Код болезни по МКБ-10 – Q62, врожденные аномалии мочеточника.
На видео о том, что такое Мегауретер:
Виды
Мегауретер может быть вызван целым рядом причин и привести к целому ряду последствий. Соответственно, классификация заболевания довольно сложна и многообразна.
По времени появления недуг разделяют на 2 вида:
- врожденный – расширение мочеточника формируется за счет остановки в развитии его дистального отдела. Происходит это на 4–5 месяце внутриутробного развития;
- приобретенный – появляется из-за нарушения оттока мочи по разным причинам.
Механизм образования патологии связан с нарушениями работы мышечных волокон. Однако сами эти изменения могут возникнуть по разным причинам.
По этому фактору выделяют следующие виды заболевания:
- обструктивный – на участке, где мочеточник входит в мочевой пузырь формируется сужение. Оно препятствует нормальному оттоку мочи, и мочеточный отросток под давлением жидкости постепенно расширяется и удлиняется. По сути, врожденная форма, это мегауретер, развивающийся у детей по мере роста плода;
- рефлексирующий – причиной патологии становится рефлюкс – заброс мочи в обратном направлении, что тоже заставляет каналы расширяться;
- пузырный – отток мочи нарушается в самом пузыре, чаще всего, из-за неполного опорожнения;
- обструктивно-рефлюксирующий – сужение в месте соединения мочеточника и мочевого пузыря отягощено забросом мочи в обратном направлении;
- необструктивно-нерефлюксирующий – недуг, причины появления которого не установлены.
Классификация мегауретера

По степени тяжести различают 3 типа:
- легкий – небольшое расширение в нижнем отделе, часто сопровождается некоторым расширением лоханки. Функциональность почки снижается до 30%;
- средний – расширение по всей длине мочеточника, умеренное расширение лоханки. Экскреторная функция почки уменьшается от 30 до 60%;
- тяжелый – резко выраженное расширение и лоханки, и мочеточника. Вызывают снижения функциональности – более 60%.
По участку локализации рассматривают:
- односторонний – мочеточник справа повреждается почти 2 раза чаще, чем с лева. Объяснений пока не найдено.
- двусторонний мегауретер – патологически расширенными оказываются оба органа;
- мегауретер единственной почки – причиной недуга может быть как вторичное заболевание, наподобие мочекаменной болезни, так и проведенная хирургическая операция;
- мегауретер удвоенной почки – в таком органе верхняя и нижняя часть почки представляют собой самостоятельный орган с собственной чашечно-лоханочной системой. Мочеточник может быть у каждой «части», но чаще отростки от верхней и нижней половины почки сливаются в один, а затем открываются в мочевой пузырь. Нижний сектор удвоенной почки почти всегда является более функциональным, поэтому мегауретер, как правило, наблюдается в мочеточнике нижнего отдела. В тех редких случаях, когда более функционален верхний сегмент, патологическим изменениям повергается и его мочеточник.
Причины
Имеет смысл рассматривать по отдельности причины первичного и вторичного мегауретера. Первичная форма связана с нарушениями развития, а осложнения и заболевания являются вторичными по отношению к ней. Приобретенный мегауретер – следствие первичного заболевания.
Причинами патологии у новорожденного являются:
- сужение просвета канала в месте соединения с мочевым пузырем – явная аномалия развития;
- спазмы и сужения врожденного характера на отдельных участках – дисплазия;
- поликистозная почка – очень частая причина разнообразных патологий;
- уретероцеле – киста в уретре;
- аномалия почки – сращение или удвоение органа само по себе могут стать причиной мегауретера, поскольку мочеточник в этом случае имеет аномальное строение;
- утолщение стенок органа, ведущее к сужению рабочего диаметра и низкой активности;
- недоразвитие мышц в мочеточнике, что приводит к снижению тонуса стенок и, соответственно, затруднению с перемещением жидкости;
- деформация кровеносных сосудов, что приводит к деформации окружающей ткани;
- недоразвитие мочеточников на стадии внутриутробного развития.
Приобретенный – вторичный, мегауретер у взрослых является следствием основного заболевания. Возможных причин и здесь предостаточно:
- поликистоз почки, только не врожденный, а приобретенный;
- нарушения в работе мочевого пузыря, приводящие к частичному опорожнению или обратному забросу мочи;
- цистит хронического характера;
- разного рода опухоли в брюшной полости, если они оказывают давление на мочеточник;
- разрастание сосудов, расположенных вокруг мочеточника, что тоже приводит к сдавливанию стенок;
- нарушения в работе уретры;
- нейрогенные нарушения разного вида. Стоит отметить, что нейромышечная дисплазия всегда является двусторонней.
Патогенез и стадии развития
Патогенез заболевания зависит от его причины и механизма протекания. Развитие первичного и вторичного недуга происходит по разной схеме.
Например, при врожденной аномалии обструктивного характера – сужение просвета, главной причиной оказывается перерождение мышечных волокон мочеточника в соединительную ткань. При этом оставшиеся мышечные волокна теряют ориентацию, то есть, попросту не могут направить поток жидкости в одну сторону, а на месте входа в мочевой пузырь образуется «фиброзный блок», поскольку именно здесь наблюдается избыток коллагеновый ткани. Толщина стенки на таком участке меньше, длина самого участка колеблется от 0,5 до 1,5 см.
- Тяжесть заболевания определяется степенью недоразвития мышечной ткани. Выделяют 3 вида: мышечные клетки и отдельные участки атрофии;
- мышечные клетки с низким содержанием митохондрий, то есть, низкой активностью;
- атрофия мышечного волокна на фоне избытка коллагеновой ткани. В последнем случае изменения мочеточника будут очевидными.
Дальнейшее развитие нарушения, по сути, одинаково как у врожденной, так и приобретенной форме. Сужение канала приводит к задержке мочи и к постепенному растяжению и удлинению нижнего участка мочеточника – такое расширение называют ахалазией.
Постоянное давление жидкости и увеличение диаметра все сильнее ослабляют стенки органа, что приводит к расширению и удлинению и верхней части – собственно, мегауретер. Сократительные движения при этом затруднены. Атрофия мышечного волокна продолжается, и в результате весь процесс оттока мочи нарушается.
Различают 3 стадии развития недуга на основе степени повреждения:
- 1 стадия – скрытая – ахалазия. Представляет собой компенсирующий процесс. При обнаружении ахалазии у новорожденного недуг в течение 2–6 месяцев лишь наблюдается, поскольку функция мочеточника и мочевого пузыря у маленького ребенка могут прийти в норму самостоятельно;
- 2 стадия – процесс прогрессирует, что приводит к появлению мегауретера;
- 3 стадия – развитие почечных нарушений вследствие нарушения оттока мочи.
Процесс развивается достаточно медленно, поскольку связан с чисто физическими факторами – растяжение стенок из-за давления жидкости. К сожалению, это обстоятельство приводит к тому, что недуг, особенно приобретенный, обнаруживается поздно – на 2 или 3 стадии.
Симптомы
Если проводится соответствующее обследование плода или новорожденного мегауретер обнаруживают незамедлительно. Если этого не происходит, начальная стадия заболевания проходит практически бессимптомно и заподозрить какое-либо нарушение сложно.
Такая же картина наблюдается и при вторичной форме недуга: на 1 стадии – ахалазия, симптомы отсутствуют. Если мегауретер сопровождается воспалением – острым или хроническим, признаки будут характерными именно для формы воспаления.
2 и 3 стадия недуга отличаются более выраженными симптомами, особенно у маленьких пациентов:
- Двухфазное мочеиспускание – наиболее характерный признак. После первого мочеиспускания происходит заполнение пузыря задержанной в мочеточнике жидкостью, и ребенок испытывает позыв ко второму мочеиспусканию. Как правило, вторая моча содержит осадок и имеет резкий, крайне неприятный запах, что является следствием ее застоя в верхних деформированных секторах. Объем второй мочи обычно больше первой.
- Астения – сопровождается апатией, быстрой утомляемостью.
- Подверженность инфекционным заболеваниям.
- Аномалии развития органов в брюшной полости, деформация скелета, общее отставание в физическом развитии.
Вторичная форма, тем более у взрослых, обладает признаками первичного недуга или развивающегося на фоне плохого оттока мочи заболевания.
К таким симптомам относятся:
- ноющая боль в пояснице;
- гипертензия;
- рвота, тошнота, часто появляется неприятный – «аммиачный» запах изо рта, что свидетельствует о нарушении функции почки;
- бледность, кожный зуд, сухость;
- наблюдается вздутие живота. При прощупывании могут быть обнаружены уплотнения;
- в урине может наблюдаться кровь. Нередко появление камней в почках.
Диагностика
Обнаруживают первичную форму при акушерском УЗИ плода. Если исследования не проводилось, а подозрения имеются, через 21 день после рождения назначают комплексное обследование. При обследовании взрослых пациентов применяются практически те же методы.
Ограничением для использования аппаратных диагностических способов является как раз детский возраст. При наблюдении за состоянием мочеточников ограничиваются только УЗИ, так как он наиболее безопасен. Но при постановке первичного диагноза этого недостаточно.
Общий и биохимический анализ мочи и крови – в частности, выявление Т-лимфоцитов в крови, позволяет обнаружить сопровождающиеся нарушения в работе почки или выявить другие осложнения.
Для диагностирования расширения мочеточника назначают аппаратные методы:
- УЗИ – демонтирует состояние мочеточника, мочевого пузыря и почек. Таким образом можно оценить размеры, форму органа, длину мочеточника, а также состояние окружающей кровеносной системы. Метод применяют на стадии внутриутробного развития и в дальнейшем, после достижения новорожденным возраста в 1 месяц. Разновидность его является фармаэкография. в этом случае ребенку вводят диуретик и изучают функционирование органа под УЗИ. Исследование безопасно и чаще всего используется для маленьких пациентов.
- Экскреторная урография – позволяет оценить работу почки – динамику образования мочи и оттока жидкости. По урограмме легко определить диаметр мочеточника: при заболевании он составляет 7–10 мм.
- Допплеровское исследование – предоставляет информацию о кровообращении в почках и мочеточнике. По его нарушениям довольно точно диагностируются недуги выделительной системы.
- Нефросцинтиграфия – более травматичный метод, позволяет оценить работу почки и отток мочи в динамике.
- Микционная цистография – чаще служит дополнительным методом и, как правило, назначается более взрослым пациентам. Для этого заполняют мочевой пузырь через катетер контрастным веществом и делают рентгеновские снимки полного и пустого пузыря. Таким образом можно зафиксировать обратный заброс мочи, функциональность почки и состояние самого мочеточника.
Мегауретер на УЗИ:
Лечение
Лечение мегауретера зависит от степени тяжести заболевания и сопутствующих недугов. Касается это и первичной и вторичной формы.
Первичного мегауретера
Диагностирование недуга на стадии внутриутробного развития не является поводом для немедленного лечения, а тем более операции. При умеренном расширении всего мочеточника, при ахалазии, при пузырно-мочеточниковом рефлюксе в первые 6 месяцев проводится только наблюдение, так как такое отклонение может разрешиться самостоятельно.
- При этом ребенок постоянно наблюдается: УЗИ 1 р. в 2–6 месяцев в зависимости от степени расширения органа и состояния почек. Органы брюшной полости у малыша могут доразвиваться в течение первых 2 лет его жизни, а могут оставаться неизменными. Прогнозировать развитие недуга не удается.
- При инфицировании мочеточника проводится терапевтическое лечение. Актуально это и для вторичной, и для первичной формы.
Операция имеет смысл при тяжелой форме заболевания, особенно двустороннем, когда мегауретер осложняется пиелонефритом или острой почечной недостаточностью. Согласно статистке такие больные составляют 5–10% от общего числа детей, у которых выявлен мегауретер.
Как правило, лечение поэтапное. В первую очередь, необходимо восстановить функциональность почки, поэтому сначала мочеточник больной почки выводят на кожу – уретеростома, чтобы обеспечить отток мочи и удалить микрофлору, и проводят терапевтическое лечение.
Когда функциональность почки восстановлена, уретеростому удаляют. Разгруженный мочеточник после этого самостоятельно несколько уменьшается в размерах, что облегчает проведение следующего этапа.
Хирургическое вмешательство подразумевает несколько способов:
- Имплантация мочеточника – кишечная пластика, например, предполагающая формование отростка из фрагмента из части кишечника.
- Реконструкция – в этом случае проводится ушивание мочеточника с целью уменьшения диаметра и длины.
- Формование дополнительных отростков – анастомозов.
- Вживление мочеточникового отростка в кожу – в таких случаях стараются реализовать методы, не требующие постоянного ношения мочеприемника. Для этого из части желудка и кишечника формируют резервуар для накопления.
В самых тяжелых случаях при отказе почки орган и его мочеточник удаляют.
Схема выполнения реимплантации мочеточника

В ситуации, ко
