Микроцефалия код по мкб 10 у детей

Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Название: Q02 Микроцефалия.
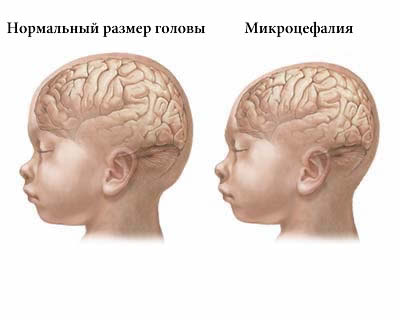
Микроцефалия
Описание
Значительный вклад в описание заболевания внесли И. П. Мержиевський (1871), В. А. Бец (1871) и С. С. Корсаков (1894). Микроцефалия — гетерогенное заболевание, главным проявлением которого является уменьшение массы тела. Выделяют истинную, наследственно обусловленную и вторичную, церебропатическую (экзогенную) формы микроцефалии.
Причины
Истинная микроцефалия наследуется по аутосомно-рецессивному и полигенному типу. Ее частота и составляет от 1:25 000 до 1:40 000 населения, а частота гетерозиготных носителей — 1:100. У 1/3 гетерозиготных носителей микроцефалии при нормальной величине головного мозга проявляется умственная отсталость.
Экзогенно обусловленная форма микроцефалии возникает при эмбриопатии в результате влияния во внутриутробном периоде таких тератогенных факторов, как вирусные инфекции (корь, краснуха, цитомегалия), облучение, кислородное голодание, отравление оксидом углерода.
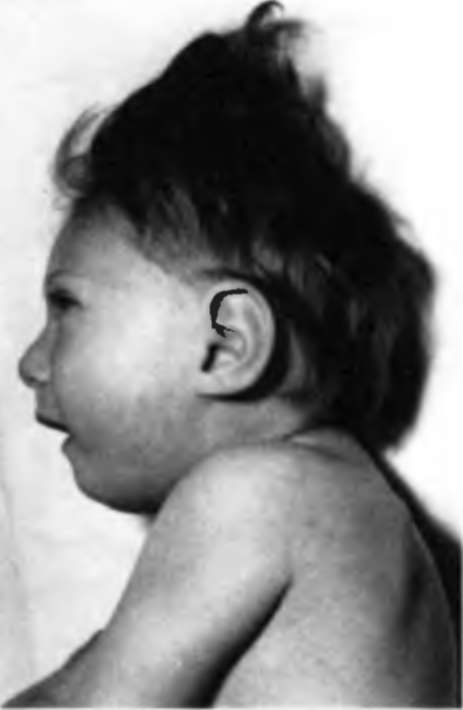
Внешний вид ребенка с микроцефалией
Симптомы
Для микроцефалии патогномоничными являются следующие физические и психические признаки. У больных объем мозгового отдела черепа составляет до 50 Масса мозга снижена до 25% и более. Преимущественно уменьшены лобные и теменные отделы мозга. Лоб низкий, скошенный назад. Типично вид больных: диспропорция между уменьшенной мозговой частью черепа, нормальными размерами лицевой частью и ростом. Снижение интеллекта преимущественно достигает степени глубокой умственной отсталости (идиотии), реже — незначительной (дебильности).
При глубокой умственной отсталости у некоторых больных в определенной степени сохраняется членораздельная речь, но смысл произнесенных ими слов и обращенную речь они не понимают. Для больных важнее интонации и мимика, которыми сопровождаются слова. Они умеют считать, но не способны на чем-то сосредоточиться. Представления о чем-то быстро меняются и не удерживаются в памяти. Эмоциональная сфера развита лучше. Моторика достаточно сохранена. Больные легко лазают по деревьям, учатся кататься на велосипеде. Кроме того, эти больные живо, эмоционально реагируют на определенные события, у них выражены чувства симпатии. Чаще всего бывает повышенное настроение. Эмоционально неустойчивы, гневливые.
С учетом особенностей темперамента и активности больных делят на торпидных и эксплозивных. Торпидные больные вялы, апатичны, малоподвижны. Они ничем не интересуются, долго могут сидеть в одной позе, с трудом удается привлечь их внимание на непродолжительное время. Доброжелательно встречают тех, кто с ними ласков.
Для больных эксплозивного типа характерны живость, подвижность, суетливость. Их движения разнообразные, скоординированные, мимика живая. Хорошо воспроизводят движения, жесты, мимику и интонации других. У некоторых удовлетворительная механическая память. Они производят впечатление заинтересованных, но не любознательных. Преобладает повышенное настроение с оттенком эйфории. Эмоциональные проявления неустойчивы, легко переходят в аффект гнева.
Признаков органического поражения нервной системы при истинной микроцефалии не заметно. При вторичной микроцефалии часто наблюдаются очаговые неврологические симптомы, эпилептические припадки. Больные обычно низкорослые, с непропорциональным телосложением. Вторичные половые признаки у мужчин слабо выражены, у женщин они появляются с задержкой.
Лечение
Специфического лечения не существует. В случае необходимости проводят симптоматическую терапию (противосудорожные, седативные препараты).
Источник
Среди врожденных заболеваний детей наиболее тяжелыми становятся те, которые мешают нормальной работе нервной системы и развитию мозга. Человек практически в ста процентах случаев становится недееспособным, а ответственность за тяжкую судьбу ложится на его родителей. Сегодня поговорим о микроцефалии у детей – патологии, которую вызывают алкоголь, наркотики и отказ от прививок.
Микроцефалия (Код по МКБ-10 Q02)
Микроцефалия – это врожденный порок развития, при котором у ребенка значительно уменьшаются размеры черепа в то время как остальное тело развивается нормально. У младенцев это чаще всего сопровождается умственной недостаточностью из-за того, что мозг просто не может нормально развиться.
Однозначно причиной микроцефалии являются аномалии внутриутробного развития. Этот порок называют изолированным, поскольку он может протекать без других видимых отклонений, либо в сочетании с ними.
Что такое тяжелая микроцефалия?
Это более серьезная, экстремальная форма болезни, при которой голова ребенка намного меньше нормы. Это может указывать на то, что мозг перестал развиваться в утробе матери из-за какого-либо повреждения.
Сопутствующие проблемы
Младенец с микроцефалией неизбежно будет страдать от задержки в развитии и целого букета сопутствующих болезней:
эпилептические припадки;
проблемы с речью;
умственная отсталость (сниженная способность к обучению, когнитивные нарушения). Тяжесть может варьироваться от легкой имбецильности до идиотии;
проблемы с координацией, движениями и равновесием;
трудности с питанием – например, проглатыванием пищи;
глухота;
проблемы со зрением (от миопии до слепоты).
Все эти проблемы будут сопровождать ребенка всю жизнь, состояние будет зависеть от того, насколько сильно выражена патология. Тяжелая микроцефалия, как правило, заканчивается смертью ещё на первых трех годах жизни
В целом, детям с микроцефалией требуется более тщательный уход и наблюдение врачей, чтобы отслеживать их развитие.
Продолжительность жизни с микроцефалией
Выживаемость при микроцефалии напрямую зависит от тяжести симптомов. Если нарушения развития незначительны, это не оказывает влияния на продолжительность жизни. Закономерно тяжелые неврологические и психические нарушения сокращают её. В среднем по статистике дети с микроцефалией живут от 12 до 15 лет.
Согласно статистике российского Минздрава, заболевание встречается в 1 случае на 15 тысяч новорожденных. Всем им присваивается группа I – III группа инвалидности (в зависимости от тяжести симптомов).
Причины микроцефалии
Большая часть причин микроцефалии у детей остается неизвестной. У некоторых её провоцируют генетические отклонения:
Синдром Эдвардса (трисомия по 18 хромосоме);
Синдром Патау (трисомия по 13 хромосоме);
Отсутствие фрагмента в пятой хромосоме (синдром кошачьего крика);
Синдром Прадера – Вилли (отсутствие отцовской копии участка хромосомы 15q11-13).
Другими факторами риска считаются инфекционные заболевания, перенесенные матерью во время беременности:
Краснуха;
Токсоплазмоз;
Цитомегаловирус;
Вирус Зика.
Микроцефалию также могут спровоцировать тяжелое недоедание матери, недостаток определенных питательных веществ. Влияют на эту патологию также алкоголь (провоцирует эмбриональный алкогольный синдром), употребление наркотиков или попадание в организм химикатов. Нарушение кровоснабжения мозга ребенка во время его развития после травмы – ещё одна причина болезни.
При планировании беременности вы должны обязательно проконсультироваться у своего гинеколога, как избежать серьезных пороков развития малыша. В частности, врачи не рекомендуют беременным выезжать на отдых за границу в тропические страны, где распространен вирус Зика.
Внутриутробная диагностика микроцефалии
Микроцефалию можно заподозрить примерно на 10 неделе беременности с помощью УЗИ. Однако этот метод не слишком надежен – правильный диагноз можно поставить лишь в 70% случаев
Как правило, скрининг при помощи УЗИ проводится трижды в течение беременности: 10–15 недель, 20–25 недель, 30–34 недели.
Более достоверную клиническую картину поможет составить магнитно-резонансная томография, однако, делать её на ранних сроках беременности бесполезно.
Инвазивные методы диагностики
Также существуют инвазивные способы диагностики микроцефалии у плода. Для этого потребуется взять анализ крови из пуповины (кордоцентез), либо пункцию амниотической оболочки (амниоцентез). С их помощью врачи могут определить, есть ли у будущего ребенка генетические аномалии. Как правило, на инвазивное вмешательство решаются, если микроцефалия была диагностирована на УЗИ.
При постановке точного диагноза скорее всего медики будут рекомендовать матери прервать беременность.
Диагностика микроцефалии после родов
Послеродовое диагностирование микроцефалии проводится путем измерения окружности головы новорожденного. Затем педиатр сравнивает её с демографическими стандартами по полу и возрасту. Минздрав рекомендует медицинским работникам использовать параметры измерений, которые использует Всемирная организация здравоохранения.
При микроцефалии окружность головы обычно меньше среднего на два стандартных пункта – так называемые standard deviation scores (SDS). Измерение может быть также обозначено в процентилях – так обозначают процентную долю детей, первичные параметры которых ниже заданного первичного показателя. При микроцефалии значение меньше 3-го процентиля, то есть меньше головы младенцев того же пола и возраста в норме.
Микроцефалию можно определить сразу после рождения ребенка. Хотя на окружность головы могут повлиять другие факторы (в частности, формирование черепа), измерения предписывается делать в первый день жизни ребенка, поскольку все справочные диаграммы окружности головы основываются на измерениях в первые 24 часа. Если же по каким-то причинам врачи не провели измерений в этот срок – в любом случае их нужно сделать как можно раньше.
При подозрении на микроцефалию у ребенка педиатр может направить его на более серьезное обследование – например, провести тест на МРТ. По структуре мозга можно определить – перенес ли младенец инфекцию во время беременности матери. Могут быть обнаружены и более глубокие сопутствующие проблемы.
Вы можете рассчитать развитие вашего ребенка по месяцам, воспользовавшись нашим детским КАЛЬКУЛЯТОРОМ
Лечение микроцефалии
Лечения от микроцефалии не существует, поэтому вся помощь больным детям сводится к поддерживающей терапии. Дети с легкой степенью заболевания часто не испытывают каких-либо серьезных проблем со здоровьем и доживают до преклонного возраста. Однако при этом они всю жизнь страдают от умственной отсталости (олигофрении).
При более тяжелой форме младенцам потребуется специфическая поддерживающая терапия, направленная в основном на устранение сопутствующих проблем со здоровьем. Она может включать в себя:
лечебную физкультуру;
физиотерапию;
массажные и ортопедические процедуры, гимнастику.
сочетание педагогических тренингов и физической нагрузки.
Есть также медикаментозные методы:
ноотропные препараты (улучшают циркуляцию кровообращения);
ангиопротекторы (лечение кислородного голодания мозга);
противосудорожные препараты;
витамины группы B, C и PP
Источник
Тактика лечения: сиптоматическое лечение.
Цели лечения:
— активизация психического развития;
— пополнение пассивного и активного словарного запаса;
— коррекция поведения;
— повышение эмоционального тонуса, настроения ребенка;
— улучшение двигательных функций;
— подбор противосудорожной терапии при симптоматической эпилепсии;
— обучение навыкам самообслуживания;
— социальная адаптация.
Немедикаментозное лечение:
— индивидуальные коррекционные занятия с логопедом;
— занятия с психологом;
— кондуктивная педагогика;
— групповые занятия ЛФК;
— массаж воротниковой зоны, головы;
— физиолечение — электрофорез с эуфиллином на шейный отдел позвоночника, кислородный коктейль, озокеритовые аппликации, дарсонвализация волосистой части головы.
Медикаментозное лечение
Широко используют в последнее время препараты ноотропного ряда — нейропротекторы — с целью улучшения обменных процессов в головном мозгу. Большинство ноотропных препаратов в связи с их психостимулирующим действием назначают в первую половину дня. Продолжительность курсов лечения ноотропами составляет от одного до двух-трех месяцев.
— Церебролизин, ампулы 1 мл в/м, пирацетам, ампулы 5 мл 20%, гинкго-билоба (танакан), таблетки 40 мг, пиритинол гидрохлорид (энцефабол), драже 100 мг, суспензия — 5 мл содержит 80,5 мг пиритинола (соотв.100 мг пиритинола гидрохлорида).
— Энцефабол — минимум противопоказаний, разрешен к применению с первого года жизни. Дозирование суспензии (с содержанием в 1 мл 20 мг энцефабола) детям 3-5 лет суточная доза 200-300 мг (12-15 мг массы тела) назначают в 2 приема — утром (после завтрака) и днем (после дневного сна и полдника).
Продолжительность курса 6-12 недель, целесообразен длительный прием, при котором повышается работоспособность и способность к обучению, улучшаются высшие психические функции.
— Актовегин, ампулы 2 мл 80 мг, драже-форте 200 мг активного вещества. Нейрометаболический препарат, содержащий исключительно физиологические компоненты. Детям назначается драже-форте, прием до еды по ½ -1 драже 2-3 раза в день (в зависимости от возраста и выраженности симптомов заболевания), до 17 часов. Продолжительность терапии 1-2 месяца.
— Инстенон, таблетки (1 таблетка содержит 50 мг этамивана, 20 мг гексобендина, 60 мг этофиллина). Многокомпонентный нейрометаболический препарат. Суточная доза составляет 1,5-2 таблетки, назначается в 2 приема (утром и днем), после еды. Для исключения побочных эффектов рекомендуется постепенное наращивание дозы в течение 5-8 дней. Продолжительность лечения 4-6 недель.
Ангиопротекторы с целью улучшения мозгового кровообращения: винпоцетин, циннаризин.
Витамины группы В: В1, В6, В12, нейромультивит — специальный комплекс витаминов группы В с направленным нейротропным действием, неуробекс, фолиевая кислота, аевит.
Седативная терапия — по показаниям: ноофен, ново-пассит.
Корректоры поведения: сонапакс, хлорпротиксен.
Противосудорожная терапия — по показаниям.
Профилактические мероприятия:
— профилактика травматизма;
— профилактика вирусных и бактериальных инфекций.
Дальнейшее ведение: регулярные занятия с логопедом, дефектологом, психологом, социальная адаптация ребенка, оформление в специализированный детский сад, прохождение медико-педагогической комиссии для решения вопроса об обучении ребенка.
Основные медикаменты:
1. Актовегин, ампулы 2 мл, 80 мг
2. Винпоцетин (кавинтон), таблетки 5 мг
3. Пирацетам, ампулы 5 мл, 20%
4. Пирацетам, таблетки 0,2 и 0,4
5. Пиридоксин гидрохлорид, ампулы, 1 мл 5%
6. Пиритинол (энцефабол), драже 100 мг, суспензия (5 мл = 80,0 пиритинола)
7. Тиамин хлорид, ампулы 5%, 1 мл
8. Фолиевая кислота, таблетки 0,001
9. Церебролизин, ампулы 1 мл
10. Цианокобаламин, ампулы 1 мл, 200 мкг и 500 мкг
Дополнительные медикаменты:
1. Аевит, капсулы
2. Актовегин, драже 200 мг
3. Глицин, таблетки 0,1
4. Гопантеновая кислота (пантокальцин), таблетки 0,25
5. Депакин хроно 300 мг и 500 мг, сироп
6. Инстенон, таблетки
7. Конвулекс, капсулы 150 мг, капли
8. Нейромультивит, таблетки
9. Неуробекс, таблетки
10. Ново-пассит, таблетки, раствор
11. Ноофен, таблетки 0,25
12. Сонапакс, таблетки 10 мг
13. Тизанидин (сирдалуд), таблетки 2 мг и 4 мг
14. Толпиризон (мидокалм), таблетки 50 мг
15. Хлорпритиксен 15 мг
16. Циннаризин, таблетки 25 мг
Индикаторы эффективности лечения:
— улучшение внимания, памяти, работоспособности;
— пополнение пассивного и активного запаса слов;
— повышение эмоционального и психического тонуса;
— купирование приступов судорог;
— уменьшение гипертонуса мышц, увеличение объема активных движений.
Источник
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Микроцефалия.

Микроцефалия
Описание
Значительный вклад в описание заболевания внесли И. П. Мержиевський (1871), В. А. Бец (1871) и С. С. Корсаков (1894). Микроцефалия — гетерогенное заболевание, главным проявлением которого является уменьшение массы тела. Выделяют истинную, наследственно обусловленную и вторичную, церебропатическую (экзогенную) формы микроцефалии.
Причины
Истинная микроцефалия наследуется по аутосомно-рецессивному и полигенному типу. Ее частота и составляет от 1:25 000 до 1:40 000 населения, а частота гетерозиготных носителей — 1:100. У 1/3 гетерозиготных носителей микроцефалии при нормальной величине головного мозга проявляется умственная отсталость.
Экзогенно обусловленная форма микроцефалии возникает при эмбриопатии в результате влияния во внутриутробном периоде таких тератогенных факторов, как вирусные инфекции (корь, краснуха, цитомегалия), облучение, кислородное голодание, отравление оксидом углерода.

Внешний вид ребенка с микроцефалией
Симптомы
Для микроцефалии патогномоничными являются следующие физические и психические признаки. У больных объем мозгового отдела черепа составляет до 50 Масса мозга снижена до 25% и более. Преимущественно уменьшены лобные и теменные отделы мозга. Лоб низкий, скошенный назад. Типично вид больных: диспропорция между уменьшенной мозговой частью черепа, нормальными размерами лицевой частью и ростом. Снижение интеллекта преимущественно достигает степени глубокой умственной отсталости (идиотии), реже — незначительной (дебильности).
При глубокой умственной отсталости у некоторых больных в определенной степени сохраняется членораздельная речь, но смысл произнесенных ими слов и обращенную речь они не понимают. Для больных важнее интонации и мимика, которыми сопровождаются слова. Они умеют считать, но не способны на чем-то сосредоточиться. Представления о чем-то быстро меняются и не удерживаются в памяти. Эмоциональная сфера развита лучше. Моторика достаточно сохранена. Больные легко лазают по деревьям, учатся кататься на велосипеде. Кроме того, эти больные живо, эмоционально реагируют на определенные события, у них выражены чувства симпатии. Чаще всего бывает повышенное настроение. Эмоционально неустойчивы, гневливые.
С учетом особенностей темперамента и активности больных делят на торпидных и эксплозивных. Торпидные больные вялы, апатичны, малоподвижны. Они ничем не интересуются, долго могут сидеть в одной позе, с трудом удается привлечь их внимание на непродолжительное время. Доброжелательно встречают тех, кто с ними ласков.
Для больных эксплозивного типа характерны живость, подвижность, суетливость. Их движения разнообразные, скоординированные, мимика живая. Хорошо воспроизводят движения, жесты, мимику и интонации других. У некоторых удовлетворительная механическая память. Они производят впечатление заинтересованных, но не любознательных. Преобладает повышенное настроение с оттенком эйфории. Эмоциональные проявления неустойчивы, легко переходят в аффект гнева.
Признаков органического поражения нервной системы при истинной микроцефалии не заметно. При вторичной микроцефалии часто наблюдаются очаговые неврологические симптомы, эпилептические припадки. Больные обычно низкорослые, с непропорциональным телосложением. Вторичные половые признаки у мужчин слабо выражены, у женщин они появляются с задержкой.
Вялость. Судороги.
Лечение
Специфического лечения не существует. В случае необходимости проводят симптоматическую терапию (противосудорожные, седативные препараты).
Источник


