Миастенический синдром у детей что это

Что такое Миастения у детей —
Миастения относится к аутоиммунным заболеваниям, с преходящей мышечной слабостью и патологической утомляемостью. Иммунологические нарушения при миастении имеют генетическую обусловленность.
Распространенность миастении составляет 1-5 случаев на 100 тыс. населения, имеется тенденция к увеличению числа больных. Дети и подростки до 17 лет составляют 9-15% больных миастенией, чаще болеют девочки. Средний возраст к началу болезни – 7,2 года. Клинические наблюдения показывают, что миастения может начаться в любом возрасте.
Что провоцирует / Причины Миастении у детей:
Основой происхождения миастении является аутоиммунная реакция на ацетилхолиновые рецепторы (АХР) скелетных мышц. Антитела к ацетилхолиновым рецепторам являются причиной нервно-мышечного блока.
Проявлением иммунопатологических реакций у больных миастенией считают изменения в тимусе, или вилочковой железе, (центральный орган иммунной системы). Это отмечается у большинства больных, у которых заболевание развилось в возрасте от 1 года до 17 лет. Иммунологические методы исследования позволяют определить у больных миастенией изменения структур постсинаптической мембраны.
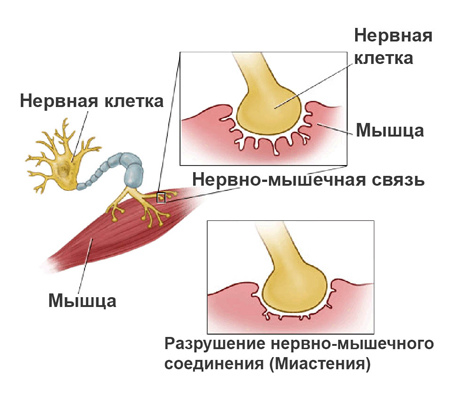
Патогенез (что происходит?) во время Миастении у детей:
У детей, рожденных от матерей с миастенией, в 10-20% случаев диагностируют миастению новорожденных, при которой миастенический синдром имеет преходящий характер. Клинические проявления включают общую мышечную гипотонию, слабый крик, затрудненное дыхание и сосание, возможно развитие птоза (опущения какого-либо органа), амимии, глазодвигательных нарушений, расстройств глотания, снижение глубоких рефлексов. Доказано, что преходящий миастенический синдром, проявляющийся у таких детей в первые дни жизни и продолжающийся в течение 1-1,5 мес., обусловлен переносом через плацентарный барьер антител к АХР от матери.
Различают 6 форм врожденной миастении с разными типами наследования, которые следует рассматривать как врожденные миастенические синдромы. Среди них выделяют:
- аутосомно-рецессивный синдром с генерализованной мышечной утомляемостью, обусловленной дефицитом ацетилхолинэстеразы концевых пластинок;
- аутосомно-доминантный синдром со слабостью и атрофией лопаточных мышц и мышц предплечья;
- аутосомно-рецессивный синдром, при котором размер синаптических пузырьков, содержащие АХР ниже нормы;
- аутосомно-рецессивный синдром, вызванный снижением количества АХР на концевой пластинке;
- аутосомно-рецессивный синдром, проявляющийся генерализованной патологической утомляемостью мышц, обусловленной сниженным содержанием синаптических пузырьков и уменьшением освобождения ацетилхолина;
- аутосомно-доминантный синдром со слабостью бульбарных и поясничных мышц, усиливающейся при мышечном напряжении и контактом с теплом.
Следует подчеркнуть, что врожденные миастенические синдромы возникают обычно у детей, матери которых не страдают миастенией, миастенические симптомы определяются при рождении.
Выделяют следующие типы расстройств миастении:
- генерализованную двух видов:
- без нарушения дыхания и сердечной деятельности;
- с нарушением дыхания и сердечной деятельности.
- локальную:
- глоточно-лицевую: без нарушения дыхания; с нарушением дыхания;
- глазную;
- скелетно-мышечную:
- без нарушения дыхания;
- с нарушением дыхания.
Симптомы Миастении у детей:
В детском возрасте чаще встречается ювенильная форма миастении. Первыми симптомами могут быть глазодвигательные нарушения: птоз, ограничение объема движений глазных яблок, двоение. Последний симптом иногда трудно выявить, так как маленькие дети не могут часто объяснить свои ощущения. Отмечаются нарушения жевательных мышц, мимической мускулатуры, расстройства глотания, дисфония, дизартрия. Часто появляется патологическая утомляемость в мышцах тазового пояса, шеи, верхних конечностей. Лицо больного ребенка может иметь безжизненное выражение лица, часто верхние веки опущены, взор неподвижный. Отмечаются усиление птоза, невнятность речи, появление носового оттенка голоса – в конце продолжительного разговора; наблюдается утомляемость при повторных активных движениях. Мышечная слабость и утомляемость обычно нарастают к вечеру.
Нарастание мышечной слабости отмечается после физических усилий. Так, появляется птоз при повторном приседании, сжатии рук в кулак, при повторных горизонтальных движениях глазных яблок.
У детей миастения чаще начинается моносимптомно, но очень быстро присоединяются другие симптомы; характерна генерализация процесса в течение первых месяцев. Течение обычно прогрессирующее, у большинства детей выявляются генерализованные формы с тяжелыми проявлениями. Локальные формы миастении у детей встречаются в 12% случаев, течение их более тяжелое, чем у взрослых.
При глоточно-лицевой и скелетно-мышечной форме быстро развиваются нарушения дыхания и сердечной деятельности.
При генерализованной форме миастении в патологический процесс вовлекаются, прежде всего, мышцы краниального отдела, шеи, конечностей, туловища. Утомляемость и слабость мышц усиливаются после физической нагрузки, к концу дня. Двигательные расстройства обусловливаются преимущественным поражением мышц отделов рук, ног, слабостью мышц шеи.
При глазной форме в клинической картине доминируют глазодвигательные расстройства: птоз, односторонний или двухсторонний, двоение, косоглазие; выраженность симптомов бывает непостоянной, усиливаясь к вечеру, уменьшаясь после отдыха, отмечается своеобразный «нистагм» за счет слабости и утомления наружных мышц глаза.
При глоточно-лицевой форме миастении слабость мимических мышц сочетается со слабостью мышц гортани, мягкого неба и языка, возможно возникновение неподвижности языка, неба. Это проявляется нарушением речи (фонации и артикуляции), глотания.
Диагностика Миастении у детей:
Диагностика миастении у детей представляет значительную трудность в связи с вариабельностью клинических симптомов и особенностями обследования ребенка.
Задача клинического обследования – выявить главный признак заболевания – патологическую утомляемость мышц. Для подтверждения диагноза используются прозериновая проба, электромиография, сцинтиграфия вилочковой железы, исследование иммунного статуса.
Прозериновая проба с оценкой силы и утомляемости пораженных мышц проводится до и спустя 30 мин после внутримышечного введения 0,05% раствора прозерина в разовой возрастной дозе. Различают:
- резко положительную прозериновую пробу, когда исчезают все миастенические симптомы;
- положительную пробу – остаются только отдельные симптомы;
- слабоположительную пробу, при которой уменьшается выраженность миастенических симптомов;
- сомнительную прозериновую пробу – степень выраженности проявлений миастении изменяется незначительно;
- отрицательную прозериновую пробу – клиническая симптоматика не изменяется после введения прозерина.
О постановке диагноза миастении можно судить, имея один из первых трех вариантов прозериновой пробы.
Электрофизиологические исследования при миастении проводятся с целью определения феномена «миастенической реакции» – прогрессирующего снижения силы мышечного сокращения при стимуляции нерва. В настоящее время у детей используют глобальную электромиографию, при которой после физической нагрузки отмечается значительное снижение амплитуды, уменьшение времени электроактивности, снижение частоты токов действия. Для уточнения характера патологии тимуса исследуют не только функциональную активность тимуса, но и проводят томографию переднего средостения, пневмомедиа-стинографию, компьютерную томографию грудной клетки. Известно, что у 8-9% больных миастенией диагностируют опухоль тимуса – тимому, характеризующуюся быстрым развитием с преимущественным поражением мышц, осуществляющих акт глотания, мимических мышц.
Наряду с оценкой иммунного статуса, делают серологический анализ на определение антител к АХР, количество которых у большинства больных повышено. При локализованных формах миастении эти показатели и электрофизиологические данные могут быть не изменены, поэтому дифференциальная диагностика локализованных форм миастении достаточно сложна. Дифференциальная диагностика необходима для исключения заболеваний, в структуре которых имеет место миастенический синдром. К ним относятся ботулизм, отравление антибиотиками из группы аминогликозидов, болезнь Иценко-Кушинга, болезнь Аддисона, гипо- и гипертиреоз, полимиозит.
Лечение Миастении у детей:
В лечение миастении используют консервативные и оперативные методы.
Основу консервативной терапии составляют антихолинэстеразные препараты (АХЭП). Используют прозерин (неостигмин), калимин (пиридостигмина бромид), оксазил. Доза АХЭП подбирается индивидуально и зависит от возраста ребенка, формы заболевания, результатов прозериновой пробы, позволяющей оценить реакцию на препарат, достигнутую степень компенсации, наличие или отсутствие побочных эффектов. При выборе АХЭП учитывается свойственная им фармакокинетика:
Прозерин при подкожном введении в дозе 1-2 мл 0,05% раствора действует уже через 15-20 мин, максимальный эффект проявляется спустя 30-40 мин после инъекции. Продолжительность действия – 2-3 ч.
Калимин при приеме внутрь вызывает эффект через 40-90 мин, который продолжается до 5-6 ч.
Оксазил начинает действовать через 45-50 мин в течение 6-8 ч.
При нарушении глотания часто применяют сочетание АХЭП: за 30 мин до еды внутримышечно вводят 1 мл 0,05% раствора прозерина, а через 1 ч после него назначают внутрь калимин, дающий более продолжительный эффект.
В случаях выраженной передозировки АХЭП может развиться холинергический криз, который проявляется симптомами сочетанной мускариновой и никотиновой интоксикации. Возникают брадикардия, миоз, фибриллярные подергивания, повышенная саливация, схваткообразная боль в животе, рвота, понос, возбуждение, нарушение дыхания (бронхоспазм, гиперкапния). В тяжелых случаях развивается тремор, судороги и наступает смерть. В младшем возрасте (до 1 года) организм более вынослив к антихолинэстеразным средствам. Поэтому родителям необходимо быть очень внимательными и следить за проявляением побочных эффектов у ребенка. В случае холинергического криза необходима немедленная госпитализация больного ребенка. Холинергический криз развивается медленно, в течение нескольких дней, для него характерно покалывание в мышцах, ощущение спазма в горле, признаки периферической сосудистой недостаточности: бледные кожные покровы, холодные конечности, мраморность кожи.
Также у больных может наблюдаться миастенический криз, при котором утяжеление состояния больного обусловлено недостаточной дозой АХЭП. В лечении миастенического криза используют прозерин или калимин в более высоких дозах.
Некоторые лекарственные препараты утяжеляют течение миастении: антибиотики (неомицин, стрептомицин, те-трациклины), d-пеницилламин, гидантоин, магнийсодержащие препараты, хинин, хинидин, клоназепам, а также миорелаксанты, полимиксин, канамицин, гентамицин, линкомицин, клиндамицин, фенитоин, карбонат лития, трициклические антидепрессанты, новопассит.
При тяжелой форме миастении назначают кортикостероидные препараты: преднизолон 1,5 мг/кг в сутки и более, ориентируясь на клиническое состояние больного.
Заслуживает внимания метод энтеросорбции, в частности с использованием полифепана. Данный метод приводит к улучшению нервно-мышечной передачи. Имеются данные об успешном применении у детей с миастенией плазмафереза как компонента комплексной терапии.
При миастении могут быть использованы иммуноглобулины для внутривенного введения (интраглобин, иммуноглобулин, пентаглобин). Их вводят в дозе 400-1000 мг/кг в сутки в течение 2-5 дней. Индивидуальная непереносимость иммуноглобулинов может проявляться головной болью, тошнотой, головокружением, рвотой, диареей, тахикардией, цианозом, одышкой, гипертермией, ознобом, повышенным потоотделением, болью в спине, миалгией и др. Перечисленные симптомы могут проявляться через 30 мин после начала инфузии и наблюдаться в течение первых суток.
Оперативное лечение миастении в детском возрасте заключается в тимэктомии (удаление вилочковой железы), которая при миастении дает положительный эффект в 70-80% случаев. Основные показания к тимэктомии:
- наличие тимомы или кисты тимуса;
- недостаточная эффективность лечения с помощью АХЭП;
- резистентность к проводимой терапии, несмотря на высокие дозы АХЭП;
- непереносимость АХЭП.
У детей оперативное лечение показано при тяжелых и средней тяжести формах заболевания. Лучшие результаты наблюдают у больных с наименьшей продолжительностью заболевания. Дети, которые были больны миастенией менее 5 лет, имеют улучшение после операции в 98% случаев, больше 5 лет – только в 71%.
После операции тимэктомии больных переводят в диспансер. Лечение продолжается сниженной дозой препаратов АХЭП, дополнительно назначают витамины группы В, витамин Е, АТФ. Длительное наблюдение за детьми с миастенией, перенесшими операцию тимэктомию, показывает, что отличные и хорошие результаты (полное выздоровление, значительное улучшение) наблюдаются у 75-80% больных.
Кортикостероиды (преднизолон и др.) назначают:
- в дооперационном периоде – при тяжелой форме миастении;
- в послеоперационном периоде – при отсутствии эффекта тимэктомии или при ухудшении состояния в ближайшем или отдаленном периоде. Существуют различные схемы кортикостероидной терапии, которые разрабатываются и назначаются индивидуально, в зависимости от тяжести протекания болезни.
В настоящее время, несмотря на достигнутые успехи в терапии, продолжается совершенствование методов лечения миастении у детей.
Профилактика Миастении у детей:
Если ребенку поставлен диагноз миастения, ему запрещены чрезмерные физические нагрузки и долгое нахождение на солнце. Питание ребенка должно содержать малокалорийные продукты. В целях профилактики необходимо принимать препараты, укрепляющие иммунитет. Во время лечения и профилактики при миастении есть ряд препаратов, которые не показаны к применению, к ним относятся: нейролептики, мочегонные, транквилизаторы, антибиотики групп фторохинолонов. Поэтому при выборе лекарственного средства стоит быть осторожными.
К каким докторам следует обращаться если у Вас Миастения у детей:
Невролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Миастении у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник

Миастения – заболевание нервно-мышечного аппарата с хроническим, рецидивирующим или прогрессирующим течением, которое относится к классу разнородных по клиническим проявлениям аутоиммунных процессов. Патологическая выработка аутоантител происходит в результате нарушения функций собственной иммунной системы в целом или ее отдельных компонентов, что приводит к разрушению органов и тканей организма. Миастенический синдром проявляется целым комплексом клинических признаков: опущением нижнего века, гнусавостью голоса, дисфонией, дисфагией и проблемами с жеванием. Нарушение нервно-мышечной передачи приводит к слабости поперечно-полосатых мышц глаз, лица, шеи. Подобные процессы и определяют характерную для миастении симптоматику.
Термин «миастения» в переводе с древнегреческого языка означает «бессилие или слабость мышц». Это классическая аутоиммунная патология, в основе которой лежит самоуничтожение клеток организма. Обычная реакция иммунитета изменяет направленность с чужеродных клеток на свои собственные.
Впервые недуг был описан еще в 16 веке. В настоящее время миастения встречается у 6 человек на каждые 100 тысяч. Женщины страдают патологией намного чаще мужчин. Пик заболеваемости приходится на лиц в возрасте 20-40 лет. Известны также врожденные формы миастении. Данная болезнь регистрируется не только у людей, но и у кошек, собак.
Мышечная слабость может быть самостоятельной нозологией — миастенией, или проявлением других психосоматических болезней — миастеническим синдромом. Но независимо от основной клинической формы симптомы патологии динамичны и лабильны. Они усиливаются при двигательной активности или эмоциональном напряжении, особенно в жаркое время года. После отдыха происходит быстрое восстановление сил. Миастения может длительно протекать у больного. При этом он сам даже не подозревает об имеющемся недуге. Рано или поздно прогрессирующая болезнь все равно заявит о себе.
Лечение миастении направлено на восстановление нервно-мышечной передачи. Поскольку в основе недуга лежит аутоиммунный процесс, больным назначают гормональные препараты.
Этиология и патогенез

В настоящее время этиопатогенетические факторы миастенического синдрома до конца не определены.
Возможные причины миастении:
- Наследственная предрасположенность — известны семейные случаи заболевания. Врожденная форма миастении обусловлена генной мутацией, которая нарушает нормальную работу мионевральных синапсов и препятствует процессу взаимодействия нерва с мышцей.
- Опухоль или доброкачественная гиперплазия тимуса — тимомегалия.
- Органическое поражение нервной системы .
- Системные заболевания — васкулиты, дерматомиозит, системная красная волчанка.
- Доброкачественные и злокачественные новообразования внутренних органов.
- Гипертиреоз — усиление функции щитовидной железы.
- Сонная болезнь.
При миастении нарушается взаимосвязь между нервными и мышечными тканями. Провоцирующими факторами развития патологии являются: стрессы, инфекции, иммунодефицит, травмы, длительный прием нейролептиков или транквилизаторов, хирургические вмешательства. Именно они запускают сложный аутоиммунный процесс, при котором в организме образуются антитела к собственным клеткам организма — ацетилхолиновым рецепторам.
Патогенетические звенья синдрома:
- выработка аутоантител к рецепторам ацетилхолина;
- поражение нейромышечного синапса;
- разрушение постсинаптической мембраны;
- нарушение синтеза, обмена и выброса ацетилхолина — особого химического вещества, обеспечивающего передачу нервного импульса от двигательного нерва к мышце;
- затруднение нервно-мышечной проводимости – недостаточное поступление импульса к мышце;
- сложности с выполнением движений;
- полная обездвиженность мышц.

В настоящее время ученые-медики заинтересовались миастенией ввиду высокой частоты ее появления среди детей и молодых людей. У данной категории лиц болезнь часто заканчивается инвалидизацией.
Симптоматика

Клинические проявления патологии зависят от того, какие группы мышц вовлечены в патологический процесс. Выраженность симптомов изменяется в течение дня: усиливается после длительного физического перенапряжения и уменьшается после кратковременного отдыха. Больные после пробуждения чувствуют себя абсолютно здоровыми и бодрыми, но спустя буквально пару часов эти ощущения бесследно исчезают, сменяясь недомоганием и слабостью.
- Глазная форма патологии характеризуется поражением глазодвигательной мышцы, круговой мышцы глаза и мышцы, поднимающей верхнее веко. У больных при этом двоится в глазах, возникают сложности с фокусировкой взгляда и движением глазных яблок, развивается косоглазие, становится невозможно перевести взгляд с дальнего предмета на ближний. Односторонний птоз — патогномоничный симптом миастении. Веко сильно опускается к вечеру. Утром птоз может быть незаметным.
-
 При поражении мышц, отвечающих за речь, возникают трудности со звукопроизношением. У больных изменяется голос. Он становится глухим и гнусавым, осипшим и охрипшим, как бы «затухает» при разговоре, становясь совсем беззвучным. У окружающих появляется ощущение, что человек говорит, зажав нос. Сам процесс общения становится очень тяжелым для больного. Даже короткая беседа быстро утомляет его. Чтобы восстановиться полностью, им требуется несколько часов. Эту форму называют бульбарной.
При поражении мышц, отвечающих за речь, возникают трудности со звукопроизношением. У больных изменяется голос. Он становится глухим и гнусавым, осипшим и охрипшим, как бы «затухает» при разговоре, становясь совсем беззвучным. У окружающих появляется ощущение, что человек говорит, зажав нос. Сам процесс общения становится очень тяжелым для больного. Даже короткая беседа быстро утомляет его. Чтобы восстановиться полностью, им требуется несколько часов. Эту форму называют бульбарной. - Слабость жевательных мышц нарушает процесс приема пищи. Особенно это касается пережевывания твердых продуктов питания. К ранним симптомам патологии относится нарушение глотания и отказ от еды. Больные обычно едят во время максимального действия лекарственных препаратов. В утренние часы их самочувствие намного лучше, чем в вечерние, поэтому прием пищи у них запланирован на утро.
- При вовлечении в процесс мышечных волокон глотки состояние больных максимально ухудшается. Даже прием жидкой пищи затрудняется. Больные поперхиваются, когда пьют воду. Жидкость попадает в респираторный тракт, что может привести к аспирации.
-
 Генерализованная форма является самой опасной и характеризуется вовлечением в процесс мышц туловища и конечностей. У больных возникает слабость мышц глаз, шеи, рук и ног. Они с трудом удерживают голову. При поражении мимических мышц лицо приобретает характерные черты: появляется своеобразная поперечная улыбка, на лбу – глубокие морщины. Больным довольно сложно выразить свои эмоции: они с трудом хмурятся и улыбаются. Пациенты тяжело поднимаются по лестнице и удерживают предметы, быстро утомляются при расчесывании и обычной ходьбе, не могут поднять руки вверх или встать со стула. Появляется шаркающая походка. Постепенно больные теряют способность к самообслуживанию. При распространении процесса на дыхательную мускулатуру ситуация значительно ухудшается. При отсутствии своевременной и адекватной медицинской помощи развивается острая гипоксия, наступает смерть.
Генерализованная форма является самой опасной и характеризуется вовлечением в процесс мышц туловища и конечностей. У больных возникает слабость мышц глаз, шеи, рук и ног. Они с трудом удерживают голову. При поражении мимических мышц лицо приобретает характерные черты: появляется своеобразная поперечная улыбка, на лбу – глубокие морщины. Больным довольно сложно выразить свои эмоции: они с трудом хмурятся и улыбаются. Пациенты тяжело поднимаются по лестнице и удерживают предметы, быстро утомляются при расчесывании и обычной ходьбе, не могут поднять руки вверх или встать со стула. Появляется шаркающая походка. Постепенно больные теряют способность к самообслуживанию. При распространении процесса на дыхательную мускулатуру ситуация значительно ухудшается. При отсутствии своевременной и адекватной медицинской помощи развивается острая гипоксия, наступает смерть.

Миастения имеет прогрессирующее или хроническое течение с периодами ремиссии и обострения. Обострения возникают эпизодически, бывают длительными или кратковременными.
Особые формы миастении:
- Миастенический эпизод отличается быстрым и полным исчезновением симптомов без каких-либо остаточных явлений.
- При развитии миастенического состояния обострение длится долго и проявляется всеми симптомами, которые обычно не прогрессируют. При этом ремиссии короткие и редкие.
- Под воздействием эндогенных или экзогенных причинных факторов заболевание прогрессирует, а степень и тяжесть симптомов нарастает. Так возникает миастенический криз. Больные жалуются на двоение в глазах, приступообразно возникающую мышечную слабость, изменение голоса, трудности с дыханием и глотанием, гиперсаливацию и тахикардию. При этом лицо багровеет, давление достигает 200 мм рт. ст., дыхание становится шумным и свистящим. Уставшие мышцы полностью перестают слушаться. В итоге может наступить полный паралич без потери чувствительности. Пациенты теряют сознание, дыхание останавливается. В отличие от паралича при миастении функции мышц восстанавливаются после отдыха. Спустя пару часов признаки синдрома начинают нарастать вновь.
Миастения у детей

Миастения у детей бывает 4 видов: врожденная, миастения новорожденных, ранняя детская форма патологии, юношеская миастения.
- Врожденная форма диагностируется внутриутробно при проведении профилактического УЗИ. Движения плода неактивны. Возможна его гибель из-за нарушения дыхания.
- У новорожденных патология обнаруживается сразу после рождения. Миастения развивается у детей в процессе эмбриогенеза. Она передается по наследству от больных матерей. Заболевание проявляется поверхностным дыханием, отказом от груди, частым поперхиванием, неподвижным взглядом. Больные дети очень слабы и малоподвижны. У младенцев атрофированы дыхательные мышцы, поэтому они не могут самостоятельно дышать. Новорожденные с врожденной формой миастении часто погибают сразу после появления на свет.
- Ранняя детская миастения поражает детей 2-3 лет. У них нарушается зрение, появляется птоз, глаза начинают косить. Больные малыши плохо передвигаются и постоянно просятся на руки. Они часто прикрывают веки, падают в процессе слишком быстрой ходьбы или при беге.
- Юношеская миастения обнаруживается у подростков. Они жалуются на быструю утомляемость и зрительные расстройства. Школьники часто роняют портфель, поскольку не могут долго держать его в руке. У некоторых даже не получается крутить педали велосипеда.
Диагностические мероприятия
Диагностику миастении начинают с осмотра больного и выяснения истории болезни. Затем оценивают состояние мышц и переходят к основным диагностическим методикам.
Невропатологи просят пациентов выполнить следующие упражнения:
- Быстро открыть и закрыть рот.
- Простоять с вытянутыми руками несколько минут.
- Глубоко присесть 20 раз.
- Делать взмахи руками и ногами.
- Быстро сжимать и разжимать кисти.
Эти упражнения больной с миастенией либо не сделает, либо выполнит очень медленно, по сравнению со здоровым людьми. Работа кистями рук у больного вызывает опущение век. Нарастание мышечной слабости при повторении одних и тех же движений — ведущий симптом миастении, выявляемый при данных функциональных пробах.

Основные диагностические процедуры:
- Проба с прозерином помогает неврологам поставить диагноз. Поскольку это вещество обладает очень мощным действием, его используют только для диагностики. В качестве лекарственного средства его применение недопустимо. Прозерин блокирует фермент, расщепляющий ацетилхолин, тем самым увеличивая количество медиатора. Лекарство в данном случае предназначено для подкожного введения. После инъекции ждут 30-40 минут, а затем определяют реакцию организма. Улучшение общего состояния больного свидетельствует в пользу миастении.
- Электромиография позволяет зарегистрировать электрическую мышечную активность. С помощью полученных данных обнаруживают нарушение нервно-мышечной проводимости.
- Электронейрография проводится, если вышеперечисленные методы не дают однозначных результатов. Методика позволяет оценить скорость передачи нервных импульсов к мышечным волокнам.
- Серологический анализ на аутоантитела позволяет подтвердить или опровергнуть предполагаемый диагноз.
- Анализ крови на биохимическое показатели проводится по показаниям.
- КТ или МРТ органов средостения позволяет выявить изменения в тимусе, которые часто становятся причиной миастении.
- Генетический скрининг предназначен для выявления врожденной формы миастении.
Видео: ЭНМГ в диагностике миастении
Лечение
Чтобы справиться с миастенией, необходимо увеличить количество ацетилхолина в синапсах. Сделать это довольно сложно. Все терапевтические мероприятия направлены на подавление разрушения этого медиатора.
- Больным назначают антихолинэстеразные средства – «Физостигмин», «Галантамин», «Калимин». Эти препараты позволяют компенсировать расстройства нервно-мышечной проводимости.
-
 Прогрессирующая форма патологии требует использования препаратов, угнетающих иммунный ответ. Больным назначают глюкокортикостероиды «Преднизолон» и классические иммунодепрессанты «Циклоспорин», «Азатиоприн». Эти средства подавляют аутоиммунный процесс и снижают количество иммунных клеток.
Прогрессирующая форма патологии требует использования препаратов, угнетающих иммунный ответ. Больным назначают глюкокортикостероиды «Преднизолон» и классические иммунодепрессанты «Циклоспорин», «Азатиоприн». Эти средства подавляют аутоиммунный процесс и снижают количество иммунных клеток. - Дополнительно назначают симптоматические средства – «Спиронолактон», «Ацесоль», «Эфедрин».
- В случае развития миастенического криза больным вводят внутривенно «Прозерин».
- Препараты калия стимулируют проведение нервного импульса и сократительную способность мышц – «Панангин», «Аспаркам».
- Антиоксиданты улучшают обменные процессы в организме – «Актовегин», «Церебролизин».
- Внутривенно вводят иммуноглобулин для поддержания нормальной работы иммунной системы на оптимальном уровне.
- Пациентам 70-летнего возраста удаляют вилочковую железу — проводят тимэктомию. Эта операция показана всем больным при обнаружении в тимусе новообразования.
- Рентгенотерапия благодаря воздействию лучевой энергии угнетает аутоиммунный процесс.
- Санаторно-курортное лечение показано всем больным во время ремиссии.
Миастенический криз лечат в условиях реанимации с помощью ИВЛ и плазмафереза. Экстракорпоральная гемокоррекция позволяет очистить кровь от антител. Больным проводят криофорез, каскадную плазменную фильтрацию, иммунофармакотерапию. С помощью данных процедур можно добиться стойкой ремиссии, которая сохраняется в течение года.
Рекомендации специалистов, которые должен соблюдать каждый больной с миастенией:
- избегать прямых солнечных лучей,
- исключить чрезмерные физические нагрузки,
- не принимать без назначения лечащего врача антибиотики, диуретики, седативные средства, магнийсодержащие препараты,
- употреблять продукты, богатые калием — картофель, изюм, курагу,
- не подвергаться стрессам.
Чтобы прогноз патологии был максимально благоприятным, все пациенты должны находиться на диспансерном учете у невролога, принимать назначенные препараты и строго соблюдать все врачебные рекомендации. Это поможет долгое время сохранять трудоспособность и удовлетворительное самочувствие.
Миастения — неизлечимая болезнь, требующая приема препаратов в течение всей жизни, с помощью которых каждый больной может добиться устойчивой ремиссии.
Профилактика и прогноз
Поскольку этиология и патогенез миастении точно не определены учеными, эффективных профилактических мероприятий в настоящее время не существует. Известно, что провоцирующими факторами являются травмы, эмоциональные и физические нагрузки, инфекция. Чтобы предупредить развитие миастенического синдрома, необходимо защищать организм от их воздействия.

Все пациенты с диагнозом миастения должны находиться под наблюдением и контролем врача-невролога. Кроме этого, следует регулярно измерять показатели общего состояния организма — глюкозу крови, давление. Это позволит не допустить развития сопутствующих соматических патологий. Больные должны не пропускать прием препаратов, прописанных доктором, и соблюдать все врачебные рекомендации.
Миастения – тяжелое заболевание с высокой летальностью. Полноценная диагностика и своевременное лечение позволяют добиться стойкой ремиссии, а некоторых случаях – даже выздоровления. Заболевание требует тщательного наблюдения и лечения.
Прогноз патологии зависит от формы, общего состояния больного, эффективности проводимой терапии. Лучше всего поддается лечению глазная форма миастении, а сложнее – генерализованная. Строгое соблюдение врачебных предписаний делает прогноз заболевания сравнительно благоприятным.
