Межпозвоночная грыжа поясничного отдела код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Межпозвоночная грыжа поясничного отдела.

Межпозвоночная грыжа поясничного отдела
Описание
Межпозвоночная грыжа поясничного отдела. Выпячивание межпозвонкового диска за пределы тел позвонков в поясничном отделе позвоночного столба. Клинически манифестирует люмбалгией и позвоночным синдромом. Осложняется дискогенной радикулопатией и миелопатией. Диагностируется преимущественно по данным МРТ позвоночника. Лечение может быть консервативным (противовоспалительные средства, миорелаксанты, вытяжение, мануальная терапия, физиотерапия, ЛФК, массаж) и хирургическим (лазерная вапоризация, электротермальная терапия, микродискэктомия, дискэктомия, установка B-Twin-импланта).
Дополнительные факты
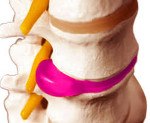
Межпозвоночная грыжа поясничного отдела выступает серьезным осложнением остеохондроза позвоночника. Ее формирование может быть обусловлено как пониженной двигательной активностью, так и чрезмерными нагрузками на позвоночный столб. Наиболее часто грыжа локализуется в дисках, расположенных между последними 2-мя поясничными позвонками (L4 и L5) или между последним поясничным позвонком (L5) и первым крестцовым (S1). В отдельных случаях наблюдается поражение дисков между 3-м и 4-м поясничными позвонками (L3 и L4), крайне редко — в верхних дисках поясничного отдела.
Заболеванию подвержены люди в возрастной категории 30-50 лет, чаще мужчины. Межпозвоночная грыжа поясничного отдела может манифестировать яркой клинической картиной на ранних стадиях, а может иметь длительное субклиническое течение вплоть до развития осложнений. Распространенность, трудоспособный возраст пациентов, вероятность инвалидизируюших осложнений ставят поясничную грыжу в ряд актуальных проблем современной вертебрологии, неврологии и ортопедии.
Межпозвоночная грыжа поясничного отдела
Причины
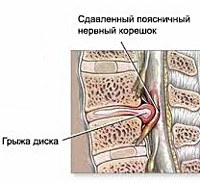
Межпозвоночная грыжа поясничного отдела формируется вследствие происходящих в межпозвонковом диске дегенеративных изменений, причиной которых являются локальные дисметаболические нарушения. Расстройство трофики диска сопровождается понижением его гидрофильности и эластичности. В таких условиях травма или неадекватная нагрузка на позвоночник приводят к образованию трещин или надрывов межпозвонкового диска, в результате чего он выпячивается за пределы тел позвонков, между которыми находится. Образуется протрузия диска. Дальнейшее развитие заболевания приводит к разрыву фиброзного кольца диска с выпадением пульпозного ядра. Формируется экструзия диска. Зачастую она становится причиной таких осложнений поясничной грыжи, как компрессия спинномозгового корешка и сдавление спинного мозга. В первом случае развивается корешковый синдром (радикулит), во втором — компрессионная миелопатия.
Среди причин нарушения трофики межпозвонкового диска наиболее распространенными являются недостаточная двигательная активность и неправильное распределение нагрузки на позвоночный столб. Последнее может быть обусловлено аномалиями развития позвоночника, приобретенным искривлением позвоночника (чрезмерным поясничным лордозом, сколиозом), статической или динамической нагрузкой в неудобной позе, подъемом тяжестей, перекосом таза (например, вследствие дисплазии тазобедренного сустава), ожирением. К основным этиофакторам поясничной грыжи относят также перенесенные травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника, подвывих позвонка), дисметаболические процессы в организме, различные заболевания позвоночника (болезнь Бехтерева и другие спондилоартриты, спондилоартроз, болезнь Кальве, туберкулез позвоночника и тд ).
Симптомы
В своем клиническом развитии межпозвоночная грыжа поясничного отдела обычно проходит несколько стадий. Однако у ряда пациентов отмечается длительное латентное течение, и манифестация грыжи происходит только на стадии возникновения осложнений. Основными клиническими синдромами выступают болевой и позвоночный.
Болевой синдром в начале заболевания имеет непостоянный характер. Возникает преимущественно при физической нагрузке на поясницу (наклоны, подъем тяжести, работа в позе наклона, длительное сидение или стояние, резкое движение). Боль локализуется в пояснице (люмбалгия), имеет тупой характер, постепенно исчезает в удобном горизонтальном положении. Со временем интенсивность болевого синдрома нарастает, люмбалгия становится постоянной и ноющей, разгрузка позвоночника в горизонтальном положении приносит пациентам лишь частичное облегчение. Присоединяется позвоночный синдром, возникает ограничение двигательной активности.
Позвоночный синдром обусловлен рефлекторными мышечно-тоническими изменениями, возникающими в ответ на хроническую болевую импульсацию. Паравертебральные мышцы приходят в состояние постоянного тонического сокращения, что еще более усугубляет болевой синдром. Мышечный гипертонус, как правило, выражен неравномерно, вследствие чего происходит перекос туловища, создающий условия для развития сколиоза. Уменьшается объем движений в поясничном отделе позвоночника. Пациенты не способны до конца разогнуть спину, наклониться, поднять ногу. Наблюдаются затруднения при ходьбе, при необходимости встать из положения сидя или сесть.
Дискогенная миелопатия наблюдается, когда поясничная грыжа начинает сдавливать вещество спинного мозга. Вначале ее симптомы затрагивают только пораженную сторону, но в последующем могут приобретать двусторонний характер. Болевой синдром теряет свою интенсивность. На первый план выходит моторный и сенсорный неврологический дефицит. Развивается периферический вялый парез нижней конечности с выпадением сухожильных рефлексов. Присоединяются тазовые расстройства. Вследствие сенсорных нарушений наблюдается сенситивная атаксия.
Слабость мышц (парез).
Диагностика
Заподозрить образование поясничной грыжи в начальных стадиях затруднительно, поскольку ее клиническая картина сходна с симптомами неосложненного остеохондроза и дебютом других патологических процессов (поясничного спондилеза, поясничного спондилоартроза, люмбализации, сакрализации и пр. ). Сами пациенты зачастую обращаются к неврологу, ортопеду или вертебрологу только на стадии корешкового синдрома.
В случае поясничной грыжи рентгенография позвоночника имеет лишь вспомогательное значение, поскольку не позволяет «увидеть» мягкотканные образования. Она может выявить признаки остеохондроза, уменьшение межпозвонкового расстояния, наличие деформации позвоночника. Визуализировать поясничную грыжу можно при помощи КТ или МРТ позвоночника. Томография также позволяет определить наличие и степень спинальной компрессии, что имеет основополагающее значение для выбора лечебной тактики.
Лечение
На ранних стадиях, до развития осложнений, и даже при наличии корешкового синдрома возможно консервативное лечение поясничной грыжи. Симптомы дискогенной миелопатии являются поводом для решения вопроса о неотложном хирургическом вмешательстве, поскольку, чем дольше они существуют, тем более необратим развивающийся неврологический дефицит. Малоинвазивные способы оперативного лечения грыж межпозвоночных дисков применяются на более ранних стадиях, до развития спинальной компрессии. Однако они могут давать некоторые осложнения (инфицирование, кровотечение).
Консервативная терапия поясничной грыжи носит комплексный характер. Медикаментозная составляющая включает противовоспалительные (кеторолак, мелоксикам, диклофенак, нимесулид), миорелаксирующие (толперизона гидрохлорид, тизанидин), метаболические (витамины гр. В) фармпрепараты. Для купирования интенсивного болевого синдрома назначаются паравертебральные блокады. Наряду с этим используются методы мануальной терапии или вытяжение позвоночника, позволяющие скорректировать анатомическое расположение структур поясничного отдела и увеличить расстояние между поясничными позвонками. Применение постизометрической релаксации, рефлексотерапии и физиотерапии (УВЧ, фонофорез, лекарственный электрофорез) направлены на снятие болевого и тонического синдромов.
Первостепенное значение в лечении поясничной грыжи имеет индивидуально подобранная лечебная физкультура. Покой необходим пациенту лишь в период купирования болевого синдрома. После того, как воспалительные явления идут на убыль, необходимо приступать к специальным гимнастическим упражнениям, со временем позволяющим нарастить мышечный каркас, удерживающий структуры позвоночного столба в нормальном положении. Кроме того, физические упражнения (особенно в сочетании с массажем) способствуют улучшению трофики. Таким образом, правильно подобранный при помощи врача ЛФК или реабилитолога комплекс гимнастики с постепенным наращиванием нагрузки препятствует дальнейшему пролабированию грыжи. Следует сказать, что для предупреждения возникновения новых проблем с позвоночником пациенту необходимо будет выполнять специальную гимнастику весь последующий период жизни.
Хирургическое лечение поясничных грыж большого размера носит радикальный характер: производится дискэктомия или микродискэктомия. При меньшем размере грыжи (не более 0,6 мм) возможна эндоскопическая микродискэктомия. После удаления грыжи для поддержания межпозвонкового расстояния и стабилизации позвоночника может проводиться установка B-Twin-имплантата. На начальных этапах формирования поясничной грыжи для увеличения прочности диска и предупреждения его дальнейшей протрузии могут применяться внутридисковая электротермальная терапия и пункционная лазерная вапоризация.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Грыжа межпозвонкового диска поясничного отдела позвоночника — выпячивание или выпадение фрагментов межпозвонкового диска поясничного отдела в позвоночный канал, возникающее в результате остеохондроза позвоночника, травмы и приводящее к сдавлению нервных структур.
Код по международной классификации болезней МКБ-10:
- M51 Поражение межпозвоночных дисков других отделов
Частота. Грыжи дисков пояснично — крестцового отдела позвоночника — 300 на 100 000 населения. Преобладающий возраст — 30–50 лет. Преобладающий пол — мужской.
Локализация • Наиболее часто возникают грыжи двух последних межпозвонковых дисков: LV–SI (более распространённая локализация) и LIV–LV • Более редко наблюдают грыжи LIII–LIV и ещё реже (в основном при тяжёлой травме) — верхних поясничных дисков.
Классификация • По степени проникновения в позвоночный канал •• Протрузия диска (выпячивание) •• Пролапс (выпадение, прорыв пульпозного ядра через фиброзное кольцо) • По расположению во фронтальной плоскости: срединная, латеральная, парамедианная грыжи.
Причины
Патогенез и патоморфология
• См. Остеохондроз позвоночника.
• Передняя продольная связка значительно прочнее, чем задняя, поэтому выпадение грыжи происходит в направлении позвоночного канала. В поясничном отделе задняя продольная связка наиболее прочна в своей центральной части, поэтому диск обычно выпячивается в боковом направлении.
• Факторы компрессии, способные сдавливать нервные структуры (чаще всего — спинномозговые корешки) •• Проявления остеохондроза ••• Грыжи межпозвонковых дисков: выбухание студенистого ядра через места частичного разрыва волокон или образовавшееся отверстие в фиброзном кольце. Выпавшие фрагменты могут как сохранять связь с веществом диска, так и отделяться полностью (секвестрированные фрагменты, обычно выпадающие под заднюю продольную связку или сквозь неё) ••• Помимо грыжи (или совместно с ней) сдавление могут вызывать: разрастание костной ткани (остеофиты), гипертрофия жёлтой связки, расширение эпидуральных вен, склерозирование эпидуральной клетчатки, образование спаек, сужение межпозвонковых промежутков •• Сопутствующие врождённые аномалии (пороки развития позвоночника) — любой из вышеперечисленных факторов даже в минимальной степени выраженности вызывает сдавление корешка.
• Факторы, провоцирующие образование грыжи: постоянная микротравматизация диска (чрезмерные или частые сгибание и разгибание позвоночника, вибрация), реже — острая тяжёлая травма позвоночника.
• Сдавление спинномозгового корешка вызывает его ишемию, нарушение проводимости, в результате чего развиваются клинические проявления.
Симптомы (признаки)
Клиническая картина
• Динамика клинических проявлений — на начальных этапах пациенты жалуются только на боль в пояснице, вертебральный и корешковый синдромы появляются позднее (стаж боли в пояснице несколько лет), морфологически им соответствует компрессия корешка, формирование грыжи диска.
• Боль в поясничной области (люмбалгия) — непостоянная, тупого, ноющего характера •• Выраженность боли постепенно нарастает •• Вероятные причины — растяжение задней продольной связки (в отличие от диска содержит болевые рецепторы), напряжение мышц, связочного аппарата •• Боль усиливается при движении, мышечном напряжении, подъёме тяжестей, кашле и чихании •• Характерны повторные обострения на протяжении нескольких лет.
• Вертебральный синдром •• Ограничение подвижности поясничного отдела позвоночника •• Напряжение паравертебральных мышц (возникает практически во всех случаях) вызывает болевые ощущения и препятствует полному выпрямлению спины •• Сглаживание поясничного лордоза (иногда переход его в кифоз) •• Болезненность при пальпации межостистых промежутков и паравертебральных мышц. Симптом звонка (при постукивании по межостистому промежутку, соответствующему локализации грыжи, появляется простреливающая боль в ноге) •• Изменение осанки с целью уменьшения боли ••• Сколиоз, открытый в больную сторону, — при парамедианной и срединной грыже (для уменьшения натяжения задней продольной связки) ••• Сколиоз, открытый в противоположную сторону, — при латеральной грыже (для уменьшения сдавления корешка) •• Вегетативные проявления: потливость, мраморность кожи.
• Корешковый синдром (радикулопатия) •• Боль — распространяется на ягодицу и далее по передней, задней или задненаружной поверхности бедра и голени (ишиалгия), возникает в зоне иннервации одного или нескольких корешков. Характер боли — стреляющий и ноющий •• Более половины больных связывают появление этой боли с конкретной травмой — падением, резким наклоном или поворотом туловища, подъёмом тяжести •• Изменения в зоне иннервации данного корешка ••• В мышцах, иннервируемых поражённым корешком, развиваются слабость, гипотония, атрофия; возможны фасцикуляции ••• В соответствующем дерматоме возникают парестезии и онемение ••• Снижение или выпадение проприоцептивных рефлексов •• Симптом кашлевого толчка — появление простреливающей боли или резкое её усиление в зоне иннервации сдавленного корешка при натуживании, кашле, чихании.
• Симптом Ласега — появление боли в пояснице и в дерматоме поражённого корешка (возможно также чувство онемения, ползания мурашек) при поднятии выпрямленной ноги у лежащего на спине пациента •• Боль исчезает (или ослабевает) при сгибании ноги в коленном суставе и усиливается при тыльном сгибании стопы •• У здорового человека ногу можно поднять почти до 90° без болевых ощущений, при патологии боль возникает даже при незначительном подъёме ноги.
• Острая компрессия корешков при патологии конского хвоста или спинного мозга •• Этиология — обычно срединная грыжа больших размеров •• Непосредственная причина — значительное физическое усилие, большая нагрузка на позвоночник (в т.ч. при мануальной терапии) •• Признаки — нижний вялый парапарез, нарушения чувствительности в аногенитальной области и функций тазовых органов (в первую очередь — задержка мочи).
• Синдром каудогенной перемежающейся хромоты — боль в ногах при ходьбе (вследствие преходящего сдавления конского хвоста), вынуждающая больного останавливаться.
Диагностика
Специальные методы исследования • Поясничная пункция — иногда умеренное повышение содержания белка. При полной блокаде субарахноидального пространства уровень белка в ликворе может резко повышаться; положительны ликвородинамические пробы (пробы на проходимость субарахноидального пространства) • Рентгенография позвоночника — признаки остеохондроза (уменьшение высоты диска, остеофиты) и сопутствующих пороков развития • МРТ • Миелография (рентгенография спинного мозга после введения контрастного вещества в субарахноидальное пространство) иногда в сочетании с последующей КТ позволяет диагностировать грыжу диска и стеноз позвоночного канала • КТ с высоким разрешением (МРТ и миелография предпочтительнее) • Электромиография позволяет дифференцировать сдавление корешка от периферической невропатии.
Дифференциальный диагноз • Туберкулёзный спондилит • Болезнь Бехтерева • Опухоли позвоночника и спинного мозга • Метастазы опухолей в позвоночник • Спондилолистез • Синдром Лериша • Нарушение кровообращения в дополнительной спинномозговой артерии Депрож–Готтерона • Метаболические спондилопатии • Диабетическая невропатия.
Лечение
ЛЕЧЕНИЕ. Основной метод — консервативная терапия
Консервативная терапия • Тракционное лечение (вытяжение поясничного отдела позвоночника) • Эпидуральные блокады смесью растворов местного анестетика (обычно новокаина или лидокаина) и ГК (дексаметазон или гидрокортизон) • НПВС, анальгетики, сосудистые препараты, витаминотерапия • Массаж, физиотерапия, акупунктура • После купирования острой фазы — ЛФК для повышения мышечной силы.
Оперативное лечение
• Показания к операции •• Неэффективность адекватного консервативного лечения при наличии признаков стабильной компрессии корешка (особенно при появлении мышечной слабости) •• Неотложное хирургическое вмешательство — при сдавлении корешков конского хвоста.
• Суть операции — декомпрессия, высвобождение спинномозгового корешка от сдавления.
• Типы операций •• Лигаментэктомия (иссечение участка жёлтой связки с сохранностью дужек позвонков), удаление грыжи и кюретаж диска (выскабливание, механическое удаление) •• Ламинэктомия (удаление дужки и остистого отростка позвонка с сохранением суставных отростков) без кюретажа диска — наружная декомпрессия •• Лапароскопическая дискэктомия (доступ со стороны брюшной полости, передний) ••• Вскрытие диска, удаление его: механическое, лазерное выпаривание ••• Показано только при протрузии диска •• Микроскопическая ламинэктомия с последующим удалением грыжевого материала •• Чрескожный доступ (прокол троакаром сбоку через мышцы с вхождением в диск; далее различные варианты удаления вещества диска) •• Хемонуклеолизис — лизис грыжевого материала путём введения в поражённый диск фермента химопапаина. Показан только при протрузиях диска, сохранении его целостности.
Осложнения возникают редко • Гипермобильность, синдром ламинэктомированного позвоночника — после ламинэктомии нескольких позвонков • Повторное образование грыжи (вследствие неадекватного кюретажа диска, последующего дегенеративного процесса).
Прогноз благоприятный. Операция, выполненная по соответствующим показаниям, приводит к выздоровлению или резкому улучшению примерно в 70% случаев.
Синонимы • Грыжа пульпозного ядра • Пролапс межпозвонкового диска • Синдром межпозвонкового диска
МКБ-10. M51 Поражения межпозвоночных дисков других отделов
Источник
