Метод доктора ткаченко миофасциальный синдром


Миофасциальный синдром (МФС) — неврологическая патология, характеризующаяся непроизвольным сокращением мышц и интенсивной болью, ухудшающей общее самочувствие пациента. Участок гипертонуса в мышцах представляет собой локальное и болезненное уплотнение. Это триггерные точки, располагающиеся на пути прохождения двигательного нерва, обеспечивающего сократительную активность мышц.
В ответ на воздействие негативных эндогенных и экзогенных факторов рефлекторно возникает боль в напряженных мышцах и фасциях. Она внезапная, резкая, мучительная. Справиться с ней очень сложно. Некоторые больные не придают особого значения умеренной боли и считают ее появление естественным, пока интенсивность болезненных ощущений не достигнет максимума.

Миофасциальный болевой синдром поражает различные группы мышц, расположенные на шее, плечах, грудной клетке, спине, конечностях, животе. Больные, стараясь облегчить свое состояние и уменьшить выраженность боли, занимают вынужденное положение и заметно ограничивают свою подвижность. Невоспалительные изменения в суставах и внутренних органах, возникающие при МФС, обусловлены гипертонусом соответствующих мышечных волокон. При прогрессировании патологии поражаются новые группы мышц, течение недуга усугубляется, прогноз на лечение ухудшается. У больных нарушается работоспособность, и снижается качество жизни. Им срочно требуется квалифицированная медицинская помощь.

В официальной медицине согласно МКБ 10 синдром является заболеванием, поражающим мягкие ткани, которые окружают суставы. Миофасциальный синдром может протекать в острой, подострой или хронической форме.
- Интенсивная локальная или иррадиирующая боль характеризует острую форму патологии.
- Болезненные ощущения, возникающие при движении — признак подострой формы.
- Если дискомфортные ощущения сохраняются в триггерных зонах, а боль возникает только под воздействием провоцирующих факторов, говорят о хронизации процесса.
Миофасциальные боли не купируются приемом анальгетиков. Больным не следует рассчитывать на самопроизвольное восстановление и затягивать с посещением специалиста. Без соответствующего лечения хронический мышечный спазм приведет к тяжелым патологическим изменениям, избавиться от которых поможет только хирург.
Этиология и патогенез
Этиология МФС обусловлена врожденными и приобретенными аномалиями. Основная причина патологии — статическое перенапряжение мышцы или ее длительное нахождение в нефизиологичном положении.

Патологии, провоцирующие возникновение синдрома:
- Разница в длине нижних конечностей и неравномерное распределение физической нагрузки на разные группы мышц.
- При искривлении позвоночника раздражаются близлежащие нервы, что заканчивается спазмом мышц спины. Причинами миофасциальные боли являются сколиоз, кифоз, лордоз и их сочетания.
- При воспалении внутренних органов и деструкции суставов компенсаторно создается мышечный корсет, защищающий пораженный орган и обеспечивающий неподвижность поврежденной или больной части тела. При артритах и артрозах триггерная точка расположена в мышцах, окружающих воспаленный сустав.
- При остеохондрозе шейного отдела возникает паравертебральная боль, иррадиирующая в затылок, ключично-лопаточное сочленение, руки. Поражение поясничного отдела проявляется острой болью по ходу седалищного нерва.
- Растяжения мышц и ушибы также сопровождаются образованием триггерных точек после физической нагрузки.
- Общая или локальная гипотермия приводит к развитию МФС. Причиной лицевой формы патологии является сильный ветер в лицо или сквозняк. У больных спазм мышц не позволяет открыть рот и вызывает боль во время еды, которая сопровождается характерными щелчками.
- При дефиците витамина В развитие синдрома связано с нарушением нервной проводимости.
- Неправильное лечение переломов.
- Интоксикация некоторыми медикаментами – антагонистами кальция, бета-адреноблокаторами, сердечными гликозидами, обезболивающими средствами.
- Некоторые соматические заболевания: ИБС, амилоидоз, гемохроматоз, нейромышечные патологии, ожирение, аутоиммунные заболевания.
Факторы, провоцирующие развитие МФС:
- Старение организма.
- Длительная монотонная работа.
- Не подходящая по размеру одежда, сдавливающая мышцы и фасции.
- Постоянные стрессовые и конфликтные ситуации провоцируют мышечное напряжение, которое не проходит даже после полного морального успокоения. Длительное и упорное психоэмоциональное расстройство заканчивается развитием МФС.
- Лица, занятые умственным трудом и ведущие сидячий образ жизни, могут испытывать чрезмерную нагрузку на неподготовленные мышцы, что также становится причиной МФС.
Процесс формирования триггерных точек сопровождается болью, гипертонусом пораженных мышц, ухудшением их сократимости, появлением вегетативных расстройств и зоны отражения.
Патогенетические звенья синдрома:
- сбой в функционировании центральной и периферической нервной системы,
- аномальная импульсация от мозга к мышцам,
- хаотичность электрических сигналов, идущих от мышц к мозгу,
- самопроизвольное сокращение мышц,
- возникновение рефлекторных мышечных спазмов,
- развитие миофасциальной боли.
Синдром развивается в ответ на стимуляцию нервов, причинами которой становятся: отечность воспаленных мягких тканей, физическое перенапряжение, механическое воздействие.
Симптоматика

Симптомы МФС весьма разнообразны. Клиническая картина патологии определяется местом локализации триггерной точки. Основным признаком недуга является болевой синдром, интенсивность которого может варьироваться от неприятных, дискомфортных ощущений до мучительной и нестерпимой боли. Она сначала локализуется в триггерной точке — плотном узле, затем проходит по мышечному волокну, распространяется на соседнюю мышцу и даже кость. Постепенно количество уплотнений в мышце увеличивается. Одна точка симметрична другой, расположенной на противоположной части тела. Боль первоначально возникает только при движении и физическом напряжении, а затем и в покое.

- Активная триггерная точка реагирует острой болью при надавливании на уплотнение. Для данного недуга характерен симптом «прыжка» — особая реакция организма, заставляющая человека подпрыгнуть от внезапной боли при ощупывании тяжа. Гипергидроз, гипертрихоз, сужение капилляров, бледность кожи сопровождают болевой синдром. Напряженная мышца ограничена в движении, скована и плохо растяжима. Она не в состоянии максимально растягиваться и полноценно сокращаться. При попытки разогнуть пораженную конечность больные ощущают резкую боль и судорожные сокращения мышц. По ходу моторного нервного волокна появляется боль, дискомфортные ощущения, парестезии, жжение, онемение.
- Латентная триггерная точка в покое не определяется. Она болезненна только при механическом воздействии. Боль локализованная, не отражающаяся на другие части тела. Возможна активация латентных точек при воздействии негативных факторов. У больных отсутствует симптом «прыжка».
При МФС боль возникает где угодно — в шее, голове, грудино-ключичном сочленении, спине, пояснице, груди, животе, ногах и руках, тазовом дне.
Основные виды патологии:
- МФС поясницы характеризуется болью в нижней части спины, иррадиирующей в пах и промежность.
- Шейный МФС проявляется головокружением, предобморочным состоянием, зрительными расстройствами, шумом в ушах, гиперсаливацией, насморком. Головная боль сопровождается спазмом затылочных мышц и орбитальной части головы.
- При расположении триггерной точки в грудных мышцах возникает острая боль, напоминающая таковую при инфаркте миокарда.
-
 Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса.
Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса. - Клиническими признаками лицевого МФС являются: боль в мышцах, возникающая во время еды и при разговоре; невозможность открыть рот или выдвинуть нижнюю челюсть вперед; хруст в суставах челюсти; напряжение мышц лица и шеи; сильное стискивание зубов. Тупая и ноющая боль иррадиирует в зубы, горло, уши. Жевательные мышцы быстро утомляются, их пальпация резко болезненная. К сопутствующим симптомам относятся: гиперчувствительность зубной эмали, нервные тики.
При отсутствии своевременной и адекватной терапии длительный мышечный спазм приводит к гипоксии тканей и постепенной потере их способности сокращаться. Необратимые ишемические процессы в мышцах становятся причиной стойкой нетрудоспособности пациентов. У больных нарушается сон, возникает депрессия, атрофируются пораженные мышцы в результате их непроизвольного щажения.
Диагностика
Правильно диагностировать патологию может только невропатолог. Диагностика МФС начинается со сбора анамнеза и жалоб больного. Они жалуются на повышенную кожную чувствительность и болезненность в зоне уплотнения, спазмирование мышц, ограничение их сократительной активности. После определения сопутствующих психосоматических заболеваний переходят к визуальному осмотру пациента. Врачи ощупывают спазмированные мышцы, обнаруживают участки уплотнения.
Чтобы выявить причины синдрома, необходимы дополнительные инструментальные методики: рентгенографическое и томографическое исследование. Во время электронейромиографии в напряженных мышцах обнаруживают уплотненные тяжи — триггерные точки. Спазмированный участок в мышце позволяет выявить ультразвуковая диагностика.
Лечебные мероприятия
МФС требует проведения целого комплекса лечебно-профилактических мероприятий с индивидуальным подходом к каждому пациенту. Лечение патологии — процесс сложный и трудоемкий. Занимают им разные врачи — специалисты в области неврологии, вертебрологии, ревматологии. Они преследуют основные цели: снятие боли и спазма мышц, а также устранение причины патологии. Общетерапевтические мероприятия включают медикаментозное воздействие, физиотерапию и оперативное вмешательство.
Этиотропное лечение заключается в устранении причин синдрома. При искривлении позвоночника необходима коррекция осанки, при дегенеративно-дистрофических процессах в позвоночнике — прием хондропротекторных и противовоспалительных препаратов, при разнице в длине нижних конечностей — ношение специальной ортопедической обуви или использование стелек. Это обязательные меры, сопровождающие основные лечебные мероприятия и позволяющие уменьшить выраженность патологического процесса. Пораженной группе мышц следует создать максимальный покой и исключить ее из физической активности. Больным при обострении патологии назначают постельный режим.
Медикаментозное лечение
Больным показаны различные группы препаратов:

введение медикаментов для действия на триггерную точку
НПВС – «Мелоксикам», «Ортофен», «Индометацин»,
- мышечные релаксанты – «Сирдалуд», «Мидокалм»,
- транквилизаторы – «Диазепам», «Реланиум»,
- успокоительные средства — «Валериана», «Пустырник», «Боярышник»,
- антидепрессанты – «Нейроплант», «Флуоксетин», «Велаксин»,
- поливитаминные комплексы – «Комбипилен», «Мильгамма»,
- новокаиновые блокады непосредственно в триггерные точки,
- местное лечение мазями и кремами, содержащими НПВС.

Немедикаментозное лечение
- Массаж снимает спазм с напряженных мышц и улучшает их кровоснабжение. Воздействуя на биоактивные точки, можно ускорить процесс поступления в мышцу лекарств.
- Постизометрическая релаксация — более эффективная мануальная методика, позволяющая снять напряжение даже с глубоко расположенных мышц. Массажист растягивает мышцы после их предварительного напряжения, что помогает им расслабиться.
- Иглорефлексотерапия – метод воздействия на активные точки, устраняющий боль и снимающий напряжение. Ожидаемый эффект наступает уже после первого воздействия. Особенно это важно при поражении мышц спины. Иглорефлексотерапия «отключает» болевые точки и тонизирует пораженные мышцы.
- Лечебная физкультура проводится под контролем квалифицированного специалиста, который подберет комплекс упражнений конкретно каждому больному. ЛФК укрепляет мышцы, улучшает кровоток, исправляет осанку.
- Физиотерапия – магнит, ультразвук, лечение грязями, горячее и влажное обертывание, электростимуляция, термомагнитотерапия, криоанальгезия.
- К вспомогательным методам лечения относятся: акупрессура, фармакопунктура, остеопатия, гирудотерапия, ботулинотерапия.
- Психологические методики.
Своевременные лечебно-профилактические мероприятия позволяют избежать развития осложнений и прогрессирования недуга. Чем раньше они будут начаты, тем больше у больного шансов на выздоровление.
Профилактика и прогноз

Мероприятия, позволяющие предупредить обострение синдрома:
- соблюдение режима труда и отдыха,
- правильное положение тела во время работы,
- наличие коротких перерывов в работе,
- проведение гимнастических упражнений для расслабления мышц,
- ведение активного образа жизни,
- занятия спортом,
- правильное питание,
- контроль своего психоэмоционального состояния,
- профилактика переохлаждения,
- эмоциональное спокойствие,
- переоборудование рабочего места,
- контроль массы тела,
- сон на ортопедических матрасах и подушках,
- ношение одежды, не стесняющей движений,
- своевременное лечение соматических заболеваний.
МФС в большинстве случаев заканчивается выздоровлением пациентов. Вовремя начатая терапия делает прогноз патологии благоприятным. Устранение провоцирующих факторов и адекватная реабилитация быстро возвращают больных к привычной жизни без боли и проблем. При отсутствии эффективного лечения заболевание нередко переходит в более стойкую форму.
Видео: о миофасциальном синдроме при остеохондрозе
Видео: лекция о диагностике и лечении миофасциального синдрома
Источник
Миофасциальный болевой синдром — это заболевание раньше имело множество разных названий: внесуставной или мышечный ревматизм; синдром повторяющейся травмы (растяжения, стресса); (мио)фасциит; миогелёз, (мио)фиброзит, мышечная боль напряжения; синдром чрезмерной нагрузки. Часто синонимы этого заболевания указывали на место поражения: локоть теннисиста (или гольфиста); затылочная невралгия, рёберно-лопаточный синдром, плече-лопаточный периартрит, головная боль напряжения, люмбаго, ишиас и многие другие.
При МФБС в мышцах образуются спазмированные участки (триггерные точки — ТТ). ТТ приводят к повышению тонуса мышцы, уменьшению её силы, появлению отражённой боли (обычно в сторону сустава или в сустав) и вегетативных нарушений.
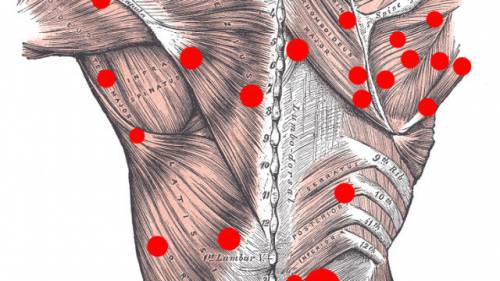
Наиболее частые жалобы: тугоподвижность и боль в пояснице, позвоночнике, суставах, головные боли, затруднение глотания, одышка, нарушения сердечного ритма, запоры. Иногда боль чрезвычайно сильная.
Почему возникает этот миофасциальный болевой синдром?
Есть несколько причин.
- Первая причина. Человек формировался в условиях постоянного движения – посмотрите на детей. Наши мышцы природой не предназначены для длительной неподвижности. Попросите маленького ребёнка не двигаться десять минут – ему будет очень трудно, потому что неестественно для его организма. «Воспитанный» человек часами сидит за рабочим столом, почти не двигаясь.
- Вторая причина. Человек также неприспособлен к однообразным движениям, пусть даже небыстрым и несильным – монотонные движения вызывают хроническую усталость в мышцах.
- Третья причина – травмы мышц, возникающие как при острой перегрузке – резкое движение, подъём тяжести, переохлаждение, так и при непосредственном травмировании: ушиб, падение, порез, автодорожные столкновения, хирургические операции и пр.
- Четвёртая и, по моему мнению, самая важная причина – эмоциональный стресс, который современный человек не снимает физическим движением. Древний человек реагировал движением на любое значимое событие – опасность, радость, горе. Если это сильное событие не требовало реально полезной физической реакции – борьбы или спасения бегством, то человек прибегал к ритуальным танцам, с помощью которых выплёскивал свои эмоции. Почему? Потому что при сильных эмоциях в кровь поступают вещества, которые мгновенно настраивают мышцы на физический ответ (борьбу, бег). Если же человек при этом остаётся неподвижным, то эти вещества приводят к спазму мышц. Это давно и общеизвестно. Однако, в медицинской литературе обычно упоминаются маленькие мышцы, которые спазмируют сосуды, а в результате спазма сосудов повышается кровяное давление, возникает опасность инсульта или инфаркта. На самом же деле, при стрессе повышается тонус и самых крупных (скелетных) мышц лица, головы, шеи, спины, торса – они выражают мгновенную готовность к действию, а действия не происходит… Современный человек совершенно иначе, чем древний, реагирует на стрессы: курит, принимает алкоголь, ест сладкое. В этом случае мышечный спазм, не снятый физической нагрузкой, остаётся на длительное время – мышца на ощупь становится плотнее. Медики говорят: «повысился тонус мышцы».
Развитие миофасциального болевого синдрома
Через несколько недель или месяцев в такой мышце появляется маленький спазмированный болезненный участок – триггерная точка (ТТ). Если всё это происходит постепенно, то человек спохватывается только тогда, когда движения в суставе становятся значительно ограниченными и болезненными. Например, становится трудно надевать носки или доставать вещи с верхней полки. ТТ при надавливании очень болезненна (если Вы её не трогаете, то боли обычно нет). Но это самая малая неприятность, которую она несёт. ТТ даёт отражённую боль – обычно в сторону сустава или в сам сустав. Т.е. человек ощущает боль совсем не в том месте, где находится её источник (например, ТТ в некоторых шейных мышцах вызывают сильную боль в руке, лопатке или в области сердца).
Вторая неприятность, которую дают ТТ (особенно в мышцах головы и шеи), – это различные нарушения чувствительности и вегетативные симптомы: головные боли, повышение артериального давления, нарушения внимания и памяти, головокружение и повышенная утомляемость, сухость во рту, першение и сухой кашель, затруднение глотания, боли в горле, чувство удушья, повышенная потливость или сухость кожи, нарушение зрения и слуха, нарушение ритма сердца и работы желудочно-кишечного тракта с запорами и поносами, многие другие симптомы.
И, наконец, третья неприятность заключается в том, что мышца, в которой имеется спазмированный участок с ТТ, не может нормально работать, она ослаблена и её функцию начинают выполнять другие мышцы – возникает мышечная дисфункция. Для мышц, взявших на себя чужую работу, эта работа оказывается непривычной, поэтому они утомляются и спазмируются еще быстрее. В них также со временем появляются ТТ. Постепенно начинает болеть вся половина тела. Шейные мышцы и многие мышцы спины функционируют попарно и вовлекаются в патологический процесс одновременно с обеих сторон. Таким образом, если вовремя не вылечить одну спазмированную мышцу, то вовлекаются всё новые группы мышц, вплоть до мышц всего тела. Появляются слабость, «неосвежающий сон» и постоянная усталость, хотя к вечеру обычно становится легче.
Подробное описание лечения каждой мышцы изложено в двухтомнике Дж. Г. Трэвелл, Д. Г. Симонс «Миофасциальные боли и дисфункции: Руководство по триггерным точкам». Эти талантливые авторы не являются открывателями миофасциального болевого синдром. Но именно они создали фундаментальные книги, которые должны быть на столе любого врача, занимающегося мышцами, суставами и болями. Треть населения США имеют МФБС. Думаю, что в России эта цифра намного больше. Поэтому при любых жалобах на хроническую боль у пациента в первую очередь должна быть исключена миофасциальная дисфункция, поскольку почти в 90% случаев именно эта причина является источником боли.
Возникает естественный вопрос: почему мышечные боли, с которыми человек и человечество знакомы с момента своего появления на свет, до сих пор не были хорошо изучены? Ответ: медицина забыла о мышцах (которые составляют около 40% веса тела), в официальной медицине нет специальности, которая занималась бы мышцами. Поэтому и появились и расцвели пышным цветом множество специальностей «альтернативной медицины» с огромным количеством названий и направлений: мануальная терапия или хиропрактика, остеопатия, кинези-терапия, пролотерапия (занимается лечением ТТ в сухожилиях и связках), подиатрия и др. Однако, альтернативная медицина редко занимается научными исследованиями, тем более фундаментальными. Кстати, именно потому, что книги Дж. Г. Трэвелл и Д. Г. Симонса сразу были одобрены «альтернативщиками», они долгое время оставались без внимания официальных медиков. Отчасти поэтому МФБС долго не признавался официальной медициной. К тому же, гигантские фармацевтические кампании не одобряют такого простого объяснения механизма болей, потому что выпускаемое ими громадное количество препаратов для лечения «болей в суставах» оказалось бы ненужным.
Лечение и самолечение после обучения у специалиста
- Воздействие непосредственно на ТТ — прокалывание ТТ сухой иглой или растяжение мышц после охлаждения кожи. Лечение и самолечение — глубокий массаж ТТ.
- Специальная гимнастика для расслабления мышц и восстановления стереотипа правильного движения;
- Избавление от вредных привычек (неправильных поз и движений), прогревание мышц, нормализация сна и питания, др.
Результат лечения и самолечения зависит от понимания пациентом сути болей и его упорства!
Источник
