Метастазы из нпо код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
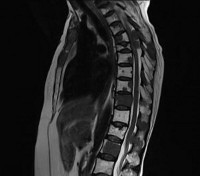
Название: Метастазы в позвоночник.
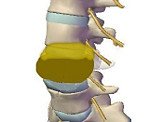
Метастазы в позвоночник
Описание
Метастазы в позвоночник. Вторичное злокачественное поражение позвоночного столба, возникающее при миграции опухолевых клеток из очага, расположенного в другом органе. Проявляются болями, нарушениями чувствительности и движений, парезами, параличами, тазовыми расстройствами, гиперкальциемией и патологическими переломами. Диагноз «метастазы в позвоночник» устанавливают с учетом анамнеза, общего и неврологического осмотра, рентгенографии позвоночника, КТ позвоночника и других диагностических процедур. Лечение – химиопрепараты, радиотерапия, гормональная терапия, ламинэктомия, стабилизирующая операция.
Дополнительные факты
Метастазы в позвоночник – вторичные очаги злокачественной опухоли другой локализации, поражающие позвонки и близлежащие анатомические структуры. Являются самым распространенным вторичным злокачественным поражением скелета. Составляют 13% от общего количества онкологических заболеваний. Встречаются чаще первичных неоплазий позвоночного столба. В 80% случаев метастазы в позвоночник диагностируются при раке легких, раке молочной железы и предстательной железы. Нередко обнаруживаются при саркомах и лимфомах. Может поражаться любой отдел позвоночника. Чаще страдают грудной и поясничный отделы, в шейном отделе метастазы в позвоночник выявляются относительно редко. Прогноз неблагоприятный. Лечение проводят специалисты в сфере онкологии и вертебрологии.

Метастазы в позвоночник
Классификация
С учетом характерных изменений костного вещества выделяют два вида метастазов в позвоночник:
• Остеолитические (остеокластические) вторичные очаги – характеризуются преимущественной активизацией остеокластов, растворяющих костную ткань. Сопровождаются видимым на рентгенограммах снижением высоты позвонков.
• Остеобластические (остеосклеротические) метастазы в позвоночник – характеризуются бесконтрольным разрастанием и увеличением плотности костной ткани. На рентгенограммах проявляются «пятнистостью», изменением формы и увеличением объема пораженной кости. Наряду с телами в процесс могут вовлекаться дуги и отростки позвонков.
Морфологическая структура метастазов в позвоночник отличается большой вариабельностью и зависит от типа первичной неоплазии. В процессе гистологического исследования могут выявляться высоко- средне- и низкодифференцированные и анапластические карциномы, плоскоклеточный рак и прочие типы злокачественных новообразований.
Симптомы
Первым проявлением обычно становится болевой синдром. Боли чаще тупые, ноющие, локальные либо распространяющиеся за пределы уровня поражения. Неинтенсивные боли при метастазах в позвоночник могут напоминать аналогичный симптом при остеохондрозе, однако отличаются от него большей стойкостью и быстрым прогрессированием. На ранних этапах болезненность при метастазах в позвоночник может быть незначительной, провоцироваться постукиванием по позвонкам, поворотами шеи или подъемом выпрямленной нижней конечности.
В последующем боли становятся постоянными, сохраняются в покое. Типичной особенностью метастазов в позвоночник являются ночные боли. Возможна стойкая локальная болезненность, на фоне которых возникает ощущение «ударов током» при движениях. Места «ударов» совпадают с проекцией корешков. При метастазах в позвоночник в области шеи боли иррадиируют в верхние конечности, при поражении грудного отдела опоясывают туловище, при локализации в поясничном либо крестцовом отделе отдают в нижние конечности.
При прогрессировании процесса возникают корешковые расстройства в виде пояснично-крестцового либо шейно-плечевого радикулита. В ходе неврологического осмотра у больных с метастазами в позвоночник выявляются положительные симптомы Нери, Ласега, посадки Минора У некоторых пациентов определяются расстройства болевой чувствительности по корешковому типу. Для корешковых болей при метастазах в позвоночник характерна определенная цикличность: на начальном этапе поражения очередного корешка интенсивность болевого синдрома нарастает, после его полного разрушения исчезает, чтобы затем появиться вновь при распространении на следующий корешок.
У больных с метастазами в позвоночник обнаруживаются полиневропатии в виде парестезий, снижения чувствительности по типу чулок и перчаток, гипергидроза и покраснения дистальных отделов конечностей. Парезы и параличи при метастазах в позвоночник развиваются внезапно либо постепенно. Наблюдаются нарушения движений и чувствительности в сочетании с тазовыми расстройствами. Особенности клинической картины определяются уровнем поражения, скоростью прогрессирования компрессии, расположением метастаза по отношению к спинному мозгу и особенностями кровоснабжения пораженной зоны. Синдром Броун-Секара при метастазах в позвоночник встречается редко.
Боль в шейном отделе позвоночника. Гиперкальциемия. Изменение аппетита. Изменение веса. Истощение. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость мышц (парез). Эмоциональная лабильность.
Диагностика
Диагноз выставляется с учетом истории болезни, клинических проявлений и дополнительного обследования. При изучении анамнеза обращают внимание на наличие злокачественных опухолей, способных к метастазированию в область позвоночного столба. При этом онкологи учитывают, что симптомы метастазов в позвоночник могут возникать как одновременно или почти одновременно с проявлениями первичной неоплазии, так и через несколько месяцев либо даже лет после ее радикального лечения. Отсутствие в анамнезе онкологического заболевания не является поводом для исключения метастазов в позвоночник. Иногда определить локализацию первичного процесса не удается, несмотря на проведение комплексного обследования пациента.
О наличии онкологического заболевания свидетельствует положительный анализ крови на онкомаркеры. На начальном этапе диагностики больным с подозрением на метастазы в позвоночник назначают рентгенографию позвоночника. На ранних стадиях метастазирования рентгенологические признаки поражения позвонков могут отсутствовать, поэтому при отрицательном результате исследования пациентов с подозрением на метастазы в позвоночник направляют на сцинтиграфию, КТ и МРТ позвоночника. Для выявления первичной неоплазии и вторичных очагов проводят УЗИ органов брюшной полости, рентгенографию органов грудной клетки, маммографию и другие диагностические процедуры.
Дифференциальная диагностика
Дифференциальную диагностику метастазов в позвоночник осуществляют с сосудистыми поражениями, последствиями воспалительных заболеваний, вторичной демиелинизацией и первичными неоплазиями позвоночного столба.
Лечение
План лечения определяется типом и распространенностью первичного новообразования, общим состоянием пациента, объемом и проявлениями метастазов в позвоночник. Основными целями терапии являются уменьшение болевого синдрома, предотвращение или устранение сдавления спинного мозга, улучшение качества и увеличение продолжительности жизни пациентов. В процессе лечения метастазов в позвоночник используются химиопрепараты, дифосфонаты, лучевая терапия, гормональная терапия и оперативные вмешательства.
Решение о необходимости химио- и радиотерапии при метастазах в позвоночник принимают с учетом чувствительности первичной опухоли. При гормонально зависимых неоплазиях осуществляют гормональную терапию. Для подавления резорбции кости и устранения гиперкальциемии назначают дифосфонаты. Хирургические вмешательства при метастазах в позвоночник обычно носят паллиативный характер. Показаниями к операции являются интенсивные боли, прогрессирующее сдавление спинного мозга, острый корешковый синдром при нестабильности позвоночника и патологический перелом пораженного позвонка со сдавлением спинного мозга. Объем вмешательства зависит от состояния больного с метастазами в позвоночник, прогноза заболевания, типа неоплазии и распространенности поражения в области позвоночного столба. Все операции при метастазах в позвоночник можно разделить на две группы: декомпрессивные и декомпрессивно-стабилизирующие.
Декомпресивные операции (ламинэктомии) относительно просты и легче переносятся больными. Их основным недостатком является высокая вероятность повторного ухудшения состояния пациентов вследствие прогрессирования метастазов и нестабильности позвоночного столба, обусловленной ламинэктомией. Декомпрессивно-стабилизирующие операции (с использованием фиксаторов, имплантатов, ауто- и аллотрансплантатов) позволяют рано активизировать больных, обеспечивают долговременный эффект и существенно улучшают качество жизни пациентов с метастазами в позвоночник. Основными недостатками таких вмешательств являются их высокая травматичность, невозможность проведения при тяжелом состоянии и диссеминированных процессах.
Источник
Рубрика МКБ-10: C78.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C76-C80 Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций / C78 Вторичное злокачественное новообразование органов дыхания и пищеварения
Определение и общие сведения[править]
Эпидемиология
Метастазы в лёгких выявляют при первичном обследовании или после лечения злокачественных новообразований у 6-30% больных с опухолями различной локализации. Частота метастазирования первичных опухолей в лёгкие варьирует в широких пределах из-за различий в структуре онкологической патологии в разных странах и избирательного интереса лечебных учреждений к определённому виду опухолей. По данным аутопсий, метастазы в лёгких наиболее часто обнаруживают при хорионэпителиоме, меланоме, остеогенной саркоме, раке почки и яичка.
Классификация
В клинической практике различают солитарные (1 узел), единичные (2-3 узла) и множественные (больше 3 узлов) лёгочные метастазы; по локализации — односторонние и двусторонние. Эта классификация проста и удобна для клинической практики.
Этиология и патогенез[править]
Метастазирование (от греческого metastasis — перемещение) злокачественных опухолей в лёгкие подчиняется экспериментально и клинически изученным общим закономерностям; наряду с автономностью роста и инвазивностью метастазирование считают признаком опухолевой прогрессии. Основной путь метастазирования в лёгкие — гематогенный, реже лимфогенный, аэрогенный и трансдиафрагмальный (их частота не превышает 2-5%). Большое количество кровеносных сосудов в лёгких, густая капиллярная сеть, артериовенозные соустья, развитая лимфатическая система создают предпосылки для метастазирования в органы дыхательной системы.
Патогенез
При гематогенном пути распространения опухолевые клетки попадают в лёгкие через систему полой или воротной вен, оседают в артериолах, венулах, капиллярах и, при наличии необходимых условий в лёгочной ткани формируют опухолевый очаг. Метастазы расположены в периферических отделах паренхимы лёгкого, часто субплеврально. Опухолевые клетки из органов брюшной полости могут проделать иной путь. В результате ортоградного метастазирования этих опухолей в забрюшинные лимфатические узлы опухолевые клетки попадают в грудной лимфатический проток и с током лимфы попадают в венозную систему большого круга кровообращения и далее по описанному выше гематогенному пути.
Клинические проявления[править]
Клинические проявления метастатического поражения лёгких незначительны, поскольку в большинстве наблюдений метастазы расположены в плащевой зоне лёгкого. Примерно у 70% больных заболевание протекает бессимптомно, поэтому образования в лёгких выявляются случайно при рентгенологическом исследовании или динамическом наблюдении. Лишь при прорастании висцеральной плевры, грудной стенки или бронха появляются клинические симптомы (кашель, боли в грудной клетке, кровохарканье, одышка, повышение температуры тела).
В 2-10% наблюдений опухоли метастазируют непосредственно в стенку бронха и проявляются симптоматикой, характерной для центральной первичной злокачественной опухоли лёгкого с нарушением вентиляции соответствующей доли или сегмента.
Осложнения метастазов: перифокальная пневмония, распад в опухолевом узле, спонтанный пневмоторакс, кровотечение, гиповентиляция сегмента либо доли лёгкого, пневмония с абсцедированием, плеврит и эмпиема плевры.
Вторичное злокачественное новообразование легкого: Диагностика[править]
Анамнез
При сборе анамнеза необходимо выяснить, когда и в каком объёме проведено лечение по поводу первичной опухоли.
Физикальное юбследование
Физикальное обследование обычно не даёт необходимой информации.
Лабораторные исследования
Целесообразно регулярное (один раз в три месяца) исследование уровня серологических опухолевых маркёров в зависимости от локализации и гистогенеза первичной опухоли. Увеличение количественных показателей опухолевых маркёров при динамическом наблюдении — показание к подробному обследованию для выявления субклинического рецидива заболевания или отдалённых метастазов.
Инструментальное исследование
Основной метод диагностики метастатической опухоли лёгкого — рентгенологический. Возможности рутинного рентгенологического исследования при определении истинного количества метастазов в лёгких ограничены, поскольку мелкие узлы не всегда видны на рентгенограммах и томограммах, особенно при локализации в труднодоступных отделах лёгких, или в случаях, когда диаметр узла не превышает поперечного сечения сосудов лёгкого. Также сложно выявить метастазы в верхушках лёгких, диафрагмальных синусах, прикорневых и субплевральных зонах.
КТ — обязательный метод в алгоритме обследования больных с метастазами в лёгких, позволяющий выявить на 50-70% больше образований по сравнению с рутинным рентгенологическим исследованием.
В последние годы активно изучают возможности ПЭТ в диагностике метастазов в лёгких. Чувствительность, специфичность и диагностическая точность метода, по данным различных авторов, составляет 85,0-92,0%, 63,0-84,0% и 87,0-91,0% соответственно, что не превышает результативность КТ.
Метастазы в лёгких необходимо дифференцировать от периферических первичных злокачественных, доброкачественных опухолей и очаговых поражений неопухолевого генеза.
Необходима морфологическая верификация при появлении очагов в лёгких, изменений на плевре и при увеличении внутригрудных лимфатических узлов у больных, прошедших курс лечения по поводу злокачественных новообразований. В качестве завершающего этапа диагностики необходимо использовать торакоскопию.
Дифференциальный диагноз[править]
Вторичное злокачественное новообразование легкого: Лечение[править]
Выбор метода лечения больных с метастазами в лёгких зависит от локализации и гистологической структуры первичной опухоли, характера ранее проведённого лечения и его эффективности, сроков выявления метастазов после окончания лечения первичной опухоли, количества и локализации метастазов в лёгком, состояния внутригрудных лимфатических узлов. Большинству больных показано проведение системного противоопухолевого лечения, поскольку метастазы
в лёгких редко бывают изолированными. При изолированном поражении лёгочной ткани проводят оперативное вмешательство. Необходим дифференцированный подход к выбору лечебной тактики у больных с метастазами в лёгких. В зависимости от чувствительности метастазов к химио, гормоно и иммунотерапии выделяют 2 группы:
— I группа — метастазы, чувствительные к лекарственной терапии (злокачественные опухоли яичка, остеогенная саркома, хорионэпителиома, РМЖ, высокодифференцированный рак эндометрия и др.);
— II группа — метастазы, резистентные или обладающие низкой чувствительностью к данному методу терапии (рак толстой кишки, почки, шейки матки, меланома, высокодифференцированные варианты сарком мягких тканей, хондросаркома).
При морфологически подтверждённых лёгочных метастазах I группы на первом этапе предпочтение отдают лекарственной противоопухолевой терапии, и только при её неэффективности возможно оперативное вмешательство. У больных с метастазами II группы в первую очередь рассматривают возможность их удаления.
Хирургическое лечение
Критерии отбора больных для операции:
— отсутствие рецидива первичной опухоли по данным комплексного обследования;
— изолированное метастатическое поражение лёгких;
— техническая возможность удаления метастазов;
— функциональная операбельность больного;
— резистентность к химио, гормоно и иммунотерапии.
При соблюдении вышеперечисленных критериев возникают показания к госпитализации в специализированное отделение торакальной хирургии.
Активная хирургическая тактика при метастатическом поражении лёгких находит всё больше сторонников, хотя по отношению ко всем больным с лёгочными метастазами хирургическое лечение возможно не более чем у 5-10% больных. Резектабельность, по данным различных исследователей, составляет 76-97%.
В настоящее время общепринятым доступом при хирургическом лечении лёгочных метастазов являются торакотомия, стернотомия и билатеральная торакотомия. Стернотомию и билатеральную торакотомию используют для удаления двусторонних метастазов. В последнее время чётко просматривается тенденция к одноэтапным оперативным вмешательствам. В настоящее время для удаления солитарного метастаза широко используют видеоторакоскопию.
Принят щадящий подход при хирургическом лечении метастатических опухолей лёгких, у 60-70% больных выполняют экономную сублобарную резекцию (краевую, клиновидную или прецизионную) и сегментэктомию, реже выполняют лобэктомию и пневмонэктомию. Частота осложнений после операций по поводу метастатических опухолей лёгких не превышает 10-15%. Наиболее часто развиваются пневмоторакс, ателектаз и нарушение дренажной функции бронхов. Тяжёлые послеоперационные осложнения выявляют у 2-5% больных. Летальность после операций варьирует от 1,2 до 6%, она возрастает с увеличением объёма вмешательства и достигает максимума после пневмонэктомии.
Отдалённые результаты хирургического лечения солитарного метастаза удовлетворительны. После удаления солитарного метастаза пятилетняя выживаемость, по сводным данным отечественных и зарубежных авторов, составляет 30-52%
Альтернативные методы лечения
Изолированная нормотермическая перфузия лёгкого с химиопрепаратами
Радиочастотная аблация метастазов в лёгких. Принцип метода — воздействие током высокой частоты, что приводит к разрушению опухолевых клеток. Применяют его в основном у функционально неоперабельных больных или при отказе от операции. Манипуляцию выполняют под контролем КТ в условиях раздельной вентиляции лёгких. Оптимальный размер опухолевого узла менее 4 см. Основное осложнение — пневмоторакс, который ликвидируют пункциями или дренированием плевральной полости. Отдалённые результаты радиочастотной аблации изучают.
«Рецидивные» метастазы. Актуальна проблема повторных операций при «рецидивных» метастазах в лёгких. Новые метастазы в лёгочной паренхиме возникают в среднем у 25-35% больных. При изолированном поражении лёгочной ткани селективному контингенту больных показаны повторные оперативные вмешательства, направленные на удаление новых метастазов. Пятилетняя выживаемость после повторных операций варьирует от 20 до 36% и зависит от совокупности прогностических факторов.
Профилактика[править]
Прочее[править]
Показания к консультации других специалистов
Показания к консультации других специалистов возникают при выявлении рецидива первичной опухоли, при выработке плана лечения и необходимы для коррекции сопутствующих заболеваний при подготовке к операции.
Эффективность лечения оценивают при контрольном обследовании, которое нужно проводить каждые три месяца.
Информация для пациента
Необходимо:
— наблюдение онколога с контрольным обследованием каждые 3 мес (обязательна КТ органов грудной клетки);
— исследование уровня серологических маркёров каждые 3 мес.
Прогноз
Анализ результатов хирургического лечения метастатических опухолей лёгких позволил выделить группу прогностических факторов, оказывающих существенное влияние на отдалённые результаты. Наиболее значимые:
— характер выполненной операции («радикальная» или паллиативная);
— количество метастазов в лёгких;
— локализация (одно или двусторонняя);
— гистогенез первичной опухоли;
— интервал с момента излечения первичной опухоли до появления лёгочных метастазов (DFI — disease free interval);
— время удвоения объёма лёгочных метастазов;
— состояние внутригрудных лимфатических узлов;
— степень дифференцировки первичной опухоли и метастазов;
— статус рецепторов при гормонозависимых опухолях;
— уровень серологических маркёров до операции на лёгком.
Исследования, проведённые в МНИОИ им. П.А. Герцена, позволили выделить факторы благоприятного прогноза:
=солитарный метастаз,
— DFI >36 мес,
— одностороннее поражение лёгкого при единичных и множественных метастазах,
— интактность внутригрудных лимфатических узлов,
— «радикальный» характер операции;
а также неблагоприятного прогноза:
— билатеральные, единичные или множественные метастазы,
— DFI ‹36 мес,
— метастаз меланомы,
— поражение внутригрудных лимфатических узлов,
— паллиативный характер операции.
Источники (ссылки)[править]
Онкология [Электронный ресурс] / Под ред. Чиссова В.И., Давыдова М.И. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423684.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Афатиниб
- Нинтеданиб
- Эрлотиниб
Источник
