Метаболический синдром и коронарный атеросклероз

Метаболический синдром — это нарушения работы организма человека, приводящие к риску развития сердечно-сосудистых заболеваний. Метаболический синдром – это увеличение толщины жировой прослойки ввиду снижения чувствительности тканей организма к действию инсулина и, как следствие, повышенное его содержание в организме. При метаболическом синдроме нарушаются углеводный, жировой и пуриновый обмен.
Синдром может развиться у людей со следующими факторами:
- Повышенное артериальное давление
- Диабет 2-го типа
- Ожирение
- ИБС
- Генетическая предрасположенность
- Сниженная физическая активность
- Гормональные нарушения у женщин и мужчин
- Подагра
- Менопауза.
Симптомы метаболического синдрома
Быстрая утомляемость, плохое настроение с признаками агрессии, апатия – являются первыми признаками нарушения метаболического синдрома. Меняются пищевые привычки, предпочтение пациенты с метаболическим синдромом отдают быстрым углеводам, в том числе сладкой пище, что приводит к ожирению. Высокий уровень инсулина в крови провоцирует появление запоров и других расстройств пищеварительной системы. На этом фоне развивается тахикардия и артериальная гипертензия.
Метаболический синдром приводит к осложнению имеющихся заболеваний, также на его фоне быстро развиваются заболевания сердечно-сосудистой системы, такие как инфаркт и инсульт. Развивается сахарный диабет, проявляются нарушения потенции у мужчин, снижение либидо у женщин, а также отмечается развитие бесплодия.
Диагностика
Главный критерий – абдоминальное ожирение. Его наличие определяют по окружности талии (для женщин – 80 см и более, для мужчин – 94 см) и по индексу массы тела. ИМТ так же служит для расчета риска кардиологических осложнений.
- Ожирение 1-й степени – ИМТ 30,0-34,9
- Ожирение 2-й степени – 35,0-39,9
- Ожирение 3-й степени – 40 и более.
К вспомогательным критериям относятся:
— постоянное давление выше 140/90 мм.рт.ст.;
— уровень триглицеридов более 1,7 ммоль/л;
— глюкоза крови натощак – 6,1 ммоль/л
— нарушение толерантности к глюкозе.
Лечение
Комплексная терапия назначается терапевтом, совместно с эндокринологом и диетологом. Она включает в себя:
- Изменение образа жизни.
- Соблюдение диеты, активные физические нагрузки.
- Коррекция углеводного и липидного обменов.
- Нормализация артериального давления.
Эффективность лечения зависит от того, насколько запущенным является забоелвание. Чем раньше пациент обратился к врачу, тем больше шансов на успех.
Атеросклероз – это патология сосудов, вызванная накоплением в клетках стенок сосудов низкомолекулярных жиров – холестериновых бляшек, что приводит к нарушению эластичности артерий, сужению их просвета и, как следствие, ишемии органов и тканей. Атеросклероз является причиной инфаркта миокарда и ИБС.
Причины
К факторам риска развития атеросклероза относят:
- Мужской пол.
- Пожилой возраст.
- Наличие в семье заболеваний сердца и сосудов.
- Вредные привычки (курение, употребление алкоголя).
- Ожирение.
- Повышенное количество жиров в пище.
Симптомы
Наиболее чувствительными к кислородному голоданию являются сердце и мозг, поэтому первые симптомы указывают на поражение этих органов:
— боль в груди (давящая, сжимающая, тупая, жгучая);
— одышка;
— дискомфорт во время дыхания;
— слабость, головокружение, спутанность сознания;
— шум в ушах;
— бессонница;
— тревожность;
— тошнота или рвота.
Нарушение питания в сосудах конечностей приводит к отекам онемению и зябкости ног, выпадению волос, бледности кожи, появлению мраморного рисунка. В запущенных случаях наблюдаются трофические язвы и области некроза тканей.
Диагностика
Во время осмотра врач собирает анамнез жизни, осматривает кожу конечностей, проводит физикальное обследование:
— пальпирует отеки на ногах;
— выслушивает шумы в сердце и магистральных артериях;
— измеряет артериальное давление.
Лабораторная диагностика позволяет определить уровень липидов крови, содержание форменных элементов, количество белков. Дополнительно назначают рентген или УЗИ сосудов, ангиографию, допплерометрию.
Лечение
Терапию начинают с коррекции образа жизни, питания и физической активности. Затем идет назначение медикаментозной терапии:
— Статины. Позволяют снизить уровень холестерина и липидов низкой плотности в крови.
— ЖК-секвестранты. Угнетают синтез желчных кислот и стимулируют обмен холестерина.
— Фибраты. Разрушают триглицериды.
— Никотиновая кислота. Имеет сосудорасширяющий эффект, снимает спазм.
Источник
При выявлении повышенного уровня липидов первое, что необходимо сделать – перейти на антиатеросклеротическую диету. Ее цель — снижение уровня холестерина в сыворотке крови при сохранении физиологической полноценности пищевого рациона для уменьшения риска развития и прогрессирования атеросклеротических заболеваний.
Содержание холестерина в 100 г готового продукта:
— Продукты животного происхождения: говядина — 94 мг, свинина — 89 мг, баранина — 98 мг, телятина — 128 мг, курица без кожи в белом мясе — 78,8 мг и темном мясе — 89,2 мг, индейке без кожи в белом мясе — 59 мг и темном мясе — 72 мг, яичные желтки — 250 мг.
— Молочные продукты: молоко 3% жирности – 14 мг, 1% жирности – 3 мг, сметана 30% жирности – 100 мг, творог 18% жирности – 57 мг, обезжиренный – 9 мг, сыр 30% и более жирности – 91 мг.
— Продукты моря: печень трески — 746 мг, креветки — 166 мг, кальмар — 95 мг, устрицы — 93 мг, омар — 61мг, краб «синий» -85мг, краб «король Аляски» — 45 мг, мидии — 48 мг, морские гребешки — 27 мг, 1ч.л.икры до 30 мг).
Очень важно ввести в рацион пищевые волокна, такие как клетчатка, содержащаяся только в растительных продуктах; именно она уменьшает всасывание холестерина в кишечнике. Пищевые волокна снижают концентрацию общего ХС (на 10%) и ЛПНП (на 12%), концентрацию инсулина; уменьшают риск смерти от КБС на 25% (Zutphen Study, 1982). К источникам пищевых волокон относятся фрукты (груша, яблоко, апельсин, грейпфрут, банан, персик, изюм, инжир, чернослив, клубника, черника, малина), овощи (брокколи, цветная капуста, бобовые (чечевица, горох, фасоль). Дневное количество рекомендуемых продуктов:
— Свежие фрукты: не менее 400 г или 5 порций в день (1 порция =1 яблоко/1банан/ 1апельсин/1 груша/2 киви/2 сливы/1 ст.л.сухофруктов/1 большой ломтик дыни или ананаса/1 стакан сока).
— Овощи: 2 чашки (400 г) не лиственных вареных или свежих овощей.
Какие физические нагрузки по виду и интенсивности следует выбирать для профилактики атеросклеротических заболеваний?
Все физические нагрузки условно можно разделить на три типа: легкая активность, умеренная и высокой интенсивности. Для профилактики атеросклероза рекомендуются физические нагрузки умеренной интенсивности:
— снижают общую смертность на 24%;
— снижают смертность от ИБС на 20-25%;
— уменьшают суммарный коронарный риск на 28% при физической активности не менее 30 мин., минимум 3 раза в неделю;
— снижают прогрессирование коронарного атеросклероза.
Но следует помнить, что физические нагрузки высокой интенсивности, наоборот, повышают риск развития внезапной смерти, риск развития инфаркта миокарда и ИБС. У лиц, выполняющих интенсивные физические нагрузки, преобладают безболевые и атипичные формы ИБС и тяжелый коронарный атеросклероз.
Каким образом проводить коррекцию липидного обмена при атеросклерозе?
1. Изменение образа жизни:
— Низкохолестериновая диета и повышение физической активности (рассматривали выше)
— Отказ от курения
— Снижение веса тела
2. Гиполипидемическая терапия:
— Монотерапия (один класс препаратов)
— Комбинированная терапия (два и более препарата)
3. Радикальные методы:
— Экстракорпоральные методы
— Операция илеоцекального шунтирования
— Пересадка печени
— Генная терапия
Какие препараты влияют на липидный обмен?
— Ингибиторы ГМГ-Ко-А редуктазы (статины); на схеме ниже представлен механизм их активности (блокируют биосинтез холестерина).
Источник
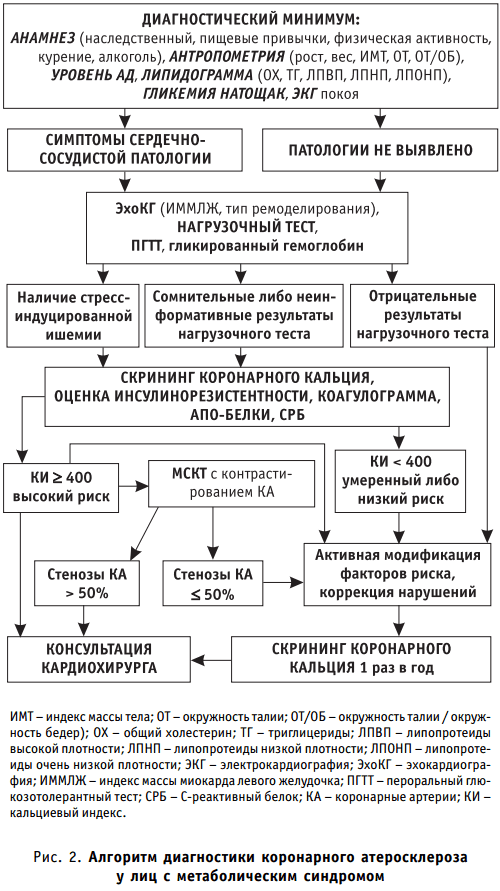
Объем диагностических исследований, необходимых для выявления коронарного атеросклероза, до недавнего времени включал определение факторов риска ИБС и сердечно-сосудистых осложнений, запись электрокардиограммы (ЭКГ) в 12 отведениях, эхокардиографическое исследование сердца (ЭхоКГ), выполнение нагрузочного теста и коронароангиографии. Однако лица с умеренным атеросклерозом коронарных артерий (стенозы менее 50%) имеют сравнительно высокий риск развития осложнений ИБС, при котором их ангиографическая оценка является недостаточной для предсказания возможных острых коронарных эпизодов. Эпидемиологические и патоморфологические исследования, проведенные в странах Европы и Американского континента, показали, что частота встречаемости коронарного атеросклероза у лиц с метаболическим синдромом во всех возрастных группах предполагает значительно более высокий риск развития сердечно-сосудистых осложнений, чем уровень, оцениваемый на основе анализа традиционных факторов риска. Это обусловливает необходимость внедрения в клиническую практику новых методов ранней диагностики коронарного атеросклероза и подходов к стратификации сердечно-сосудистого риска (см. рис. 2). Таким образом, выявление кальциноза коронарных артерий при наличии неблагоприятной кластеризации факторов риска ИБС может помочь в выработке правильной диагностической стратегии и индивидуальных превентивных мероприятий. Количественное определение коронарного кальция позволяет оценить наличие и тяжесть атеросклеротического поражения в сосудах сердца, прогнозировать вероятность развития сердечно-сосудистых осложнений.
Скрининговое исследование кальциноза коронарных артерий с последующим контрастированием сосудов сердца выполнено нами у 42 пациентов в возрасте от 40 до 49 лет. В основную группу были включены 22 пациента с ишемической болезнью сердца и метаболическим синдромом, давность существования ИБС по результатам анализа амбулаторных карт составила 2,25 ± 0,73 года. Группа сравнения была сформирована из 20 пациентов с ИБС, не имеющих метаболического синдрома. Группы исследования были сопоставимы по возрасту, половому составу, длительности основного заболевания и проводимому медикаментозному лечению. Исследование кальциноза коронарных артерий при мультиспиральной компьютерной томографии проводилось в пошаговом режиме при толщине среза 2,0 мм на протяжении от синусов Вальсальвы до нижней границы сердца в сочетании с проспективной ЭКГ-синхронизацией на рентгеновском компьютерном томографе LightSpeed Pro 16 2005 г. в. фирмы GE Medical Systems (США) с использованием методики частичной томографии, что позволило значительно снизить величину лучевой нагрузки.
Показатели кальциевого индекса (КИ), рассчитанные по стандартной методике AJ-130 и Volume-130, у больных ИБС, имеющих метаболический синдром, достоверно превышали результаты пациентов группы сравнения (рис. 1), причем при метаболическом синдроме преимущественно поражались проксимальные отделы коронарных артерий (LMA 86,36 ± 7,32%, 45,0 ± 11,12%, р < 0,01; RCA 77,27 ± 8,93%, 25,0 ± 9,68%, р < 0,001).
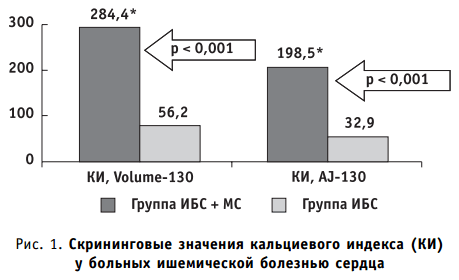
Установлено увеличение коронарного кальциноза у лиц с метаболическим синдромом при двух- и трехсосудистом поражении (табл. 2), наличии гемодинамически значимых стенозов коронарных артерий (табл. 3).
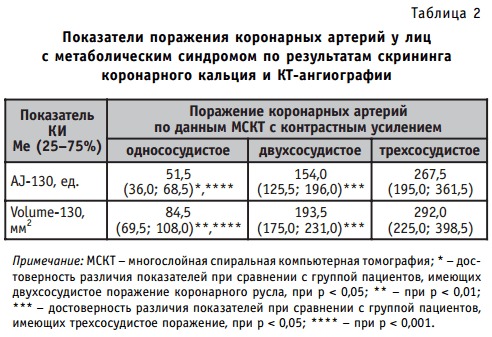

Таким образом, коронарный кальциевый индекс, являющийся достоверным дифференциально-диагностическим критерием ишемической болезни сердца и неоспоримым предиктором развития будущих сердечно-сосудистых осложнений, у лиц с метаболическим синдромом позволяет судить о распространенности и тяжести коронарного атеросклероза: установлено достоверное увеличение кальциноза коронарных артерий у лиц с метаболическим синдромом при двух- и трехсосудистом поражении, наличии гемодинамически значимых стенозов коронарных артерий.
Заключение
- Визуализация коронарного кальция методом мультиспиральной компьютерной томографии может быть использована у лиц с метаболическим синдромом для раннего выявления коронарного атеросклероза. Эта методика способна стать высокоинформативным диагностическим тестом при сомнительных результатах нагрузочных проб и наличии неблагоприятного сочетания агрессивных факторов риска ишемической болезни сердца.
- Коронарный кальциевый индекс позволяет определить индивидуальную тактику ведения пациентов с ишемической болезнью сердца и метаболическим синдромом при сомнительных результатах или невозможности выполнения нагрузочных тестов (см. рис. 2). Включение неинвазивных визуализирующих методик в алгоритм обследования пациентов с ишемической болезнью сердца позволит не только получить важную прогностическую информацию при оценке сердечно-сосудистого риска, но также даст возможность снизить частоту интервенционных вмешательств при наличии гемодинамически незначимых стенозов коронарных артерий.
Вы читаете тему:
Метаболический синдром: ранняя диагностика ишемической болезни сердца, особенности безболевой ишемии и инфаркта миокарда (Митьковская Н. П., Григоренко Е. А., Патеюк И. В., Статкевич Т. В. Белорусский государственный медицинский университет. «Медицинская панорама» № 9, октябрь 2009)
- Понятие о метаболическом синдроме и его критерии.
- Раннее выявление коронарного атеросклероза у лиц с метаболическим синдромом.
- Состояние сердечно-сосудистой системы у женщин с депрессией ST и метаболическим синдромом.
- Инфаркт миокарда при метаболическом синдроме.
Источник
24 января 2019111,8 тыс.
Профессор Бенберин В. В. Руководитель Центра лечения кардиоваскулярного метаболического синдрома ЦКБ УДП РК Клинико-социальная значимость составляющих компонентов метаболического синдрома (МС) определяется степенью прогрессирования таких патологических состояний, как атеросклероз и его проявления: коронарная болезнь сердца, церебро-васкулярные заболевания, артериальная гипертензия, абдоминально-висцеральное ожирение, гипергликемия и гиперинсулинемия, сахарный диабет 2 типа, ишемическая абдоминальная болезнь, гипогонадизм, остеопороз и гиперурикемия. Распространенность МС увеличивается с каждым годом, в настоящее время эксперты ВОЗ оценивают ситуацию как новую пандемию XXI века, охватывающую индустриально-развитые страны. По своей распространенности МС в 2 раза превосходит распространенность сахарного диабета и к 2035 году прогнозируется его увеличение на 50% [1,2]. Сегодня распространенность МС составляет 20-40% от общей популяции населения, наиболее часто выявляется у пациентов среднего и старшего возраста (30-40%), однако, в последнее время отмечается устойчивый рост частоты МС среди подростков и молодежи. Так, за период с 1994 по 2000 годы выявляемость МС среди подростков возросла с 4,2 до 6,4%. У 12-14% детского населения экономически развитых стран наблюдается избыточная масса тела [3]. Актуальность проблемы МС в современной медицине определяется, прежде всего, его большим медико-социальным значением и не случайно МС является одной из широко обсуждаемых тем в научной и практической медицине. Так, по вопросам МС издаются три международных тематических журнала, создан медицинский институт «Метаболический синдром». В 2005 году в Берлине прошел 1й международный конгресс по метаболическому синдрому и преддиабету. Метаболический синдром можно характеризовать как клинико-патогенетический симптомокомплекс взаимосвязанных многокомпонентных нарушений обменных процессов, механизмов регуляции функций эндотелия, артериального давления, процессов гомеостаза, формирующихся на фоне нейроиммуноэндокринной дисфункции в условиях пониженной чувствительности тканей к инсулину — инсулинорезистентности и сопутствующей ей системной гиперинсулинемии. Результаты Фремингемского исследования и Парижского проспективного проекта показали, что гиперинсулинемия (ГИ) является независимым фактором риска развития атеросклероза, а инсулинонезависимый сахарный диабет (ИНСД), абдоминально-висцеральное ожирение (АВО), повышенный уровень фибриногена и высоко чувствительного С-протеина в крови, наряду с дислипидемией, артериальной гипертензией (АГ) и курением представляют собой основные патогенетические факторы риска развития ишемической болезни сердца [13]. Существует ряд гипотез развития МС, из которых ведущей является теория инсулинорезистентности (ИР) [4]. Феномен резистентности к инсулину развивается намного раньше, чем удается выявить нарушенную толерантность к глюкозе, тем более гипергликемию натощак [5]. В настоящее время выявлены многие причины возникновения и механизмы развития ИР, но не все компоненты МС можно связать и объяснить наличием инсулинорезистентности [4]. Ряд исследователей [16] считает, что формированию ИР предществует нарушение переноса в крови и поглощение клетками насыщенных жирных кислот (НЖК), при этом основная роль в развитии ИР принадлежит свободным жирным кислотам (СЖК). Так, вследствие нарушения транспорта СЖК изменяется структура клеточной мембраны, меняются условия функционирования пептидных рецепторов для инсулина и мембранных трансмиттеров глюкозы, результатом чего являются внутриклеточная гипогликемия и компенсаторная гиперинсулинемия [4,5,6,7]. Формированию гипергликемии и гиперинсулинемии также предшествует дефицит в клетках эссенциальных полиненасыщенных жирных кислот (ПНЖК), одной из причин которого может стать нарушение их активного транспорта [6,7,8,9]. Таким образом, МС можно рассматривать не только как патологию транспорта НЖК, симптомами которой является дислипидемия, выражающаяся в гипертриглицеридемии, эссенциальная гипертония, АВО, но и как нарушение транспорта полиеновых ЖК, которые проявляются клинически гиперинсулинемией, гиперхолестеринемией, артериальной гипертонией. Изученные и предполагаемые механизмы взаимосвязи глюкозоинсулинового и жирнокислотного гомеостаза предопределяют необходимость изучения роли свободных и эстерифицированных жирных кислот в формировании кардиоваскулярного метаболического синдрома. Важнейшим аргументом изучения МС является его атерогенный потенциал в развитии сердечно-сосудистых осложнений, обусловленных атеросклерозом. Данные проведенного скандинавского исследования Kuopio Ischaemic Heart Disease Risk Factor Study в течение 11 лет среди пациентов, имеющих МС, показали наличие риска развития ИБС в 3-4 раза выше, смертности от ИБС в 3 раза выше, а все причины смерти были в 2 раза больше по сравнению с лицами, не имеющими МС. [10]. В ряде научных работ было показано, что у больных с МС часто выявляются ранние признаки атеросклероза сонных и коронарных артерий. Аргументация данного факта заключается в том, что причины возникновения инфаркта миокарда, ишемического инсульта, заболеваний периферических сосудов имеет общее происхождение. Так, в проведенных исследованиях [2,3,11,13] было показано, что некоторые схемы лечения предупреждают не только коронарные события и необходимость проведения реваскуляризации, но и уменьшают частоту ишемических инсультов и заболеваний периферических сосудов. Поэтому разработка превентивных мероприятий по замедлению прогрессирования основных патогенетических механизмов МС должна быть направлена не только на снижение случаев коронарных событий, уменьшение поражений церебральных и периферических сосудов, но и восстановление метаболического гомеостаза организма, что и является основной научной и практической задачей центра по изучению и лечению МС, созданного в Центральной Клинической Больнице Управления Делами Президента Республики Казахстан. Научный интерес, который вызывает к себе МС, предопределяет во многом и эволюцию взглядов на составляющие МС, такие как ишемическая болезнь сердца, артериальная гипертензия, абдоминально-висцеральное ожирение, инсулинорезистентность и сахарный диабет 2 типа и эти факторы должны рассматриваться как единое генерализованное сердечно-сосудисто-метаболическое заболевание [20]. В современной клинической практике широкое применение получило определение МС по классификации АТР —III Национальной образовательной программы по холестерину США [12]. Согласно этой классификации, наличие трех из пяти компонентов позволяет врачу установить метаболический синдром. Это — АВО — окружность талии для мужчин > 102 см, для женщин — > 88 см, триглицеридемия > 1,7 ммоль/л, низкий уровень холестерина липопротеидов высокой плотности < 1 ммоль/л для мужчин и < 1,3 ммоль/л для женщин, артериальное давление свыше 130/85 мм. рт. ст., гипергликемия свыше 6,1 ммоль/л. Необходимо отметить снижение целевого уровня АД. Если в классификации артериальной гипертензии (2003, 2007 годы) был зафиксирован показатель 140/90 мм. рт. ст., то уже в критериях АТР — III США он стал 130/85 мм. рт. ст. Международная диабетическая федерация (2005 год) представила согласованные с европейскими медицинскими ассоциациями критерии МС, рассматривая в качестве его главного компонента центральное (абдоминальное) ожирение — окружность талии для европейцев: у мужчин более 94 см, у женщин — более 80 см. Дополнительно выделены этнические специфические критерии для других групп в сочетании с любыми двумя из четырех критериев: гипертриглицеридемия > 1,7 ммоль/л, низкий уровень холестерина липопротеидов высокой плотности < 1,03 ммоль/л у мужчин и< 1,29 ммоль/л у женщин, АГ > 130/85 мм. рт. ст. или лечение ранее диагностированной АГ, гипергликемия > 5,6 ммоль/л или ранее диагностированный сахарный диабет 2 типа. Создание концепции МС, ставшего связующим звеном, объединяющим усилия кардиологов, эндокринологов, терапевтов было продиктовано клинической практикой, поскольку нарушение механизма биологического действия инсулина сопровождается пониженным потреблением глюкозы тканями, главным образом, скелетной мускулатурой. Основными направлениями в изучении МС являются оценка оптимальных значений критериев МС с целью улучшения его диагностики, определение интегративных маркеров эндотелиальной дисфункции, инсулинорезистентности, системного вопаления, инфекционных факторов индуцирующих развитие составляющих МС, изучение таких динамических процессов как постпрандиальная гиперлипидемия, гликемический и адипокиновый ответы при МС. Оценка клинической эффективности существующих терапевтических тактик и создание комбинированных многоцелевых терапевтических стратегий по профилактике и лечению МС. Выделение подгрупп МС, ассоциированных с наиболее высокими рисками кардиоваскулярных осложнений, требующих более активной медикаментозной коррекции. Несмотря на то, что существует много дискуссионных вопросов о причинно-следственных взаимоотношениях различных компонентов, их патофизиологической интеграции и оптимальной идентификации, наиболее важными следует все же считать достоверность и прогностическую значимость критериев МС в качестве факторов риска сердечно-сосудистых событий. Необходимо создать научно-обоснованную программу по выделению подгрупп пациентов с определенным фенотипом МС, которые ассоциируются с высоким риском сосудистых осложнений, а поэтому требуют более интенсивной лечебной тактики — так как МС является главной угрозой для здоровья человека в XXI веке. Это подтверждается убедительными статистическими данными о том, что МС в целом или его отдельные компоненты, ассоциируются не только с повышенным риском сердечно-сосудистых событий, но и за счет основного патофизиологического проявления МС — инсулинорезистентности и дисфункции адипоцитов — вызывают атерогенный эффект и в других сосудистых бассейнах организма. Поэтому МС вполне логично рассматривать как один из ведущих триггеров патологического каскада сосудистых нарушений, проявляющихся острым коронарным синдромом и ишемическим инсультом. Недавно выполненные исследования показали наличие ассоциации между различными компонентами МС и маркерами субклинического поражения сонных и коронарных сосудов [15,16]. На различных популяциях, включая европейцев, афроамериканцев и китайцев, обнаружена положительная корреляция между каротидным атеросклерозом и инсулинорезистентностью [9 ]. Получены доказательства взаимосвязи между инсулинорезистентностью и артериальной гипертензией, некоторые исследователи рассматривают ИР как предиктор будущей АГ [11,13]. Инсулинорезистентность может быть как генетически детерминированной, так и приобретенной. Известно более 40 различных клинических симптомов и заболеваний, при которых развивается ИР. Причинами ее развития могут быть повышение в крови уровня контринсулярных гормонов, гиподинамия, стрессы, алкоголь, она характерна для пубертатного периода, беременности и пожилого возраста. Есть доказательства, что ИР тесно ассоциирована с характерным распределением жировой ткани в организме — проявления ИР особенно возрастают при избыточном накоплении жира [ 17]. Адипоциты висцерального, в отличие от подкожного жира, имеют высокую плотность и чувствительность b-адренорецепторов и низкое содержание инсулиновых рецепторов [ 19]. Такие метаболические особенности определяют повышенную чувствительность висцеральных адипоцитов к липолитическим эффектам и одновременно низкую чувствительность к антилиполитическому действию инсулина [2,19 ]. Интенсивный липолиз при АВО приводит к увеличению синтеза СЖК, поступающих через систему воротной вены в печень [ 4,19]. Хорошо известно, что чем выше содержание в крови СЖК, тем сильнее подавляется окисление глюкозы. Имеются данные, что в присутствии избыточных концентраций СЖК уменьшается связывание инсулина рецепторами гепатоцитов, а также его метаболический клиренс с последующим развитием системной гиперинсулинемии [5,8,18]. Получены данные, что продолжительная гиперинсулинемия индуцирует вазоконстрикцию, повышает активность симпатической нервной системы (СНС), увеличивает объем циркулирующей крови вследствие повышения реабсорбции ионов натрия и воды в проксимальных и дистальных канальцах нефронов [ 20]. Уменьшение чувствительности гепатоцитов к действию инсулина приводит к снижению синтеза гликогена, усилению гликогенолиза и глюконеогенеза [ 22]. Высокие концентрации СЖК оказывают прямое липолитическое действие на секреторную функцию b-клеток поджелудочной железы. Высокие концентрации СЖК нарушают инсулинозависимую утилизацию глюкозы в скелетной мускулатуре, усиливая периферическую ИР и также способствует повышению активности СНС [21]. Одновременно избыток СЖК является субстратом для увеличения синтеза в печени липопротеинов очень низкой плотности богатых триглицеридами. Таким образом, в условиях ИР и гиперинсулинемии развивается атерогенная дислипидемия, выражающаяся гипертриглицеридемией, повышением содержания холестерина липопротеинов низкой плотности и снижением концентрации холестерина липопротеинов высокой плотности [ 23]. Происходит также изменение качественных параметров липидных частиц, так, на фоне нормальных размеров липопроидов низкой плотности идентифицируются мелкие и плотные частицы с большим окислительным потенциалом, способные мигрировать в субэндотельальное пространство и инициировать процесс атероматоза [ 6, 14,23]. В ряде работ был исследован еще целый спектр нарушений, которые ассоциируются с ИР — это гипертрофия левого желудочка с нарушением его диастолической функции, повышение внутрисосудистой свертываемости крови, увеличение скорости агрегации тромбоцитов, нарушение фибринолиза, экспрессии ингибитора активатора плазминогена, усиление синтеза липопротеина(а), активация ренин-ангиотензин-альдостероновой системы [20, 24, 25]. На сегодняшний день существует много нерешенных вопросов, связанных с метаболическим синдромом: не утихает дискуссия о первопричинах атерогенного процесса, окончательно не раскрыты все возможные механизмы развития ИР и не все компоненты МС можно четко объяснить наличием ИР, не исследованы патогенетические механизмы возникновения эндотелиальной дисфункции, ее пусковые индикаторы. Существует отчетливая необходимость интерпретации ключевых признаков МС с целью лучшей идентификации ИР, уточнения интегральных критериев системного воспаления, нарушения холестеринтранспортной системы и настоятельная потребность внедрения научных положений в клиническую практику, что принесет несомненную пользу по выработке стратегии профилактики и методов эффективного лечения патологических составляющих МС, в первую очередь, кардио- и цереброваскулярных заболеваний
Литература
1. Диагностика и лечение метаболического синдрома. Российские рекомендации. Кардиоваскулярная терапия и профилактика. 2007. 6(2).
2. Zimmer P., Shaw G., Alberti G. Preventing type 2 diabetes and the dysmetabolic syndrome in the real word: a realistic view. Deabetic medicine 2003. 20 (9), 693-702.
3. Метаболический синдром: причины, лечение и профилактика. В. Сергеев. Врач. 2009, № 2. С.36-41.
4. Роль свободных и эстерифицированных жирных кислот при формировании метаболического синдрома. Новогородцева К. П., Караман Ю. К., Антонюк М. В.. Клиническая медицина. 2009, № 5. С.33-37.
5. Этерифицированные и неэтерифицированные индивидуальные жирные кислоты липидов сыворотки крови у пациентов с гиперлипидемией при приеме статинов. Титов В. Н., Арапбаев А. А., Кухарчук В. В. и др. Клиническая лабораторная диагностика. 2006. № 1. С. 1-8.
6. Атеросклероз как патология полиеновых жирных кислот. Биологические основы патогенеза, диагностики и лечения атеросклероза. М. Изд-во «Алтус». 2002. С.265.
7. Зимин Ю. В. Происхождение, диагностическая концепция и клиническое значение синдрома инсулинорезистентности или метаболического синдрома Х. Кардиология. 1998, 6. С. 71-81.
8. Stransky K. Jursik K. T. et al. An improved method of characterizing fatty acids by equivalent chain length values. I. High. Res. Chromatogr. 1992. 15. P. 730-740.
9. National Liabetes Data Group Classification and diagnosis of diabetes mellitus and other categories of glucose intolerance. Diabetes. 2009. 28. P. 1039-1057.
10. Lakka H. M., Laaksonen D. E., Lakka T. A. et al. The metabolic syndrome and total cardiovascular disease mortality in middle-aged men. Jama.2002, 4, 288 (21). P. 2709-2716.
11. Особенности течения и лечения артериальной гипертензии у пожилых пациентов с метаболическим синдромом. О. П. Драпкина. Фарметека. 2010, № 8. С.39-44.
12. Third report of the National Cholesterol Education Programm (NCEP) Expert Panel on Detection. Evalution and Treatment of High Blood Cholesterol in Adults (Adults Treatment Panel III). JAMA. 2001, 285. P. 2447-2486.
13. Чазова И. Е., Мычка В. Б. Метаболический синдром. М. Media Medica. 2004. С. 47-49.
14. Reaven G. M. Insulin resistance/compensatory hyperinsulinemia, essential hypertension and cardiovascular disease. I. Clin. Endocrinolog Metab. 2003. 88. P.2399-2403.
15. Мамедов М. Н. Руководство по диагностике и лечению метаболического синдрома. М. Мультипринт. 2005. С. 13-24,59-65.
16. Balkau G. M. Charies M. A., Drivsholn T. Et al. Frequence of the WHO metabolic syndrom in European Ghorts and an alternative definition of an insulin resistance syndrome. Diab. Vttab. 2002. 28. P. 364-376.
17. Regenauer A. Prognosis aspects of the metabolic syndrome. J Insur Med 1998, 30. P. 180-190.
18. Ford E. S. Giles W. H., Dietz W. H. Prevaince of the metabolic syndrome among US adults. JAMA 2002, 287. P. 356-359.
19. Resnic L. M. Lonic basis of hypertension insulinresistance, vascular disease and related disordes. Am. I. Hypertens. 1993, 6. P. 123-134.
20. Smith T. Growth hormone — induced insulin resistance: rile of the insulin receptor, IRS1, GLUT1. Am J Physiol, 1997, 272. P. 1071-1079.
21. Fontbone A. Charies M., Thibault N. Hyperinsulinemia as a predictor of coronary heart disease mortality in a healthy population. The Paris Prospective Study, 15 years follow up. Diabetologia 1991, 34. P. 356-361.
22. Camus B. Goutte, diabete, hyperlipemie: un trisyndrome metabolique. Rev Rhumat 1966,33. P. 10-14.
23. Диденко В. А., Симонов Д. В. Связь концентрации инсулина в крови с сотоянием ренин-ангиотензин-альдостероновой системы и клинической картины гипертонической болезнию Тер. Архив. 1999, 1. С. 26-31.
24. Godsland I. F. Sidhu M. Crook D. Stevenson J. C. Coagulation and fibrinolitic factors, insulin resistance and the metabolic syndrome of coronary heart disease risk. XVI IT — 2 — Congress of the European Sosiety of Cardiology. August, 25-29. 1996, Brimingham, UK. CD Conifer Information System: 1846.
Профессор Бенберин В. В. Doctor.kz
Источник
