Метаболические нарушения при синдроме поликистозных яичников
29 января 2020845,2 тыс.
Синдром поликистозных яичников (СПКЯ) — это симптомокомплекс, который характеризуется наличием метаболических нарушений (чаще всего это ожирение и инсулинорезистентность), нарушением структуры и функции яичников, нарушением менструальной и репродуктивной функции.
Я не зря на первое место поставила именно метаболические нарушения.
СПКЯ — это не болезнь яичников или матки, это заболевание всего организма, где на первом месте стоят именно нарушения обмена веществ. При чем в 50% случаев метаболические нарушения существуют на фоне абсолютно нормальной массы тела.
СПКЯ — это состояние, которое может влиять на ваши менструальные циклы, фертильность, гормоны и внешний вид.
Также он имеет массу отдаленных последствий для здоровья, если проблему игнорировать и не заниматься её коррекцией.
По статистике распространенность СПКЯ варьирует в пределах от 2 до 26 на 100 женщин, то есть от 2 до 25% в общей популяции.
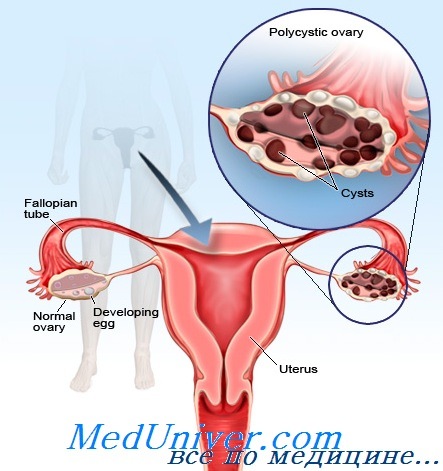
Что такое поликистозные яичники?
Поликистозные яичники немного больше, чем нормальные яичники, и имеют вдвое больше фолликулов (фолликул — структурный компонент яичника, из которого выходит яйцеклетка).
Наличие поликистозных (или мультифолликулярных) яичников на УЗИ не обязательно означает, что у вас есть СПКЯ. Только сочетание ваших симптомов и УЗИ, результаты гормонального обследования, дают нам полную картину заболевания и позволяют заподозрить такой диагноз.
Симптомы СПКЯ включают:
- нарушение менструального цикла по типу олиго/аменореи (нерегулярные менструации или вообще их длительное отсутствие);
- увеличение количества волос на лице и теле (гирсутизм);
- потеря волос на голове (облысение по мужскому типу);
- избыточный вес, быстрая прибавка веса и/или трудности с похудением;
- жирная кожа, угри;
- проблемы с зачатием.
Депрессия и различные психологические проблемы также могут возникать при СПКЯ.
Симптомы очень вариабельны. У некоторых женщин очень мало симптомов, в то время как другие могут иметь их все сразу.
СПКЯ часто является причиной проблем с фертильностью у женщин.
Но вы можете забеременеть, даже если у вас нет менструального цикла, так как наличие хоть и редких овуляций, все же возможно при СПКЯ.
Что вызывает СПКЯ?
Причина СПКЯ еще неизвестна, но часто СПКЯ имеет семейную историю. Если кто-либо из ваших родственников (мать, тетя, сестры) имеют СПКЯ, вы имеете риск столкнуться с такой же проблемой.
Симптомы связаны с ненормальным уровнем гормонов.
1. Тестостерон — гормон, который вырабатывается в небольших количествах в яичниках у всех женщин.
У женщин с СПКЯ уровень тестостерона несколько выше обычного и это связано со многими симптомами.
2. Инсулин является гормоном, который контролирует уровень глюкозы в крови.
Если у вас есть СПКЯ, ваше тело может не реагировать на инсулин (это называется резистентность к инсулину), поэтому уровень глюкозы выше нормального.
В ответ на высокий уровень глюкозы, ваш организм, пытаясь его понизить, начинает вырабатывать больше инсулина. Высокий уровень инсулина в свою очередь может привести к увеличению веса, нерегулярным менструациям, проблемам с фертильностью и к более высоким уровням тестостерона.
Диагностика СПКЯ
Наличие поликистозных яичников на УЗИ не означает, что у вас есть СПКЯ.
Женщины с СПКЯ часто имеют преходящие симптомы, особенно если их вес колеблется. Это может усложнить диагностику и означает, что диагностика может занять некоторое время.
Диагноз ставится при наличии минимум двух следующих признаков:
Нерегулярные, редкие менструации или вообще их отсутствие.
- Увеличение количества волос на лице или теле (гирсутизм) и/или анализ крови, которые показывает более высокий уровень тестостерона, чем нормальный.
- Поликистозные яичники по данным ультразвукового сканирования.
Женщинам с СПКЯ в возрасте старше 40 лет рекомендуется один раз в год в обязательном порядке определять уровень глюкозы в крови. Если ваш ИМТ составляет 30 и более или у вас есть семейная история сахарного диабета, вам может быть предложено пройти тестирование на сахарный диабет раньше.
Необходимо проводить контроль:
- АД;
- уровня холестерина;
- триглицеридов;
- ЛПВП;
- ЛПНП.
Отдаленные последствия СПКЯ для здоровья
1. Инсулинорезистентность и диабет
Одна/две женщины из десяти с СПКЯ будут иметь диабет. Если его не лечить, это может привести к нарушению работы многих органов.
Если у вас есть СПКЯ, ваш риск развития диабета увеличивается еще больше, если вы:
- старше 40 лет;
- у вас есть родственники с диабетом;
- имели диабет во время беременности (гестационный диабет);
- имеете ожирение (индекс массы тела (ИМТ) более 30).
2. Артериальная гипертензия.
Женщины с СПКЯ, как правило, имеют высокое кровяное давление, которое больше связано с резистентностью к инсулину и к избыточному весу, а не с самим СПКЯ.
3. Рак эндометрия.
Если у вас бывает менее трех менструаций в году, эндометрий матки остаётся слишком толстым, и это может в конечном итоге способствовать развитию рака эндометрия у небольшого числа женщин.
СПКЯ не увеличивает риск рака груди или яичников.
4. Депрессия и перепады настроения.
5. Снижение работоспособности и дневная сонливость.
Лечение
Сразу хочу сказать вам о том, что, к сожалению, как такового лечения СПКЯ не существует. Нет такой таблетки или укола, которые могли бы навсегда избавить вас от этой проблемы. Существует несколько линий терапии, которая подбирается с учётом симптомов заболевания, возраста и репродуктивных планов на ближайшее время.
Основная цель лечения состоит в том, чтобы максимально уменьшить количество неприятных симптомов, снизить все возможные риски, связанные с наличием СПКЯ, и избежать отдаленных последствий заболевания.
Первая и самая важная ступень любого лечения — здоровый образ жизни.
Это здоровое сбалансированное питание, которое включает в себя фрукты, овощи, цельнозерновые злаки, неочищенный рис, нежирные сорта мяса, рыба и прочие продукты:
- Вы должны сократить количество употребляемого сахара, соли и кофеина.
- Потребление алкоголя должно составлять не более чем 14 единиц в неделю.
- Регулярно питаться, особенно не пропускать утренний приём пищи.
- Регулярно заниматься спортом (минимум 30 минут хотя бы три раза в неделю).
- Вы должны стремиться поддерживать свой вес в пределах нормальных значений.
Для того чтобы понять, какие же они, эти «нормальные значения», существует так называемый индекс массы тела (ИМТ), который рассчитывается путём деления массы на рост в метрах в квадрате.
Например, ваш рост составляет 174 см, а вес 65 кг.
В таком случае ваш ИМТ = 65 : (1,74 * 1,74) = 21,7.
- Идеальные значения ИМТ — 19-25.
- 25-30 — избыточный вес, выше 30 — ожирение.
Преимущества потери веса включают:
- Уменьшение риска развития инсулинорезистентности и сахарного диабета;
- Снижение риска сердечно-сосудистых заболеваний;
- Уменьшение риска развития рака матки;
- Контроль и восстановление более или менее регулярных менструаций;
- Восстановление овуляций и увеличение вероятности спонтанного зачатия;
- Уменьшение кожных и косметологических проблем, таких как акне и гирсутизм;
- Улучшение психологического самочувствия.
И для того чтобы добиться всего вышеперечисленного вам нужно только лишь нормализовать свой вес и питание.
Никакое медикаментозное лечение СПКЯ не будет эффективно, если на первом этапе не проведена коррекция массы тела и образа жизни.
Огромного количества болезней можно было бы избежать именно таким путём. У многих пациенток только лишь при нормализации веса проходят многие симптомы заболевания, восстанавливается овуляция следовательно и беременность становится возможной.
Будьте сами себе врачом и диетологом, а если справиться с лишним весом и поменять рацион все-таки не получается — обратитесь к специалисту, их на сегодняшний день предостаточно.
Медикаментозное лечение
Существует ли волшебная таблетка, которая может навсегда избавить вас от СПКЯ? Нет, не существует.
Различные варианты терапии направлены на то, чтобы устранить или уменьшить симптомы СПКЯ, избежать отдаленных последствий заболевания (рака эндометрия, сахарного диабета и пр.) и, если есть репродуктивные планы, получить беременность.
Многие женщины с СПКЯ успешно справляются со своими симптомами и долгосрочными рисками для здоровья без каких-либо вмешательств. Они делают это регулярно занимаясь спортом и поддерживая здоровый образ жизни.
1. При выявлении нарушения толерантности к глюкозе, метаболическом синдроме, сахарном диабете 2 типа, когда не удаётся достичь коррекции уровней глюкозы крови с помощью изменений образа жизни как терапия второй линии при нарушениях менструального цикла, используются таблетированные сахароснижающие средства (в основном это бигуаниды).
2. При наличии различных косметологических проблем (акне, гирсутизма и пр.), выраженных нарушениях менструального цикла (если менструации бывают всего 3-4 раза в год), после коррекции веса и питания и при отсутствии противопоказаний, возможно использование эстроген-гестагенных препаратов (комбинированных оральных контрацептивов (КОК), вагинальных колец, пластырей), обладающих антиандрогенной активностью.
Они снижают уровень тестостерона, нормализуют и облегчают симптомы акне, гирсутизма, а наличие менструальноподобных кровотечений препятствует развитию гиперплазии и рака эндометрия.
Хочу обратить ваше внимание. КОК не могут способствовать наступлению беременности и не лечат СПКЯ. Они лишь устраняют неприятные симптомы заболевания и снижают риск отдаленных последствий. Если у вас есть репродуктивные планы на ближайшее время и ваша цель — беременность, КОК или любые другие контрацептивы НЕ должны использоваться.
3. Антиандрогены — препараты, которые снижают уровень тестостерона в крови и все связанные с этим неприятные симптомы (акне, гирсутизм и пр.).
4. Основным методом лечения бесплодия в случае СПКЯ является стимуляция овуляции, которая в 70-80% случаев позволяет получить беременность.
5. Хирургическое лечение может проводиться только в случае неэффективности медикаментозного лечения. А не как вариант терапии первой линии.
Лично я отношусь к нему очень скептически и практически никогда не рекомендую, так как отсутствует хорошая доказательная база на этот счёт, неизбежно повреждается и снижается овариальный резерв, % наступления беременностей после таких операций не очень высок и отдаленные последствия могут быть весьма неприятными.
Если медикаментозные и хирургические методы лечения не дают результатов и беременность все-таки не наступает, возможно проведение ЭКО.
Источники:
- Oxford Academic, JCEM: Diagnosis and Treatment of POS: An Endocrine Society Guideline.
- RCOG: POS, Long-term Consequences.
- Национальный консенсус по ведению женщин с гиперандрогенией, 2016.
- Видео: Nucleus Medical Media: POS
Источник
Метаболический синдром при синдроме поликистозных яичников (СПКЯ). Опухоли
Синдром поликистозных яичников (СПКЯ) характеризуется признаками метаболического синдрома, его не рассматривают как исключительно гинекологическую патологию. Тем не менее гинекологические симптомы могут быть первыми проявлениями метаболического синдрома у молодых женщин. Ранний дебют дает врачу возможность проводить диагностику и лечение, направленные на изменение профиля риска развития метаболического синдрома или сердечнососудистых заболеваний и предотвращение или уменьшение классических внешних симптомов, снижающих самооценку пациентки.
При проведении многочисленных исследований было установлено, что у женщин с синдромом поликистозных яичников (СПКЯ) повышен риск развития сахарного диабета и сердечно-сосудистых заболеваний. У трети пациенток нарушена толерантность к глюкозе и в 5-10 раз повышен риск развития сахарного диабета типа 2, независимо от национальности. Ко времени наступления менопаузы у таких женщин значительно чаще развиваются артериальная гипертензия и сахарный диабет по сравнению с контрольной группой. Нарушения обмена липидов также чаще встречают у страдающих синдромом поликистозных яичников (СПКЯ).
Возможно существенное повышение содержания общего холестерина, холестерина липопротеинов низкой плотности, триглицеридов и снижение холестерина липопротеинов высокой плотности по сравнению с контрольной группой с аналогичной массой тела. Дислипидемия, нарушение толерантности к глюкозе, центральное ожирение, гиперандрогения и артериальная гипертензия, выявляемые у женщин с синдромом поликистозных яичников (СПКЯ), существенно повышают риск развития сердечнососудистых заболеваний. Из-за наличия этих факторов риска у больных с синдромом поликистозных яичников (СПКЯ) вероятность развития инфаркта миокарда выше в 7 раз.

Прямые доказательства сердечно-сосудистого риска были получены при обнаружении с помощью ультрасонографии сонной артерии субклинического атеросклероза у женщин с СПКЯ, достигших 40-летнего возраста. У пациенток с СПКЯ также существенно чаще встречалась кальцификация венечных артерий и аорты по сравнению с контрольной группой, совпадающей по возрасту и ИМТ. Кроме того, при СПКЯ отмечали снижение общей фибринолитической активности, указывающее на протромботическое состояние — еще один фактор риска сердечно-сосудистых заболеваний.
Можно ли считать синдром поликистозных яичников (СПКЯ) самостоятельным фактором риска, не зависимым от уже известных, — остается непонятным. Несмотря на повышенный риск сердечнососудистых заболеваний, при крупном ретроспективном исследовании, проведенном почти на 800 больных с СПКЯ в Великобритании, не было выявлено значимого превышения как сердечно-сосудистой, так и общей смертности.
Опухоли при синдроме поликистозных яичников (СПКЯ)
У женщин с синдромом поликистозных яичников (СПКЯ) эстрогены не сбалансированы прогестероном, имеется склонность к ожирению, что повышает риск развития гиперплазии и злокачественных новообразований эндометрия. В одном из долгосрочных катамнестических исследований, проведенных на женщинах с СПКЯ в Великобритании, было выявлено существенное повышение риска рака эндометрия, но не рака молочной железы. Повышение риска рака эндометрия может быть связано не только с несбалансированными эстрогенами.
У пациенток с раком эндометрия было обнаружено 3,6- и 2,8-кратное повышение риска рака эндометрия в пре- и постменопаузе соответственно, при повышении концентрации андростендиона. Определенную роль играет и повышение концентрации ЛГ, так как при гиперплазии и раке эндометрия присутствует избыточная экспрессия рецепторов к ЛГ/ХГЧ. Авторы предположили, что гиперэкспрессия этих рецепторов — признак патологии эндометрия, развивающейся у молодых женщин с ановуляторными циклами, включая и больных с СПКЯ.
Изучение возможного риска развития рака молочной железы в постменопаузе у женщин с синдромом поликистозных яичников (СПКЯ) проводили с использованием данных исследования здоровья женщин в Айове (США). В этом проспективном когортном исследовании изучали опросники, заполненные более чем 41 000 женщин в возрасте 55-69 лет; данных о повышении риска развития рака молочной железы при СПКЯ получено не было.
— Также рекомендуем «Лабораторная диагностика синдрома поликистозных яичников (СПКЯ). Анализы»
Оглавление темы «Поликистоз яичников. Аменорея»:
- Метаболический синдром при синдроме поликистозных яичников (СПКЯ). Опухоли
- Лабораторная диагностика синдрома поликистозных яичников (СПКЯ). Анализы
- Диагностика инсулинорезистентности при СПКЯ. Соотношение G0/I0
- Терапия поликистоза яичников. Препараты
- Лечение инсулинорезистентности при СПКЯ. Метформин при беременности
- Операции и удаление волос при при синдроме поликистозных яичников (СПКЯ)
- Современное представление о синдроме поликистозных яичников. Схема лечения
- Отсутствие менструаций — аменорея. Классификация
- Причины первичной аменореи. Дисгенезия гонад
- Мутации Х-хромосомы как причина аменореи. Синдромы Тернера, Суайра, Нунана
Источник

Метаболический синдром (МС) — болезнь цивилизации, развивающаяся вследствие чрезмерного питания и гиподинамии. МС — это совокупность метаболических нарушений, инициирующих развитие атеросклероза, а также осложнений, связанных с сердечно-сосудистой системой. Частота МС в популяции составляет 15–20 %.
Согласно рекомендациям Всероссийского научного общества кардиологов основным признаком МС является абдоминальное ожирение (окружность талии превышает 80 см у женщины и 94 см у мужчины). Дополнительными критериями являются:
- АД более 140/90 мм рт.ст.
- Повышение уровня триглицеридов (более 1,7 ммоль/л)
- Снижение уровня ЛПВП (менее 1,0 ммоль/л у мужчин и 1,2 ммоль/л у женщин)
- Повышение уровня ЛПНП (более 3,0 ммоль/л)
- Гипергликемия натощак (глюкоза в плазме крови натощак более 6,1 ммоль/л)
- Нарушение толерантности к глюкозе (глюкоза в плазме крови через 2 часа после нагрузки в пределах 7,8–11,1 ммоль/л)
Наличие у пациента абдоминального типа ожирения и двух дополнительных критериев дают основание установления такого диагноза как метаболический синдром.
Синдром поликистозных яичников (СПКЯ) или синдром Штейна-Левенталя — эндокринное нарушение, обусловленное генетической предрасположенностью и различными внешними факторами. Частота встречаемости СПКЯ составляет 11 % у женщин репродуктивного возраста.
Последние 15 лет СПКЯ рассматривают не только как гинекологическое заболевание, но и как метаболическое, ассоциированное с нарушением обмена глюкозы и липидов.
Критерии диагностики СПКЯ пересматривались несколько раз. Изначально были разработаны критерии NIH (Национального института здоровья США). После них — критерии Rotterdam (критерии Европейского общества репродукции человека и эмбриологии и Американского общества репродуктивной медицины), которые расширили дефиниции предыдущих. Эксперты подготовили обзор всех доступных данных критериев и составили рекомендации на основе доказательной базы AES (Androgen Excess Society).
NIH 1990:
— хроническая ановуляция
— клинические и/или биохимические признаки гиперандрогении
(наличие обоих критериев)
Rotterdam 2003:
— олиго — и/или ановуляция
— клинические и/или биохимические признаки гиперандрогении
(наличие хотя бы двух критериев)
AE-PCOS Society 2006:
— клинические и/или биохимические признаки гиперандрогении
— дисфункция яичников (олиго-и/или ановуляция и/или морфологические признаки поликистозных яичников)
(наличие обоих критериев)
Первичное звено в патогенезе МС — нарушение нейроэндокринной регуляции функции гипоталамуса. В результате влияния этиологических факторов в экстрагипоталамических структурах происходит нарушение выработки различных нейромедиаторов, например, повышение выработки b-эндорфина и уменьшение секреции допамина. Это ведет к увеличению синтеза аденокортикотропного гормона (АКТГ) и пролактина. Сбой в цикле выработки гонадолиберина приводит к тому, что в гипофизе нарушается синтез гонадотропинов. Формированию вторичных поликистозных яичников способствует эстрон, который синтезируется за пределами гонад из андрогенов. В результате повышается чувствительность гипофиза в отношении гонадолиберина, которая дополнительно провоцирует нарушения в гипоталамо-гипофизарной-яичниковой системе.
Повышенная секреция АКТГ в надпочечниках приводит к развитию гиперкортицизма, включающего в себя повышение уровня глюкокортикоидов, минералокортикоидов и половых гормонов, преимущественно андрогенов. Также гиперкортицизм является предрасполагающим фактором к развитию висцерального ожирения. Избыточная продукция кортизола инициирует инсулинорезистентность и гиперинсулинемию.
Инсулин влияет на овариальную функцию за счет увеличения синтеза ЛГ-зависимого тестостерона и подавления выработки полового стероиды связывающего глобулина (ПССГ) в печени. Результатом является увеличение биологически активных свободных фракций тестостерона и эстрадиола. Повышение уровня инсулина ведет к снижению уровня белков печени, которые связаны с инсулиноподобным фактором роста 1 (ИФР-1). Помимо всего прочего, ИФР-1 так же, как и инсулин провоцирует повышенный синтез андрогенов в тека-клетках яичников. Гиперандрогения является результатом данных метаболических нарушений.
Гиперкортицизм и нарушение синтеза гонадолиберина являются ведущими звеньями патогенеза СПКЯ при метаболическом синдроме. На фоне изменений в синтезе гонадолиберина повышается уровень лютеинизирующего гормона (ЛГ) и снижается уровень фолликулостимулирующего гормона (ФСГ). Это приводит к ановуляции с персистенцией фолликула и последующей атрезией. В атретичных фолликулах избыточно синтезируются андрогены, наряду с этим развивается дефицит эстрадиола. Пониженная концентрация эстрадиола приводит к усиленному синтезу ЛГ. Андрогены, вырабатываемые яичниками и надпочечниками, провоцируют избыточный синтез эстрона в жировой ткани. Высокие концентрации эстрона повышают чувствительность гипофиза к гонадолиберину, в результате чего развивается хроническая гиперсекреция ЛГ. Таким образом, порочный круг замыкается и формируются вторичные поликистозные яичники.
Источники:
- Шляхто Е. В., Недогода С. В., Конради А. О. Диагностика, лечение, профилактика ожирения и ассоциированных с ним заболеваний (национальные клинические рекомендации) //Санкт-Петербург.—2017.—C. – 2017. – Т. 164.
- Чазова И. Е., Недогода С. В., Жернакова Ю. В. Рекомендации по ведению больных с метаболическим синдромом. Клинические рекомендации Минздрава России //Кардиологический вестник. – 2013. – Т. 1. – С. 3-57.
- Адамян Л. В. и др. Синдром поликистозных яичников в репродуктивном возрасте (современные подходы к диагностике и лечению). – 2015.
- Савельева Г. М. и др. Гинекология. – 2017.
- Sharpless J. L. Polycystic ovary syndrome and the metabolic syndrome //Clinical Diabetes. – 2003. – Т. 21. – №. 4. – С. 154-161.
- Swaramya Chandrasekaran, Haritha Sagili. Metabolic syndrome in women with polycystic ovary syndrome. – 20 July 2018.
- Ali A. T. Polycystic ovary syndrome and metabolic syndrome //Ceska gynekologie. – 2015. – Т. 80. – №. 4. – С. 279-289.
- Spinedi E., Cardinali D. P. The polycystic ovary syndrome and the metabolic syndrome: a possible chronobiotic-cytoprotective adjuvant therapy //International journal of endocrinology. – 2018. – Т. 2018.
- Sheena Sobti, Rupali Dewan, Sunil Ranga. Metabolic syndrome and insulin resistance in PCOS phenotypes.
Источник
