Менингеальный синдром у детей это

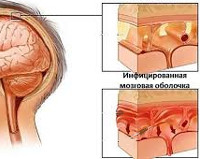
Менингит – воспаление оболочек головного и спинного мозга, затрагивающее мягкие паутинные ткани и циркулирующий между ними ликвор (цереброспинальная жидкость). Также развитие патологии способно поразить корешки черепных нервов. Инфекционное заболевание широко распространено в мире, особенно в географической зоне с умеренным климатом.
Аномалия передается через носоглотку, поэтому зима и ранняя осень являются более опасным временем года для заражения. Ход болезни может иметь форму спорадической (нерегулярной) или эпидемической эндемии. Чаще всего возникает на первом году жизни, после четырех отступает. Очередной рост инфекции приходится на окончание юношеского возраста.
Этиология заболевания
В основе патологии могут лежать различные возбудители, которые начинают развиваться на фоне ослабленной иммунной системы. Ответственны за бактериальный менингит у детей:
- пневмо- и менингококки;
- стрепто- и стафилококки;
- гемофильная палочка;
- туберкулез;
- энтеробактерии;
- спирохеты;
- риккетсии.

Асептический вид болезни вызывают вирусы:
- энтеровирусная инфекция;
- микроорганизм Коксаки;
- эпидемический паротит, или так называемая свинка;
- полиомиелит;
- укус энцефалитного клеща;
- ветряная оспа;
- краснуха;
- корь;
- адено- и ECHO-вирусы;
- герпес.
Симптоматика проявляется через несколько часов после атаки, в редких случаях — через сутки. А также детский менингит может быть вызван патогенными грибками, малярийным плазмодием или различного вида гельминтами.
Перенос инфекции происходит прямым путем через фрагменты слизи при чихании или кашле. В организм возбудители патологии попадают через носоглотку. Болезнь имеет инкубационный период, когда симптоматика еще не проявилась, а человек является контагиозным. А также причиной возникновения менингита может стать ряд патологий:
- воспалительные инфекции в органах дыхания;
- отит, аденоидит;
- аномальное строение черепа, искривление носовой перегородки, синусит;
- фурункулез с локализацией на лицевой части, кариес;
- авитаминоз.
Развитие патологии у младенцев провоцируется:
- внутриутробными инфекциями;
- недоношенностью плода;
- гипоксией при осложненных родах.
В раннем возрасте способствует болезни плохой уход, переохлаждение, смена климата и чрезмерные физические нагрузки. Аномалия возникает на фоне несформированной иммунной системы и слабой сопротивляемости гематоэнцефалического барьера.
Классификация и характерные симптомы
- Различается заболевание по месту локализации, времени течения и причине возникновения:По периодичности определяют первичную и вторичную формы патологии, в основе начальной — нейровирусные и бактериальные причины. Повторная является осложнением гриппа, сифилиса или туберкулеза.
- Состояние спинномозговой жидкости характеризуется гнойным, геморрагическим, серозным менингитом.
- Период течения: реактивный, острый и хронический.
- Форма инфицирования: гематогенная, контактная, периневральная, лимфогенная, черепно-мозговая травма.
- По границе пораженного участка определяют генерализованные и ограниченные.
Лихорадочное заболевание проходит с рядом признаков, совокупность которых называется менингеальный синдром. Сопровождается повышением внутричерепного давления, раздражением спинномозговых корешков. Может протекать одновременно с патологией вегетативной нервной системы. Основные проявления у детей:
- гипертермия (высокая температура тела);
- светобоязнь;
- реакция на громкие звуки (вздрагивание, плач);
- рвота, не связанная с приемом пищи;
- высыпание на кожном покрове;
- не исключаются приступы эпилепсии.
Симптомы менингита у ребенка зависят от вида патологии и возраста пациента.
У грудничков
Основные случаи развития заболевания приходятся на первый год жизни. Диагностика затрудняется из-за слабовыраженных проявлений, некомпетентности матери, которая не придает значения первым признакам. Серозная форма в младенчестве не проявляется. Вирусный менингит, поражающий оболочки головного мозга, у детей грудного возраста выражается следующими симптомами:
- отказ от пищи и воды, срыгивание, диарея;
- периодически возникающая рвота;
- пожелтение кожных покровов, сыпь;
- затылочные мышцы находятся в тонусе;
- слабость, сонливость, гипотония (вялость);
- повышение температуры;
- судороги;
- натяжение черепного родничка;
- гидроцефальный крик.
Также симптомы менингита у ребенка характеризуются возбуждением при касании, проявлением раздражения, постоянным плачем. При поднятии грудничка за подмышки непроизвольно запрокидывается назад голова и поджимаются ноги (симптом Лессажа).
У малышей
От года до 5 лет инфекция может быть бактериальной или вызванной вирусами ЕСНО, Коксаки. Клиническая картина сопровождается ярко выраженными признаками, болезнь развивается быстро. Если во время воспалительного процесса образуется гнойная жидкость в головном мозге, определяется серозный менингит с характерными симптомами:
- Резкий скачок температуры тела до 40 градусов, озноб.
- Затрудненный акт глотания.
- Высыпание на слизистой оболочке рта.
- Сильные колющие или давящие ощущения в голове с фазами болевых кризов.
- «Мозговая» рвота, не связанная с приемом пищи без предшествующей тошноты.
Симптомы менингита у детей дополняются бледностью кожных покровов, патологическими рефлексами мышц на определенные движения.
В подростковом периоде
Дети школьного возраста могут словесно описать свое состояние, что облегчает постановку диагноза. Воспаление мозговой оболочки проявляется быстро, с характерными признаками, гипертермией до 40 градусов и токсическим синдромом (рвотой). Затем присоединяются следующие симптомы менингита у подростков:
- покраснение слизистой горла;
- затруднен глотательный акт;
- нарушение сознания, сопровождающееся бредом;
- онемение конечностей, судороги;
- ладьевидный живот вследствие болезненного сокращения брюшных мышц;
- в тяжелых случаях сильное изгибание тела назад из-за генерализованного спазма в области спины;
- покраснение и отек лица, сыпь на коже и слизистых;
- желтый цвет кожи и белков глаз;
- боль в суставах, увеличение лимфатических узлов;
- изменение ритма дыхания и пульса.
Заболевание сопровождается сильной головной болью, нарушением двигательных функций, которые выражаются тоническими спазмами отдельных мышечных групп, непроизвольными движениями или частичным параличом из-за пареза черепных нервов.
Существующие диагностические исследования
Определить заболевание не составляет особого труда: надо проверить, есть ли у пациента характерные симптомы. Необходимо провести мониторинг, ссылаясь на менингеальные знаки. Методика проведения отображена на фото.
Анализ проводится по следующим критериям:
- Наклон головы вперед встречает сопротивление со стороны затылка (ригидность мышц).
- В положении лежа на спине согнутая в колене нога сопротивляется выпрямлению (синдром Кернига).
- При сгибании нижней конечности действию синхронно подвергается вторая (по Брудзинскому).
Основные менингеальные симптомы являются поводом для дальнейшего исследования. Мероприятия по диагностике включают:
- люмбальную пункцию спинного и головного мозга;
- цитологию ликвора;
- компьютерную томографию;
- анализ крови для обнаружения антител (иммунологический);
- соскоб со слизистой на диплококк.
При необходимости проводится гипсаритмия на ЭЭГ (электроэнцефалограмма).
Лечение
Если есть подозрение на проявление заболевания, помощь должна быть неотложной. Для предотвращения осложнений в виде эпилепсии, слабоумия, потери слуха и других негативных явлений терапия проводится в стационарных условиях. Пациенту предписан постельный режим, для снятия интоксикации применяют капельницу. Лечение проводится препаратами:
- Антибактериального действия: «Мернем», «Цефтриаксон», «Хлорамфеникол».
- Против вирусной природы: «ДНК-аза», «Интерферон», «РНК-аза» и литическая смесь.
- Обезболивающие и жаропонижающие: «Ацетилен», «Парацетамол», «Панадол».
- Седативные: «Седуксен», «Дикам», Диазепам».
- Кортикостероидные гормоны: «Новометазон», «Дексаметазон», «Метилпреднизолон».
- Противогрибковые: «Дифлюкан», «Фунголон», «Флюкостат».
Терапия проводится с индивидуальной дозировкой и курсом лечения под наблюдением врача.
Рекомендации по профилактике
Чтобы не допустить воспалительного процесса оболочек мозга и негативных последствий, необходимо придерживаться ряда правил. Сошлемся на доктора Комаровского: «Какой бы формы ни были менингиты, они равноценно опасны для жизни маленького пациента и несут угрозу осложнений, поэтому при первых подозрениях необходимы госпитализация и врачебное наблюдение». Не последнее место занимают рекомендации по предупреждению патологии:
- ответственно отнестись к таким заболеваниям, как ОРВИ, грипп, отит, ветрянка, паротит;
- необходимо следить за питьевым режимом, вода должна быть кипяченой;
- летом не купаться в открытом водоеме;
- следить за гигиеной, мыть руки перед каждым приемом пищи;
- обрабатывать кипятком фрукты.
Профилактика предусматривает проведение вакцинации. Единственным минусом мероприятия является отрицательный результат при вирусном менингите. Прививки проводятся в детских учреждениях с согласия родителей. В случае инфекции больного необходимо изолировать.
Загрузка…
Источник
Менингеальный синдром – симптомокомплекс, характерный для поражения церебральных оболочек. Может иметь инфекционную, токсическую, ликворно-гипертензионную, сосудистую, травматическую, карциноматозную этиологию. Проявляется головной болью, мышечной ригидностью, рвотой, гиперестезией, алгическими феноменами. Диагностический базис составляют клинические данные, результаты исследования спинномозговой жидкости. Лечение осуществляется соответственно этиологии антибактериальными, противовирусными, противогрибковыми, антипротозойными средствами, включает симптоматическую терапию, снижение внутричерепного давления.
Общие сведения
Менингеальный (оболочечный) синдром — распространённая патология, с которой сталкиваются неврологи, инфекционисты, педиатры, терапевты, отоларингологи и многие другие специалисты. Своё название синдром получил от латинского термина «менингеа», обозначающего оболочки мозга. В случаях, когда менингеальный синдром обусловлен раздражением церебральных оболочек без их воспалительных изменений, в медицинской практике используется определение менингизм. Пик активного изучения патологии пришелся на конец XIX века, различными авторами были предложены многочисленные специфические симптомы заболевания, применяемые по настоящее время. Менингеальный синдром наблюдается в любом возрасте без гендерных предпочтений. У пожилых пациентов имеет стёртую клиническую картину.
Менингеальный синдром
Причины менингеального синдрома
Этиофакторами выступают многие внутричерепные и полисистемные патологические процессы. Наиболее часто менингеальный синдром провоцирует воспаление мозговых оболочек (менингит), субарахноидальное кровоизлияние, черепно-мозговая травма. В соответствии с воздействием на церебральные оболочки этиологические причины разделяют на две основные группы – воспалительные и невоспалительные поражения.
Воспалительные поражения:
- Бактериальные. Неспецифические – обусловленные менингококковой инфекцией, гемофильной палочкой, стрептококками, пневмококками, у новорожденных – сальмонеллами, кишечной палочкой. Специфические – возникающие при проникновении в оболочки возбудителей туберкулеза, сифилиса.
- Вирусные. В 75% случаев провоцируются энтеровирусами, реже – вирусом Эпштейна-Барр, аренавирусом, герпетической инфекцией, вирусом клещевого энцефалита.
- Грибковые. Основные возбудители – криптококки, кандиды, аспергиллы, гистоплазма. Вызывают серозное воспаление оболочек с петехиальными кровоизлияниями.
- Протозойные. Наблюдаются при токсоплазмозе, малярии.
Невоспалительные поражения:
- Кровоизлияния в оболочки мозга. Могут возникать вследствие острого нарушения мозгового кровообращения, выраженной артериальной гипертензии, ЧМТ, церебрального васкулита.
- Внутричерепная гипертензия. Развивается вследствие гидроцефалии, объёмных образований (опухоли головного мозга, интракраниальной кисты, абсцесса, внутримозговой гематомы).
- Интоксикации. Экзогенные – лакокрасочное производство, токсикомания, алкоголизм. Эндогенные – уремия, гипопаратиреоз.
- Нейротоксикоз при общих инфекционных заболеваниях (гриппе, сыпном тифе, дизентерии, ОРВИ).
- Карциноматоз – инфильтрация церебральных оболочек опухолевыми клетками при различных онкопроцессах, в том числе лейкоцитарная инфильтрация при нейролейкозе.
Патогенез
Менингеальный синдром имеет два механизма развития. Первый – воспалительный процесс – реализуется в ответ на проникновение инфекционных агентов. Инфицирование церебральных оболочек происходит контактным (при открытой ЧМТ, остеомиелите костей черепа), лимфогенным, периневральным, гематогенным путём. Занос возбудителей с током крови чаще наблюдается при наличии очагов гнойной инфекции (синусита, гнойного отита, мастоидита). При энцефалите воспаление в веществе головного мозга распространяется на ткани оболочек с развитием менингоэнцефалита. Второй патогенетический механизм – раздражение мозговых оболочек. Раздражающее действие оказывают скопления крови при субарахноидальном кровоизлиянии, повышение интракраниального давления, токсические вещества, поступающие в организм извне или образующиеся в результате дисметаболических процессов, жизнедеятельности болезнетворных микроорганизмов, тканевого распада при онкологических заболеваниях.
Симптомы менингеального синдрома
Оболочечный симптомокомплекс формируют общемозговые проявления и собственно менингеальная симптоматика. Типична интенсивная диффузная цефалгия (головная боль), рвота без предшествующей тошноты. Рвота не сопровождается облегчением общего состояния больного. В тяжёлых случаях наблюдается возбуждение, сменяющееся апатией, возможны эпилептические приступы, галлюцинации, угнетение сознания до сопора, комы. Характеризующая менингеальный синдром патогномоничная симптоматика включает три группы симптомов: признаки гиперестезии, мышечно-тонические проявления, болевые феномены.
Гиперестезия проявляется повышенной восприимчивостью звуков (гиперакузией), света (светобоязнью), прикосновений. Наиболее распространённым мышечно-тоническим симптомом выступает ригидность (гипертонус) затылочных мышц, выявляемая при попытке пассивного сгибания головы пациента. Повышение мышечного тонуса обуславливает типичное положение: лежа на боку с выгнутой спиной, запрокинутой головой, согнутыми и приведёнными к телу конечностями («поза легавой собаки»). Реактивные алгические симптомы включают болезненность глаз при движении и надавливании на веки, боли в триггерных точках тройничного нерва, точках Керера на затылке, в области скул.
Диагностика
Менингеальный синдром диагностируется специалистами в области инфектологии, педиатрии, неврологии, терапии. При осмотре обращают внимание на наличие менингеальной позы, гиперестезии, болевых и тонических феноменов. Гипертонус менингеального генеза дифференцируют от мышечного напряжения, сопровождающего миозит, радикулит. В неврологическом статусе определяют характерные изменения рефлекторной сферы: оживление рефлексов, сменяющееся их неравномерным снижением. Если менингеальный синдром связан с поражением вещества мозга, то обнаруживается соответствующий очаговый неврологический дефицит (пирамидная недостаточность, афазия, мозжечковая атаксия, парез лицевого нерва). Существует более 30 клинических симптомов, помогающих диагностировать оболочечный синдром. Наиболее широко среди неврологов и врачей общей практики применяются следующие:
- Симптом Кернига – в положении больного лёжа на спине пассивно сгибают нижнюю конечность в тазобедренном и коленном суставе. Последующие попытки врача разогнуть ногу в колене оказываются невозможными вследствие тонического сокращения сгибающих голень мышц.
- Симптомы Брудзинского – в положении на спине отмечается непроизвольное подтягивание нижних конечностей к животу при сгибании головы пациента (верхний), надавливании на лобок (средний), проверке симптома Кернига (нижний).
- Симптом Эдельмана – разгибание большого пальца на стопе при исследовании по методу Кернига.
- Симптом Неттера – в положении сидя с вытянутыми в постели ногами нажатие на колено одной ноги вызывает сгибание другой.
- Симптом Холоденко – сгибание коленей при попытке врача приподнять пациента за плечи.
- Симптом Гийена – в положении пациента на спине с выпрямленными ногами сжатие мышц передней поверхности одного бедра приводит к сгибанию второй ноги.
- Симптом Лессажа – при удержании ребёнка в воздухе в вертикальном положении за подмышки происходит подтягивание ножек к животу. Характерен для детей раннего возраста.
Важнейшую роль в диагностике оболочечного синдрома играет люмбальная пункция. Она противопоказана при выраженной интракраниальной гипертензии, опасности масс-эффекта, проводится после исключения этих состояний по данным офтальмоскопии и эхоэнцефалографии. Исследование цереброспинальной жидкости помогает установить этиологию синдрома. Мутный ликвор с преобладанием нейтрофилов свидетельствует о гнойном, опалесцирующий с повышенным содержанием лимфоцитов – о серозном характере воспаления. Примесь крови наблюдается при субарахноидальном кровоизлиянии, раковые клетки – при онкологическом поражении.
Менингеальный синдром дифференцируют по этиологии. Верификация окончательного диагноза достигается при помощи бактериологического и вирусологического исследования ликвора, бакпосева крови, ПЦР-исследований, электроэнцефалографии, МРТ головного мозга.
Лечение менингеального синдрома
Развёрнутый менингеальный симптомокомплекс требует лечения в условиях стационара. Терапия осуществляется дифференцировано с учетом этиологии и клинических проявлений, включает следующие направления:
- Этиотропное лечение. При бактериальной этиологии назначают антибиотикотерапию препаратами широкого спектра, вирусной – противовирусными средствами, грибковой – антимикотиками. Производится дезинтоксикация, лечение основного заболевания. До установления возбудителя этиотропная терапия осуществляется эмпирически, после уточнения диагноза – в соответствии с этиологией.
- Противоотёчная терапия. Необходима для предупреждения отёка головного мозга, направлена на снижение интракраниального давления. Проводится мочегонными, глюкокортикостероидами.
- Симптоматическая терапия. Направлена на купирование возникающей симптоматики. Гипертермия является показанием к применению антипиретиков, артериальная гипертензия – гипотензивных средств, многократная рвота – противорвотных. Психомоторное возбуждение купируют психотропные препараты, эпилептический пароксизм – антиконвульсанты.
Прогноз и профилактика
В большинстве случаев своевременно начатое корректное лечение приводит к выздоровлению пациента. Несколько месяцев могут наблюдаться остаточные явления: астения, эмоциональная лабильность, цефалгии, интракраниальная гипертензия. Неблагоприятный исход имеет менингеальный синдром, сопровождающий тяжёлое заболевание ЦНС, молниеносное течение инфекционного процесса, онкопатологию. Профилактика оболочечного синдрома включает повышение иммунитета, предупреждение инфекционных заболеваний, травм, интоксикаций, своевременную терапию цереброваскулярной и сердечно-сосудистой патологии. Специфическая профилактика возможна в отношении менингококковой, пневмококковой инфекции.
Источник

