Медицинский стандарт синдром сухого глаза
Синдром «сухого глаза» (ССГ) – комплекс признаков ксероза поверхности глазного яблока вследствие длительного нарушения стабильности слезной пленки – довольно распространенная патология. Согласно данным статистики, ССГ страдают 30% пациентов офтальмологического профиля. Что лежит в основе успешного лечения таких больных?
ССГ выявляется у 45% пациентов, впервые обратившихся к офтальмологу: из них большую часть составляют люди старше 40 лет. Данная патология иногда встречается и у детей. Основные этиологические факторы развития ССГ в возрасте до 40 лет: глазной «мониторный» синдром, последствия травм и операций роговицы, ношение контактных линз, ожоговая болезнь глаза, глазной «офисный» синдром, лагофтальм различной этиологии, хронический мейбомиевый блефарит, аутоиммунная и тиреотоксическая офтальмопатия, инстилляции бета-адреноблокаторов, синдром Съегрена (Шегрена), синдром Стивенса – Джонсона.
В возрасте старше 40 лет ко всему вышеуказанному присоединяется пемфигус (пузырчатка) конъюнктивы, ССГ может отмечаться и у женщин в период менопаузы. Клиническая классификация ССГ представлена в таблице 1. Различают 4 формы ССГ:
- легкую (клинические признаки ксероза на фоне рефлекторной слезопродукции);
- средней тяжести (на фоне сниженной слезопродукции);
- тяжелую (нитчатый кератит, «сухой» кератоконъюнктивит, рецидивирующая эрозия роговицы);
- особо тяжелую (ксеротическая язва роговицы, глазной рубцующий пемфигоид, роговично-конъюнктивальный ксероз в результате недостаточности витамина А).
Принципы диагностики ССГ
Тщательный сбор анамнестических сведений позволяет выявить артифициальные факторы риска развития ССГ (кераторефракционные оперативные вмешательства, ношение контактных линз, «офисный» и «компьютерный» синдромы, системное и местное применение различных медикаментозных препаратов, влияние средств косметики, кондиционеров, тепловентиляторов и т.п.), а также наличие системных заболеваний. К числу препаратов, нарушающих стабильность слезной пленки, относятся средства, снижающие артериальное давление, адреномиметические вещества, антиаритмические, противопаркинсонические, антигистаминные препараты, антидепрессанты, малые транквилизаторы, нейролептики фенотиазинового ряда, оральные контрацептивы, препараты для лечения язвенной болезни, некоторые глазные капли.
Также важно помнить нозологии, наиболее часто ассоциированные с ССГ. Это заболевания соединительной ткани (коллагенозы), гемопоэтической и ретикулоэндотелиальной систем, кожи и слизистых, приводящие к недостаточности слезы и слизи, некоторые эндокринные расстройства (перименопауза, эндокринная офтальмопатия, сахарный диабет). Согласно статистике, частота развития роговично-конъюнктивального ксероза при хроническом конъюнктивите составляет 79,3%, хроническом блефарите – 76,5%, кератопатии после перенесенного аденовирусного кератоконъюнктивита – 85,3%, вторичных дистрофиях роговицы – 100%, птеригиуме – 77,8%, рефлекторном слезотечении – 65,7%.
Хроническое диффузное нарушение секреторной функции мейбомиевых желез, согласно определению международной рабочей группы по исследованию данной проблемы (MGD, 2011 г.), характеризуется обструкцией их выводных протоков и/или изменением секреции мейбомиевых желез, сопровождающейся:
- нарушением стабильности слезной пленки;
- поражением глазной поверхности;
- ССГ (является его причиной в 60% случаев).
Последовательность оценки свободного края века, как правило, следующая:
- визуализируются отверстия выводных протоков;
- определяется положение линии Маркса;
- выявляется наличие неоваскуляризации свободного края века;
- определяется толщина свободного края века;
- оценивается выпячивание хряща, степень деформации свободного края века;
- выявляются метапластические изменения.
При диагностике необходимо учитывать характер субъективных симптомов роговично-конъюнктивального ксероза. Болевая реакция на инстилляции в конъюнктивальную полость индифферентных глазных капель отмечается в 73% случаев, ощущение сухости в глазу – в 29,5%, инородного тела в конъюнктивальной полости – в 89,1%, жжение и резь в глазу – в 49,9%, плохая переносимость ветра, кондиционированного воздуха – в 38%, светобоязнь – в 36,6% случаев. Дифференциальная диагностика причин роговично-конъюнктивального ксероза проводится согласно схеме, представленной на рис. 1.
Для биомикроскопии поверхности глазного яблока используются 0,1% флюоресцеин натрия, 1% бенгальский розовый, 3% лиссаминовый зеленый. При объективном осмотре у пациента с роговично-конъюнктивальным ксерозом выявляются уменьшение или отсутствие у краев век слезных менисков (80,5%), появление конъюнктивального отделяемого в виде слизистых «нитей» (22,2%), локальный отек бульбарной конъюнктивы с «наползанием» на свободный край века (84,9%), «вялая» гиперемия конъюнктивы (61,2%), наличие включений, загрязняющих слезную пленку (47,8%).
К методам функциональной диагностики ССГ относятся определение стабильности слезной пленки, исследование слезопродукции, осмометрия слезной пленки (в России повсеместно не проводится из-за дороговизны), оценка секреции мейбомиевых желез (пальцевое надавливание или применение специального импортного экспрессора, охватывающего ровно 5 желез), специфических и косвенных признаков ксероза.
Время разрыва слезной пленки – показатель ее стабильности. Данный тест позволяет оценить функционирование муцинового слоя, недостаточность которого может не диагностироваться с помощью пробы Ширмера (по Schirmer). Для его проведения в конъюнктивальную полость закапывают раствор флюоресцеина, просят пациента несколько раз моргнуть, а затем через синий фильтр в щелевой лампе наблюдают за появлением разрывов в окрашенной слезной пленке. Время между последним мигательным движением и появлением первых таких участков и называется временем разрыва слезной пленки. В норме оно должно составлять не менее 10 секунд. С возрастом отмечается уменьшение данного показателя.
Тест Ширмера применяется для оценки слезопродукции. Выделяют пробы Ширмера I и II. Проба Ширмера I (в разных источниках ее называют также тестом на базальную секрецию, пробой Джонса (по Jones)) должна проводиться в начале обследования, так как для получения наиболее правильных результатов перед ее проведением нельзя осуществлять никаких манипуляций с глазом пациента. Для пробы обычно используют специальные тест-полоски длиной 35 мм и шириной 5 мм. Пациента усаживают в помещении с неярким освещением. Тест-полоску сгибают, отступив от края на 5 мм, и помещают за нижнее веко между средней и наружной третью, не касаясь роговицы.
Относительно дальнейшей тактики проведения пробы единого мнения нет: по одной методике пациент смотрит прямо и чуть вверх, по другой – глаза у него должны быть закрыты. При любом варианте через 5 минут тест-полоску извлекают и сразу же, не допуская высыхания, отмечают границу, до которой она увлажнилась. В норме расстояние между этой границей и согнутым краем составляет 10–30 мм. Данная проба позволяет оценить суммарную слезопродукцию, которая, как известно, состоит из основной и рефлекторной.
Для оценки основной (базальной) секреции перед проведением обследования закапывают анестетик, который практически полностью блокирует рефлекторную секрецию. Затем осушают нижний конъюнктивальный свод. Дальнейшие действия аналогичны описанным выше. Нормальные показатели – более 10 мм. Для оценки рефлекторной слезопродукции применяется проба Ширмера II. Проводится она так же, как и тест на базальную секрецию, но дополнительно проводится раздражение слизистой носовых ходов ватной палочкой. Нормой является результат больше 15 мм. Индекс слезного мениска у здоровых людей 1:2, при легкой форме ССГ (гиперлакримия) – 1:3, а при ССГ тяжелой и средней степени (гиполакримия) – 1:1.
Профилактика и лечение при ксеротических изменениях тканей
Основные принципы воздействия на патогенетические механизмы развития ССГ представлены на несложной схеме (рис. 2). В России зарегистрированы следующие препараты «искусственной слезы»: офтагель (Santen), видисик (Bausch + Lomb), визмед гель (TRB Chemedica), систейн ультра (Alcon), «Искусственная слеза» («ФИРН М», Россия), оксиал (Bausch + Lomb), хилабак (Thea), офтолик (Promed Exports), хило–комод, хилозар–комод, вид–комод (Ursapharm), «Слеза натуральная» (Alcon), лакрисифи (Sifi; Zambon), гипромелоза-П (Unimed Pharma), дефислез («Синтез», Россия), визмед лайт (TRB Chemedica), визин «Чистая слеза» (Jonson & Jonson).
Основные компоненты данной группы препаратов – полимеры (гидрогели), буферные системы, консерванты (не всегда). В комплексе эти ингредиенты оказывают влияние на осмолярность, тоничность и вязкость «искусственной слезы». Полимерные основы, применяемые для производства препаратов этой группы, – эфиры целлюлозы (метилцеллюлоза, гидроксиэтилцеллюлоза, гидроксипропилметилцеллюлоза, карбоксиметилцеллюлоза), поливиниловый спирт (поливинол), поливинилпирролидон (поливидон), природные полисахариды, карбомер (полиакриловая кислота). Из широко используемых на сегодняшний день консервантов следует отметить борную кислоту.
В проведенном нами масштабном исследовании приняли участие 316 человек, страдающих ССГ, из них 78 (144 глаза) – с патологией легкой степени, 136 (250 глаз) – средней, 60 (112 глаз) – тяжелой и 42 (76 глаз) – особо тяжелой. По итогам исследования составлена таблица препаратов «искусственной слезы», наиболее часто применявшихся больными с различными формами ССГ (табл. 2). При легком течении ССГ для базовой терапии назначались «Искусственная слеза» («Фирн М», Россия), офтолик (Promed Exports), дефислез («Синтез», Россия). Дополняющей терапией служили препараты на мазевой основе. При ССГ средней и тяжелой степени патологии последние применялись для базового лечения. Дополняющая терапия осуществлялась с использованием «Искусственной слезы», офтолика и дефислеза.
Для лечения больных с особо тяжелым течением ССГ применяемые препараты «искусственной слезы» – хилабак (Thea), хило–комод (Ursapharm), оксиал (Bausch + Lomb), визмед (TRB Chemedica), которые отбирались исходя из следующих требований: отсутствие минимального раздражающего эффекта, токсичного консерванта и способность стимулировать регенерацию. С учетом характера сопутствующих изменений дополнительно назначались дексагемодез при фолликулезе конъюнктивы, ВитА-Пос, корнерегель, хилозар–комод при дегенерации эпителия, ВитА-Пос и рестазис при ксерозе конъюнктивы.
Хирургическое лечение
Тяжелые изменения роговицы ксеротического характера, выраженное снижение слезопродукции (результат пробы по Schirmer – менее 5 мм, по Jones – 2 мм и ниже) и потребность в инстилляциях препаратов «искусственной слезы» чаще 6 раз в сутки являются показаниями к окклюзии слезных канальцев. С этой целью применяется постоянная обтурация слезных канальцев по Herrick или операция конъюнктивального покрытия слезной точки (классическая или модифицированная). Также возможно проведение диатермокоагуляции нижней слезной точки.
Ранее в особо тяжелых случаях изменения роговицы ксеротического характера прибегали к пересадке стенонового протока в конъюнктивальную полость. В настоящее время данная операция выполняется довольно редко. К операциям, способствующим ограничению испаряемости слезной жидкости, относятся канторафия (ушивание век с какого-либо угла глазной щели – медиальной или латеральной) и тарзорафия (полное или частичное ушивание краев век). В настоящее время весьма успешно выполняется биологическое покрытие роговицы (конъюнктивальное пломбирование).
Заключение
В основе успешного лечения больных, страдающих ССГ, лежит комплексный подход, сочетающий в той или иной комбинации (табл. 3):
- инстилляции «искусственных слез»;
- обтурацию слезоотводящих путей»;
- метаболическую и противоаллергическую терапию (комбинированным действием обладает кетотифен, проявляя свойства антигистаминного средства и стабилизатора тучных клеток с дополнительной ингибирующей активностью в отношении эозинофилов);
- устранение осложнений ксероза (биологическое покрытие роговицы и т.п.);
- коррекцию синдромальных форм ССГ смежными специалистами.
Источник
«Всякий успех медицины в целом отражается на успехах офтальмологии, и каждый успех последней отражается на успехах медицины в целом».
(В.П. Филатов)
Более 80% информации об окружающем мире и о себе человек получает визуально благодаря зрительному анализатору (глазами в сочетании с соответствующими участками головного мозга), уникальному по своему значению органу чувств. Потеря зрения наносит непоправимый урон и физическому, и психическому здоровью человека. Но, как говорят мудрые: «Пока видят глаза — не понимаешь, что такое зрение»… Заболевания глаз, а их более двух тысяч, — это болезни важнейших органов и они слишком серьезны, чтобы относиться к ним беспечно.
Зуд, жжение в глазах; их раздражение и покраснение; чувства «инородного тела» и «сухости»; расплывчатое зрение, которое восстанавливается после моргания; слезотечение; усиление дискомфорта после чтения, просмотра телевизора или работы на компьютере — самые частые причины обращения людей к офтальмологам. Эти неприятные ощущения часто связаны с нарушением качества слезной пленки (ощутимое истончение), недостаточной смачиваемостью роговицы (нехватка вырабатываемой слезной жидкости). Офтальмологи называют эту проблему синдромом «сухого глаза» (ССГ). Согласно международной классификации болезней МБК-10 за ним закреплен шифр H04.1 в подразделе «H04 болезни слезного аппарата».
Для справки
Размер слезной пленки (СП) у здорового человека составляет около одной десятой миллиметра. Ключевые функции: обеспечение питания и защита роговицы от патогенов и травмирующих факторов.
Строение: муциновый слой – обеспечивает прикрепление ее к роговице; слой основной водный – питает зрительный орган; липидный слой – препятствует испарению слезной пленки.
Слезы образуются в нескольких железах вокруг глаза. Водная часть продуцируется в слезной железе, расположенной за верхним веком. Несколько меньших железок в толще век и конъюнктиве секретируют жировой и слизистый слои.
С каждым моргательным движением веки распределяют слезу по поверхности глаза. Избыток ее стекает в 2 тончайших слезных канальца во внутреннем углу глаза. Слезные канальцы открываются в слезный мешок, который посредством носослезного канала сообщается с полостью носа.
В норме слезная пленка разрывается и восстанавливается каждые 10 секунд (что побуждает человека моргать). При более частом разрыве восстановление в полной мере невозможно, роговица пересыхает, появляются зуд, сухость, жжение и другие неприятные симптомы.
В последние годы синдром «сухого глаза» приобретает все большую практическую значимость — практически у каждого второго пациента офтальмолог выявляет ССГ. Его общая распространенность в России у пациентов в возрасте до 40 лет составляет 12%, у пациентов старше 50 лет — более 67%. Чаще страдают женщины после 40 лет, начало совпадает с климактерическим периодом. У детей это заболевание встречается редко.1–3 У большинства больных этот синдром проявляется относительно невыраженными объективными признаками, но нередко ксеротический процесс может сопровождаться осложнениями со стороны роговицы, угрожающими не только нарушениями зрительных функций, но и риском потери глазного яблока.
Синдром «сухого глаза» (ССГ) — мультифакториальное заболевание глазной поверхности, характеризующееся нарушением гомеостаза слезной пленки и сопровождающееся офтальмологическими симптомами, в развитии которых этиологическую роль играют нaрушение стабильности, гиперосмолярность слезной пленки, воспаление и повреждение глазной поверхности, а также нейросенсорные изменения.
Факторы риска развития синдрома «сухого глаза» (по: TFOS DEWS II Epidemiology Report, 2017).
Динамика | Доказанные* | Вероятные** |
Стабильные |
|
|
Транзиторные |
|
|
медикаменты:
| медикаменты:
|
* наличие хотя бы одного адекватно проведенного исследования, опубликованного в рецензируемом журнале, наряду с существованием убедительного патогенетического обоснования или клинических данных.
** наличие либо неубедительной информации из рецензируемых публикаций, либо ограниченную информацию.
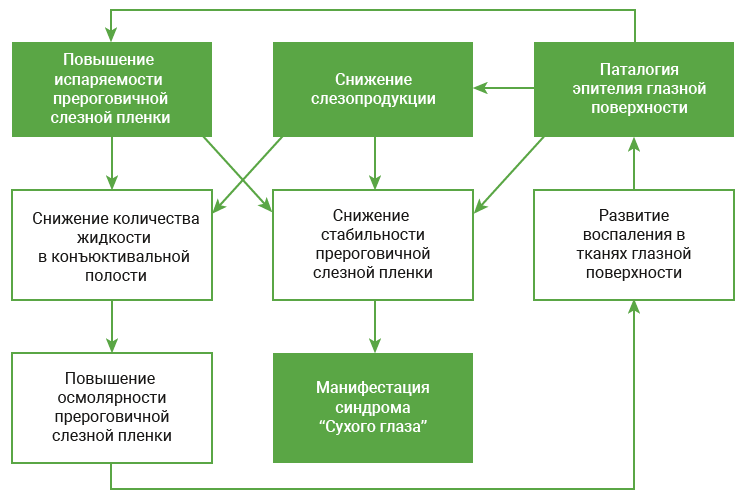
В патогенезе ССГ решающее значение имеют снижение продукции слезной жидкости и избыточное ее испарение из конъюнктивальной полости. Ситуацию усложняет и то, что по мере развития заболевания, оба этих фактора постепенно усугубляют друг друга. Важно их дифференцировать.
Основные причины ССГ

Современные представления о патогенезе ССГ (по Бржескому В.В., 2018)

Клинические проявления ССГ весьма разнообразны, часто не носят специфического характера и во многом определяются тяжестью заболевания. В частности, легкая клиническая форма ксероза, как это ни парадоксально, характеризуется наличием микропризнаков заболевания, развивающихся на фоне компенсаторно повышенной слезопродукции (слезотечения). Причем оно заметно усиливается при воздействии на глаза неблагоприятных факторов внешней среды. Нередко в случаях длительной гиперемии конъюнктивы, в сочетании со слезотечением врач ошибочно определяет у пациента хронический конъюнктивит. Очевидно, что соответствующая ему терапия с использованием антибактериальных и других препаратов нередко приводят к обострению ССГ.
Клинические симптомы синдрома сухого глаза
Субъективные | Объективные | |
Специфические | неадекватная негативная реакция на инстилляции индифферентных глазных капель | уменьшение или отсутствие у краев век слезных менисков |
плохая переносимость ветра, кондиционированного воздуха, дыма и т. п. | появление конъюнктивального отделяемого в виде слизистых нитей | |
ощущение сухости в глазу (характерно для среднетяжелой, тяжелой и крайне тяжелой степени заболевания) | появление эпителиальных нитей на роговице | |
медленное разлипание конъюнктивы век и глазного яблока при оттягивании нижнего века | ||
Косвенные | ощущение инородного тела в конъюнктивальной полости | локальный отек конъюнктивы глазного яблока с наползанием ее на свободный край века |
ощущение жжения и рези в глазу | «вялая» гиперемия конъюнктивы в пределах открытой глазной щели | |
ухудшение зрительной работоспособности к вечеру | наличие включений, загрязняющих слезную пленку | |
светобоязнь | изменения эпителия роговицы дегенеративного характера | |
колебания остроты зрения в течение рабочего дня | — | |
слезотечение (характерно для легкого течения заболевания) | — | |
Формы клинического течения синдрома сухого глаза
Легкая | Средней тяжести | Тяжелая | Крайне тяжелая |
Слабо выраженные микропризнаки роговично-конъюнктивального ксероза на фоне повышения слезопродукции | выраженные микропризнаки роговично-конъюнктивального ксероза на фоне снижения слезопродукции | нитчатый кератит; сухой кератоконъюнктивит; рецидивирующая эрозия роговицы; | деструктивные формы: ксеротическая язва роговицы; паренхиматозный ксероз роговицы; кератомаляция; |
рубцующие формы: глазной рубцующий пемфигоид; псевдоптеригиум; рубцовый ксероз глазной поверхности на почве аутоиммунных процессов (синдромы Лайелла, Стивенса-Джонсона и др.), ожогов, трахомы и др. |
Диагностика
Обследование больного с подозрением на ССГ включает анализ клинических симптомов и анамнеза заболевания с акцентом на специфические признаки ксероза. При этом, согласно рекомендаций Международной рабочей группы по исследованию сухого глаза TFOS DEWS-II (2017), диагностический процесс традиционно начинают с расспроса больного и выявления пациентов для дальнейшего скрининга.
Алгоритм проведения диагностических мероприятий пациентам с подозрением на синдром «сухого глаза» следующий:
скрининг → анализ факторов риска (ношение контактных линз, прием ЛС, пр.) → диагностические тесты (симптоматика – опросник по сухому глазу DEQ-5 ≥ 6 или индекс заболевания глазной поверхности OSDI ≥ 13 — плюс один из маркеров гомеостаза) → тесты по классификации подтипа (повышенное испарение: нарушение уровня липидов, дисфункция мейбомиевых желез, ДМЖ); дефицит влаги: снижение объема жидкости.
Наряду с клиническим обследованием, больным, прошедшим скрининг на наличие ССГ, оценивают так называемые «маркеры гомеостаза» глазной поверхности. Они включают 3 теста:
- исследование стабильности слезной пленки — оценивают по времени ее разрыва с помощью пробы по M.S. Norn (1969) после закапывания в конъюнктивальную полость 0,1-0,2% раствора флюоресцеина натрия. Первый разрыв в подкрашенной слезной пленке на открытом глазу не должен возникнуть быстрее, чем через 10 сек. после последнего мигания;
- определение осмолярности слезной жидкости — определяют с помощью осмометра. У здоровых людей она обычно не превышает 300 мОсм/л. Более высокие значения характерны для развивающегося ССГ (осмолярность ≥ 308 мОсм/л в одном глазу или различия между глазами 8 мОсм/л);
- оценка выраженности дегенеративных изменений эпителия глазной поверхности с использованием витальных красителей — обычно оценивают количественно, с использованием соответствующих шкал (> 5 пятен роговицы, 9 пятен на конъюнктиве или на крае века — ≥ 2 мм длины и ≥ 25% ширины).
При наличии патологического результата любого из трех перечисленных «маркеров гомеостаза», пациенту, прошедшему рассмотренное выше скрининговое обследование, выставляется диагноз синдрома «сухого глаза».
Задача завершающего этапа диагностического обследования больного с верифицированным ССГ — определение ведущей причины его развития: дефицит слезопродукции или повышенная испаряемость влаги из конъюнктивальной полости.
Впервые синдром «сухого глаза» описан шведским офтальмологом Хенриком Сьёгреном (H.S.C. Sjögren) в 1933 г. Хотя сам термин ввел в 1955 г. M.A. Lemp. Сегодня ССГ рассматривается как комплекс признаков роговичного или роговично-конъюнктивального выраженного или скрыто протекающего ксероза, патогенетически обусловленного длительным нарушением стабильности прероговичной слезной пленки на почве различных причин.
Дифференциальные признаки причины дефицита влаги в конъюнктивальной полости
Оцениваемый параметр | Снижение слезопродукции | Повышение испаряемости |
Утяжеление субъективного дискомфорта | к вечеру | с утра |
Ведущий объективный симптом (синдром) | ксероз конъюнктивы | дисфункция мейбомиевых желез |
Слезопродукция | снижена | может сохраняться |
Высота слезного мениска | снижена | не изменена или повышена |
Стабильность слезной пленки | снижена | резко снижена |
В большинстве случаев ССГ характеризуется выраженностью специфических субъективных признаков ксероза на фоне относительно скудной объективной симптоматики.
Клиническая картина синдрома «сухого глаза» характеризуется, как правило, обилием неспецифических симптомов, успешно маскирующих патогномоничные. Поэтому только тщательный анализ всей совокупности клинических проявлений ССГ в комбинации с функциональным исследованием (стабильности слезной пленки, слезопродукции) и обследованием поверхности глазного яблока позволит выставить такому больному правильный диагноз и своевременно назначить ему лечение.
Лечение пациентов с ССГ
При подборе наиболее эффективной терапии ССГ необходимо руководствоваться как стадией заболевания, так и особенностями симптоматических проявлений у конкретного пациента.
Лечение синдрома сухого глаза

Согласно рекомендациям Международной рабочей группы по исследованию сухого глаза TFOS DEWS-II (2017), приведенные выше в схеме мероприятия при лечении больных с синдромом «сухого глаза» применяются поэтапно.
Первый этап. Организация лечебных мероприятий при легких клинических проявлениях ксероза. Помимо информирования о характере клинического течения заболевания, факторах риска его развития и рекомендаций по их исключению, пациенту назначают первичная терапия. Она включает инстилляции «искусственных слез», а при наличии дисфункции мейбомиевых желез – пищевые добавки на основе незаменимых жирных кислот и гигиену век.
Второй этап. Показан при неэффективности первого, а также (в виде старта терапии) – при более тяжелом течении ксероза. Этот этап предусматривает назначение инстилляций уже бесконсервантных препаратов «искусственной слезы». Лечение дополняют закапыванием глюкокортикоидных препаратов (коротким курсом), нестероидных противовоспалительных средств, при возможности – стимуляторов секреции слезной жидкости и муцинов. На ночь закладывают гелевые или мазевые препараты. Дополнение к проводимой местной терапии (взрослых пациентов) — систематические инстилляции циклоспорина А, а также применение средств, задерживающих нативную влагу в конъюнктивальной полости (окклюдоры слезоотводящих путей, герметизирующие увлажняющие очки).
При наличии признаков дисфункции мейбомиевых желез, терапию дополняют соответствующими мероприятиями по гигиене век, с их акарицидной обработкой при обнаружении клеща демодекс, а также системным применением антибиотиков макролидного или тетрациклинового ряда.
Третий этап. Выполняется при неэффективности второго и дополняет его инстилляциями в конъюнктивальную полость аутологичной/аллогенной сыворотки, пероральным введением препаратов – стимуляторов секреции слезной жидкости и муцинов, а также применением лечебных контактных линз: мягких бандажных и/или склеральных.
Четвертый этап. Предусматривает длительные инстилляции в конъюнктивальную полость глюкокортикоидных препаратов и применение хирургических методов лечения. Последние включают покрытие роговицы амниотической мембраной, хирургические способы закрытия слезоотводящих путей, а также и другие вмешательства — тарзорафию, трансплантацию слюнных желез и пр.
Один из основных методов лечения больных с синдромом «сухого глаза» — применение различных заменителей слезной жидкости (т. н. препараты «искусственной слезы»). Их назначают в виде инстилляций в конъюнктивальную полость с частотой от 2 до 6 раз в сутки.
На первом этапе лечения ССГ препараты «искусственной слезы» — базовые средства. Эти препараты, как правило, отличаются вязкостью. Легкие клинические формы ССГ компенсируются закапываниями препаратов низкой вязкости, среднетяжелые и тяжелые — гелевыми формами. При крайне тяжелом ксерозе показаны препараты низкой вязкости (без консерванта или с биораспадающимся консервантом, обеспечивающим стерильность только во флаконе).
Фармакологический эффект этой группы средств обусловлен действием на муциновый и водный слои прероговичной слезной пленки. Входящие в их состав полимеры (производные метилцеллюлозы и гиалуроновой кислоты, поливиниловый спирт, поливинилпирролидон и др.) смешиваются с нативной слезой и образуют собственную прероговичную пленку.
Наиболее распространенный компонент современных слезозаменителей — гиалуроновая кислота (ГК), естественный компонент слезы, способный связывать большое количество молекул воды и усиливать репаративные процессы в строме роговицы и бульбарной конъюнктиве, улучшая состояние эпителия роговицы и конъюнктивы. Ее увлажняющие свойства напрямую зависят от вязкости, которая определяется концентрацией ГК в составе слезозаменителя. Наиболее оптимальная концентрация ГК — от 0,1 до 0,3%. При увеличении концентрации ГК более 0,3% также увеличивается и вязкость офтальмологического раствора, что может вызывать дискомфорт у пациентов.
Но, как показывает клиническая практика и исследования, в составе препаратов этой группы важна не только ГК, но и другие компоненты, воздействующие на различные звенья патогенетического процесса развития ССГ.
Так при выраженном ССГ, при симптомах кератопатии, особенно дегенеративных изменениях роговицы и конъюнктивы, терапию необходимо дополнять средствами, стимулирующими регенерацию тканей. К примеру, препаратами, в состав которых входит декспантенол, стимулирующий миграцию эпителиальных клеток в область поврежденного участка роговицы и ускоряющий их пролиферацию, а также влияющий на образование нормальной структуры фибробластов в строме роговицы, предотвращая образование рубцов.
Наряду с препаратами «искусственной слезы», в лечении больных с ССГ также получили применение стимуляторы слезопродукции (пентоксифиллин: системно и местно — лимфотропно), местные иммунотропные и противовоспалительные препараты (0,05% раствор циклоспорина А, глюкокортикоидные препараты и др.).
Противоаллергические глазные капли (стабилизаторы мембран тучных клеток, стабилизаторы лизосомальных мембран макрофагов, антигистаминные препараты и их комбинации) инстиллируют в конъюнктивальную полость при наличии признаков аллергии.
Медикаментозное лечение при отсутствии эффекта дополняют закрытием слезоотводящих путей.
И, конечно же, помимо лечения синдрома «сухого глаза» должна проводиться терапия сопутствующих заболеваний, которые могут провоцировать ССГ или быть его осложнениями (блефарита, кератопатии, пр.).
Таким образом, при лечении пациентов с ССГ следует использовать все имеющиеся сегодня возможности комплексного воздействия на различные звенья патогенеза и типы нарушения структуры и состава слезной пленки. Современные слезозаместительные средства с различным спектром действия, физическими свойствами, сходными с естественной слезой, и различной комбинацией активных компонентов в зависимости от желаемого корректирующего эффекта позволяют наиболее полно и на длительный срок купировать симптомы ССГ и предотвращать развитие осложнений.
Использованная и рекомендуемая литература
Бржеский В.В., Егорова Г.Б., Егоров Е.А. Синдром «сухого глаза» и заболевания глазной поверхности: клиника, диагностика, лечение. М. ГЭОТАР-Медиа, 2016, 464 с.
Бржеский В.В. Синдром «сухого глаза» у людей молодого возраста: нерешенная проблема современности. Современная оптометрия. №2 (2), 2007, с. 38–43.
Бржеский В.В., Сомов Е.Е. Роговично-конъюнктивальный ксероз. СПб., 2003, 119 с.
Craig J.P., Nichols K.K., Akpek E.K. et al. TFOS DEWS II Definition and Classification Report. Ocul. Surf., 2017, 15, с. 276–283.
Сомов Е.Е., Ободов В.А. Синдромы слезной дисфункции (анатомо-физиологические основы, диагностика, клиника и лечение). СПб. Человек, 2011. 160 с.
Офтальмология. Национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. М. ГЭОТАР-Медиа, 2018. 904 с.
The Tear Film and Ocular Surface Society (TFOS) International Dry Eye Workshop (DEWS) II Report // Ocular Surface. 2017. Vol. 15, № 3, p. 269-649.
Егоров Е.А. Особенности терапии синдрома «сухого глаза». РМЖ «Клиническая офтальмология». 2018. 3, с. 146–149.
Источник
