Мед помощь при синдроме длительного раздавливания

Нарушается кровоснабжение на том участке тела, который оказался зажат.
Если долгое время человек оказывается прижат тяжелым предметом, возникает краш-синдром (травматический токсикоз, синдром сдавливания, позиционный). Нарушается кровоснабжение на том участке тела, который оказался зажат. Чаще всего это происходит при землетрясениях и прочих бедствиях, ДТП. Если воздействие было длительным, необходимо правильно оказать первую помощь при синдроме длительного сдавливания. При некорректных действиях человек может скончаться еще до прибытия медицинской бригады.
Коротко о том, что происходит при краш-синдроме
При воздействии тяжелого предмета нарушается кровоснабжение пораженных тканей. Сдавливание вызывает гипоксию на клеточном уровне, ткани постепенно начинают отмирать. Одновременно возможны переломы, кровотечения, некроз.
Синдром сдавливания появляется после того, как мышцы освобождают от тяжестей.
Однако пока тело находится под давлением, краш-синдром отсутствует. Он проявляется после того, как мышцы освобождают от тяжестей. По кровеносным сосудам мгновенно начинает циркулировать кровь, которой передаются токсические вещества, выделяющиеся при отмирании клеток. Блокируется выработка мочи, как только миоглобин попадает в почки. Уже за 3 — 4 часа может развиться острая почечная недостаточность, отек тканей.
Признаки
Нарушения гемодинамики зависят от того, какая часть тела оказалась под давлением, как долго оно длилось, и насколько тяжелым был предмет. Хуже переносится сдавливание, которому подвергаются ноги. При поражениях рук, предплечий прогноз более оптимистичный.
При синдроме сжатия симптомы будут следующими:
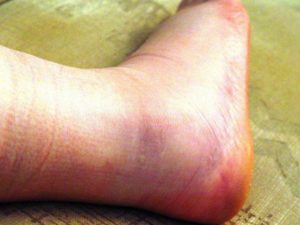
Бледность и отек после сдавливания.
- бледность конечностей, отек;
- кожа холодная на ощупь;
- отсутствует специфическая пульсация на пережатых артериях;
- ишемия мягких тканей резко снижает чувствительность;
- невозможно пошевелить конечностью.
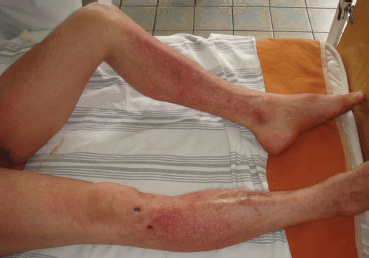
Если воздействие длительное, травма будет более серьезной. После начала компрессии заболевание будет прогрессировать. К основным признакам добавится изменение оттенка кожи до красно-синего, выраженный отек, сильная боль при попытке пошевелить пораженной конечностью.
Степени и стадии синдрома
Первая помощь при синдроме длительного сдавления должна быть оказана своевременно, чтобы снизить последствия и осложнения после краш – синдрома.
Выделяют несколько основных стадий, с которыми сталкивается пострадавший:
- в первом периоде (1 – 2 дня после освобождения от тяжести) возникает токсический шок. После удаления тяжелого предмета появляется сильная боль, которая длится несколько часов. Кожа приобретает красно-фиолетовый оттенок. Спустя 1 – 2 часа после ПМП увеличивается отечность тканей. Уже в первые сутки развивается острая почечная недостаточность, от которой нельзя застраховаться даже при оказании неотложной помощи при синдроме длительного сдавления;
- после первого периода наступает так называемый «светлый промежуток». В это время состояние пациента стабилизируется, улучшается самочувствие, однако уже через несколько часов вновь наступает ухудшение;
- следующая стадия длится с 3 дня до 12 дней. Продолжает увеличиваться отек конечностей. В кровь по-прежнему поступают токсические продукты распада. Снижается выделение мочи, развивается острая почечная недостаточность. Человек чувствует себя плохо, его тошнит. Понижается давление. Часто в организме развиваются острые очаги воспаления;

Из-за развития острых очагов воспаления, человека начинает тошнить.
- последний период начинается с 3 – 4 недели и длится несколько месяцев. Пострадавший восстанавливает силы. Состав крови приближается к нормальным значениям, нормализуется деятельность почек. Существует риск образования сепсиса.
Первая медицинская помощь при синдроме длительного сдавливания
Главное правило оказания помощи при длительном сдавливании – нельзя немедленно извлекать пострадавшего из-под тяжестей. В противном случае синдром приведет к моментальному поражению почек, увеличению риска летального исхода. Достаточно слегка
Первая помощь при сдавливании конечности оказывается по следующей схеме:
- освободить тело от одежды, которая может стеснять движения;
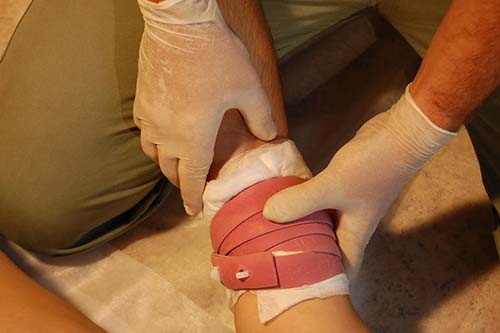
- забинтовать конечность (наложить жгут), охладить ее с помощью льда, холодной воды. Обязательно нужно записать время наложения давящей повязки. Жгут нельзя использовать дольше 30 минут зимой и часа – летом;

Накладывают жгут выше места сдавливания.
- дать пострадавшему от синдрома сдавливания обезболивающие (анальгетики), а также препараты для нормализации сердечно-сосудистой деятельности. Это позволит избежать резкой остановки сердца;
- если есть открытые раны, их обрабатывают при помощи антисептических растворов;
- при отсутствии подозрения на травмы внутренних органов обеспечить обильное питье для восстановления кислотно-щелочного баланса;
- удаляют тяжесть и пораженную конечность сразу туго фиксируют давящей повязкой от пальцев до места наложения жгута;

После удаления тяжести пораженную конечность туго фиксируют при помощи давящей повязки.
- ногу или руку поднимают выше уровня сердца, снимают жгут (за исключением случаев, когда открылось кровотечение).
Пострадавшего обязательно госпитализируют в медицинское учреждение, где синдром сдавливания будут лечить при помощи медикаментозных средств. Если вы сами осуществляете доставку пациента, после оказания помощи обязательно придайте ему лежачее положение и следите за тем, чтобы повязка не ослаблялась.
Лечение
Правильно оказанная неотложная помощь позволит снизить риск развития осложнений и летального исхода при сдавливании. В дальнейшем мероприятия по восстановлению пострадавшего оказывают в условиях медицинского учреждения. Обязательно используют внутривенное введение растворов, нормализующих кислотно-щелочной баланс.
Применяют обезболивающие.
Помощь также включает применение обезболивающих, поскольку на первых стадиях синдрома сдавливания пациент будет испытывать сильную боль. Также назначают средства для нейтрализации токсичных веществ и ускорения выведения продуктов распада. Применяют мочегонные препараты, очищают кровь.
Антибиотики в качества средства помощи используют нечасто, только если присоединилась инфекция. В особо тяжелых случаях, при которых происходит сильный некроз тканей, спасти конечность невозможно. Назначают хирургическое вмешательство и ампутируют руку или ногу.
Если человек оказался придавлен тяжелым предметом, риск сдавливания тканей будет высоким. Чем дольше пострадавший находится под обломками, тем выше вероятность развития осложнений. До прибытия бригады скорой нужно правильно оказать первую помощь. При корректных действиях можно избежать летального исхода и ампутации конечностей.
Источник
Переломом называется частичное или полное нарушение целости кости, при полном переломе кости костные отломки, как правило, смещаются, при частичном переломе – образуются трещины или надлом.
Основными признаками перелома являются:
а) боль, которая усиливается при движении или ощупывании места перелома;
б) нарушение функции конечности;
в) деформация (изменение нормальной формы) сломанного участка кости;
г) укорочение конечности;
д) появление подвижности в месте повреждения;
е) крепитация (звук трения отломков кости друг о друга) при ощупывании.
Первая помощь должна быть направлена на снятие боли, остановке кровотечения, наложение транспортной шины при открытом переломе. Для уменьшения боли и кровотечения на область повреждения (при закрытом переломе) целесообразно наложить полотенце, смоченное холодной водой или пузырь со льдом. Затем осторожно приступить к наложению шины.
При открытых переломах производится временная остановка кровотечения, накладывается стерильная повязка на рану (причем ни в коем случае нельзя удалять из раны или вправлять в рану костные отломки), а затем проводится транспортная иммобилизация (создание неподвижности поврежденной конечности).
Для иммобилизации используется чаще всего специальные шины. Если нет стандартных шин, то применяют шины, сделанные из подручного материала (доски, палки, лыжи, штакетник, фанера, ветки деревьев и т.д.)
Шину накладывают таким образом, чтобы она фиксировала два сустава, выше и ниже места перелома. При переломе плечевой или бедренной кости фиксируются три сустава. При наложении шин необходимо соблюдать ряд основных правил:
1. Шина подгоняется по здоровой конечности.
2. Шина накладывается поверх одежды и обуви.
3. На костные выступы обязательно помещаются ватные прокладки.
4. Шина прибинтовывается бинтами от периферии к центру.
5. Шина накладывается в функционально выгодном положении конечности, т.е. конечность слегка сгибают в суставах, чтобы ослабить натяжение мышц и сухожилий.
При отсутствии шин и подручных материалов поврежденную конечность можно прибинтовать к здоровой конечности. После иммобилизации пострадавшего необходимо доставить в лечебное учреждение.
Первая помощь при синдроме длительного сдавления. В результате длительного сдавливания или раздавливания конечности тяжелым предметом (при землетрясениях, оползнях, лавинах, обвалах в шахтах и т.д.) у человека возникает повреждение мягких тканей и в результате всасывания в кровь общее отравление продуктами распада тканей. Это поражение называется синдромом длительного сдавления или травматическим токсикозом.
В результате длительного сдавливания мягких тканей в них нарушается кровообращение, что приводит к возникновению в мышцах участков омертвения и распада тканей. Развитие некробиотических процессов ведет к выбросу в кровяное русло токсичных продуктов распада тканей. Это является причиной тяжелого токсического шока. В дальнейшем миоглобин (мышечный белок) оседает в почечных канальцах, это вызывает тяжелое поражение почек и развитие почечной недостаточности. При отсутствии эффективной помощи пострадавшие погибают в ранние сроки после травмы от шока или в течение первых 7-10 дней от почечной недостаточности.
Сразу после освобождения пострадавшего из-под развалин или завалов его состояние может быть удовлетворительным. Боль, которая в начале сдавливания конечности была очень сильной, через несколько часов притупляется. Освобождение конечности (без наложения жгута) спасателями вызывает резкое ухудшение состояния пострадавшего с потерей сознания, падением артериального давления и непроизвольным мочеиспусканием. Кожа поврежденной конечности сначала бледная, постепенно приобретает багрово-синюшную окраску. Конечность холодная на ощупь, пульс не определяется, движение отсутствует. Позднее конечность отекает, и появляются нестерпимые боли. Вскоре появляются признаки тяжелого поражения почек (резкое сокращение количества выделяемой мочи вплоть до полного ее отсутствия).
Неотложная помощь: перед освобождением конечности необходимо наложить жгут выше места сдавливания так же, как и при временной остановке кровотечения. Если перед освобождением конечности из-под тяжести не удалось наложить жгут, то его накладывают сразупосле ее освобождения. Затем её иммобилизуют транспортной шиной (даже при отсутствии переломов) и придают ей возвышенное положение (подкладывают подушку, валик, одежду и пр.), пострадавшему дают внутрь обезболивающее средство – аналгин, седалгин и др., и пострадавшего срочно эвакуируют в лечебное учреждение.
Источник
Синдром длительного раздавливания
(синдром длительного сдавления,
краш-синдром) – своеобразный вид
травматической патологии, развивающийся
вследствие длительного (4-8 часов и
более) раздавливания мягких тканей
конечностей тяжелыми обломками
разрушенных зданий, деревьями, глыбами
горных пород, грунтом.
Во время землетрясений синдром
длительного раздавливания возникает
у 3,5-5% всех пострадавших. Чаще происходит
поражение нижних конечностей (79,9%) чем
верхних (14%) или одновременное поражение
верхних и нижних конечностей (6,1%).
При синдроме длительного раздавливания
вследствие равномерного форсированного
сдавления и длительной блокады
регионарного кровотока на первый план
выступает ишемическое поражение больших
мышечных массивов.
Патогенез синдрома длительного
раздавливания сложен и многообразен.
Выделяют два основных его механизма –
форсированное сдавление тканевых
массивов с длительной их ишемией и
непосредственное разрушение анатомических
структур закрытого или открытого типа.
Патологические последствия прямого
разрушения клеток проявляются практически
сразу, а последствия ишемического
поражения конечности – спустя несколько
часов. Средние сроки ишемической гибели
поперечно полосатых мышц – около 6
часов. Причиной раннего некроза (первые
часы) является механический фактор, а
в более поздний период – гипоксия. В
результате прямой деструкции тканей
в кровь поступают внутриклеточные
субстанции (лизосомы, метахондрии и
др.); при компрессионно-ишемическом
поражении мышц в основном накапливаются
и поступают в системный кровоток
«ишемические токсины» (метаболиты
анаэробного гликолиза). И в том и в
другом случае возникают расстройства
кровообращения и дыхания.
Помимо этого длительно продолжающийся
процесс микроциркуляторных нарушений
приводит в конечном итоге к образованию
в просвете микрососудов глобул
дезэмульгированного жира и микротромбов,
которые при восстановлении гемодинамики
в больших количествах распространяются
с током крови в разные органы и ткани.
Обтурируя микроциркуляторную систему
тканей и органов, это эмболы способствуют
дезорганизации работы головного мозга,
легких, печени, почек.
В первые часы после извлечения из-под
завалов пострадавшие жалуются на боль
и нарушение движений в суставах
поврежденной конечности. Местно
отмечается гипо- или анестезия, отсутствие
сухожильных рефлексов, вялый паралич.
Однако общее состояние в течение
некоторого времени может оставаться
стабильным. В дальнейшем нарастают
слабость, головокружение, заторможенность,
тошнота, бледность кожи, холодный пот,
тахикардия.
Выделяют три степени ишемии конечности,
для каждой из которых определен объем
помощи.
Компенсированная ишемия, при которой,
несмотря на длительное сдавление, не
возникло нарушения кровообращения и
обмена веществ. Она характеризуется
сохранением активных движений. Сохранены
тактильная и болевая чувствительность.
Жгут, наложенный перед извлечением
сдавленной конечности из заваланеобходимо срочно снять.Некомпенсированная ишемия, при которой
тактильная и болевая чувствительность
отсутствуют. Пассивные движения
свободны, но активных уже нет. Трупного
окоченения нет. Жгут следует срочно
снять, так как его нахождение на
конечности опасно из-за продолжающейся
ишемии от сдавления и гибели конечности
(в пределах 6-12 часов от начала сдавления).Необратимая ишемия, при которой, помимо
утраты тактильной и болевой
чувствительности, активных движений,
отмечается утрата пассивных движений
(трупное окоченение мышц). Жгут
снимать нельзя. Необходима ампутация
конечности выше жгута.
В клинической картине синдрома
длительного раздавливания выделяют
три периода:
ранний – с преобладанием явлений шока
(до 3-го дня после травмы);промежуточный – определяемый явлениями
острой почечной недостаточности (ОПН)
(с 3-го до 8-12-го дня);поздний или период выздоровления (с
начала 2-й недели до 1-2 мес).
Резкое ухудшение в течении патологического
процесса наблюдается сразу или вскоре
после освобождения сдавленной конечности.
В шоковый период максимально выражены
расстройства кровообращения с
преобладанием сосудистой недостаточности.
Шок сопутствует только тяжелым формам
синдрома длительного раздавливания
тканей и характеризуется болью,
психоэмоциональным стрессом, нарастающей
гиповолемией и гемоконцентрацией.
Местно отмечается отек и деревянистая
плотность конечности (ишемия II-IIIстепени). Рано начатое интенсивное
лечение позволяет вывести из тяжелого
состояния, при неполноценном и запоздалом
лечении смерть может наступить в ранний
период.
После выхода из шока наступает
промежуточный, или светлый период. Он
может наблюдаться и при наиболее тяжелых
формах, заканчивающихся летальным
исходом. Состояние больного постепенно
улучшается, боль уменьшается, пульс,
АД нормализуются, температура тела
37,6-38,50С. Регистрируются олигурия,
анурия, к 4-5 дню после травмы проявляются
все признаки ОПН (дисгидрия, гиперазотэмия,
гиперкалиемия, наростающий метабольческий
ацидоз). Диурез сокращается до критического
уровня (20-30 мл в час); прогрессирует
апатия, анорексия, тошнора, рвота. В
крови наблюдается анемия, нарастает
уровень азотистых шлаков (остаточный
азот, мочевина, креатинин), калий фосфор,
снижается уровень натрия, кальция,
общего белка. Местно в этот период в
Зое наибольшего раздавливания формируются
очаги некроза. Отторжение омертвевших
тканей ведет к образованию ран с их
возможным инфицированием и развитием
флегмон.
В завершающий период выздоровления
постепенно восстанавливаются функции
почек и других внутренних органов,
нормализуется водно-электролитный
баланс, ликвидируется отек поврежденной
конечности.
Неотложная помощь. Цель лечебной
помощи при синдроме длительного
раздавливания на догоспитальном этапе
– эффективное обезболивание, раннее
ощелачивение организма путем введения
натрия гидрокарбоната внутривенно и
перорально, профилактика плазмопотери
с помощью тугого бинтования, скорейшая
госпитализация. В стационаре – быстрая
коррекция гиперкалиемии, ацидоза,
активная инфузионная терапия, профилактика
и лечение ОПН.
При оказании первой медицинской помощи
в идеальном варианте обезболивание
должно проводиться до извлечения
пострадавшего из-под обломков зданий
и завалов. При значительных повреждениях
мягких тканей, тем более при переломах
костей, обязательна иммобилизация всей
поврежденной конечности. Целесообразно
использование пневматических шин,
которые умеренно сдавливая конечности
препятствуют развитию отека и тем самым
способствуют предупреждению плазмопотери.
В последнее время в этих же целях
используют противошоковые брюки. При
их применении давление в области живота
и нижних конечностей достигает 80 мм
рт. ст., что снижает кровопотерю при
внутрибрюшном кровотечении.
В случае предстоящей длительной
транспортировки целесообразно начать
охлаждение поврежденных конечностей.
Накладывать жгут на поврежденную
конечность не целесообразно, при
сохраненной жизнеспособности тканей
он не предупреждает токсемии, усугубляет
ишемию и интоксикацию организма.
Разумеется это не относится к случаям
обильно кровоточащих ран, тотальных
разрушений и обильных размозжений, не
вызывающих сомнений в необходимости
ампутации по неотложным показаниям.
Жгут в таких случаях не снимают до
момента отсечения конечности, которая
выполняется выше места наложения жгута.
В системе мер догоспитальной помощи
при синдроме длительного раздавливания
особый акцент делается на раннем
ощелачивании организма. Из состава
инфузионной терапии должны исключаться
растворы содержащие калий! (растворы
Рингера, Гартмана, «Лактосол», поляризующая
смесь).
Инфузионную терапию необходимо
продолжать и во время транспортировки
пострадавшего (особенно длительной).
При эвакуации авиационным транспортом
необходимо для инфузий использовать
аппараты типа «Инфузомат», так как
из-за перепадов давления введение
растворов в вену капельным способом в
воздухе практически прекращается. При
сочетании синдрома длительного
раздавливания с переохлаждением
инфузионная терапия должна проводиться
растворами, подогретыми до 38-400С.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
