Мастит гнойный код по мкб 10 у детей
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Гнойный мастит.
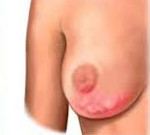
Гнойный мастит
Описание
Гнойный мастит. Инфекционно — воспалительное заболевание молочных желез с поражением железистой и/или интерстициальной ткани. Проявляется гипертермией, ознобом, болезненностью и отеком тканей, образованием в груди одной, нескольких или множественных полостей с гнойным содержимым. Для диагностики используют пальпацию, УЗИ грудных желез, лабораторные методы. Лечение хирургическое – осуществляют вскрытие и дренирование гнойного очага, выполняют секторальную резекцию, при необходимости проводят более радикальные вмешательства. После операции назначают антибиотики и дезинтоксикационную терапию.
Дополнительные факты
Гнойное воспаление грудных желез обычно возникает у женщин репродуктивного возраста. В 80% случаев оно связано с лактацией, в 20% имеет другие причины. Чаще всего гнойный мастит диагностируется у первородящих на 2-3 неделе после родов, хотя зафиксированы случаи развития заболевания спустя 10 месяцев после рождения ребенка. Согласно статистическим данным, гнойные формы воспаления выявляют у 0,2-2,1% рожениц, что составляет около 10-19% всех случаев послеродовых маститов. Первостепенную роль в развитии заболевания играет внутрибольничная инфекция, основными источниками госпитальных штаммов становится медработники, а резервуарами — палаты и перевязочные.
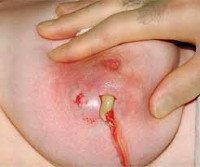
Гнойный мастит
Причины
Заболевание возникает в результате интенсивного размножения микроорганизмов в тканях молочной железы. В 9 из 10 случаев лактационной формы воспаление вызывает золотистый стафилококк. Возбудителями также могут стать стрептококки, кишечные и синегнойные палочки, энтеробактерии, туберкулезные микобактерии. В последние годы отмечается учащение маститов, вызванных микробными ассоциациями (чаще всего — золотистым стафилококком в сочетании с грамотрицательными эшерихиями). Необходимым условием для развития гнойного процесса является наличие предрасполагающих факторов, основными из которых у лактирующих пациенток считаются:
• Застой молока в грудной железе. Молоко является питательной средой для микроорганизмов. Его задержка в молочной железе наблюдается при нерегулярном прикладывании ребенка к груди и недостаточном сцеживании. Лактостаз чаще наблюдается у матерей с тонкими, извитыми молочными протоками.
• Травматизация молочной железы. Повреждение железистых тканей возможно при грубом сцеживании (выжимании молока). Трещины соска образуются при неправильном захвате соска ротиком ребенка, особенно в условиях недостаточного гигиенического ухода. Вероятность повреждения соска повышается при его тугоподвижности.
• Патология грудных желез. Выделение секретированного молока ухудшается у пациенток с мастопатией, объемными процессами и перенесенными операциями. В таких случаях молочные протоки могут сдавливаться гипертрофированной железистой тканью или соединительнотканными рубцами.
• Наличие очага инфекции. Риск развития послеродового мастита возрастает при наличии хронических воспалительных процессов в области миндалин, лимфатических узлов и тд Важную роль играет наличие у кормящей матери эндометрита и других гнойно-воспалительных осложнений послеродового периода.
Нелактационные формы гнойного мастита чаще обнаруживаются при наличии внешних предпосылок, которыми становятся травмы и ожоги груди, гнойно-воспалительные процессы в коже и подкожной клетчатке (фурункулы, карбункулы). Заболевание может развиться после проведения хирургических операций по коррекции формы груди и установки имплантатов для увеличения объема молочных желез. Иногда нагнаиваются доброкачественные и злокачественные опухоли груди.
Патогенез
Инфекционные агенты попадают в ткань грудных желёз через устья молочных протоков, трещины мягких тканей (особенно в области соска и его ареолы), с током лимфы и крови из других очагов острой и хронической инфекции. В зоне воспаления последовательно происходят этапы экссудации, инфильтрации и нагноения. Важным звеном патогенеза послеродового лактационного мастита является лактостаз. На начальных этапах заболевания возникает температурная реакция, вызванная пирогенным действием молока и продуктов его брожения. Попадание в молоко и размножение в нем патогенных и условно-патогенных микроорганизмов сопровождается усилением бродильных процессов. В результате свертывания молока еще больше ухудшается его отток и усиливается застой, что запускает патологический круг, на фоне которого заболевание быстро переходит в гнойную фазу.
Классификация
Патологию классифицируют с учетом таких критериев, как этиология, локализация, форма и фаза воспалительного процесса, время его возникновения. Специалисты в сфере маммологии различают следующие варианты гнойного мастита:
По причине.
• Лактационный — возникший на фоне лактации.
• Нелактационный — связанный с другими факторами.
По локализации воспаления.
• Галактофорит — развивающийся в молочном протоке.
• Подкожный — расположенный под кожей молочной железы.
• Субареолярный — локализованный за соском.
• Интрамаммарный — охватывающий паренхиму и/или интерстициальную ткань.
• Ретромаммарный — распространяющийся на ткани за грудью.
• Тотальный — поразивший молочную железу и окружающие ткани.
По клинической форме.
• Гнойный абсцедирующий (ограниченный) — апостематозный (с множественными мелкими гнойничками), в виде солитарного или многополостного абсцесса молочной железы и смешанный.
• Флегмонозный — с разлитым вовлечением в гнойно-воспалительный процесс как всей молочной железы, так и окружающих ее тканей.
• Гангренозный (некротический) — с тромбированием сосудов, деструкцией кожи, подкожной жировой клетчатки, железистой паренхимы и интерстициальной ткани.
По времени возникновения.
• Эпидемический — диагностированный во время пребывания в акушерском стационаре.
• Эндемический — возникший спустя 2-3 недели после родов в домашних условиях.
В развитии гнойного мастита различают несколько фаз. До нагноения в тканях происходят серозные и инфильтративные процессы, после чего наступает этап абсцедирования. При отсутствии адекватного лечения заболевание переходит в осложненные формы (флегмонозную и гангренозную).
Симптомы
В первый день заболевания женщина жалуется на ощущение тяжести и болезненности в пораженной молочной железе. Температура тела повышается до +38° С, возникает озноб. Грудь выглядит увеличенной. Кожа может быть покрасневшей. При сцеживании отмечается уменьшенное количество молока. Ко 2-3-м суткам вовлеченный в воспаление участок груди уплотняется. Через 3-4 дня происходит абсцедирование мастита: инфильтрат отделяется от окружающих тканей четкой границей, его болезненность резко усиливается, прощупывается участок размягчения (гнойный абсцесс) или образуется множество мелких абсцессов (апостематозный мастит).
Нагноение сопровождается значительным ухудшением общего самочувствия. Женщина ощущает озноб, слабость, разбитость, температура нарастает, достигая +39,0°С и выше. При дальнейшем распространении воспаления возможно возникновение флегмоны с выраженным отеком молочной железы, резким увеличением ее размеров, синюшностью кожи и втянутостью соска. В запущенных случаях с вовлечением в процесс сосудистого русла происходит некротическое расплавление тканей: кожа становится багрово-синюшной, на ней появляются черные очаги и эпидермальные пузыри с мутно-кровянистым содержимым.
Нелактационные маститы отличаются более стертой клинической картиной. На фоне симптоматики основного заболевания появляются признаки воспаления тканей груди. Температура повышается до субфебрильных цифр, грудная железа несколько увеличивается в размерах, болевой синдром выражен слабо или умеренно. В последующем образуется инфильтрат, происходит его абсцедирование с формированием одной полости, заполненной гноем. Нарастают симптомы интоксикации, усиливается боль. При возникновении гнойного мастита у женщин с неоплазиями кожа над опухолью краснеет, новообразование становится болезненным, в нем определяются участки размягчения. Общая симптоматика выражена умеренно.
Боль в грудной клетке. Боль в молочной железе. Выделения из сосков. Гнойные выделения из сосков. Лейкоцитоз. Озноб. Разбитость. Увеличение подмышечных лимфоузлов.
Возможные осложнения
При несвоевременной диагностике и лечении гнойный мастит осложняется генерализацией воспалительного процесса. Воспаление может поражать расположенные рядом мышцы и подкожную клетчатку или распространяться по всему организму. В наиболее тяжелых случаях у женщины развиваются септический эндокардит, сепсис и инфекционно-токсический шок. Отдаленными последствиями гнойного воспаления молочной железы являются ее рубцовая деформация, нагноение послеоперационной раны, формирование молочного свища. У пациенток повышается риск возникновения лактостаза и мастита после следующих родов.
Диагностика
Хотя клиническая симптоматика заболевания является достаточно специфической, для подтверждения диагноза обычно применяют дополнительные физикальные, лабораторные и инструментальные методы исследования. Их значение возрастает при подозрении на апостематозную и нелактационные формы мастита. В диагностическом плане наиболее информативны:
• Пальпация молочных желез. В зависимости от фазы воспалительного процесса грудь может быть напряженной или инфильтрированной. О гнойном характере заболевания свидетельствует выявление в тканях грудной железы размягченных флюктуирующих участков.
• Общий анализ крови. Для гнойного мастита характерны выраженные воспалительные изменения. Обычно отмечается значительный лейкоцитоз, лейкоцитарная формула сдвинута влево, СОЭ повышена. Возможна токсическая зернистость нейтрофилов.
• УЗИ молочной железы. Эхогенность снижена. Млечные протоки расширены, ткани инфильтрированы. Места скопления гноя выглядят гипоэхогенными. Исследование позволяет определить количество и размеры гнойных очагов, а также масштаб распространения процесса.
• Биопсия молочной железы. Метод применяют в сложных диагностических случаях и, как правило, выполняют под контролем УЗИ-аппарата. Пунктат отправляют на цитологическое и бактериологическое исследование.
Заболевание дифференцируют с острым лактостазом, различными формами мастопатий и опухолями грудных желез. При необходимости дополнительно назначают МРТ и КТ молочных желез, электроимпедансную маммографию. Обычно пациентку ведет хирург, который может привлекать к обследованию и лечению маммолога и онкомаммолога.
Лечение
При переходе заболевания в фазу нагноения показано выполнение хирургической обработки гнойного очага. Доступ и объем вмешательства зависят от формы и распространенности гнойно-воспалительного процесса. При развитии ограниченного абсцесса возможна его пункция и дренирование с установкой дренажно-промывной системы и одновременном назначением антибиотиков. Недостатком такого метода является невозможность удаления некротизированных тканей и сложность полноценного опорожнения гнойной полости. Поэтому в большинстве случаев выполняется оперативное вскрытие мастита с иссечением нежизнеспособных тканей, промыванием полости антисептиком и дренированием очага. При нелактационых формах гнойного воспаления, возникшего на фоне фиброаденомы или фиброзно-кистозной мастопатии, возможна секторальная резекция. Хирургическое лечение флегмонозных и гангренозных маститов, а также нагноения злокачественных новообразований предполагает проведение радикальных операций, после которых обычно требуется пластика молочной железы.
До улучшения состояния пациентки в течение 1-2 недель после вмешательства выполняется капельная обработка раны антисептиками. Промывание завершают только после того, как в водах перестанут определяться фрагменты некротизированных тканей, гной и фибриновые волокна. В послеоперационном периоде также рекомендованы:
• Антибиотикотерапия. Внутривенное или внутримышечное введение антибактериальных препаратов позволяет ускорить санацию гнойной полости и предупредить повторное нагноение. С учетом вида и чувствительности возбудителя обычно применяют цефалоспорины I-IV поколения, карбапенемы, ингибиоторы дегидропептидазы.
• Инфузионная терапия. Для быстрой стабилизации общего состояния назначают внутривенное введение дезинтоксикационных препаратов. Такие средства позволяют прекратить воздействие бактериальных и тканевых токсинов, быстро удалить их из организма.
При гнойных формах мастита прекращается вскармливание не только пораженной, но и здоровой молочной железой. В исключительных случаях ребенку из бутылочки дают молоко, полученное из здоровой груди и подвергнутое предварительной пастеризации. Хранение такого молока запрещено. После операции сцеживание груди становится невозможным из-за его неэффективности и болезненности. Поэтому при деструктивных, тяжелых и рецидивирующих гнойно-воспалительных процессах лактацию медикаментозно прерывают. Остановка секреции молока традиционными способами (тугим бинтованием грудных желез ) противопоказана.
Прогноз
Прогноз гнойного мастита при адекватной терапии благоприятный. Крайне редко при позднем обращении за медицинской помощью заболевание осложняется генерализацией инфекции и сепсисом.
Профилактика
Профилактика послеродовых маститов направлена на предупреждение лактостаза. С этой целью рекомендуется дородовая подготовка молочных желез к вскармливанию, раннее послеродовое прикладывание новорожденного к груди, освоение правильной технологии кормления, сцеживания и ухода за грудью. Немаловажное значение имеет борьба с внутрибольничными инфекциями в лечебных учреждениях. В профилактике нелактационных маститов ключевую роль играет санация очагов хронического воспаления, своевременное самообследование молочной железы, проведение УЗИ-скрининга и плановое посещение маммолога.
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Мастит новорожденных.
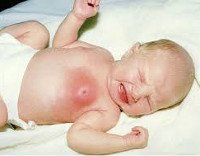
Мастит новорожденных
Описание
Мастит новорожденных. Острое инфекционно — воспалительное заболевание молочной железы у детей в первые недели жизни. Проявляется внешними изменениями области молочной железы в виде нагрубания, синюшно-багрового оттенка кожи над пораженной областью и местной гипертермии. Всегда отмечается общее повышение температуры до 39С° и более, возможно отделение гноя через центральный проток молочной железы. Мастит новорожденных диагностируется клинически и лабораторно. Проводится консервативное и хирургическое лечение, тактика определяется стадией формирования абсцесса.
Дополнительные факты
Мастит новорожденных встречается достаточно редко. К данному состоянию в ряде случаев ошибочно относят мастопатию новорожденных с отчасти похожими клиническими симптомами, однако причины последней являются гормональными и не связаны с инфекцией. Мастит новорожденных одинаково часто встречается у девочек и мальчиков. Актуальность заболевания в педиатрии связана с общими анатомическими особенностями детей данного возраста, тяжестью патологического процесса, его опасностью для жизни и здоровья больных. Возможна быстрая генерализация инфекции с развитием сепсиса, что значительно повышает риск для жизни малыша. Со стороны родителей часто имеет место гипердиагностика, связанная с физиологическим нагрубанием молочных желез (мастопатия новорожденного), и последующее самолечение, способное серьезно ухудшить состояние ребенка и негативно повлиять на его здоровье.

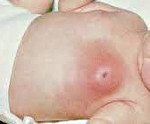
Мастит новорожденных
Симптомы
Мастит новорожденных развивается вследствие инфицирования тканей передней грудной стенки. Основными возбудителями являются стафилококк и стрептококк. Предрасполагает к развитию инфекции, как правило, нарушение норм ухода за новорожденными, приводящее к появлению опрелостей, в области которых обнаруживается возбудитель. Определенную роль играют микротрещины и травмы в области молочных желез, где и происходит формирование первичного очага инфекции. Мастит новорожденных чаще всего развивается в период физиологического нагрубания молочных желез малыша, которое имеет место в первые две недели жизни.
Мастит новорожденных проявляется обычно на 7-10 день жизни ребенка. Характерно развитие типичных признаков воспалительного процесса. Сначала обращает на себя внимание уплотнение в области молочной железы, обычно одностороннее. Одновременно отмечается повышение температуры тела, чаще значительное, до 39С° и выше. Пальпация болезненна, при этом область над пораженной железой на начальных этапах не изменена. Позже кожа над очагом инфекции приобретает синюшно-багровый оттенок, зона инфильтрации сменяется очагом флюктуации. Это означает, что гнойник в данной области уже сформировался. Гипертермия продолжает нарастать, вследствие интоксикации страдает общее состояние ребенка. При пальпации возможно незначительное выделение гноя, иногда гной выделяется спонтанно.
Лейкоцитоз.
Диагностика
Основа диагностики – физикальное обследование и сбор анамнеза. При осмотре педиатр обнаруживает инфильтрат либо зону флюктуации, местное и общее повышение температуры. При пальпации можно заметить гнойное отделяемое. В общем анализе крови выявляется лейкоцитоз со сдвигом влево и другие признаки инфекции. Возбудитель достоверно определяется после исследования содержимого абсцесса. Обязательно проведение дифференциальной диагностики мастита новорожденных с мастопатией, которая имеет место практически у всех детей после рождения. Данное состояние также проявляется нагрубанием молочных желез и гиперемией (присутствуют некоторые признаки воспаления). Главным отличием является отсутствие инфекции как таковой.
Лечение
В фазу инфильтрации проводится консервативная терапия. Показано физиолечение методами УВЧ и УФО, лечение местными средствами. Уже на данном этапе начинается антибиотикотерапия, препарат подбирается эмпирически. После формирования очага инфекции осуществляется хирургическое лечение мастита новорожденных. Вскрытие мастита проводится радиальными разрезами, не затрагивающими ареолу. Чаще используется несколько разрезов. После вскрытия происходит отделение гноя. Разрезы дренируются на несколько дней, к лечению добавляются повязки с гипертоническим раствором для более быстрой санации очага инфекции. Продолжается антибиотикотерапия, при этом возможен подбор препарата с учетом чувствительности возбудителя, установленной при исследовании гнойного отделяемого.
Прогноз
Прогноз мастита новорожденных благоприятный. Исходом обычно становится полное излечение. В отдельных случаях возможно распространение инфекции по мягким тканям с формированием флегмоны. Данное осложнение представляет угрозу для жизни ввиду быстрого развития сепсиса с полиорганной недостаточностью. Лечение только хирургическое, ребенок наблюдается в палате интенсивной терапии и реанимации. Осложнения мастита новорожденных встречаются редко и, как правило, становятся следствием несвоевременной диагностики, а значит, невнимательности или неопытности родителей, поскольку инфекция чаще развивается уже после выписки из роддома.
Профилактика
Профилактическими мерами являются соблюдение правил ухода за новорожденным и регулярные осмотры тела ребенка.
Источник
