Лобный синдром и его характеристика
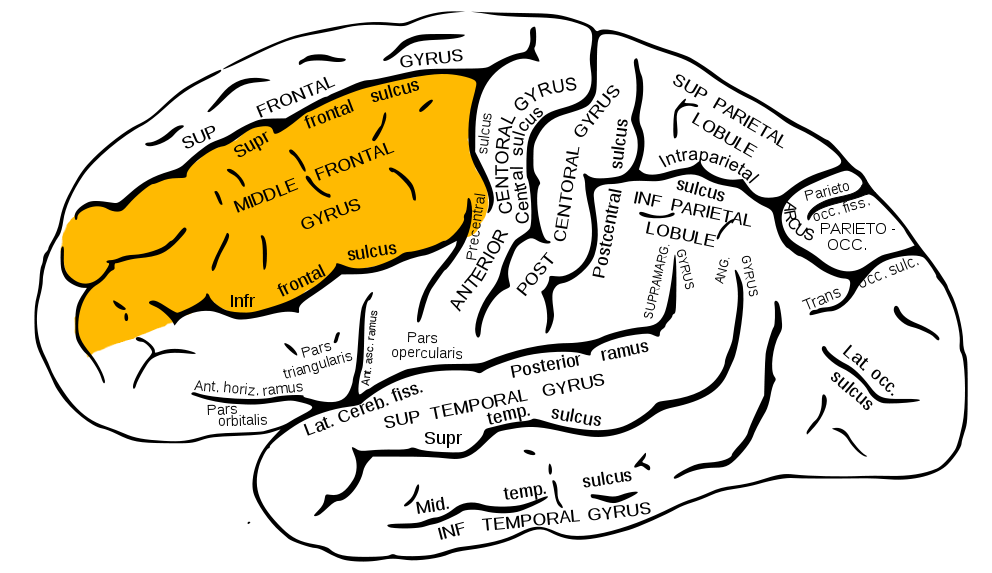
Средняя лобная извилина (лат. Gyrus frontalis medius; англ. Middle frontal gyrus, MFG) находится в префронтальной коре и покрывает около одной трети лобной доли головного мозга. Располагается между верхней и нижней лобными бороздами и делится на верхнюю и нижнюю части средней лобной бороздой.
Состоит из ростральной (передней, средней и задней) и каудальной части[2].
Функции[править | править код]
В зоне правой средней лобной извилины происходит «переключение» нейросетей «целевой активности» (англ. Task-positive network, англ. dorsal attention network) и «ненаправленной активности» (англ. Task-negative network, англ. ventral attention network), участвующих в работе сети пассивного режима работы мозга (англ. Default mode network). Правая средняя лобная извилина играет важную роль в переориентации контроля над вниманием посредством «переключения» между восходящим влиянием (англ. bottom-up influence), при котором сенсорные стимулы распространяются от структур низкого уровня (сенсорные образования ствола мозга и ретикулярная формация) вверх (на кору больших полушарий), и нисходящим влиянием (англ. top-down influence), при котором высшие области (префронтальная и другие области коры больших полушарий) запускают процесс, распространяющийся на мозговые структуры более низкого уровня[3].
После удаления правой средней лобной извилины (включая части дорсолатеральной префронтальной коры[en], dlPFC; поля Бродмана 9 и 46) — зон, ответственных за внимание и рабочую память — оставшаяся левая средняя лобная извилина и гомологичные удалённым структуры коры левого полушария демонстрировали повышенное количество связей с участками в теменной доле. Увеличение количества связей между левой средней лобной извилиной и правой верхней теменной долькой[en] рассматривается в качестве компенсаторного механизма для снижения влияния отсутствующей мозговой ткани на функционирование внимания и рабочей памяти. Правая орбитофронтальная кора, отвечающая за принятие решений и контроль импульсивного поведения, также имеет связи со средней лобной извилиной, и при повреждении или удалении последней в правом полушарии мозга наблюдается рост связей левой средней лобной извилины с правой орбитофронтальной корой. Вследствие этого, в отсутствие средней лобной извилины в правом полушарии (вследствие роста опухоли или после хирургического удаления), левая средняя лобная извилина и окружающие её зоны в левом полушарии компенсируют функции правой путём увеличения нейронных связей с другими центрами мозга, отвечающими за внимание к окружающей визуальной обстановке, принятие решений и контроль импульсивного поведения[3].
Установлено, что объём правой средней лобной извилины коррелирует с работой эпизодической памяти: при его снижении с возрастом в процессе естественного старения ухудшается вспоминание контекста[4].
Исследование 2017 года показало, что навыки чтения, письма и арифметики связаны с зонами в средних лобных извилинах, причём левая средняя лобная извилина ассоциируется с чтением и письмом, а правая — с арифметическими навыками[5]. При исследовании больного эпилепсией методом электрокортикографии было установлено, что левая средняя лобная извилина активизируется при «производстве слов» (англ. word production) и может являться «временным перцептивным хранилищем информации», поддерживая иерархическую систему обратной связи при производстве речи[6].
У больных шизофренией наблюдается снижение объёма серого вещества в средней ростральной части средней лобной извилины по сравнению с контрольной группой здоровых людей, причём различий в других частях средней лобной извилины обнаружено не было[2].
Бо́льшая плотность коры ростральной части средней лобной извилины коррелирует с депрессивным синдромом и субъективным восприятием стресса, причём все эти факторы являются наследственными[7].
Исследование двуязычных больных с опухолями в левом полушарии показало, что средняя лобная извилина активизируется при «переключении» разговора с одного языка на другой. Предполагается, что в районе средней лобной извилины существует специфическая «неязыковая» зона когнитивного контроля, которая обеспечивает эффективную коммуникацию наряду с «классической» языковой зоной, расположенной в нижней лобной извилине[8].
Дополнительные изображения[править | править код]
Позиция средней лобной извилины
Левое полушарие (вид сверху)
Лобная доля, борозды и извилины
Латеральная поверхность правого полушария, средняя лобная извилина отмечена красными стрелками
Головной мозг, вид сбоку
Головной мозг, вид сбоку
Головной мозг, вид сбоку
Примечания[править | править код]
Ссылки[править | править код]
Источник
Эта статья — о заболевании. Другие значения термина «повреждение мозга» см. на странице Повреждение мозга (значения).
Поврежде́ние мо́зга — гибель или дегенерация клеток мозга по любой причине.
Гибель нервных клеток могут вызывать как внутренние, так и внешние факторы. К внешним факторам относятся травмы, прекращение подачи кислорода к клеткам (например, при асфиксии); к внутренним — последствия заболеваний мозга или других органов, может сопровождаться кислородным голоданием или механическими повреждениями клеток[1].
Повреждение мозга может носить как общий, так и локальный характер, и приводить к временной или постоянной потере функций организма, включая двигательную (параличи), интеллектуальную (органическое расстройство личности, амнезия)[1].
Это понятие является общим для большого количества разного типа повреждений как черепно-мозговая травма (ЧМТ), которая является следствием физической травмы или травмы головы от внешнего фактора, или приобретённые повреждения мозга, используемые в определенных контекстах, чтобы отличить повреждения мозга, которые возникают после рождения от травм, генетических нарушений, или пороков развития[2].
Согласно последним результатам медицинских и реабилитационных наблюдений существует механизм реорганизации работы мозга при таких повреждениях, называется «нейропластичность». Это часто приводит к тому, что синапсы организуют альтернативные маршруты в сети, чтобы восстановить предыдущие привычки. Нейропластичность это свойство мозга реорганизовывать свою структуру, образуя новые нейронные связи в течение жизни.
Восстановление нервных клеток путём деления (регенерация) заблокировано, поэтому, хотя существует возможность появления новых нейронов из стволовых клеток[3], последствия повреждения мозга носят тяжёлый характер. Однако при небольших повреждениях и правильной реабилитации возможно восстановление утраченных функций[1]. В частности, это достигается за счёт многократного запаса нервных клеток: деятельность погибших клеток компенсируют оставшиеся, и явные признаки повреждения проявляются при потере свыше 90 % количества нейронов[3], отвечающих за конкретную функцию.
Признаки и симптомы[править | править код]
Симптомы повреждения головного мозга зависят от тяжести травмы и от их влияние на мозг. Существует три категории классификации степень повреждения: это мягкие, средние и тяжелые повреждения[4].
К симптомам легкого повреждения мозга относят головную боль, помрачение сознания, тиннитус (шум или звон в ушах), усталость, нарушение сна, настроения или поведения. К другим симптомам относятся проблемы с памятью, концентрацией, вниманием или мышлением. Нарколепсия и нарушения сна могут быть типичными ложными диагнозами в таком случае[5].
Умеренные и тяжелые повреждения головного мозга протекают с когнитивными симптомами, к которым относятся спутывания мыслей, агрессивность, ненормальное поведение, невнятная речь, коматозное состояние или другие нарушения сознания. К физическим симптомам относятся головная боль, которая не исчезает или ухудшается, рвота или тошнота, судороги, ненормальное расширение глаз, невозможность пробудить человека с сна, слабость конечностей и потеря координации[5].
К симптомам у детей относят изменения в привычках потребления пищи, стойкое раздражение или грусть, нарушение внимания, беспокойный сон, или потерю интереса к игрушкам[5].
Место повреждения мозга предусматривает определённые симптомы и вследствие этого нарушения является специфическим для данной части пораженного мозга. Размер повреждения часто связан с тяжестью и выздоровлением. Повреждения часто приводят к нарушениям функций или инвалидности, которые могут значительно отличаться по степени тяжести.
В случаях тяжелого повреждения мозга, велика вероятность существования областей с постоянным нарушением функционирования, включая нейрокогнитивную недостаточность, бред (часто, который являются специфическим, монотематическим), проблемы речи или движения, и интеллектуальная недостаточность. Также возможны индивидуальные изменения. Наиболее тяжелые случаи приводят к коме или даже к постоянному вегетативного состояния. Даже легкий инцидент может иметь долговременные последствия или вызвать симптомы, проявляться через несколько лет.
Исследования показывают, что существует корреляция между повреждениями мозга и расстройствами речи. Афазия Вернике связана с аномией, образование неизвестных слов (неологизм), и проблемы с пониманием. Симптомы афазии Веринке возникают при травмировании заднего отдела верхней височной извилины[6][7].Повреждение центра Брока как правило приводит к таким симптомам как изменения в произношении звуков, дислексией, дисграфии, и проблемы с пониманием и воспроизведением. Афазия Брока свидетельствует, что повреждения локализуются в задней внутренней лобной извилины мозга[8].
Ухудшение, вызванные травмой определенного участка мозга не обязательно означают, что поврежденный участок мозга отвечает за когнитивный процесс, который был нарушен. Например, при алексии, способность читать нарушается при повреждении двух областей: левой зрительной области и связей между правой визуальной областью и речевыми областями (область Брока и область Вернике).
Примечания[править | править код]
См. также[править | править код]
- Психоорганический синдром
- Синдром лобной доли
- Черепно-мозговая травма
Источник
Боле́знь Пи́ка — редкое, как правило, хроническое и прогрессирующее заболевание центральной нервной системы, встречающееся обычно в возрасте 50 — 60 лет и характеризующееся деструкцией и атрофией коры головного мозга преимущественно в области лобных и височных долей. Средний возраст начала заболевания — 54 года, средняя продолжительность до наступления смерти — 6 лет.
Симптомы[править | править код]
Клинически сопровождается симптомами тотального пресенильного слабоумия с распадом речи в виде нарушений логического мышления и восприятия, эмоционального уплощения, афазии и амнезии с апатией и экстрапирамидными расстройствами. Как правило, наблюдается анозогнозия.
Поведение пассивное, аспонтанное. Может наблюдаться грубость, расторможённость, сквернословие, непристойное поведение. Характерны стоячие обороты речи, стереотипная деятельность. Майер-Гросс описал «симптом граммофона»: рассказы больным на какие-либо интересующие его темы, прервать которые не представляется возможным, а спустя короткое время повторение сказанного точно в тех же выражениях и оборотах речи[3].
По клиническим симптомам сходно с болезнью Альцгеймера, но в отличие от неё болезнь Пика протекает более злокачественно, быстро приводит к распаду личности. При этом на первый план выходят именно расстройства личности и мышления, заслоняя нарушения памяти.
Патоморфология[править | править код]
При гистологическом исследовании ткани головного мозга в нейронах обнаруживаются необычные включения. Пирамидные нейроны набухшие, содержат цитоплазматические тельца Пика. Толщина серого вещества снижена, граница между серым и белым веществом размыта. Отмечается расширение желудочков (преимущественно передних рогов боковых желудочков) и субарахноидального пространства, углубление борозд полушарий.
Классификация[править | править код]
В клинической практике и в литературе встречаются синонимы болезни Пика — «синдром Пика», «атрофия Пика», «лобарный склероз», «ограниченная предстарческая атрофия мозга». Названа по имени немецкого психиатра и невропатолога Арнольда Пика (англ.)русск., описавшего её симптомы в 1892 году. Нейроморфологические изменения были описаны в 1910—1911 годах Альцгеймером, который выделил клетки и тельца Пика и указал на сочетание их с локальной мозговой атрофией в области лобных и височных долей. Поначалу болезнь рассматривали как атипичный вариант сенильного слабоумия, но позднее она была выделена в отдельную нозологическую форму[4].
По Международной классификации болезней ВОЗ десятого пересмотра относится к рубрике «G31.0 Ограниченная атрофия головного мозга», а также описывается в рубрике «F02.0х* Деменция при болезни Пика».
Лечение[править | править код]
Лечение симптоматическое, для коррекции поведенческих расстройств используются нейролептики[источник не указан 439 дней].
Примечания[править | править код]
Источники[править | править код]
- Яхно Н. Н., Штульман Д. Р. Болезни нервной системы. В 2 томах. Руководство для врачей — 2 изд. М.: Медицина, 2007. ISBN 5-225-04029-2, ISBN 5-225-04030-6;
- Н. Н. Иванец, Ю. Г. Тюльпин, В. В. Чирко, М. А. Кинкулькина. Психиатрия и наркология: учебник. М.: ГЭОТАР-Медиа, 2006. — 832 с.: ил. ISBN 5-9704-0197-8;
- Pick A. (1892) Über die Beziehungen der senilen Hirnatrophie zur Aphasie. Prager medicinische Wochenschrift Prague 17:165—167.
Ссылки[править | править код]
- Гистологические изменения ткани мозга при болезни Пика.
Источник
Нижняя лобная извилина (лат. Gyrus frontalis inferior; англ. Inferior frontal gyrus, IFG) расположена в префронтальной коре головного мозга под нижней лобной бороздой. Делится на оперкулярную, треугольную и орбитальную части.
Части[править | править код]
Нижняя лобная извилина делится на три макроанатомические части:
- оперкулярная (покрышечная) часть (лат. pars opercularis) — располагается между нижним концом нижней прецентральной борозды и восходящей ветвью латеральной борозды;
- треугольная часть (лат. pars triangularis) — располагается между восходящей и передней ветвями латеральной борозды;
- орбитальная (глазничная) часть (лат. pars orbitalis) — располагается кпереди от передней ветви латеральной борозды.
Нижняя лобная извилина включает в себя следующие цитоархитектонические поля:
- Цитоархитектоническое поле Бродмана 44
- Цитоархитектоническое поле Бродмана 45
- Цитоархитектоническое поле Бродмана 47
- Цитоархитектонические поля лобной покрышки[en]
Вышеуказанные цитоархитектонические поля примерно соответствуют макроанатомическим частям: цитоархитектоническое поле Бродмана 44 — оперкулярной части, цитоархитектоническое поле Бродмана 45 — треугольной части, цитоархитектоническое поле Бродмана — орбитальной части. Поле Бродмана 44 соответствует центру Брока для доминантного полушария мозга.
Функции[править | править код]
Участие в речевой деятельности[править | править код]
Задняя часть левой нижней лобной извилины (англ. left posterior inferior frontal gyrus, pIFG) является частью артикуляционной сети №1[en], обрабатывающей программу моторного контроля слогов. Артикуляционная сеть содержит три корковых зоны: задняя часть нижней лобной извилины, премоторная кора и передняя островковая доля. Эти зоны взаимосвязаны, но каждая из них реализует специфичные независимые функции по пониманию и воспроизведению речи. Задняя часть левой нижней лобной извилины участвует в фонологической обработке речи[2][3].
Левая нижняя лобная извилина играет важную роль в понимании и производстве речи. У людей с повреждениями в центре Брока может развиться моторная афазия Брока, при которой наблюдаются нарушения моторной функции речи. Центр Брока располагается в задней части нижней лобной извилины левого полушария и соответствует цитоархитектоническим полям Бродмана 44 и 45. Поле 44 отвечает за моторное производство речи, тогда как поле 45 отвечает за распознавание семантики слов. Афазия Брока характеризуется тем, что при сохранении относительно хорошего понимания чужой речи, у больного может наблюдаться аграмматичная речь, трудности с произношением слов, плохая артикуляция[4].
Установлена функциональная связь нижней лобной извилины и зон первичной двигательной коры, регулирующих движения орофациальной области
(моторное производство речи)[5].
Контроль импульсивных решений и склонность к риску[править | править код]
Правая нижняя лобная извилина принимает участие в работе системы когнитивного контроля, которая, в частности, блокирует автоматические («моторные») реакции. Вероятно, правая нижняя лобная извилина осуществляет ингибирование сигнала неадекватного моторного ответа (англ. motor response)[6]. Левая нижняя лобная извилина также участвует в этом процессе[7].
Нижняя лобная извилина влияет на предрасположенность к риску: чем выше активность в нижней лобной извилине, тем ниже склонность принимать рискованные решения[8]. Подавление активности данной области методом транскраниальной магнитной стимуляции в экспериментах повышало склонность к риску[9], а активация данной области методом транскраниальной микрополяризации, напротив, снижала склонность к риску[10].
Внутренний диалог[править | править код]
В процессе внутреннего диалога на фМРТ наблюдается активность в зоне левой нижней лобной извилины[11][12]. Активность зоны также возрастает во время вспоминания автобиографической информации[13].
Наблюдение и подражание[править | править код]
Зеркальные нейроны в области нижних лобных извилин участвуют в системе наблюдения за чужими действиями и подражания. Дорсальный отдел оперкулярной части (pars opercularis) нижних лобных извилин активизируется и во время наблюдения за чужими действиями, и во время их имитации, но особенно во время имитации; вентральный отдел оперкулярной части при этом неактивен. Треугольная часть (pars triangularis) нижних лобных извилин активизируется во время наблюдения за чужими действиями, но не во время их имитации[14].
Восприятие музыки[править | править код]
Установлено, что и правая, и левая нижняя лобная извилины вместе с предклиньем (precuneus) активизируются при эмоциональном восприятии музыки[15]. Правая нижняя лобная извилина также участвует в распознавании и обработке гармонической последовательности музыкальных произведений[16].
Связь с психическими расстройствами[править | править код]
Обсессивно-компульсивное расстройство[править | править код]
У пациентов с обсессивно-компульсивным расстройством (ОКР) было обнаружено существенное сокращение фракционной анизотропии в белом веществе обеих нижних лобных извилин, включая все их части — оперкулярную, треугольную и орбитальную. В целом у пациентов с ОКР наблюдаются существенные альтерации структурных связей, вероятно связанные с миелинизацией и аксональными нарушениями в нижних лобных извилинах[17].
Биполярное расстройство[править | править код]
У пациентов с биполярным расстройством обнаружено нарушение функциональных связей нижних лобных извилин со структурами мозга, ответственными за эмоциональную регуляцию[18]. Повышенные объём и площадь поверхности правой нижней лобной извилины являются одним из биомаркеров генетической предрасположенности к биполярному расстройству[19].
Шизофрения[править | править код]
У больных шизофренией, как и у их здоровых родственников, обнаружен сниженный объём нижних лобных извилин, что может являться генетическим фактором риска возникновения шизофрении[20]. У больных шизофренией наблюдается ослабление функциональных связей «языковой сети», включающей левую нижнюю лобную извилину, левую верхнюю височную борозду / среднюю височную извилину, а также сокращение фракционной анизотропии в белом веществе левой нижней лобной извилины и внутренней капсулы[21].
Связь с неврологическими расстройствами[править | править код]
Бессонница[править | править код]
У пациентов с бессонницей наблюдаются функциональные и структурные нарушения в таламусе и треугольной части нижних лобных извилин. Также у таких пациентов наблюдается нарушение связей между левым таламусом и треугольной частью нижних лобных извилин[22].
Дополнительные изображения[править | править код]
Нижние лобные извилины
Нижние лобные извилины
Боковая поверхность левого полушария, вид сверху
Лобная доля, борозды и извилины
Головной мозг, вид сбоку. Нижняя лобная извилина обозначена цифрой 6
Головной мозг, вид сбоку
Головной мозг, вид сбоку
Головной мозг, вид сбоку
Примечания[править | править код]
Ссылки[править | править код]
Источник
