Липосаркома бедра код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Липосаркома.

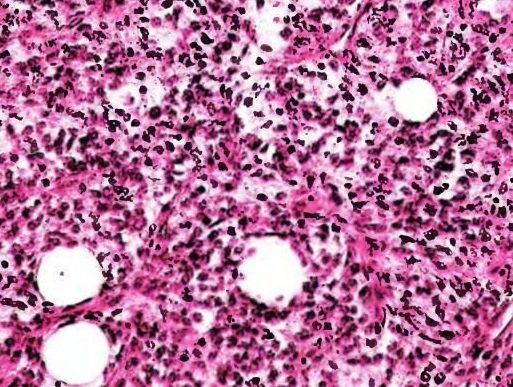
Гистологический препарат тканей липосаркомы
Описание
Липосаркома – это злокачественное новообразование из жировых клеток мезенхимы. Опухоль большого размера с множеством мелких, рядом расположенных новообразований;
Липосаркома обладает следующими свойствами:
1. Локализуется на бедрах, забрюшинной клетчатке, ягодицах;
2. Больше распространена среди людей, старше 40 лет;
3. У мужчин встречается чаще;
4. Распространена повсеместно;
5. Новообразование обладает медленным ростом;
6. Метастазы обнаруживаются в легких и печени.
Классификация
По клеточному составу выделяют:
1. Склерозирующий тип;
2. Миксоидный тип;
3. Аденоидный тип;
4. Полиморфный или истинный тип;
5. Смешанный тип;
6. Недифференцированный тип;
Высокодифференцированные липосаркомы обладают умеренным ростом и обнаруживаются из-за больших размеров. Малодифференцированные растут быстро и характеризуются выраженной клинической симптоматикой.
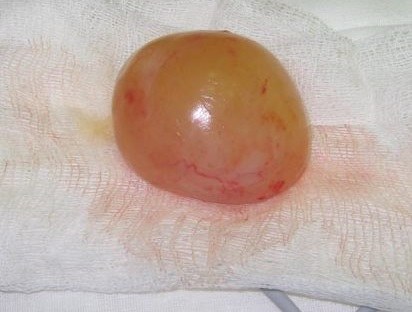
Макропрепарат удаленной липосаркомы
Причины
Причины и механизм развития липосаркомы до конца не изучены.
Факторы риска развития липосаркомы:
1. Доброкачественные опухоли жировой ткани;
2. Лучевое лечение;
3. Работа с асбестом;
4. Частые травмы;
5. Лечение кортикостероидами.
Симптомы
Первый симптом липосаркомы – появление подвижного узла или припухлости, без субъективных ощущений. На ощупь узел может быть разной консистенции: плотной, упругой или эластичной. При прогрессировании процесса кожа над новообразованием становится багрово-синей, горячей, чемокружающие ткани. При сдавливании нервов и сосудов вызывает болевые ощущения и может изъязвляться. При прорастании опухоли в крупные сосуды развиваются тромбозы, отеки, двигательные нарушения. Нарастают симптомы нарушения общего состояния: слабость, потеря аппетита, апатия.
Опухоли забрюшинного пространства растут много лет, без каких – либо проявлений. Клиническая симптоматика появляется, когда липосаркома сдавливает другие органы. Возникают боль и тяжесть в пояснице, увеличение живота, задержка мочеиспускания, непроходимость кишечника. Нарушение общего состояния присоединяется, когда новообразование начинает распадаться.
Изменение аппетита. Изменение веса. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость.
Диагностика
1. Объективное исследование (осмотр и пальпация) новообразования. Доктор может заподозрить липосаркому по следующим признакам: безболезненный узел плотной консистенции, увеличение регионарных лимфатических узлов, нарушение общего состояния больного.
2. Биопсия с последующим цитологическим исследованием на атипичные клетки. В нашей клинике данное исследование проводится с использованием иглы (пункционная биопсия) и с помощью скальпеля (эксцизионная биопсия). Диагноз подтверждается, если в исследуемом материале обнаружены зрелые жировые и незрелые атипичные клетки с веретенообразными и звездчатыми ядрами.
3. Иммунохимическое исследование. Для липосаркомы характерна положительная реакция на протеин S-100 и виментин.
4. Для выявления метастазов назначается обзорная рентгенография органов грудной полости и УЗИ печени.
5. Ангиография сосудов – это рентгеновский метод исследования с использованием контрастного вещества. Используется в случае прорастания опухолью стенки артерии или вены.
Лечение
Для лечения липосаркомы используются комбинации следующих методов:
1. Хирургическое лечение.
Широкое иссечение липосаркомы – при низкодифференцированных опухолях, расположенных на поверхности;
Радикальное удаление новообразования с сохранением органа – при глубоких липосаркомах. В ходе операции удаляется опухоль с окружающими фасциями и мышцами;
Ампутация конечности при невозможности выполнения органосохраняющей операции.
2. Лучевое лечение.
Лучевая терапия применяется в предоперационном и послеоперационном периодах.
3. Химиотерапевтическое лечение.
Химиотерапия назначается только в случае, если опухоль дала метастазы. Предоперационная химиотерапия обеспечивает хороший исход оперативного вмешательства, а послеоперационная химиотерапия убивает оставшиеся клетки опухоли и является профилактикой рецидива.
Побочные эффекты.
К побочным эффектам химиотерапевтического лечения относятся: слабость, понижение иммунитета, выпадение волос. При местном лучевом лечении осложнения будут развиваться на месте воздействия радиофармпрепарата. Это покраснение кожи, зуд, шелушение. По окончании курса лечения все побочные эффекты проходят.
Прогноз
После проведенного комплексного лечения:
В 35% случаев липосаркома рецидивирует;
В 30% случаев развиваются метастазы;
Пятилетняя выживаемость — 60%;
Стойкое выздоровление достигается практически в половине случаев.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Липосаркóма — злокачественное новообразование, относится к группе мезенхимальных опухолей, клетки которых имеют тенденцию превращаться в жировые.
По частоте они занимают 2 место (после фибросарком) среди злокачественных опухолей мягких тканей. Эти опухоли редко встречаются у детей; частота их возникновения увеличивается с возрастом, достигая наивысшего уровня у людей 50-60 лет. Липосаркомы несколько чаще наблюдаются у мужчин. Они могут поражать любые участки тела, но все же чаще отмечаются на нижних конечностях, особенно на бедре и в области коленного сустава, а также в забрюшинном пространстве. Вторым по частоте местом локализации этих опухолей является плечо. Исключительно редко (единичные случаи) наблюдается развитие липосарком как из одиночных, так и из множественных липом[1].
Патологическая анатомия[править | править код]
В зависимости от гистологических особенностей, различают следующие типы липосарком [2]:
- высокодифференцированная липосаркома
- низкой степени злокачественности
- более 50 % всех липосарком
- содержит значительное количество жировой ткани, синоним атипичная липома
- миксоидная липосаркома (эмбриональная липома);
- 2-я по частоте
- круглоклеточная липосаркома/дедифференцированная липосаркома;
- плеоморфная липосаркома;
- смешанная форма
- может содержать структуры, типичные для всех видов липосаркомы.
Этиология[править | править код]
Клиника и диагностика[править | править код]
Обычно липосаркомы развиваются в глубине тканей и бывают связаны с межмышечными фасциальными и околосуставными тканями. От степени дифференцировки опухоли зависит и клиническая картина[1].
Клинически различают следующие виды липосарком:
- высокодифференцированная липосаркома (синонимы: полиморфноядерная липома, полиморфноядерная фиброаденома, склерозирующая липома);
- миксоматозная липосаркома (синонимы: эмбриональная липома);
- круглоклеточная липосаркома (синонимы: аденоидная липома, липома инфильтративно-фетальноклеточная, липобластическая саркома);
- полиморфная липосаркома (синонимы: истинная липосаркома, липоцитарная саркома);
- недифференцированная липосаркома.
Редким вариантом являются липосаркомы смешанного типа – комбинация миксоидной или круглоклеточной с высокодифференцированными и плеоморфными компонентами[3].
Фотография левой ноги, отёк вызван недифференцированой липосаркомой
Высокодифференцированные опухоли растут медленно, мало беспокоят больного и обычно являются случайной находкой, когда опухоль достигает значительных размеров.
Малодифференцированные опухоли (миксоматозная липосаркома) растут быстро и в течение короткого промежутка времени достигают больших размеров[1].
Недифференцированная липосаркома содержит два отдельных хорошо различающихся между собой составных компонента, а именно участки хорошо дифференцированной липосаркомы и участки саркомы высокой степени злокачественности, напоминающей либо злокачественную фиброзную гистиоцитому, либо плеоморфную фибросаркому. Эти два компонента можно наблюдать в различных областях опухоли одновременно, однако второй компонент может развиться на фоне первого по мере прогрессирования опухоли. Биологические свойства этой формы липосаркомы не полностью определены, но, возможно, они частично зависят от выраженности дедифференцировки[4].
Липосаркомы могут быть множественными и встречаться в различных областях тела, однако замечено, что излюбленной локализацией высокодифференцированной липосаркомы является забрюшинная клетчатка; миксоматозной липосаркомы — межмышечная жировая ткань бедра и голени. Липосаркомы в основном медленно растут и редко метастазируют; описаны случаи заноса метастазов вместе с кровотоком в лёгкие, печень, костный мозг при миксоматозном и полиморфном типах липосаркомы[5].
Диагностика[править | править код]
При осмотре и пальпации — это мягкоэластичная, округлая, дольчатая, безболезненная, отграниченная от прилегающих тканей опухоль, покрытая неизменённой кожей. Первичные липосаркомы растут экспансивно, создавая ложное впечатление их обособленности и даже инкапсуляции. На самом же деле они растут вдоль межмышечных пространств[1].
Дифференциальная диагностика должна проводиться главным образом с липомой, гиберномой и рабдомиомой[1]. Одновакуольные перстневидные липобласты имеют сходство с клетками, обнаруживаемыми при аденокарциноме[6].
Лечение[править | править код]
Основным методом лечения липосарком является хирургическое удаление опухоли. Выбор метода оперативного вмешательства зависит от локализации, степени злокачественности опухоли, её подвижности, первичного или рецидивного характера, а также наличия метастазов[1]. Так, например внутримышечная липосаркома должна удаляться с группой соответствующих мышц. При многофокусной, плохо отграниченной и распространяющейся по межмышечным или фасциальным пространствам опухоли, а также в случае инвазии кости показана ампутация конечности.[6]
Показана послеоперационная радиотерапия (от 40 до 70 Гр), особенно при малодифференцированных и рецидивных опухолях[1], а также отдалённых метастазах.
Химиотерапию (доксорубицин, циклофосфамид, винкристин, дактиномицин, блеомицин, дакарбазин) применяют при крупных неоперабельных опухолях, опухолях с высокой степенью злокачественности или при наличии метастазов, её часто проводят в комбинации с оперативным лечением и лучевой терапией[6]. В ряде случаев (малодифференцированные липосаркомы) необходимо выполнять радикальную операцию[1].
Прогноз[править | править код]
Зависит от многих факторов, но решающим является степень дифференцировки опухоли (чем выше дифференцировка, тем лучше прогноз). Так, рецидивы возникают в 36,4 % случаев, метастазы 31,8 %, общая 5-летняя выживаемость составляет 58,9 % после комплексного лечения[7]. Стойкое выздоровление (100 %), по различным данным достигается в 30—40 % случаев[1].
Литература[править | править код]
- Онкология — учебник для мед. ин-тов / Б. Е. Петерсон. — М. : Медицина, 1980. — 447 с. : ил. — 01.20 р.
- Справочник по онкологии / под редакцией проф. Б. Е. Петерсона. — Ташкент: Медицина, 1966. — 500 с.
Ссылки[править | править код]
Липосаркома
Примечания[править | править код]
См. также[править | править код]
- Липома
- Злокачественные опухоли
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Заболеваемость. Саркомы мягких тканей составляют 1% всех злокачественных новообразований у взрослых. Опухоли в равной степени поражают мужчин и женщин, чаще в возрасте 20–50 лет. Возможно возникновение в детском возрасте (10–11% сарком).
Код по международной классификации болезней МКБ-10:
- C45 Мезотелиома
- C46 Саркома капоши
- C47 Злокачественное новообразование периферических нервов и вегетативной нервной системы
- C48 Злокачественное новообразование забрюшинного пространства и брюшины
- C49 Злокачественное новообразование других типов соединительной и мягких тканей
Гистогенез. Источник роста — самые разнородные по строению и происхождению ткани. В основном, это производные мезенхимы: фиброзная соединительная, жировая, синовиальная и сосудистая ткани, а также ткани, связанные с мезодермой (поперечно — полосатые мышцы) и нейроэктодермой (оболочки нервов). Следует учитывать, что каждую третью опухоль мягких тканей при обычной микроскопии классифицировать не удаётся из — за трудности определения гистогенеза. В таких случаях существенную помощь может оказать иммуногистохимическое исследование.
Гистогенетическая классификация • Мезенхима: •• Злокачественная мезенхимома •• Миксома • Фиброзная ткань: •• Десмоид (инвазивная форма) •• Фибросаркома • Жировая ткань — липосаркома • Сосудистая ткань: •• Злокачественная гемангиоэндотелиома •• Злокачественная гемангиоперицитома •• Злокачественная лимфангиосаркома • Мышечная ткань: •• Поперечно — полосатые мышцы — рабдомиосаркома •• Гладкие мышцы — лейомиосаркома • Синовиальная ткань — синовиальная саркома • Оболочки нервов: •• Нейроэктодермальные — злокачественная невринома (шваннома) •• Соединительнотканные — периневральная фибросаркома • Неклассифицируемые бластомы.
Причины
Факторы риска • Ионизирующее облучение • Действие химических веществ (например, асбеста или древесных консервантов) • Генетические нарушения. Например, у 10% пациентов с болезнью фон Реклингхаузена развивается нейрофибросаркома • Предшествующие заболевания кости. У 0,2% пациентов с болезнью Педжета (деформирующий остоз) развиваются остеосаркомы.
Симптомы (признаки)
Клиническая картина • Саркомы могут развиваться на любом участке туловища или конечностях и обычно проявляются как безболезненная опухоль различной консистенции и плотности. Саркомы, возникающие в глубоких отделах бедра, забрюшинном пространстве, к моменту диагностики обычно достигают больших размеров. Больные обычно отмечают снижение массы тела и предъявляют жалобы на боли неопределённой локализации. В дистальных отделах конечностей, рано обращает на себя внимание даже небольшая опухоль. Кровотечение — самое частое проявление сарком ЖКТ и женских половых органов.
Диагностика
Диагностика. Быстрый рост, расположение опухоли ниже или на уровне глубокой фасции, признаки инфильтративного роста, фиксация к другим анатомическим структурам, вызывают серъёзные подозрения на злокачественный характер процесса • Биопсия •• Тонкоигольная аспирационная биопсия не даёт представления о гистологическом строении и степени дифференцировки, а только подтверждает наличие злокачественной опухоли •• Трепан — биопсия или эксцизионная биопсия дают возможность установить окончательный диагноз для выбора метода лечени •• При выборе места для биопсии следует учитывать возможное проведение в последующем реконструктивной (пластической) операции • Радиологическое обследование: рентгенография, сцинтиграфия костей, МРТ, КТ •• При некоторых видах сарком и при планировании органосохраняющей операции предпочтительнее МРТ — диагностика, обеспечивающая более точное определение границы между опухолями и мягкими тканями •• КТ и сцинтиграфия костей предпочтительнее для обнаружения костных поражений •• При признаках нарушения функций печени при саркомах внутренних органов или конечностей проводят УЗИ и КТ (для выявления метастазов) •• При подозрении на прорастание сосудов показана контрастная ангиография.
Классификация
• TNM классификация (саркома Капоши, дерматофибросаркома, десмоидные опухоли I степени злокачественности, саркомы твёрдой мозговой оболочки, головного мозга, паренхиматозных органов или висцеральных оболочек не классифицируют) •• Первичный очаг. Глубину расположения в классификации учитывают следующим образом: ••• Поверхностные — «a» — опухоль не вовлекает (наиболее) поверностную мышечную фасцию ••• Глубокие — «b» — опухоль достигает или прорастает (наиболее) поверностную мышечную фасцию. Сюда относят все висцеральные опухоли и/или опухоли, прорастающие крупные сосуды, внутригрудные поражения. Большинство опухолей головы и шеи также считают глубокими ••• T1 — опухоль до 5 см в наибольшем измерении ••• T2 — опухоль более 5 см в наибольшем измерении •• Регионарные лимфатические узлы (N) ••• N1 — имеются метастазы в регионарных лимфатических узлах •• Отдалённые метастазы ••• М1 — имеются отдалённые метастазы.
• Группировка по стадиям: •• Стадия IА — G1 — 2T1a — 1bN0M0 — высокодифференцированные, небольшого размера опухоли, независимо от расположения •• Стадия IB — G1 — 2T2aN0M0 — высокодифференцированные, большого размера опухоли, расположенные поверхностно •• Стадия IIА — G1 — 2T2bN0M0 — высокодифференцированные, большого размера опухоли, расположенные глубоко •• Стадия IIB — G3 — 4T1a — 1bN0M0 — низкодифференцированные, небольшого размера опухоли, независимо от расположения •• Стадия IIC — G3 — 4T2aN0M0 — низкодифференцированные, большого размера опухоли, расположенные поверхностно •• Стадия III — G3 — 4T2bN0M0 — низкодифференцированные, большого размера опухоли, расположенные глубоко •• Стадия IV — наличие любых метастазов — G1 — 4T1а — 2bN1M0, G1 — 4T1а — 2bN0M1.
Лечение
Лечение, общие принципы
• При выборе схем лечения рекомендуют придерживаться возраста 16 лет и старше, как критерия взрослого человека, однако выбор метода лечения необходимо выбирать консилиумом. Например, рабдомиосаркома успешно лечится по педиатрическим схемам до 25 — летнего возраста, однако низкодифференцированная фибросаркома в 14 — летнем возрасте должна лечиться как и у взрослого — хирургическим методом.
• Опухоли конечностей и поверхностно — расположенные опухоли туловища подлежат хирургическому удалению с использованием принципов «футлярности». Возможный дефицит кожи не является препятствием к вмешательству. При предлежании опухоли к кости, его удаляют вместе с надкостницей, а при прорастании выполняют плоскостную или сегментарную резекция кости. При микроскопическом выявлении в краях резецированной ткани злокачественных клеток мышечно — фасциальный футляр повторно иссекают. Лучевая терапия показана при расположении края опухоли менее чем в 2–4 см от резекционной линии либо при обсеменении раны опухолевыми клетками.
• Опухоли заднего средостения, забрюшинные в области таза и паравертебрально, чаще оказываются неудалимыми. Небольшие опухоли переднего средостения и забрюшинные в левой половине туловища удаётся удалить хирургическим путём. При сомнительно операбельных опухолях предоперационно проводят лучевую или терморадиотерапию, регионарную химиотерапию, химиоэмболизацию питающих опухоль сосудов. Поскольку опухоли этих локализаций чаще выявляются в поздних стадиях и радикальное удаление зачастую не удаётся, операцию дополняют лучевой терапией. При развитии рецидивов показаны повторные вмешательства.
• Рецидивирование — характерная биологическая черта сарком, поэтому разрабатывают методики комбинированного и комплексного лечения.
• Особенности лечебных мероприятий зависят от гистологического строения опухоли. Нейрогенная саркома и фибросаркомы нечувствительны к лучевой и химиотерапии, лечение (в т.ч. и рецидивов) — только хирургическое. Относительно чувствительны к лучевой терапии ангиосаркома, липосаркома (обязательна предоперационная телегамматерапия). Миогенные и синовиальная саркомы требуют проведения неоадъювантноий химио — и лучевой терапии.
• Солитарные метастазы сарком в лёгких подлежат хирургическому удалению (клиновидная резекция), с последующей химиотерапией. Чаще всего такие метастазы возникают в сроки от 2 до 5 лет после первичной операции.
• При осложнениях опухолевого роста возможно выполнение паллиативных резекций, которые могут уменьшить интоксикацию, кровопотерю при распадающихся опухолях, устранить симптомы сдавления других органов (обструкция мочеточника, сдабление кишечника с явлениями кишечной непроходимости и пр.).
ТИПЫ САРКОМ МЯГКИХ ТКАНЕЙ
Фибросаркома составляет 20% злокачественных поражений мягких тканей. Встречается чаще у женщин 30–40 лет Опухоль состоит из атипичных фибробластов с различным количеством коллагеновых и ретикулярных волокон • Клиническая картина •• Локализация — мягкие ткани конечностей (бедро, плечевой пояс), реже туловища, головы, шеи •• Наиболее важный признак — отсутствие поражения кожи над опухолью •• Метастазы в регионарных лимфатических узлах отмечают у 5–8% больных. Гематогенные метастазы (чаще всего в лёгких) — у 15–20% • Лечение —иссечение опухоли с соблюдением зональности и футлярности • Прогноз. При адекватном лечении 5 — летняя выживаемость — 77%.
Липосаркома регистрируется в 15% случаев опухолей мягких тканей. Возникают чаще в возрасте 40–60 лет Опухоль состоит из анаплазированных жировых клеток и участков миксоидной ткани • Клиническая картина •• Наиболее часто опухоль располагается на нижних конечностях и в забрюшинном пространстве •• Крайне редко липосаркомы развиваются из одиночных и множественных липом •• Типично раннее гематогенное метастазирование в лёгкие (30–40%) • Лечение — широкое иссечение, при больших опухолях оправдана предоперационная лучевая терапия • Прогноз. У больных с дифференцированными опухолями 5 — летняя выживаемость — 70%, с малодифференцированными — 20%.
Рабдомиосаркома — злокачественная опухоль, происходящая из скелетной (поперечно — полосатой) мышцы. Различают эмбриональный (развивается до 15 лет) и взрослый типы рабдомиосаркомы. Частота. Занимает 3 место среди злокачественных мягкотканных новообразований.Регистрируют в любом возрасте, но чаще у подростков и в средней возрастной группе. Женщины болеют в 2 раза чаще.
Патоморфология. Опухоль состоит из веретенообразных или округлых клеток, в цитоплазме которых определяют продольную и поперечную исчерченность. Генетические аспекты. В развитии рабдомиосарком предполагается участие нескольких генов, расположенных на хр. 1, 2, 11, 13 и 22; рассматривается возможная роль геномного импринтинга или дублирования отдельных генов (например, гена инсулиноподобного фактора роста — 2 IGF2 [147470], генов PAX3 [193500] и PAX7 [167410]).
• Клиническая картина •• Наиболее часто опухоли локализуются в трёх анатомических областях тела: конечности, голова и шея, малый таз •• Опухоль растет быстро, без боли и нарушения функций органов •• Нередко прорастают кожу с образованием экзофитных кровоточащих образований •• Характерно раннее рецидивирование Лечение — хирургическое, при больших опухолях целесообразна предоперационная лучевая терапия • При проведении комбинированного (хирургического, химиотерапии) лечения локализованных форм эмбриональной рабдомиосаркомы отмечают повышение 5 — летней выживаемости до 70%. При наличии метастазов уровень 5 — летней выживаемости составляет 40% • При плеоморфной рабдомиосаркоме (опухоль взрослых) 5 — летний уровень выживаемости — 30%.
Синонимы • Рабдосаркома • Рабдомиобластома • Злокачественная рабдомиома
Ангиосаркома составляет около 12% всех новообразований мягких тканей. Опухоль чаще наблюдают у молодых (до 40 лет) • Морфология •• Гемангиоэндотелиома сформирована из множества атипических капилляров с пролиферацией атипичных эндотелиальных клеток, заполняющих просвет сосудов •• Гемангиоперицитома, развивающаяся из видоизменённых клеток наружной оболочки капилляров • Клиническая картина •• Опухоль обладает инфильтрирующим бурным ростом, склонна к раннему изъязвлению и сращению с окружающими тканями •• Раннее метастазирование в лёгкие и кости, довольно часта диссеминация в мягкие ткани туловища • Лечение — операцию сочетают с лучевой терапией.
Лимфангиосаркома (синдром Стюарта–Тривса) — специфическая опухоль, развивающаяся в зоне постоянного лимфатического отёка (верхняя конечность у женщин с постмастэктомическим синдромом, особенно после курса лучевой терапии). Прогноз неблагоприятный.
Лейомиосаркома составляет 2% всех сарком Опухоль состоит из атипичных вытянутых клеток с палочковидными ядрами • Клиническая картина •• На конечностях опухоль располагается в проекции сосудистого пучка •• Опухоль всегда солитарная • Лечение — хирургическое.
Синовиальная саркома по частоте занимает 3–4 — ое место среди сарком мягких тканей (8%). Регистрируют преимущественно у лиц моложе 50 лет Опухоль состоит из сочных веретенообразных и округлых клеток • Клиническая картина •• Характерна локализация в области кисти и стопы •• 25–30% больных указывают на травму в анамнезе •• Опухоли в 20% случаев дают регионарные метастазы, в 50–60% — гематогенные метастазы в лёгких • Лечение — хирургическое, с регионарной лимфодиссекцией.
Злокачественные невриномы — достаточно редкая патология (около 7% поражений мягких тканей.. Опухоль состоит из клеток удлинённой формы с вытянутыми ядрами • Клиническая картина •• Располагаются чаще всего на нижних конечностях •• Характерна первичная множественность опухоли •• Возможно рецидивирование • Лечение — хирургическое • Прогноз. Главные прогностические факторы — степень гистологической дифференцировки и размер опухоли, у больных с низкодифференцированной невриномой прогноз менее благоприятный •• Размер опухоли — независимый прогностический фактор. Небольшие (менее 5 см) полностью удалённые высокодифференцированные опухоли редко рецидивируют и метастазируют.
Саркома Капоши (см. Саркома Капоши).
МКБ-10 • C45 Мезотелиома • C46 Саркома Капоши • C47 Злокачественное новообразование периферических нервов и вегетативной нервной системы • C48 Злокачественное новообразование забрюшинного пространства и брюшины • C49 Злокачественное новообразование других типов соединительной и мягких тканей.
Источник
