Лимфаденит подмышки код по мкб 10
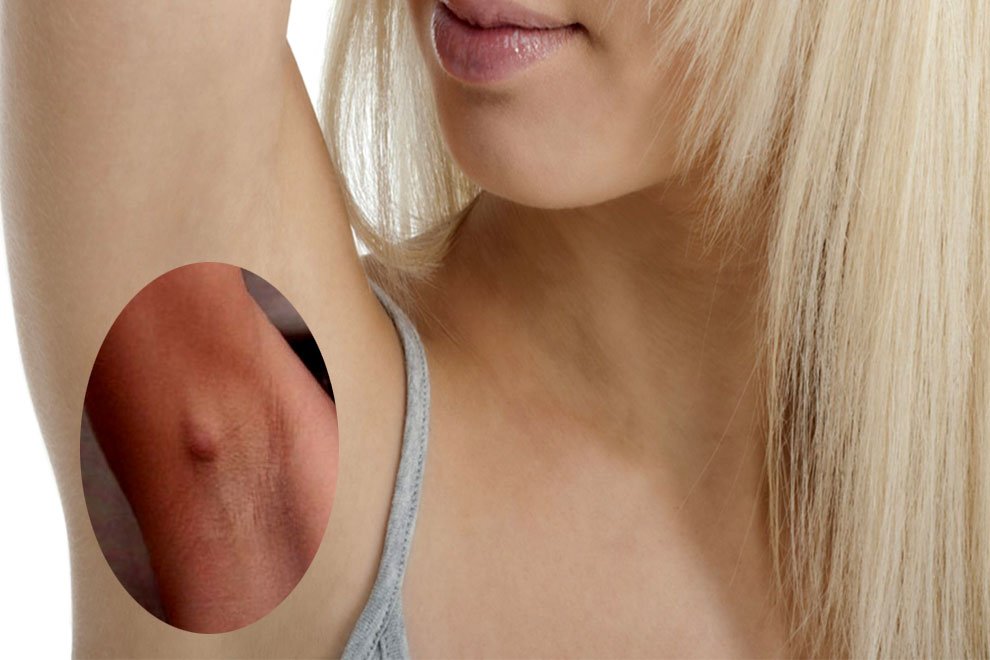
Как правило, диагноз «подмышечный лимфаденит» пугает пациентов. Такая реакция обуславливается незнанием особенностей протекания болезни, хорошо поддающейся лечению и не оказывающей влияния на здоровье человека в последующем при условии своевременной диагностики.
В чем суть заболевания?

При заболевании ощущается сильная тянущая боль и отечность в районе подмышечной впадины
Подмышечный лимфаденит (код по международной классификации болезней МКБ-10 – L04.2) – это инфекционное заболевание, сопровождающееся воспалением подмышечных лимфатических узлов и увеличением их до значительных размеров. Возбудителями болезни выступают представители патогенной и условно-патогенной микрофлоры – диплококки, стафилококки, стрептококки, кишечная и синегнойная палочка, грибки и т.д.
Причины
Лимфаденит подмышечной области является прямым следствием инфицирования вирусами, грибками или бактериями, проникающими в лимфатические узлы следующими путями:
- лимфогенным – через зараженную лимфу;
- гематогенным – через кровь;
- контактным – при попадании патогенной микрофлоры в рану.
Болезнь может развиться на фоне:
- фурункулеза;
- туляремии;
- флегмоны;
- бруцеллеза;
- сифилиса;
- гонореи;
- экземы;
- СПИДа;
- туберкулеза;
- рака;
- трофических язв;
- гнойных ран;
- воспаления яичников у женщин;
- грибковых заболеваний – микроспории, трихофитии, споротрихоза;
- остеомиелита костей руки.
Провоцирующими факторами в данном случае могут выступать:
- пониженный иммунитет – в этом случае организм оказывается бессильным не только перед патогенной, но и перед условно-патогенной микрофлорой, безвредной для здорового человека;
- вредные привычки – злоупотребление курением и спиртными напитками приводит к снижению иммунитета и накоплению вредных веществ в организме.
Подмышечный лимфаденит может развиться на фоне кошачьих царапин или укусов. В этом случае возбудителями будут выступать риккетсии – микроорганизмы, обитающие в кошачьем организме.
Симптомы

Боль и дискомфорт под мышками – первый повод обратиться к врачу
Одним из первых проявлений подмышечного лимфаденита является боль под мышкой, в области лимфатических узлов, появляющаяся при прикосновении к пораженной области, а также признаки общей интоксикации и повышение температуры тела.
Кроме того, могут наблюдаться:
- отечность и покраснение кожных покровов (появляются при остром течении заболевания);
- ухудшение аппетита, непрекращающаяся головная боль, упадок сил, обусловленные интоксикацией организма;
- абсцессы при нагноении узлов (способны привести к некротическим изменениям структуры тканей и лимфоузлов);
- тахикардия при поражении сердечно-сосудистой системы;
- газовая крепитация, сопровождающаяся похрустыванием при надавливании;
- ограничение подвижности руки при поражении нервных тканей.
Диагностика
Постановка диагноза при подмышечном лимфадените производится комплексно и включает в себя:
- опрос и осмотр пациента;
- анализы крови и лимфы;
- пункцию лимфатического узла, позволяющую исключить болезнь Ходжкина или лейкоз;
- компьютерную томографию лимфосистемы;
- рентгеноконтрастную лимфографию – изучение проблемных мест при помощи контрастных веществ и специального оборудования;
- лимфосцинтиграфию – исследование проблемных мест при помощи радионуклидных веществ и специального оборудования;
- ультразвукового исследования.
Классификация

Простой подмышечный лимфаденит протекает незаметно, без ухудшения самочувствия и беспокойства
Заболевание классифицируется по характеру протекания, клинической картине и виду микроорганизмов, приведших к развитию патологии.
В зависимости от характера протекания лимфаденит подразделяется на:
- острый, сопровождающийся явно выраженной симптоматикой – отеками, болями, появлением уплотнений в подмышечных впадинах, значительным повышением температуры тела и общей интоксикацией организма;
- хронический, характеризующийся незначительным увеличением лимфатических узлов (самочувствие больных при этом остается нормальным, боль при пальпации отсутствует).
В зависимости от клинической картины лимфаденит подразделяется на:
- Простой. Протекает незаметно, без ухудшения самочувствия и беспокойства. Боль и покраснение кожи отсутствуют. Температура тела не поднимается. Наблюдается незначительный дискомфорт в области подмышечной впадины и незначительное увеличение лимфатических узлов в размерах.
- Серозный. Сопровождается усилением дискомфорта в подмышечной впадине, значительным увеличением лимфоузла, болезненностью, появляющейся при прикосновении. Воспаленная область краснеет, становится горячей на ощупь. Узлы и ткани соединяются в горячий, болезненный «пакет». Общее самочувствие не ухудшается.
- Гнойный. К вышеперечисленным симптомам добавляются слабость и повышение температуры тела. Происходит нагноение лимфатических узлов. Образуются свищи. Воспаление переходит на близрасположенные ткани.
В зависимости от вида микроорганизмов, приведших к развитию заболевания, лимфаденит подразделяют на:
- специфический, развившийся на фоне болезней, поражающих лимфатические узлы – онкологических заболеваний, туберкулеза, бруцеллеза, сифилиса, туляремии;
- неспецифический, развивающийся на фоне ослабления иммунитета под воздействием стрептококков, стафилококков и т.д.
В зависимости от локализации подмышечный лимфаденит разделяется на:
- левосторонний;
- правосторонний;
- двусторонний.
Как вылечить лимфаденит подмышечных лимфатических узлов?

При необходимости лечение подмышечного лимфаденита проводят оперативным методом
Основными направлениями в лечении лимфаденита под мышкой у женщин, мужчин и детей являются:
- медикаментозная терапия;
- физиотерапия;
- народные методы лечения;
- оперативное лечение.
Лечение детей производится точно так же, как и взрослых. Дозировка лекарственных препаратов подбирается с учетом возраста и веса ребенка.
Медикаментозная терапия
Медикаментозное лечение при подмышечном лимфадените позволяет:
- устранить первопричину заболевания;
- уменьшить выраженность воспалительных процессов в лимфатических узлах;
- улучшить общее самочувствие.
С этой целью могут быть назначены:
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- антибиотики;
- противовирусные средства;
- противогрибковые препараты;
- противотуберкулезные средства.
Назначением тех или иных лекарственных препаратов, в том числе и антибиотиков, при подмышечном лимфадените должен заниматься врач. Самолечение в данном случае недопустимо ввиду того, что может привести к усугублению имеющихся проблем со здоровьем.
Физиотерапия
Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии и витаминотерапии
Физиотерапия при подмышечном лимфадените позволяет облегчить общее состояние заболевших, снизить выраженность воспалительных процессов в лимфатических узлах, ускорить восстановление поврежденных тканей. Больным, как правило, рекомендуются:
- ультравысокочастотная терапия (УВЧ);
- лазеротерапия;
- гальванизация.
УВЧ-терапия
УВЧ-терапия – это процедура, заключающаяся в воздействии на человеческий организм высокочастотным электромагнитным полем и приводящая к:
- росту температуры в зоне воздействия;
- расширению сосудов и перемещению лейкоцитов в пораженную область;
- разрастанию соединительной ткани.
Описанные изменения усиливают местный тканевый иммунитет и способствуют быстрому купированию воспалительных процессов.
Показаниями к УВЧ-терапии является наличие острого воспалительного процесса в лимфоузлах, а противопоказаниями – опухолевые процессы и туберкулез.
Внимание! УВЧ-терапию не следует применять при признаках, указывающих на инфекционные процессы в организме – повышение температуры тела, озноб, тахикардию, мышечные боли и т.д
Лазеротерапия
Лазеротерапия – это процедура, заключающаяся в воздействии на человеческий организм волнами определенной частоты с целью:
- улучшения микроциркуляции в воспаленном узле;
- снятия воспаления;
- обезболивания;
- ускорения регенерации тканей.
Показаниями к использованию метода являются острые и хронические лимфадениты, а противопоказаниями:
- опухолевые процессы;
- туберкулез;
- наличие доброкачественных образований в области воздействия.
Гальванизация
Гальванизация – это процедура, заключающаяся в воздействии на организм электрическим током низкого напряжения и малой силы, проходящим через ткани, с целью:
- обезболивания;
- улучшения микроциркуляции в пораженной области;
- ускорения регенерации тканей и нервных волокон.
Методика используется:
- в восстановительном периоде после устранения причины, приведшей к развитию острого лимфаденита и снижения выраженности воспалительных процессов в лимфатических узлах;
- при хронических формах патологии.
Народные методы лечения

Перед применением любого народного средства следует проконсультироваться с лечащим врачом на предмет противопоказаний
Средства народной медицины используются в качестве дополнения к основному лечению с целью снятия воспаления, улучшения общего состояния здоровья и ускорения выздоровления на ранних стадиях заболевания.
Использование средств народной медицины допустимо лишь в комплексе с приемом антибактериальных, противовирусных или противогрибковых средств и только после выявления истиной причины лимфаденита.
Наиболее популярными способами лечения подмышечного лимфаденита являются:
- прогревание лимфатических узлов;
- использование травяных сборов и настойки эхинацеи.
Перед применением того или иного народного средства следует проконсультироваться с лечащим врачом и получить его одобрение.
Прогревание лимфатических узлов противопоказано при:
- наличии опухолевых процессов в лимфоузлах;
- развитии аденофлегмоны;
- туберкулезном поражении лимфоузлов;
- наличии признаков интоксикации организма – головных и мышечных болей, повышенной температуры тела, учащенного сердцебиения.
Оперативное лечение
Оперативное лечение используется при развитии гнойных осложнений лимфаденита – абсцессов и аденофлегмон. Под общим или местным обезболиванием гнойный очаг вскрывается, гной и поврежденные ткани удаляются, рана промывается антисептическими растворами, ушивается и дренируется (в полость вставляется дренаж – специальная трубка, предназначенная для оттока жидкости и гноя и введения лекарственных препаратов).
Профилактика

Правильное питание – одна из мер для профилактики и предотвращения развития подмышечного лимфаденита
Профилактика подмышечного лимфаденита включает в себя:
- защиту от инфицирования и своевременное лечение вирусных, грибковых и инфекционных заболеваний;
- сведение к минимуму вероятности травмирования области подмышек;
- соблюдение правил личной гигиены;
- укрепление иммунитета;
- ведение здорового образа жизни;
- качественное питание.
Прогноз
Своевременное и адекватное лечение подмышечного лимфаденита способно полностью излечить заболевание, хотя и может занять продолжительное время. Игнорирование признаков болезни может привести к необратимым изменениям в организме, вплоть до летального исхода.
Источник
Воспаления лимфатических узлов, или лимфаденит – одна из самых распространённых патологий, протекающих в человеческом организме. Это не самостоятельное заболевание: оно возникает в результате инфекций различного генеза, провоцируется вирусами, бактериями и грибком.
Лимфаденит — распространенное заболевание
Виды лимфаденита
В зависимости от характера и длительности течения болезни, все лимфадениты можно разделить на подтипы:
- хронические;
- острые.
Также лимфаденит может быть:
- Изолированным – воспален 1 лимфоузел.
- Регионарным – воспалительный процесс затрагивает группу соседних лимоузлов.
- Тотальным – лимфадениты распространены по всему телу.
Протекание болезни делят на специфическое и неспецифическое: к первому типу относят воспаления в результате туберкулёза, СПИДа, токсоплазмоза или опухолей, ко второму – все остальные виды лимфаденитов.
По «Международному классификатору болезней», больше известному как МКБ-10, лимфадениты разделяются на группы по месту локализации. Они относятся к болезням кожи и подкожной клетчатки (код МКБ-10 – L04), а также к заболеваниям системы кровообращения (код – I88).
Острый лимфаденит шеи, головы и лица (L04.0)
Около трети лимфоузлов в организме человека локализируется в области головы и шеи, которые относятся к группе L04.0:
- подчелюстной;
- затылочный;
- шейный;
- преаурикулярный.
Воспаления этих лимфоузлов происходят после ангины и других бактериальных заболеваний ДП, при герпесе, гриппе и ОРВИ, из-за болезней зуба и воспалительных процессов во рту. Также лимфадениты могут возникать из-за необработанных ран в области шеи, на лице и щеках. Ещё одна причина – инфекционные заболеваний кожи.
К симптомам лимфаденита этой группы относятся боли и дискомфорт в области поражения, неудобство при глотании, повышение температуры у детей. Лимфаденит на затылке, за ушами и под подбородком также заметен визуально: небольшие шарообразные уплотнения выделяются на коже и болят при прикосновении. Как выглядит болезнь под кодом L04.0, можно увидеть на фото.
Воспаление лимфотического узла на шее
Воспаление лимфоузлов за ушами
Воспаленный лимфоузел за ухом
Острый лимфаденит туловища (L04.1)
В эту группу включены воспаления лимфоузлов туловища, которые находятся в брюшной и грудной области.
К ним относятся:
- брюшные, или мезентеральные лимфоузлы;
- ретрокруральные лимфоузлы;
- параортальные, паракавальные лимфоузлы;
- надключичные и подключичные лимфоузлы.
Воспаление лимфоузла в грудной области
Такое расположение лимфаденита может свидетельствовать о вирусных и бактериальных инфекциях, а также о специфическом типе заболевания, возникающем в результате туберкулёза, ВИЧ-инфекции, онкологии брюшной и грудной области.
Среди симптомов заболевания отмечается сильная боль в груди или животе, повышение температуры тела, вялость, потеря аппетита.
Острый лимфаденит верхней конечности (L04.2)
К лимфаденитам верхней конечности относится воспаление лимфоузлов локтя и подмышечной впадины. Чаще всего лимфоузел увеличен с одной стороны, и визуально представляет собой набухшую шишку красноватого цвета.
Подмышечный и локтевой лимфаденит возникают из-за инфекций различной этиологии:
- ангины, тонзиллита, ларингита и других бактериальных болезней;
- гриппа и герпеса, ОРВИ;
- воспалительных заболеваний ротовой полости;
- инфицированных ран и ссадин в области подмышки, груди и рук.
Воспаление лимфоузла локтя
Также воспаление лимфоузлов подмышечной области может говорить о мастопатии и мастите, возникающих после родов и во время кормления. В таком случае симптом проявляет себя перед месячными, за 2-3 дня до начала менструации, и самостоятельно проходит спустя неделю.
К признакам болезни, помимо заметного набухания лимфоузла, относятся боль и дискомфортные ощущения в этой области, возможный зуд, повышение температуры.
Острый лимфаденит нижней конечности (L04.3)
К лимфаденитам нижней конечности относятся воспаления пахового и подколенного лимфатических узлов. Они могут развиваться в результате воспаления мягких тканей ног, от переохлаждения, из-за ран и ссадин, инфицированных мозолей и неудобной обуви.
Также к причинам паховых лимфаденитов относят заболевания половых органов:
- уретрит;
- простатит;
- вагинит;
- гонорея;
- хламидиоз.
Воспаление пахового лимфотического узла
Чаще всего воспаления лимфоузлов этой группы встречаются у взрослых людей.
Острые лимфадениты нижних конечностей сопровождаются сильной болью в месте воспаления, дискомфортом, заметным уплотнением и набуханием лимфоузла.
Неспецифический брыжеечный лимфаденит (I88.0)
Неспецифический брыжеечный лимфаденит – это воспаление мезентеральных лимфоузлов, возникающее в результате бактериальной или вирусной инфекции.
К возбудителям мезаденита относятся:
- стрептококки и стафилококки;
- энтеровирусы;
- сальмонелла;
- мононуклеоз.
При неспецифическом брыжеечном лимфадените сильно болит живот
Заболевание характеризуется выраженным болевым синдромом в животе, повышением температуры, рвотой и тошнотой. Также часто наблюдаются нарушения стула и функционирования ЖКТ: диарея, запоры, икота.
Хронические лимфадениты (I88.1)
Хронический лимфаденит – это воспаление лимфатических узлов, протекающее в течение долгого времени. Оно может быть односторонним и двухсторонним, специфическим или неспецифическим, локализоваться в разных частях тела.
Хроническое течение болезни может быть обусловлено:
- осложнениями ангины, бронхита и тонзиллита;
- гнойными фурункулами и язвами на теле;
- инфекциями ротовой полости;
- грибковыми инфекциями;
- туберкулёзом;
- СПИДом и ВИЧ-инфекцией.
При хроническом лимфадените болевые ощущения уменьшаются
Как и в случае с острым лимфаденитом, заболевание сопровождается уплотнением и увеличением лимфоузлов. Вместе с тем, набухший и твердый лимфоузел практически не болит и остаётся подвижным. Другие симптомы, такие как повышение температуры, покраснения, боли и слабость, тоже меньше выражены.
К какому врачу обратиться?
При воспалительных процессах в лимфатических узлах необходимо обратиться к врачу-терапевту. Он осмотрит и опросит пациента, возьмёт анализы, а после поставит предварительный диагноз и направит к специалистам узкого профиля, если это необходимо.
В зависимости от расположения лимфаденита, это могут быть:
- отоларинголог – воспаления шейных, околоушных, подъязычных лимфоузлов;
- стоматолог – воспаления лимфоузлов под челюстью;
- уролог – паховый лимфаденит при заболеваниях половых органов;
- маммолог – подмышечный и надключичный лимфаденит;
- хирург – гнойный процесс при лимфадените.
Если воспаление лимфоузлов произошло у ребёнка, следует обратиться к врачу-педиатру или к семейному доктору.
Диагностика лимфаденита
Чтобы установить причину и тип лимфаденита, специалисту необходимо произвести диагностические манипуляции.
К ним относятся:
- Осмотр и опрос пациента, изучение анамнеза.
- Общий и биохимический анализы крови.
- Рентгенологическое исследование.
- Ультразвуковое исследование.
- Биопсия воспалённого лимфоузла.
Для выявления причин воспаления лимфоузлов применяется УЗИ
Рентген и ультразвук применяются при брюшных и грудных лимфаденитах, когда узнать их размеры и количество во время осмотра не представляется возможным. Биопсия используется в редких случаях и только при подозрении на специфический тип болезни.
Лечение воспаления лимфатических узлов
Устранить симптомы патологии можно при помощи медикаментов, народных способов лечения и физиотерапии.
Лекарства
| Название группы | Воздействие на лимфаденит | Представители |
| Антибактериальные препараты | Антибиотики разрушают клеточную мембрану бактерий, что приводит к их гибели. Применяются при бактериальном типе инфекции. | Амоксиклав, Клиндамицин, Азитромицин |
| Противовирусные препараты | Угнетают развитие вируса, подавляя репликацию ДНК или ингибируя нейраминидазу. Применяются при вирусных лимфаденитах. | Амантандин, Ремантандин, Тамифлю |
| Противогрибковые препараты | Препараты, повышающие проницаемость мембраны грибка, что мешает их размножению и разрушает грибок изнутри. | Флуконазол, Амфотерицин В |
| Антисептические средства | Предупреждают развитие инфекции, возникающее при травмировании кожных покровов. | Мазь Вишневского, |
| Нестероидные противовоспалительные препараты | Лекарственные средства, подавляющие образование простагландинов и обладающие сильным противовоспалительным действием. | Ибупрофен, Кеторол, Нимесил |
| Спазмолитики | Применяются при мезентеральных лимфаденитах вирусного, бактериального или туберкулезного происхождения. Снимают болевой синдром. | Но-Шпа, Дротаверин |
| Антигистаминные препараты | Сужают сосуды в очаге воспаления, уменьшают проницаемость капилляров, ослабляют и сводят на нет воспалительный процесс. | Цетиризин |
Как лечить народными средствами в домашних условиях
Если точный диагноз не установлен, и лекарств под рукой нет, можно воспользоваться народными способами лечения. Они включают в себя компрессы и напитки из овощей, трав и зелени, а также настойку эхинацеи.
Применение эхинацеи
Чтобы избавиться от лимфаденита, из эхинацеи делают компресс – эффективное средство, рассасывающее воспаление:
- 50 мл настойки смешивается со 100 мл воды. Смесь настаивается в течение получаса.
- Марля или салфетка смачивается раствором и накладывается на воспалённый участок.
- Сверху выкладывается небольшой слой ваты или мягкая ткань.
- Компресс закрепляется на области при помощи бинта, держится до высыхания.
Компрессы с настойкой эхинацеи помогают избавиться от лимфаденита
Свекольный сок
Свекольный сок, полученный из овоща или его ботвы, обладает сильным очищающим эффектом, а также улучшает работу лимфатической системы.
Чтобы вылечить лимфаденит, его нужно употреблять так:
- Выдавить из свёклы сок при помощи соковыжималки. Желательно предварительно нарезать её на части.
- Дайте соку настояться в течение полудня.
- Пейте по 100 мл напитка натощак, утром и вечером.
Свекольный сок полезен при лимфадените
Если средство даётся ребёнку, объём сока нужно сократить вполовину. Также желательно добавить немного морковного сока, чтобы напиток стал более приятным на вкус.
Противовоспалительный сбор
Травяные сборы, снимающие воспаления – можно использовать как готовые аптечные, так и смешать самостоятельно следующие ингредиенты:
- мяту перечную;
- листья и ягоды малины;
- корень одуванчика;
- липовый цвет;
- траву полыни.
Компоненты нужно высушить и смешать в одинаковых пропорциях. 4 ст. л. полученного сбора заливают 1 литром кипятка, дают настою настояться в течение полудня, а после выпивают по полстакана 3-4 раза в сутки.
Травяной сбор помогает снять воспаление
Компресс из чистотела
Чистотел – эффективное обеззараживающее и противовоспалительное средство. Для борьбы с лимфаденитом он можно применять в свежие листья, их необходимо ошпарить кипятком, немного остудить и наложить на поражённую зону на 30-40 минут.
Компресс из чистотела делается так:
- 25 мл чистотела разводится в 100 мл воды. Смесь настаивается полчаса.
- Марля пропитывается раствором и прикладывается к лимфоузлу.
- Компресс накрывается ватой или мягкой тряпкой, фиксируется бинтом и держится час.
Прикладывайте компрессы с чистотелом на воспаленные лимфоузлы
Настой из хвоща полевого
Полевой хвощ – кровоочистительное средство, улучшающее работу лимфатической системы.
Настой из него принимается внутрь и готовится так:
- Столовая ложка либо 1 аптечный пакетик травы заваривается в 250-300 мл кипятка.
- Смесь настаивается в течение 20-30 минут, после процеживается.
- Принимается 3 раза в сутки, за полчаса перед приёмом пищи.
Настой из хвоща полевого улучшает работу лимфотической системы
Чтобы усилить эффект, стоит делать по тому же рецепту отвар из травы спорыша. Приём настоев следует чередовать с интервалом в 2 дня.
Физиотерапия
Физиотерапия – это воздействие на организм физическими факторами для лечения болезни. Применение метода при лимфаденитах уменьшает воспаления, ускоряет регенерацию тканей, а также облегчает общее состояние пациента.
Физиотерапевтические методы, используемые при воспалениях лимфоузлов:
- Ультравысокочастотная, или УВЧ-терапия. Воздействует на организм электромагнитным полем с высокой частотой, повышая температуру и расширяя сосуды. Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление.
- Лазеротерапия. Воздействует на ткани организма световыми волнами, улучшая микроциркуляцию, обезболивая и снимая воспаление в лимфоузле. Ускоряет регенерацию, помогает при всех типах лимфаденитов.
- Гальванизация. Воздействует на организм слабым электрическим тонок низкого напряжения, обезболивая, восстанавливая ткани и нервные волокна, стимулируя микроциркуляцию внутри лимфоузла.
УВЧ-терапия ускоряет процесс выздоровления
При использовании этих методов лимфаденит проходит быстрее, но они не могут полностью заменить медикаментозную терапию. Физиотерапия должна применяться в качестве вспомогательного средства и только под контролем врача, чтобы избежать осложнений.
Чем опасен лимфаденит?
Если инфекцию не лечить, она продолжит распространяться по организму. Длительное воспаление лимфоузлов может привести к некрозу ткани, разрушению лимфатических узлов, сепсису и к серозным гнойным патологиям.
Осложнения, возникающие при лимфаденитах:
- тромбофлебит;
- лимфостаз;
- остеомиелит;
- энцефалит и менингит;
- абсцессы.
Важно!
Серьёзными последствиями болезни могут стать: гнойные патологии, инвалидность и даже летальный исход.
Если не лечить лимфаденит, то может развиться тромбофлебит
Профилактика
Чтобы предупредить воспаление лимфоузлов, следует соблюдать профилактические меры.
К ним относятся:
- Своевременное лечение бактериальных и вирусных заболеваний.
- Лечение гнойных поражений кожи любого генеза.
- Уход за ротовой полостью: плановые консультации стоматолога, гигиена.
- Гигиена молочных желез, особенно при грудном вскармливании.
- Предохранение при половом акте для избегания ЗППП.
- Антисептическая обработка порезов, ссадин и ран.
- Коррекция иммунитета витаминами, диетой и специальными препаратами.
Для укрепления иммунитета принимайте витамины
Воспаление лимфатических узлов – не полноценное заболевание, а неприятный симптом, говорящей о серьёзной патологии в организме. Если его не лечить вовремя, лимфаденит может привести к тяжелым осложнениям и последствиям.
Источник
