Лигаментит стопы код мкб 10

Стенозирующий лигаментит (щелкающий палец) характеризуется воспалительным процессом в сухожильных связках стоп. Это заболевание встречается не только у взрослых пациентов, но и у детей, что требует обязательного лечения лигаментита стопы. В противном случае воспалительная реакция способна привести к снижению подвижности пальцев и развитию хронического процесса.
Причины развития
Точная причина развития лигаментита стопы неизвестна, однако существует ряд предрасполагающих факторов, которые приводят к болезни.
Лигаментит может возникнуть при травмировании стопы, нарушениях в работе эндокринной системы и воспалительных процессах в связочном аппарате. Кроме того, достаточно часто причиной возникновения лигаментита является запущенная форма ревматоидного артрита.
Еще одним провоцирующим фактором может стать беременность, что обусловлено повышенными нагрузками на стопы, сердечно – сосудистые заболевания, подагра и т.д. Немаловажную роль имеет наличие у пациента сахарного диабета, так как это заболевание способно привести к сбоям в работе всех систем и органов, в том числе связочного аппарата.
Симптомы
Характерные симптомы лигаментита стоп проявляются следующими состояниями:
- основным признаком развития лигаментита является боль, которая может отдавать не только в стопу, но и в голень. Достаточно часто нарушается чувствительность пальцев, присутствует небольшой отек и онемение конечности;
- при малейшем движении слышен характерный щелчок, что обусловлено воспалительным процессом в кольцевидной связке. Лигаментит сопровождается сильным дискомфортом, особенно во время ходьбы и физической нагрузки на стопу.
Вне зависимости от локализации воспалительного процесса, пола и возрастной категории пациента, болезнь развивается в 3 этапа:
- острый;
- подострый;
- хронический.
Стенозирующий лигаментит в детском возрасте встречается достаточно редко, что объясняется пластичностью сухожильных связок.

В большинстве случаев болезнь развивается у пожилых пациентов и женщин, что обусловлено возрастными изменениями и ношением обуви с высокими каблуками
Методы диагностики
Для того чтобы назначить адекватную терапию, необходимо выполнить ряд диагностических мероприятий, в ходе которых врач может выяснить предполагаемую причину болезни и наличие хронических заболеваний, способных привести к возможным осложнениям.
Диагностика предусматривает следующие методики исследования:
- рентгенографию – благодаря этому способу возможно определение различных костных деформаций, а также отложение солей. Рентгенография крайне важна в диагностике лигаментита и является одним из наиболее доступных и эффективных способов определения причины заболевания;
- МРТ и УЗИ – с помощью этих исследований появляется возможность более точного определения локализации воспалительного процесса. Более эффективно МРТ, так как позволяет диагностировать патологический процесс связочного аппарата. Тем не менее, УЗИ обладает своими преимуществами в виде экономности и быстроты обследования;
- лабораторные способы – (общий анализ мочи, клинический анализ крови и т.д.) позволяют выявить присутствие инфекционных процессов, которые способны привести к заболеванию.
Диагностикой занимается травматолог или врач-ортопед, который при необходимости направляет пациента к узким специалистам и назначает соответствующее лечение.
Лечебные мероприятия
После уточнения причины развития лигаментита, пациенту назначаются лечебные процедуры, которые включают в себя, как традиционные способы, так и вспомогательные. Огромное значение при лигаментите ступни имеет своевременная иммобилизация пораженной конечности, что предусматривает обязательное использование специальных ортопедических приспособлений.
Консервативное лечение
Традиционное лечение стенозирующего лигаментита в первую очередь предусматривает иммобилизацию поврежденной конечности, прием лекарственных препаратов и только после этого назначается ряд физиотерапевтических процедур (озокерита, фонофореза, ударно-волновой и ультразвуковой терапии).
В ходе медикаментозного лечения лигаментита могут использоваться следующие препараты:
- наружные препараты (мази, гели), относящиеся к нестероидным противовоспалительным средствам (Диклоген, Ортофен и т.д.);
- кортикостероиды (Гидрокортизон, Преднизолон, Локоид и т.д.);
- НПВС в виде инъекций и таблеток (Напроксен, Ибупрофен, Индометацин и т.д.);
- эффективное обезболивающее, ранозаживляющее и противовоспалительное воздействие оказывает методика PRP – использование аутологичной (собственной) тромбоцитарной плазмы больного;
- при воспалительном процессе хронического характера с частыми рецидивами и выраженном ограничении двигательной активности стопы даже после консервативной терапии назначается инъекционное введение гиалуронидазоактивных лекарственных средств, например Лидазы, в область воспаления.

Лидаза усиливает действие местных анестетиков и всасывание лекарственных препаратов, использующихся инъекционно
Как правило, на начальном этапе развития болезни, положительные результаты наблюдаются, спустя 2-3 недели после начала лечения, однако крайне важно, чтобы в этот период времени пациент избегал активных движений и нагрузок на нижние конечности. Консервативная терапия наиболее эффективна при лечении детей. Около 60-70% всех заболевших пациентов в возрасте до 3 лет окончательно выздоравливают.
Важно! При игнорировании начальной симптоматики первых признаков лигаментита, болезнь быстро прогрессирует, что способно привести к нарушению двигательной активности в пораженном суставе и даже к инвалидизации пациента.
Физиотерапия
Физиотерапевтические мероприятия в большинстве случаев включают в себя лечение ваннами и компрессами, а при выраженной болевой симптоматике в некоторых случаях может назначаться лазеротерапия.
Наиболее эффективно при лечении суставных заболеваний, которые способны вызвать лигаментит, сухое прогревание с использованием поваренной или морской соли, предварительно прогретой на сковороде. После достаточного нагревания соли, ее высыпают в холщовый мешочек (плотную ткань) и прикладывают к месту воспаления, выдерживая мешочек до полного остывания соли.
Помимо этого, при физиотерапии часто используются парафиновые аппликации на стопу. Для ее выполнения необходимо измельчить несколько восковых свечей или взять готовый парафин, после чего засыпать его в емкость и расплавить на медленном огне или водяной бане. После этого расплавленный парафин выливают в подготовленную форму, в которую на дно предварительно уложено несколько слоев бумаги для выпечки.
По мере остывания массы на поверхности образуется тонкая затвердевшая корочка, но парафин еще сохраняет свою мягкость и тепло. Далее восковая масса вынимается вместе с бумагой и осторожно оборачивается вокруг стопы. Сверху компресс накрывается теплым шарфом и выдерживается на стопе до полного остывания парафина.
Хирургическое вмешательство
При отсутствии противопоказаний возможно применение оперативного вмешательства, которое выполняется только в том случае, когда в течение 2 недель консервативная терапия не дала положительного результата.
В ходе операции выполняется рассечение деформированных сухожилий и кольцевидной связки. Такой способ достаточно безопасен для всех групп пациентов и характеризуется коротким послеоперационным периодом, в ходе которого делаются регулярные перевязки. При необходимости назначается антибиотикотерапия, обезболивающие препараты и НПВС.
Хирургическое вмешательство может выполняться 2 методиками:
Открытый способ
Эта методика используется врачами наиболее часто, что обусловлено минимальным количеством рецидивов. Существует установленный алгоритм проведения операции, как у детей, так и у взрослых пациентов, который делится на этапы:
- выполнение общей анестезии;
- хирургическое рассечение связок в области утолщения;
- выравнивание пальцев стопы;
- послеоперационная обработка раневой поверхности;
- наложение асептической повязки, а при необходимости иммобилизационной шины.

Операция открытым способом достаточно простая и обладает существенными преимуществами перед другими способами лечения
К плюсам можно отнести низкую вероятность повреждения нервных окончаний и сосудов в ходе операции и декомпрессионный разрез. Как правило, возможность полноценного движения стопы наблюдается спустя 4-5 дней после операции, однако швы снимаются не ранее, чем через 14 дней.
Закрытый
Операция закрытым способом выполняется в течение 20-25 минут и соответствует следующему плану:
- проводится местное обезболивание;
- врач делает небольшой прокол, через который рассекается кольцевидная связка;
- пальцы стопы распрямляются, после чего накладывается фиксирующая повязка.
Несмотря на быстроту и простоту операции, она обладает существенными недостатками, поэтому закрытый способ не рекомендуется к выполнению в детском возрасте. К минусам этой операционной методики можно отнести высокую вероятность травмирования сгибательного сухожилия, частое послеоперационное рецидивирование лигаментита, появление гематом и невозможность визуального наблюдения за ходом операции.

Закрытый способ операции при лигаментите
Народные рецепты
Положительным влиянием на связочный аппарат, суставы и мышцы обладает лечение народными средствами. Преимуществом такой терапии является практически полное отсутствие побочных проявлений (за исключением аллергических реакций).
Наиболее часто в лечении лигаментита стопы используются следующие рецепты:
- для снижения воспалительного процесса и купирования болевой симптоматики рекомендуется воспользоваться компрессом, приготовленным из корней Девясила. Для этого необходимо взять 6 ч. ложек измельченных корней растения и залить их 1 литром кипятка, выдержав на медленном огне в течение 15-10 минут. После остывания лекарственный раствор фильтруется, в нем смачивается марлевая салфетка и прикладывается на ночь к стопе. Сверху салфетка накрывается пищевой пленкой и теплым шарфом (платком);
- благотворное воздействие оказывают ванночки для стоп с добавлением морской соли (1 ст. ложка соли растворяется в 1 литре кипятка). Для усиления эффективности в воду можно добавить несколько капель эфирного масла хвои;
- для растирания больной ноги можно приготовить масло с добавлением лаванды. 1 ст. л. цветов лаванды заливается 2 ст. л. оливкового масла, после чего раствор выдерживается на водяной бане в течение 1,5 часов. Остывшее масло переливается (не фильтруясь) в стеклянную емкость и хранится в темном месте, используясь по мере необходимости;
- хорошим антисептическим воздействием обладает мазь из 50 гр. порошка сухой полыни и 100 гр. любого животного жира, который вытапливается на водяной бане, после чего в него добавляется полынь. Подготовленное средство переливается в стеклянную емкость и хранится в темном, прохладном месте.
Важно! Народные средства рекомендуется использовать на ранней стадии болезни и только после предварительной консультации с лечащим врачом.
Любые нарушения в работе суставов требуют обязательного лечения, так как от их функциональности зависит жизнедеятельность человека. Даже небольшие сбои в работе этих органов могут спровоцировать серьезные последствия, в том числе инвалидизацию пациента. От того, насколько своевременно начато лечение лигаментита в области стоп, зависит прогноз на выздоровление. В большинстве случаев наблюдается полное восстановление функциональности стопы.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Болезнь Нотта, Узелковая болезнь сухожилия, Щелкающий палец.
Названия
Название: Стенозирующий лигаментит.
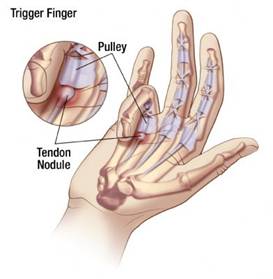
Стенозирующий лигаментит
Синонимы диагноза
Болезнь Нотта, Узелковая болезнь сухожилия, Щелкающий палец.
Описание
Стенозирующий лигаментит. Заболевание сухожильно — связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
Дополнительные факты
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ Лечение стенозирующего лигаментита осуществляют ортопеды и травматологи.
Анатомия и патанатомия
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Симптомы
Симптомы остро протекающего стенозирующего лигаментита очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента.
Дифференциальная диагностика
Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
