Лекарственная терапия хронического болевого синдрома
Хронический болевой синдром (ХБС) — это самостоятельное неврологическое заболевание, характеризующееся длительными болями. Как правило, ХБС возникает вследствие болезни или травмы.
Следует различать боли, обусловленные непосредственно болезнью, и хронический болевой синдром, представляющий собой комплексное расстройство работы ряда органов и систем. «Нормальная», физиологическая боль носит защитный характер. Она стихает одновременно с патологическим процессом, ставшим причиной боли, в то время как симптомы ХБС проявляются независимо от основного заболевания. Именно поэтому современная неврология рассматривает хронический болевой синдром как отдельную проблему, успешное решение которой возможно только при участии специалистов по лечению ХБС, использующих комплексный подход к болезни.
Причины развития
Чаще всего хронический болевой синдром развивается как осложнение заболеваний опорно-двигательного аппарата. Наиболее распространенные причины возникновения ХБС — болезни суставов (остеоартроз, ревматоидный артрит) и фибромиалгия. От хронических болей часто страдают пациенты с туберкулезом позвоночника и различными опухолями.
Считается, что для развития хронического болевого синдрома наличия одного диагноза недостаточно — необходим еще особый тип организации нервной системы. Как правило, ХБС развивается у людей, склонных к депрессиям, ипохондрии, тяжелому пережирванию стрессов.
Важно понимать, что у таких пациентов хронический болевой синдром является проявлением депрессии, ее «маской», а не наоборот, хотя сами больные и их близкие обычно считают именно подавленное настроение и апатию следствием болезненных ощущений.
Не следует, однако, считать хронический болевой синдром проблемой исключительно психологического характера. Психогенная боль, о которой шла речь выше, действительно играет огромную роль в развитии ХБС, но также не менее важны и воспалительный, нейрогенный (обусловленный нарушениями работы нервов, ответственных за передачу болевых импульсов) и сосудистый механизмы формирования хронических болей. Даже такие, казалось бы, далекие от медицины проблемы, как социальная изоляция больных, способны ухудшить течение ХБС. Формируется замкнутый круг: пациент не может встретиться с друзьями, потому что боли в колене или спине не дают выйти из дома, а дефицит неформального общения приводит к еще большему усилению болевых ощущений.
Отдельную проблему представляет собой хронический болевой синдром у онкологических больных. Как правило, он развивается на поздних стадиях онкологических заболеваний, однако сроки появления болей и их интенсивность зависят не только от локализации новообразования и степени распространенности опухолевого процесса, но и от индивидуальной чувствительности пациента к боли, особенностей его психики и конституции.
Диагностика хронического болевого синдрома
Отправной точкой в диагностике ХБС является беседа врача с пациентом и тщательный сбор анамнеза. Важно, чтобы разговор не сводился к формальному перечислению перенесенных и имеющихся болезней: такие события, как смерть близких, потеря работы или даже переезд в другой город заслуживают упоминания не меньше, чем артроз или перенесенное год назад растяжение связок.
Для оценки интенсивности болевых ощущений пациенту может быть предложена шкала вербальных оценок (ШВО) или визуально-аналоговая шкала (ВАШ). Использование этих шкал позволяет врачу понять, насколько серьезна проблема боли для конкретного пациента, и подобрать наиболее подходящий вариант терапии.
Важный этап диагностики хронического болевого синдрома — определение механизма, играющего ключевую роль в формировании ХБС. От того, окажется ли он психогенным, нейрогенным или каким-либо другим, зависит стратегия лечения.
Боль у онкологических больных
У пациентов онкологического профиля болевой синдром может быть связан не только с самим заболеванием, но и с процессом его лечения. Так, хирургические вмешательства нередко приводят к развитию фантомных болей и спаек, химиотерапия повреждает нервную систему и провоцирует развитие болей в суставах. Кроме того, само по себе тяжелое состояние и необходимость соблюдения постельного режима являются факторами риска развития ХБС: у прикованных к кровати больных часто развиваются пролежни. Определение причины усиления болей у тяжелого онкологического пациента является первым шагом на пути к облегчению его состояния и повышению качества жизни.
Лечение хронического болевого синдрома
ХБС — это комплексное заболевание, в основе которого лежит сразу несколько механизмов.
Эффективность традиционных обезболивающих (прежде всего, нестероидных противовоспалительных препаратов, НПВП) при лечении хронического болевого синдрома невелика: они лишь незначительно снижают интенсивность болевых ощущений или не помогают вовсе. Дело в том, что НПВП способны воздействовать лишь на некоторые механизмы развития хронического болевого синдрома, например, на воспаление.
Чтобы повлиять на процессы, идущие непосредственно в центральной нервной системе, пациентам назначают препараты других групп, прежде всего антидепрессанты.
Медикаментозная терапия является лишь одним из направлений комплексного лечения ХБС. Для борьбы с хронической болью активно применяется физио- и психотерапия, техники аутотренига и релаксации. Борьба с основным заболеванием, например, остеоартрозом, играет важную, но не решающую роль в лечении ХБС.
Стратегия лечения хронического болевого синдрома у онкологических больных несколько отличается. Помимо медикаментозных и психотерапевтических методов борьбы с болью им также показано паллиативное лечение: комплекс мер, направленных на повышение качества жизни и минимизацию ущерба, который опухолевый процесс наносит организму. Например, очистка крови от опухолевых токсинов или хирургическое удаление части опухолевой массы могут улучшить самочувствие и, как следствие, стабилизировать эмоциональное состояние, что естественным образом приведет к уменьшению выраженности болей.
Кроме того, для онкологических больных разработаны специальные схемы медикаментозного обезболивания, позволяющие эффективно купировать болевой синдром и повысить, насколько это возможно, качество жизни.
Источник
Боль часто является ведущим симптомом при онкологическом заболевании. Она может быть настолько интенсивной, что бывает просто нестерпимой для пациента. Адекватное обезболивание становится актуальной проблемой для больного и его близких людей.
Лечение ХБС основано на конкретных принципах, соблюдение которых даст положительный результат. Они гласят:
- Незамедлительное начало фармакотерапии при первых же проявлениях боли!
- Препараты и дозировки подбираются ИНДИВИДУАЛЬНО, учитывая характеристики, локализацию и интенсивность болевых ощущений, добиваясь их полного устранения или максимального облегчения состояния пациента.
- Назначение анальгетиков «строго по часам», а не по требованию больного, то есть принимать лекарство не тогда, когда появляется боль, а по расписанию, поддерживая постоянную концентрацию активных веществ в крови.
- Препараты принимают «по восходящей», то есть от самых высоких доз слабых анальгетиков к минимальным дозам сильнодействующих средств.
- Отдавать предпочтение следует не инвазивным фармакологическим формам (капсулы, пластырь и т.д.)
Важно понимать, что на «высоте боли» купировать её очень сложно, поэтому нельзя допускать таких ситуаций!
В России препаратом первой линии в большинстве случаев является Трамадол. Далее пациента переводят на Морфин. Нередко сразу используют внутримышечный путь введения опиоидов. Уколы делаются в ягодичную или дельтовидную мышцу. Инъекция в руку позволяет достичь более быстрого проникновения активного вещества. У внутримышечного введения есть ряд минусов:
- болезненность укола, особенно при повторных инъекциях в одну и туже область (количество введений в сутки может достигать 6 -8 раз и более);
- короткое, по сравнению с пероральным приёмом, действие;
- инфильтрация мягких тканей, что может привести к фиброзным изменениям в мышцах или формированию абсцессов.
В зарубежной практике давно отдано предпочтение трансдермальным терапевтическим системам (ТТС), которые обеспечивают постоянное поступление активного вещества через кожные покровы в кровь. Одного пластыря хватает на 72 часа.
Однако, российские пациенты редко получают пластыри (государство не обеспечивает их необходимого количества). И поэтому наибольшей популярность среди больных на сегодняшний день пользуется метод внутривенной контролируемой анальгезии. Он заключается в том, что человек сам делает себе инъекции по мере необходимости, когда он чувствует усиление боли. При стабилизации болевого синдрома, временной промежуток между введениями растягивается. Преимущества метода следующие:
- полноценное обезболивание, исходя из индивидуальных особенностей и нужд пациента;
- быстрый результат с применением малых доз;
- редкое появление нежелательных реакций;
- положительный психологический момент, так как онкобольной знает, что при необходимости, всегда сможет самостоятельно купировать боль;
- отпадает необходимость привлечения третьих лиц (людей, ухаживающих за больным или медицинских работников).
Как подобрать оптимальную дозу препарата — главный вопрос, который решает врач, занимающейся обезболиванием. Следует понимать, что дозировки сильно различаются у разных пациентов. Подбор медикамента и дозы зависит от многих факторов. Общий статус больного человека должен оцениваться комплексно: учитывается возраст, наличие и выраженность соматической патологии, психоэмоциональный фон, состояние ЦНС и т.д.
У пожилых людей, ослабленных больных и лиц, с заболеваниями головного мозга начальные дозы морфина должны быть ниже на 25-50% от рекомендуемых показателей. Следует знать, что один и тот же препарат будет по-разному действовать на разных пациентов. Некоторые больные по ряду причин лучше реагирует на конкретный анальгетик, чем на его аналоги. Поэтому подбор медикамента может занять какое-то время. Когда выбор будет сделан, преступают к этапу «титрования дозы». Он заключается в назначении стандартной «стартовой» дозировки, с её изменением в большую или меньшую сторону, в зависимости от степени анальгезии и появления побочных эффектов. После установления оптимальной суточной дозы, расписывается схема приёма препарата. Иногда больному может понадобиться дополнительный укол между регулярными инъекциями, например при «прорыве боли».
ВАЖНО понимать: лечение ХБС должно постоянно контролироваться специалистом! В нашей стране эта функция в большинстве случаев возлагается на участковых терапевтов. Если «повезёт» и в поликлинике по месту жительства, куда «прикреплён» пациент будет онколог, то заниматься данной проблемой будет он.
Часто из-за безграмотного назначения анальгетиков или самолечения, что в данном случаи вообще НЕДОПУСТИМО!!!, онкобольной попадает в «порочный круг». Что это значит: изначально пациент не получил адекватного обезболивания, что повлекло усиление боли, вследствие чего повысилась дозировка, а вместе с ней и побочное влияние препарата, состояние пациента ухудшилось, а боль осталась. Особенно важно, чтобы грамотную помощь получали дети и люди, с ограниченными возможностями коммуникации (психически больные, немые и т.д.), ведь они не могут подробно описать, что с ними происходит и часто вынуждены терпеть боль.
Если фармакотерапия, являющаяся первым звеном в лечении ХБС, не помогает или исчерпала свои возможности, её можно дополнить другими видами помощи. Итак, этапы лечения болевого синдрома:
1. Фармакологические средства (если в течение 1-3 дней не удаётся добиться стойкого положительного результата и подобрать «рабочую» эффективную схему терапии, переходят к следующему шагу);
2. Фармакотерапия + электроанальгезия и другие физические способы + детоксикация (на достижение желаемого эффекта отводится 3-5 дней);
3. К вышеописанным методам добавляют регионарные блокады.
Лечение ХБС проводится всегда КОМПЛЕКСНОЕ. Помимо самих анальгезирующих средств, врач назначает адъювантные препараты, которые помогают анальгетикам, либо сами обладают обезболивающим действием. Основными группами являются:
- трициклические антидепрессанты;
- бензодиазепины;
- антиконвульсанты;
- агонисты альфа2-рецепторов;
- кортикостероиды;
- антигистаминные лекарства;
- бисфосфонаты;
- кофеин и другие.
Все эти медикаменты назначаются исключительно доктором, после осмотра пациента и оценки всех имеющихся факторов. Не стоит забывать о таких понятиях, как толерантность (устойчивость) и зависимость (физическая и психическая) от наркотических анальгетиков и сильнодействующих препаратов. (об этих проблемах я буду писать в своих следующих статьях).
Источник
Схемы и принципы фармакотерапии ХБС.На протяжении длительного времени лекарственное лечение боли при запущенных формах злокачественных новообразований сводилось к назначению наркотических препаратов и часто не приносило желаемого обезболивающего эффекта.
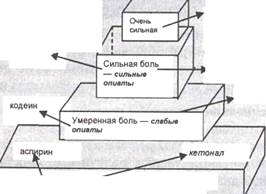
В 1986 г. Комитетом экспертов ВОЗ были утверждены принципы анальгезирующей терапии хронического болевого синдрома нарастающей интенсивности, получившие название трехступенчатой схемы (рис. 3.2). Согласно трехступенчатой схемы ВОЗ назначают:
при слабой боли (1-я ступень) — ненаркотические анальгетики,
при умеренной боли (2-я ступень) — слабые опиаты,
при сильной боли (3-я ступень) — сильные опиаты.
В качестве базовых лекарственных препаратов рекомендованы:
при слабой боли — аспирин,
умеренной — кодеин,
сильной -морфин.
Создание новых анальгезирующих препаратов, обладающих преимуществами перед базовыми, позволило МНИОИ им. П.А. Герцена выделить понятие о нестерпимой боли и предложить четырехступенчатую схему (рис. 3.2). В этой схеме в качестве базовых препаратов используются:
при умеренной боли — трамадол,
при сильной боли — бупренорфин,
при нестерпимой боли — морфин.

Рис. 3.2. Схемы противоболевой терапии ВОЗ и МНИОИ
В основу обеих схем положены одинаковые принципы:
О борьбу с хроническим болевым синдромом следует начать
возможно раньше, при появлении даже незначительной боли;
вид и дозу анальгетика нужно подбирать индивидуально,
обеспечивая устранение или значительное облегчение боли в
течение 2-3 дней;
принимать анальгетики нужно не «по требованию» (чтобы
уменьшить боль), а строго «по часам», вводя очередную дозу
препарата до прекращения действия предыдущей (чтобы
предотвратить появление боли);
по мере уменьшения обезболивающего эффекта анальгетики следует изменять «по восходящей линии», переходя от максимальной дозы слабо действующего препарата к минимальной дозе сильно действующего, а не к замене на другой препарат такой же активности;
предпочтение следует отдавать оральному приему препаратов, как наиболее простому, эффективному и наименее болезненному пути введения для большинства пациентов.
Способы оценки интенсивности боли и эффективности обезболивания.Непременным условием успешного лечения является объективная оценка интенсивности болевого синдрома и постоянный контроль эффективности препаратов и побочных влияний медикаментозной терапии. Это позволяет врачу своевременно вносить изменения в систему лечения.
Оценку интенсивности хронической боли производят различными способами. Наиболее простой является оценка по 5-бальной словесной шкале:
0 — боли нет;
1 — слабая боль (чуть-чуть болит);
2 — умеренная боль (болит терпимо);
3 — сильная боль (очень больно);
4 — невыносимая боль (невозможно терпеть).
Более точной и наглядной является оценка по визуально-аналоговой шкале в виде линейки с делениями от 0 до 10 или до 100. Пациенту предлагают самому оценить по такой линейке интенсивность болевых ощущений до начала лечения. Повторная оценка в процессе терапии позволяет судить об эффективности лечебных мер.
Лечение слабой боли.Для первой ступени лечения используют нестероидные противовоспалительные средства (НПВС). Эти препараты тормозят синтез простагландинов Е1 и Е2, сенсибилизирующих болевые рецепторы, обладают противовоспалительным и анальгезирующим действием.
НПВС эффективны при метастазах в кости, опухолях мягких тканей, раке тела поджелудочной железы, а также при вызванном новообразованием механическом растяжении тканей и при воспалительных процессах в окружности опухоли, сопровождающихся отеком. Они не угнетают дыхательный и кашлевой центры, не вызывают эйфории и не приводят к возникновению психической или физической зависимости.
Побочное действие НПВС обусловлено токсическим воздействием на слизистую оболочку желудка, функцию почек, гемостаз и коагуляцию. При длительном применении они могут вызвать эрозивный гастрит, вплоть до желудочных кровотечений.
Базовый препарат схемы ВОЗ — аспирин — назначают по 250-650 мг 6 раз в день. Чаще применяют кетонал илиибупрофен. Используют индометацин, пироксиками другие. Полезен парацетамол, не обладающий выраженным противовоспалительным действием, но и не оказывающий токсического 92
Глава 3. Лечение
воздействия на желудок и кровь. Целесообразно использовать комбинированные препараты на основе парацетамола — панадол-экстра и солпадеин.
Лечение умеренной боли.Базовым анальгетиком второй ступени по схеме ВОЗ является слабый опиат — кодеин.
Применяется в дозах от 30 до 130 мг 4-6 раз в сутки. Доза кодеина в 30 мг по обезболивающему эффекту соответствует 650 мг аспирина.
• Запомните обязательно!
Совместное применение обоих препаратов в этих дозировках вдвое повышает обезболивающий эффект.
По схеме МНИОИ базовым анальгетиком считается трамадол (трамал, традол). Он вдвое превосходит кодеин по анальгезирующему действию, не вызывает тяжелых запоров, не обладает угнетающим влиянием на дыхание и кровообращение.
Для справки
Трамадол выпускается в таблетках, капсулах, каплях, свечах и ампулах. Разовая доза — 50-100 мг, вводится каждые 4-6 ч; максимальная суточная — 400 мг. Анальгетический эффект развивается к 30-й минуте и продолжается 5-6 часов.
Лекарственная зависимость к препарату не развивается, анальгезирующий эффект при ХБС может сохраняться в течение длительного времени.
При снижении эффекта от лечения трамадолом рекомендуют прием защечных таблеток наркотического анальгетика просидела, который хорошо устраняет умеренную и даже сильную боль. Его побочные влияния (тошнота, рвота, головокружение, затрудненное мочеиспускание) мало выражены и обычно ликвидируются самостоятельно в течение недели.
Для справки
Просидол по эффективности близок к промедолу. Защечные таблетки (по 20 мг) быстро всасываются слизистой полости рта. Действие непродолжительно. Прием 4-6 раз в сутки. Разовые дозы 20-80 мг, суточные 80-300 мг/сут.
Лечение сильной и очень сильной боли.По схеме ВОЗ базовым препаратом является морфин, по схеме МНИОИ — бупренорфин.
Бупренорфин (сангезик, темгезик, торгезик и др.) — опиоид центрального действия.
По анальгетической активности несколько уступает морфину, но повышает физическую активность больных, а побочные эффекты менее выражены и не опасны. В меньшей степени, чем морфин, вызывает привыкание и лекарственную зависимость. Одна и та же доза может оставаться эффективной в течение длительного времени.
Для справки
Бупренорфин выпускается в таблетках по 0,2 мг и ампулах по 0,3 и 0,6 мг. Принимается внутрь, в/в, в/м, сублингвально. Максимальная концентрация в плазме через 1 ч. Разовая доза для взрослых при в/в и в/м введении — 0,15-0,3 мг/кг. Инъекции повторяют каждые 3-4 ч. Сублингвальный прием по 0,2-ОД мгс интервалом 6-8 ч. Побочные явления: головная боль, головокружение, потливость, сухость во рту, тошнота, рвота.
С помощью бупренорфина удается достичь хорошего противоболевого эффекта даже у больных, длительно получавших морфин, при этом пациенты не испытывают синдрома отмены.
• Запомните обязательно!
Преимущества бупренорфина позволяют назначать его тяжелым больным на дому.
Морфин среди анальгетиков занимает особое место, поскольку с ним принято сравнивать силу действия и побочные эффекты всех обезболивающих
лекарств.
Препараты группы морфина характеризуются недостатками, существенно затрудняющими их использование, особенно в амбулаторных условиях.
• Оказывают выраженное побочное действие.
Они угнетают дыхание и кашлевой рефлекс, обладают снотворным действием, повышают тонус кишечника и мочевого пузыря, могут вызывать тошноту, рвоту, запор и др.
• К препаратам развивается резистентность.
Первоначальные дозы спустя 2-3 недели оказываются недостаточными для снятия боли или продолжительность действия их укорачивается. Это требует увеличения доз. Параллельно нарастают и побочные эффекты. Лечение больных большими дозами морфина на дому чревато опасными осложнениями.
• При длительном лечении убольных возникает физическая и психическая зависимость от наркотика.
Морфин выпускается в виде гидрохлорида и сульфата. Морфин сульфат обладает продленным действием. Лечение рекомендуют начинать с морфина гидрохлорида, а после подбора оптимальной дозы переходить на лечение морфином сульфатом. Обезболивающее действие морфина проявляется через 10-15 минут после подкожного введения и через 20-30 минут после перорального. Продолжается в течение 3-5 часов у морфина гидрохлорида и 12-ти часов у морфина сульфата.
По мере развития резистентности дозу постепенно повышают. Основными симптомами передозировки являются сонливость, адинамия, рвота, запоры, дезориентация, галлюцинации.
Эти явления требуют снижения дозы или отмены наркотика.
Одновременно с началом терапии морфином следует назначить противорвотные и слабительные средства. К рвотному действию морфина у больных постепенно развивается резистентность, поэтому антиэметики применяют не более 2 недель. Для предупреждения запоров рекомендуют диету с большим количеством жидкости, соков, фруктов, лекарств, стимулирующих перистальтику и опорожнение кишечника. Запоры требуют назначения слабительных, а иногда и клизм в течение некоторого периода терапии морфином.
Таблетированная форма морфина сульфата (МСТ континус) обладает продленным действием. Полный эффект наступает через 2 часа, анальгезия продолжается 12 часов. Побочные действия (тошнота, рвота и др.) возникают редко и купируются противорвотными препаратами.
Многих недостатков, свойственных морфину и опиатам, лишены синтетические опиоиды. К их числу относится буторфанол.
Буторфанол — синтетический анальгетик фенантренового ряда с агонистической и антагонистической активностью. По анальгетической активности и продолжительности действия близок к морфину. Применяется для лечения хронической боли умеренной и высокой интенсивности.
Для справки
Буторфанол (стадол) — выпускается в ампулах по 1,0 мл. вводится в/в, в м. интраназально. При интраназальном введении анальгезия через 1-2 часа, продолжительность действия 4-5 часов.
Меньше морфина угнетает дыхание, реже наблюдается привыкание, не вызывает эйфории и лекарственной зависимости. Возможны тошнота, рвота, усиленное потоотделение, сонливость, головокружение.
Буторфанол у больных с ХБС рассматривают как резервный препарат. Применяют при плохой переносимости опиоидов и опиатов.
Фентанил — синтетический опиоид, по анальгезирующему эффекту превосходит морфин в 100 раз. Способен диффундировать через кожу. Создана специальная трансдермальная система в виде многослойного пластыря, который наклеивается на кожу. Пластырь с фентанилом выпускается под названием «Дюрогезик». Из него препарат постепенно, на протяжении трех суток, поступает в кровь.
Для справки
Диффузия фентанила начинается через 2 часа, анальгезирующий эффект развивается в среднем через 12-13 часов и продолжается в течение 72 часов. После удаления пластыря обезболивающий эффект сохраняется еще на протяжении 12 часов. Новый пластырь наклеивают на другое место.
Дюрогезик удобен для использования в домашних условиях, но возможна брадикардия, угнетение дыхания.
Адъювантные лекарственные средства.Учитывая сложный патогенез ХБС при злокачественных новообразованиях, наркотические препараты следует сочетать с нестероидными анальгетиками периферического действия и дополнительными т. н. «адъювантными» средствами. В противоположность этому не рекомендуется одновременно применять два наркотических препарата, поскольку слабый опиат может блокировать клеточные рецепторы, препятствуя воздействию более сильного.
Адъювантные препараты применяют
• для усиления действия анальгетиков;
• терапии осложнений, связанных с прогрессирующим опухолевым процессом;
• коррекции побочных эффектов обезболивающих препаратов.
Арсенал адъювантных средств широк. Используют кортикостероиды, противосудорожные и антигистаминные препараты, транквилизаторы и нейролептики, антидепрессанты и др.
Кортикостероиды снижают продукцию простагландинов, уменьшают воспаление и отек. Полезны при метастазах в кости, в головной и спинной мозг, при сдавлении опухолью и метастазами нервных стволов.
Противосудорожные препараты (карбамазепин, валъпромид и др.) показаны при сдавлении или прорастании опухолью нервных стволов. Они также оказывают антидепрессивное влияние, улучшают психическое состояние и настроение больных.
Транквилизаторы и нейролептики используют при тревоге, беспокойстве, агрессивности больных.
Антидепрессанты (амитриптилин) назначают при выраженной депрессии. С их помощью удается повысить настроение и улучшить сон.
Терапию нейролептиками, антидепрессантами и противосудорожными препаратами начинают с минимальных доз. Дозы повышают до максимальных, а затем постепенно снижают до полной отмены в течение несколько недель или месяцев в зависимости от конкретной ситуации.
По мере прогрессирования опухоли интенсивность ХБС изменяется, чаще в сторону нарастания. Это требует тщательного наблюдения за больным и периодической смены анальгетиков и адъювантных препаратов.
Вопросы тестового контроля
34. Под термином «радикальная» операция понимают
а) удаление основной массы опухоли
б) удаление части или всего пораженного органа без регионарных лимфатических узлов
в) удаление части или всего пораженного органа в пределах анатомической зоны
г) удаление части или всего пораженного органа с регионарными лимфатическими узлами, но с оставлением отдаленных метастазов
Источник
