Лейомиосаркома забрюшинного пространства код мкб 10
Рубрика МКБ-10: C48.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C45-C49 Злокачественные новообразования мезотелиальной и мягких тканей / C48 Злокачественное новообразование забрюшинного пространства и брюшины
Определение и общие сведения[править]
Первичные опухоли забрюшинного пространства представляют собой гетерогенную группу мезенхимальных, нейрогенных, нейроэндокринных и герминогенных новообразований, составляющих около 1% всех солидных опухолей.
Мезенхимальные опухоли
Мезенхимальные опухоли, происходящие из мезенхимальных клеток в мышцах, жировой и соединительной ткани, подразделяют на доброкачественные (фибромы, лейомиомы, ангиомы) и злокачественные (саркомы). Доброкачественные мезенхимальные опухоли встречают редко. Лечение оперативное. Прогноз благоприятный.
Эпидемиология
Треть опухолей забрюшинного пространства составляют саркомы. Средний возраст заболевших около 50 лет. Соотношение заболевших мужчин и женщин — 1:1.
Этиология и патогенез[править]
Клинические проявления[править]
Наиболее распространёнными гистологическими типами злокачественных опухолей данной локализации выступают липосаркома (41%), лейомиосаркома (28%), злокачественная фиброзная гистиоцитома (7%) и фибросаркома (6%). Около 50% ретроперитонеальных сарком имеет высокую степень дифференцировки. Опухоли данной группы склонны к местноинвазивному росту с инвазией магистральных сосудов в 34% и паренхиматозных органов более чем в 50% наблюдений. Для всех ретроперитонеальных сарком, кроме липосаркомы, характерно гематогенное метастазирование с поражением лёгких, печени и костей (15-34%). Липосаркомам свойственна низкая частота появления отдалённых метастазов (7%).
Злокачественное новообразование забрюшинного пространства: Диагностика[править]
Нередко забрюшинные саркомы проявляются как пальпируемые опухоли живота значительных размеров, не вызывающие появления других жалоб. В связи с этим на момент выявления размер данных опухолей, как правило, превышает 5 см. Рост новообразования и его инвазия в окружающие структуры может привести к появлению жалоб, связанных с гастроинтестинальной обструкцией (кишечная непроходимость), прорастанием стенки кишки опухолью (кишечное кровотечение), сдавлением нижней полой вены (отёки нижней половины тела, асцит, гепатоспленомегалия, «голова медузы»), сдавлением корешков спинномозговых нервов (боль).
Методом выбора в диагностике забрюшинных опухолей служит КТ, позволяющая выявить новообразование и оценить его синтопию с окружающими тканями, а также исключить метастатическое поражение органов брюшной полости. КТ даёт возможность определить содержание жировой ткани в опухоли, что важно в диагностике липосарком. МРТ также позволяет получить объективную информацию о размерах опухоли и её соотношении с соседними органами. Всем больным с забрюшинными неорганными опухолями обязательно выполняют рентгенографию органов грудной клетки для исключения метастазов в лёгкие. Биопсия до начала лечения рекомендуется лишь в тех случаях, когда верификация диагноза может повлиять на тактику ведения пациента (назначение дооперационной химиотерапии).
Дифференциальный диагноз[править]
При ретроперитонеальных саркомах дифференциальную диагностику проводят с опухолями надпочечника, почки, поджелудочной железы. Для исключения гастроинтестинальных новообразований следует выполнять гастродуоденоскопию и колоноскопию. Также необходимо исключить забрюшинные метастазы герминогенных опухолей яичка и первичные внегонадные герминогенные новообразования. При этом существенную помощь оказывает определение уровней β-субъдиницы хорионического гонадотропина человека (ХГЧ) и α-фетопротеина (АФП), которые повышаются при герминогенных опухолях. От забрюшинных сарком следует дифференцировать увеличенные забрюшинные лимфатические узлы при лимфоме; с этой целью рекомендуют биопсию.
Злокачественное новообразование забрюшинного пространства: Лечение[править]
Стандарт лечения ретроперитонеальных сарком — операция. Удаление новообразований данной группы нередко ассоциировано с техническими трудностями, обусловленными большими размерами опухолей и сложной анатомией забрюшинного пространства. Радикальное оперативное вмешательство технически выполнимо у 70% больных. С целью полного удаления ретроперитонеальных сарком примерно в 30% наблюдений требуется резекция нижней полой вены и/или аорты, в 63-86% наблюдений — резекция или удаление смежных органов, таких как почка, толстая и тонкая кишка, поджелудочная железа, мочевой пузырь. Нерадикальное удаление забрюшинных сарком не увеличивает выживаемость пациентов, за исключением больных ретроперитонеальной липосаркомой.
Для забрюшинных сарком характерна высокая частота местных рецидивов после радикального оперативного лечения, достигающая 50-70%. Возможно позднее локальное рецидивирование, через 5 и даже 10 лет после операции. Около 90% больных с местными рецидивами опухоли погибает от прогрессирования болезни. Это диктует длительное тщательное наблюдение за больными.
С целью улучшения результатов оперативного лечения ретроперитонеальных сарком предпринимали попытки введения в схему лечения облучения и терапии цитостатиками. Данных, свидетельствующих об эффективности неоадъювантной и адъювантной лучевой терапии, не получено. В нерандомизированных исследованиях проведение интраоперационного облучения снижало частоту местных рецидивов в два раза. Роль неоадъювантной химиотерапии при забрюшинных саркомах не изучена. Согласно метаанализу Sarcoma Meta-analysis Collaboration, включившему 1568 больных, подвергнутых радикальному оперативному удалению локализованных сарком всех локализаций, адъювантная цитостатическая терапия приводит к достоверному увеличению безрецидивной выживаемости на 10%.
Метод выбора в лечении солитарных или единичных метастазов и местных рецидивов ретроперитонеальных сарком — операция. Роль дополнительной химиотерапии и лучевой терапии при метастатических и рецидивных опухолях не определена.
Диссеминированные ретроперитонеальные саркомы служат показанием к проведению паллиативной химиотерапии. У данной категории больных продемонстрирована умеренная эффективность доксорубицина, ифосфамида и дакарбазина в режиме монотерапии. Комбинация ифосфамида с доксорубицином повышает частоту объективных ответов по сравнению с монотерапией данными препаратами, однако увеличения выживаемости при этом не наблюдают.
Все больные ретроперитонеальными саркомами нуждаются в тщательном наблюдении после окончания лечения. При высокодифференцированных опухолях после завершения лечения рекомендуют КТ грудной полости, брюшной полости и таза каждые 3 мес в течение 1-го года, каждые 6 мес — в течение 2-3-го года, каждые 12 мес — с 4-го года и пожизненно. При низкодифференцированных новообразованиях после завершения лечения аналогичное исследование проводят чаще (каждые 3 мес в течение 1-3-го года, каждые 6 мес — в течение 4-5-го года, каждые 12 мес с 5 года до смерти больного).
Общая 5-летняя выживаемость больных ретроперитонеальными саркомами составляет 46-71%. Факторы прогноза выживаемости — гистологический тип, степень дифференцировки опухоли, стадия опухолевого процесса, вид лечения и радикальность оперативного удаления опухоли. Наиболее благоприятным морфологическим вариантом служит высокодифференцированная липосаркома. Появление отдалённых метастазов уменьшает медиану выживаемости до 6-12 мес. Наилучших результатов позволяет добиться агрессивная оперативная тактика, при этом радикальное удаление локализованных опухолей позволяет добиться 5-летней общей выживаемости, достигающей 53,6%, рецидивов первичного опухолевого очага и солитарных метастазов — 25-39%.
Профилактика[править]
Прочее[править]
Нейрогенные опухоли
Нейрогенные забрюшинные опухоли подразделяют на ганглионарные (ганглионейромы, ганглионейробластомы, нейробластомы), параганглионарные (феохромоцитома, параганглиома) и опухоли нервных оболочек (нейролеммома, нейрофиброма, злокачественная футлярная опухоль).
Нейрогенные опухоли чаще всего располагаются в паравертебральной области и надпочечниках. Большинство новообразований данной группы, исключая нейробластому и ганглионейробластому, развивается у взрослых. Методом выбора в диагностике этой группы новообразований является КТ. Радиологическая картина нейрогенных опухолей представляет собой хорошо отграниченное солидное или дольчатое объёмное образование; возможно наличие кальцинатов.
Лечение
Лечение оперативное.
Прогноз
Прогноз зависит от течения заболевания: при злокачественных нейрогенных опухолях — неблагоприятный, при доброкачественных — хороший.
Нейроэндокринные опухоли
Определение и общие сведения
Нейроэндокринные опухоли — группа новообразований, развивающихся в различных органах или имеющих внеорганное происхождение, клетки которых содержат нейросекреторные гранулы и продуцируют особые пептиды. Выделяют три группы внеорганных нейроэндокринных опухолей: карциноид, мелкоклеточная карцинома и недифференцированная карцинома.
Клинические проявления
Клиническое течение первичного ретроперитонеального карциноида аналогично карциноидной опухоли любого происхождения (проявления первичной опухоли и её метастазов в сочетании или без карциноидного синдрома, вызванного выработкой серотонина в опухоли). Мелкоклеточная карцинома — агрессивная опухоль, биологически сходная с мелкоклеточным раком лёгкого. Недифференцированная карцинома составляет 10% нейроэндокринных опухолей и, как правило, не вызывает эндокринных проявлений.
Лечение
Лечение локализованных нейроэндокринных опухолей забрюшинного пространства оперативное. Диссеминированный опухолевый процесс служит показанием к проведению системного лечения. Как правило, используют режимы, основанные на цисплатине, доксорубицине и этопозиде. Частота объективных ответов на химиотерапию — 67-82%. При карциноиде с паллиативной целью для подавления карциноидного синдрома возможно применение соматостатина, а также интерферона альфа.
Внегонадные герминогенные опухоли
Определение и общие сведения
От 3 до 10% герминогенных опухолей имеет первичную внегонадную локализацию, при этом в 50% наблюдений поражено забрюшинное пространство. Клинические наблюдения ретроперитонеальных герминогенных новообразований описаны во всех возрастных группах, однако пик заболеваемости приходится на 20-35 лет.
Все герминогенные опухоли как тестикулярного, так и внегонадного происхождения, подразделяют на семиномы и несеминомы (опухоль желточного мешка, эмбриональный рак, хориокарцинома, тератома), что существенно влияет на прогноз.
Как правило, к моменту обращения большинство ретроперитонеальных герминогенных опухолей имеет значительные размеры и вовлекает в процесс органы забрюшинного пространства. До 90% этих пациентов имеют метастазы. Чаще всего поражены лёгкие, надключичные и медиастинальные лимфатические узлы, печень.
Клинические проявления
Для первичных внегонадных герминогенных опухолей характерно длительное бессимптомное течение. По мере увеличения новообразований возможно постепенное появление жалоб, связанных со сдавлением магистральных сосудов, двенадцатиперстной кишки и мочеточников опухолью. Развитие отдалённых метастазов вызывает соответствующие клинические проявления.
Диагностика
При наличии объёмного образования забрюшинного пространства у молодого пациента, особенно мужского пола, в круг рассматриваемых диагнозов должна входить герминогенная опухоль. Помимо обязательного физикального обследования необходимо выполнение УЗИ органов мошонки, рентгенографии и КТ органов грудной клетки, КТ брюшной полости и забрюшинного пространства, а также определение уровня сывороточных маркеров — АФП, β-ХГЧ и ЛДГ. Сканирование костей и КТ головного мозга следует производить по показаниям, при наличии соответствующей симптоматики или при повышении уровня β-ХГЧ более 10 000 Ед/л. Тонкоигольная биопсия с последующим цитологическим и иммуногистохимическим исследованием полученного материала позволяет подтвердить диагноз внегонадной герминогенной опухоли в 71% наблюдений.
Лечение
Тактика лечения первичных ретроперитонеальных герминогенных опухолей определяется гистологическим вариантом новообразования и степенью распространённости опухолевого процесса. Доброкачественная (зрелая) тератома резистентна к лучевой и химиотерапии. Метод выбора — оперативное удаление опухоли. Рецидивы опухоли после выполнения радикального оперативного вмешательства редки. Даже больные, подвергнутые паллиативным циторедуктивным операциям, имеют длительную выживаемость.
Оптимальная тактика лечения злокачественных внегонадных герминогенных опухолей забрюшинного пространства не выработана. В настоящее время наиболее эффективно у пациентов с внегонадной семиномой проведение индукционной химиотерапии, основанной на цисплатине (4 цикла ВЕР: цисплатин 20 мг/м2 1-5 дни, этопозид 100 мг/м2 1-5 дни, блеомицин 30 мг/м2 1, 3, 5-й дни). У 20% пациентов после индукции выявляют резидуальные опухоли, за которыми рекомендуют наблюдать. В случае увеличения остаточных опухолевых масс возможно проведение химиотерапии второй линии, основанной на ифосфамиде, или оперативного вмешательства.
Первичная внегонадная несеминома забрюшинного пространства служит показанием к проведению индукционной химиотерапии, основанной на цисплатине (4 цикла ВЕР), с последующим удалением резидуальной опухоли. При выявлении жизнеспособных клеток герминогенной опухоли в удалённых забрюшинных массах проводят два цикла адъювантной химиотерапии, основанной на цисплатине.
Прогноз
Несмотря на значительное улучшение результатов лечения герминогенных опухолей после появления цисплатина и этопозида, прогноз больных внегонадными новообразованиями остаётся плохим. Отдалённая выживаемость этой категории пациентов в разных сериях наблюдений колеблется от 13% до 88%. Наиболее важный фактор, влияющий на отдалённые результаты, — гистологический вариант опухоли. Общая 5-летняя выживаемость больных зрелой тератомой составляет 100%, семиномой — 88%, злокачественной несеминомой — 45%.
Источники (ссылки)[править]
Урология [Электронный ресурс] / Под ред. Н.А. Лопаткина — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970419908.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Лейомиосаркома – это злокачественная опухоль, которая формируется из мышечной ткани. Прогрессируя, вовлекает в злокачественный процесс соседние органы. Новообразование мягких тканей прогрессирует быстро, распространяет метастазы.
В группу риска входят люди среднего и пожилого возраста. У молодых лиц заболевание встречается редко. Несмотря на высокий уровень раковых клеток, опухоли плохо определяются.
Среди возможных патологий чаще встречается лейомиосаркома матки. Рак может поражать органы ЖКТ, мочеполовую систему и другие органы, состоящие из мышечной ткани. Заболеванию подвержена кожа. Диагноз устанавливается при инструментальном и гистологическом исследованиях мягких тканей. По МКБ-10 заболевание имеет код С49.9.
Этиология болезни
Заболевание начинает развиваться из доброкачественных новообразований. Например, его провоцируют миома матки или лейомиома кожи. При лечении доброкачественных процессов риск возникновения рака снижается.
Радиационное влияние провоцирует рост опухолевых клеток. Они могут образовываться после применения лучевой терапии для борьбы с другим злокачественным процессом. Лейомиосаркома развивается годами, поэтому больной не обращается за квалифицированной помощью на первых стадиях болезни.
Лейомиосаркома человека
Причины злокачественного образования:
- Наследственные факторы.
- Мышечные травмы.
- ВИЧ и СПИД.
- Работа с ядохимикатами.
- Беспорядочное питание.
- Патологические процессы в органах желудочно-кишечного тракта. Например, кишечный колит.
- Проживание в экологически загрязнённых районах.
- Употребление алкоголя.
Классификация лейомиосаркомы и её стадии
Для заболевания характерны 4 стадии развития:
- При IA стадии новообразование достигает 5 см. Исключено метастазирование.
- При стадии IB размер тела опухоли превышает 5 см. Атипичные клетки не диссимилируют, вторичные очаги отсутствуют.
- Для II стадии характерно врастание опухоли свыше 5 см в соседние органы. Метастазов нет.
- III стадия обусловлена образованием любого размера, которая поражает регионарные лимфатические узлы.
- Опухоль на IV стадии охватывает крупный участок. Метастазы распространяются по организму.
Типы лейомиосаркомы:
- Высокодифференцированная (g1) – болезнь протекает медленно, метастазирование происходит крайне редко. Лечение даёт положительный прогноз. Встречается редко.
- Низкодифференцированная (g2) – наиболее частый рак с высокой степенью злокачественности. Происходит активное метастазирование и быстрый рост новообразования. Вылечивается крайне редко.
Разновидность заболевания
Распространение опухоли происходит по всем органам, в тканях которых присутствует мышечный компонент.
Лейомиосаркома матки
Патология поражает миометрий (по МКБ-10 код C54.2). Подвержены раку женщины с начинающимся климаксом. Заболевание не имеет симптомов на ранних стадиях. Быстро развивается с прогрессирующим метастазированием.
Новообразование достигает крупного размера, происходит тромбоз сосудов. У молодых представителей слабого пола наблюдается нарушение менструального цикла и спонтанные маточные кровотечения. При менопаузе необоснованные кровотечения могут свидетельствовать о различных видах рака.
На последних стадиях появляется сильное недомогание, высокая температура, асцит, интенсивные боли внизу живота и в поясничном отделе позвоночника. При диагностике выявляется положительный гладкомышечный актин в опухолевых клетках.
На УЗИ органов малого таза определяются нечёткие контуры узла опухоли. Патология требует оперативного вмешательства. При вскрытии хирург может не отличить границы поражённой ткани и здоровой. После удаления органа вместе с опухолью повышается прогноз на выживаемость пациентки. Также он зависит от стадии развития рака, на которой проведено лечение.
Поражение органов ЖКТ
К признакам возникновения патологических процессов относят:
- Отсутствие аппетита.
- Частичный или полный отказ от еды.
- Диспепсию.
- Потерю веса вплоть до анорексии.
- Боли в животе.
Желудок подвергается перфорации, как и другие полые органы. Развивается непроходимость кишечника. В кале присутствует кровь и гной.
При прободении желудка желудочный сок активно разъедает слизистую оболочку, и содержимое проникает в брюшную полость. Развивается перитонит.
Рак вульвы
Опухоль представлена поверхностным узлом с язвой в центре. При прикосновении отмечается боль. Соединение нескольких узлов встречается редко и считается тяжёлым случаем.
Распространяется глубоко во влагалище. Характерен активный рост метастазов. Удаляется хирургическим путём. Возникает повторно.
Лейомиосаркома мошонки
В области органа вырастает крупное уплотнение. Со временем начинает кровоточить. Через повреждённую ткань проникают инфекции. Прогрессируя, новообразование затрагивает лимфатическую систему. Лимфоузлы увеличиваются и болят. Отекают нижние конечности. Нарушается гормональный фон и отсутствует половое влечение.
Злокачественная патология кожных покровов
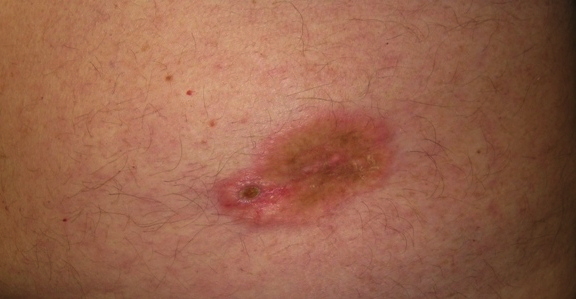
Новообразование возникает в области расположения потовых желёз с волосяным покровом. Уплотнение возвышается над кожей, демонстрирует синий цвет и болезненно реагирует на прикосновения. Опухоль неподвижна.
Характерные места развития: голова, лицо, шея.
Кожа с лейомиосаркомой
Рак мочевого пузыря
Отмечается боль в лобковой зоне, частые мочеиспускания, наличие крови в моче. Метастазирование в соседние ткани начинается быстро.
Онкологическое поражение конечностей
Заболеванию подвергается любая мышца ног и рук. Онкологический процесс протекает бессимптомно долгое время. Диагностируются только последние стадии рака. Возникает отёк тканей и боль при пальпации. Опухоль начинает кровоточить. Метастазы затрагивают лёгочную ткань, редко проникают в кости и печень.
Злокачественное повреждение мягких тканей
Очаг развивается в глубоких слоях кожи. Новообразование круглое, достигает крупных размеров. Новообразованный участок гладкий на ощупь. Метастазирование начинается быстро без сопутствующих симптомов. До терминальной стадии рака больной не знает о своём состоянии.
Лейомиосаркома забрюшинного пространства
Опухоль подвижна. Провоцирует уплотнение брюшной стенки. Необоснованная утомляемость, повышение температуры и другие симптомы недомогания возникают на фоне:
- Недостаточного кровоснабжения органов брюшины.
- Поражения печени и возникновения асцита.
- Давления опухоли на позвоночник. Возникает боль, при ходьбе распространяющаяся на заднюю поверхность бедра.
- При поражении нижней полой вены отекает живот и нижние конечности.
Рак молочной железы
В груди под кожей возникает плотная опухоль. Развивается стремительно, достигает крупных размеров, причиняет сильную боль. На поверхности новообразования появляется незаживающая язва. Клетка опухоли атипична, распространяется по всем органам и тканям.
Большинство больных страдают от вторичных онкологических процессов.
Лейомиосаркома костей
Заболевание возникает на фоне развития метастазов из мягких тканей, носит вторичный характер. Поражает сосудистую сетку внутри кости. Не возникает самостоятельно.
Симптоматика болезни
Лейомиосаркома длительное время не проявляется. Тревожные сигналы – появления уплотнений. Распознать заболевание внутренних органов на ранней стадии самостоятельно невозможно.
По мере роста опухоли возникают тупые болевые ощущения. Зона поражения изменяет цвет, повышается местная температура, увеличиваются вены.
Обнаружение заболевания
Пациенты проходят лабораторные исследования крови и мочи. Детальная диагностика рака проводится инструментальными методами. Рекомендовано проведение УЗИ, МРТ, ПЭТ-КТ, рентгенографии и эндоскопии. При подозрении рака матки назначают кольпоскопию.
Для точного подтверждения ракового процесса проводят гистологическое исследование поражённых тканей органов.
Способы лечения лейомиосаркомы
В зависимости от стадии заболевания назначают методику лечения:
- Хирургическое вмешательство позволяет удалить весь очаг либо его часть. В мягких тканях и лимфоузлах метастазы поддаются иссечению. При поражении матки последними стадиями заболевания удаляют орган, придатки и лимфоузлы.
- Лучевое облучение препятствует разрастанию опухоли и уменьшает её объёмы. После операции данная терапия убивает атипичные клетки.
- Химиотерапия считается дополнительным методом лечения. Препараты уничтожают оставшиеся раковые клетки, метастазы и препятствуют возникновению рецидивов.
- Высокоинтенсивная фокусированная ультразвуковая абляция – новейший метод в борьбе с лейомиосаркомой в гинекологии и урологии. УЗ волны проникают к поврежденному органу через кожу и действуют только на очаг. Фесенко Д.В. совместно с другими специалистами доказал эффективность данного метода.
После прохождения лечения важен восстановительный этап. Врач делает назначения индивидуально. Действия направляются на исключение возникновения осложнений и рецидива опухоли.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник
