Лефгрена синдром код мкб
Рубрика МКБ-10: D86.0
МКБ-10 / D50-D89 КЛАСС III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм / D80-D89 Отдельные нарушения, вовлекающие иммунный механизм / D86 Саркоидоз
Определение и общие сведения ( в т.ч. эпидемиология)[править]
Саркоидоз — это системный гранулематоз неизвестной этиологии, протекающий с поражением легких (почти во всех случаях) и других органов.
Синонимы: Болезнь Беснье-Бека-Шаумана
Распространенность саркоидоза в США составляет 11:100 000, она выше среди негров (40:100 000), пуэрториканцев (36:100 000) и выходцев из Скандинавии (64:100 000). Заболевают саркоидозом обычно в 20—40 лет. Возможность заражения саркоидозом от больного не доказана, однако отмечаются семейные случаи заболевания, которые можно объяснить либо генетической предрасположенностью, либо действием неблагоприятных факторов окружающей среды.
Этиология и патогенез[править]
Этиология саркоидоза остается неизвестной, но преобладающая гипотеза заключается в том, что различные неопознанные, вероятно, плохо разлагающиеся антигены как инфекционного, так и экологического происхождения могут вызвать преувеличенную иммунную реакцию у генетически восприимчивых хозяев.
Клинические проявления[править]
1. Общие сведения. Примерно 80% больных обращаются к врачу самостоятельно, в остальных случаях заболевание выявляется случайно при рентгенографии грудной клетки. Примерно в трети случаев постепенно нарастают общие симптомы — лихорадка, похудание, повышенная утомляемость, недомогание. При внезапном появлении высокой лихорадки и узловатой эритемы ремиссия, как правило, наступает быстрее.
2. Поражение легких. Хотя поражение легких отмечается у 90% больных, клинически оно проявляется лишь у 40—60%. Наиболее частые симптомы — одышка, сухой кашель, боль в груди, иногда кровохарканье. При физикальном исследовании отмечаются тахипноэ, звучные влажные хрипы, диффузные или выслушиваемые только над нижними отделами легких, при поражении бронхов — свистящее дыхание. Все эти симптомы неспецифичны и зависят от стадии заболевания.
3. Поражение других органов. При саркоидозе также наблюдаются увеличение лимфоузлов (у 32% больных), гепатомегалия (у 27%), поражение кожи (у 23%), увеит (у 17%), поражение периферических нервов (у 15%), спленомегалия (у 13%), артрит (у 10%), аритмии (у 5%), увеличение слюнных желез, сопровождающееся болью и сухостью во рту (у 5%), отек слизистой носа (у 5%) и поражение лицевого нерва (у 2%). Многие из этих поражений выявляются только при биопсии или аутопсии. Всем больным с подозрением на саркоидоз для исключения увеита проводят исследование со щелевой лампой.
Саркоидоз легких: Диагностика[править]
Лабораторные исследования
У 60—75% больных отмечается повышение активности АПФ в сыворотке, во время обострения активность этого фермента повышена у 90% больных. Чем она выше, тем больше распространенность и выше активность процесса. Во время обострения обычно повышена СОЭ. Типична лейкопения, анемия отмечается редко. У 50% больных выявляется поликлональная гипергаммаглобулинемия. Гиперкальциурия (гиперкальциемия при этом может отсутствовать) обусловлена, вероятно, секрецией 1,25-дигидроксивитамина D3 гранулемами. Иногда выявляется кожная анергия. Раньше для диагностики саркоидоза применяли пробу Квейма — внутрикожную инъекцию суспензии, полученной из селезенки больного саркоидозом. У больных саркоидозом через 4—6 нед в месте инъекции возникала типичная гранулема. В настоящее время из-за отсутствия стандартизированного антигена и риска передачи целого ряда инфекций пробу Квейма почти не применяют.
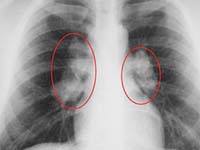
Рентгенография грудной клетки
У 5—10% больных при первом обращении к врачу изменения на рентгенограмме грудной клетки отсутствуют (стадия 0), у 35—45% больных выявляется двустороннее увеличение прикорневых лимфоузлов (стадия I), у 25% — линейные тени, сетчато-узелковое поражение и двустороннее увеличение прикорневых лимфоузлов (стадия II), у 25% — ограниченные затемнения в легких (стадия III). Конечная стадия заболевания (стадия IV) проявляется необратимыми изменениями в легких — пневмосклерозом, смещением корней легких, бронхоэктазами, эмфиземой. Изредка наблюдаются пневмоторакс, односторонний плевральный выпот, единичные или множественные полости и очаговые тени, обызвествление лимфоузлов. КТ и сцинтиграфия легких с галлием при саркоидозе обычно не применяются.
Исследование функции внешнего дыхания
Обычно выявляются рестриктивные нарушения дыхания со снижением общей емкости легких, ЖЕЛ и диффузионной способности легких. При поражении бронхов возможны обструктивные нарушения дыхания.
Иммунологические исследования
Ведущую роль в патогенезе саркоидоза играют аллергические реакции замедленного типа, хотя, что их вызывает, неизвестно. В легких возникают лимфоцитарные инфильтраты, состоящие преимущественно из лимфоцитов CD4. Соотношение CD4:CD8 в жидкости, полученной при бронхоальвеолярном лаваже, колеблется от 2:1 до 10:1 (в норме — 1,2:1—1,6:1). Типичная для саркоидоза кожная анергия может быть следствием скопления лимфоцитов CD4 в легких и других органах. Содержащиеся в гранулемах T-лимфоциты активированы: они усиленно продуцируют интерлейкин-2, интерферон гамма, гранулоцитарно-моноцитарный колониестимулирующий фактор, фактор хемотаксиса моноцитов и растворимые рецепторы к интерлейкину-2. Макрофаги легких также активированы, о чем свидетельствует увеличение секреции интерлейкина-1, фактора некроза опухолей и повышенная способность к представлению антигенов. Однако ни один их перечисленных показателей не позволяет оценить тяжесть и прогноз заболевания.
Гистологическое исследование
Самый характерный признак саркоидоза — гранулемы без казеозного некроза, состоящие из эпителиоидных и гигантских многоядерных клеток. В гранулемах часто обнаруживаются включения Шаумана. В центре гранулем иногда наблюдается фибриноидный некроз, воспалительная реакция по периферии отсутствует. Со временем гранулема рубцуется или полностью рассасывается. Гранулемы выявляются во всех пораженных органах. В легких их обнаруживают даже в отсутствие изменений на рентгенограммах грудной клетки.
1. Диагностические критерии
а. Типичная клиническая и рентгенологическая картина заболевания.
б. Выявление гранулем без казеозного некроза при гистологическом исследовании биоптатов.
в. Отсутствие других причин гранулематозного воспаления, прежде всего инфекционных заболеваний.
2. Биопсия. Участок для биопсии выбирают с учетом клинических данных, доступности и риска осложнений. Для исключения туберкулеза и грибковой инфекции проводят посев полученного при биопсии материала.
а. Биопсия легкого. Обычно проводят трансбронхиальную биопсию. Забирают 4—6 проб ткани из разных участков. Такое исследование позволяет подтвердить диагноз у 85—90% больных. Гранулемы в биоптатах выявляются даже в отсутствие клинических и рентгенологических признаков поражения легких. Открытая биопсия легкого обычно не требуется.
б. Биопсия лимфоузлов, печени и селезенки. При биопсии увеличенных лимфоузлов можно поставить диагноз у 80% больных, при биопсии печени, особенно если повышена активность щелочной фосфатазы, — у 70%, при биопсии селезенки — у 50%. При увеличении лимфоузлов средостения можно провести медиастиноскопию, однако в настоящее время этот метод почти не используется.
в. Биопсия других органов. Гранулемы при саркоидозе можно обнаружить в коже, слезных и слюнных железах, скелетных мышцах, конъюнктиве, слизистой носа даже в отсутствие признаков поражения этих органов.
Дифференциальный диагноз[править]
Гранулемы без казеозного некроза неспецифичны для саркоидоза, поскольку они могут наблюдаться при туберкулезе, грибковых инфекциях, лимфомах и других злокачественных новообразованиях (в регионарных лимфоузлах), инородных телах, бериллиозе, экзогенном аллергическом альвеолите, первичном билиарном циррозе, проказе, бруцеллезе, третичном сифилисе, гигантоклеточном артериите. Повышение активности АПФ также неспецифично для саркоидоза и наблюдается при тиреотоксикозе (у 81% больных), проказе (у 53%), циррозе печени (у 28,5%), сахарном диабете (у 24—32%), силикозе (у 21%), лимфоэпителиоидной лимфоме, бериллиозе. При микобактериальной и грибковых инфекциях активность АПФ нормальная. В связи с этим диагноз саркоидоза обычно ставят после исключения всех перечисленных выше заболеваний.
Саркоидоз легких: Лечение[править]
Поскольку течение саркоидоза отличается большим разнообразием и высокой частотой самопроизвольных ремиссий, лечение подбирают индивидуально. При двустороннем увеличении прикорневых лимфоузлов в отсутствие жалоб и поражения других органов ограничиваются наблюдением. Каждые 6 мес проводят рентгенографию грудной клетки. При саркоидозе легких кортикостероиды назначают при наличии жалоб и длительно сохраняющегося (более 2 лет) или прогрессирующего поражения. Кортикостероиды применяют также при увеите и длительно сохраняющихся системных проявлениях заболевания.
Кортикостероиды:
а. Для местного применения. При острых увеитах местно применяют 1% раствор триамцинолона, при узловатой эритеме кортикостероиды непосредственно вводят в пораженные участки кожи.
б. Для системного применения. Преднизон назначают в дозе 40—60 мг/сут внутрь в несколько приемов (детям — 1—2 мг/кг/сут внутрь) в течение 4—6 мес. Затем дозу препарата постепенно снижают до 10—20 мг/сут и продолжают лечение еще 6—12 мес. Периодически пытаются снизить дозу или полностью отменить препарат. Преднизон можно назначать по 40 мг/сут внутрь через день. По возможности дозу снижают на 10 мг каждые 3 мес. В отдельных случаях возможно назначение препарата в более низкой дозе и более быстрое ее снижение. Временное прерывание лечения или преждевременная отмена препарата обычно приводят к обострению. Для его лечения приходится назначать кортикостероиды в более высоких дозах. Предотвратить пневмосклероз с помощью кортикостероидов для системного применения удается не всегда.
Оценивать эффективность лечения саркоидоза сложно. Необходимы регулярное физикальное исследование, исследование функции внешнего дыхания, определение активности АПФ, рентгенография грудной клетки. При пневмосклерозе лечение обычно малоэффективно. При массивном пневмосклерозе может быть эффективна трансплантация легкого.
Профилактика[править]
Прочее[править]
Примерно у 60% больных через 2 года наступает самопроизвольная ремиссия, 20% больных выздоравливают в результате лечения. У 10—20% больных ремиссии достичь не удается. В редких случаях необратимые изменения выявляются уже при первом обращении к врачу. Чем острее начало заболевания, тем быстрее наступает ремиссия. Лечение внелегочного саркоидоза и саркоидоза ЦНС обычно малоэффективно.
Смертность, связанная с саркоидозом, оценивается в пределах 0,5-5%.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Дексаметазон
- Метилпреднизолон
- Преднизолон
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Болезнь Бенье-Бека-Шауманна, Саркоидоз Бека.
Названия
Название: Саркоидоз легких.
Саркоидоз легких
Синонимы диагноза
Болезнь Бенье-Бека-Шауманна, Саркоидоз Бека.
Описание
Саркоидоз легких (синонимы саркоидоз Бека, болезнь Бенье — Бека — Шауманна) – заболевание, относящееся к группе доброкачественных системных гранулематозов, протекающее с поражением мезенхимальной и лимфатической тканей различных органов, но преимущественно респираторной системы. Больных саркоидозом беспокоит повышенная слабость и утомляемость, лихорадка, боли в грудной клетке, кашель, артралгии, поражение кожи. В диагностике саркоидоза информативны рентгенография и КТ грудной клетки, бронхоскопия, биопсия, медиастиноскопия или диагностическая торакоскопия. При саркоидозе показано проведение длительных лечебных курсов глюкокортикоидами или иммунодепрессантами.

Саркоидоз легких
Дополнительные факты
Саркоидоз легких — полисистемное заболевание, характеризующееся образованием эпителиоидных гранулем в легких и других пораженных органах. Саркоидоз является заболеванием преимущественно лиц молодого и среднего возраста (20-40 лет), чаще женского пола. Этническая распространенность саркоидоза выше среди афроамериканцев, азиатов, немцев, ирландцев, скандинавов и пуэрто-риканцев.
В 90% случаев выявляется саркоидоз дыхательной системы с поражением легких, бронхопульмональных, трахеобронхиальных, внутригрудных лимфоузлов. Также достаточно часто встречается саркоидное поражение кожи (48% — подкожные узелки, узловатая эритема), глаз (27% — кератоконъюнктивит, иридоциклит), печени (12%) и селезенки (10%), нервной системы (4—9%), околоушных слюнных желез (4—6%), суставов и костей (3% — артрит, множественные кисты пальцевых фаланг стоп и кистей), сердца (3%), почек (1% — нефролитиаз, нефрокальциноз) и других органов.
Морфологическим субстратом саркоидоза служит образование множественных гранулем из эпитолиоидных и гигантских клеток. При внешнем сходстве с туберкулезными гранулемами, для саркоидных узелков нехарактерно развитие казеозного некроза и наличие в них микобактерий туберкулеза. По мере роста саркоидные гранулемы сливаются во множественные большие и малые очаги. Очаги гранулематозных скоплений в каком-либо органе нарушают его функцию и приводят к появлению симптоматики саркоидоза. Исходом саркоидоза служит рассасывание гранулем или фиброзные изменения пораженного органа.
Причины
Саркоидоз Бека является заболеванием с неясной этиологией. Ни одна из выдвинутых теорий не дает достоверного знания о природе происхождения саркоидоза. Последователи инфекционной теории предполагают, что возбудителями саркоидоза могут служить микобактерии, грибы, спирохеты, гистоплазма, простейшие и другие микроорганизмы. Существуют данные исследований, основанные на наблюдениях семейных случаев заболевания и свидетельствующие в пользу генетической природы саркоидоза. Некоторые современные исследователи развитие саркоидоза связывают с нарушением иммунного ответа организма на воздействие экзогенных (бактерий, вирусов, пыли, химических веществ) или эндогенных факторов (аутоиммунные реакции).
Таким образом, на сегодняшний день есть основания считать саркоидоз заболеванием полиэтиологического генеза, связанного с иммунными, морфологическими, биохимическими нарушениями и генетическими аспектами. Саркоидоз не относится к контагиозным (т. Е. Заразным) заболеваниям и не передается от его носителей к здоровым людям.
Прослеживается определенная тенденция заболеваемости саркоидозом у представителей некоторых профессий: работников сельского хозяйства, химических производств, здравоохранения, моряков, почтовых служащих, мельников, механиков, пожарных в связи с повышенными токсическими или инфекционными воздействиями, а также у курящих лиц.
Как правило, саркоидоз характеризуется полиорганным течением. Легочный саркоидоз начинается с поражения альвеолярной ткани и сопровождается развитием интерстициального пневмонита или альвеолита с последующим образованием саркоидных гранулем в субплевральной и перибронхиальной тканях, а также в междолевых бороздах. В дальнейшем гранулема либо рассасывается, либо претерпевает фиброзные изменения, превращаясь в бесклеточную гиалиновую (стекловидную) массу.
Патогенез
При прогрессировании саркоидоза легких развиваются выраженные нарушения вентиляционной функции, как правило, по рестриктивному типу. При сдавлении лимфатическими узлами стенок бронхов возможны обструктивные нарушения, а иногда и развитие зон гиповентиляции и ателектазов.
Классификация
На основании полученных рентгенологических данных в течении саркоидоза легких выделяют три стадии и соответствующие им формы.
Стадия I (соответствует начальной внутригрудной лимфожелезистой форме саркоидоза) – двустороннее, чаще асимметричное увеличение бронхопульмональных, реже трахеобронхиальных, бифуркационных и паратрахеальных лимфоузлов.
Стадия II (соответствует медиастинально. Легочной форме саркоидоза) — двусторонняя диссеминация (милиарная, очаговая), инфильтрация легочной ткани и поражение внутригрудных лимфоузлов.
Стадия III (соответствует легочной форме саркоидоза) – выраженный пневмосклероз (фиброз) легочной ткани, увеличение внутригрудных лимфоузлов отсутствует. По мере прогрессирования процесса происходит образование сливных конгломератов на фоне нарастающих пневмосклероза и эмфиземы.
По встречающимся клинико-рентгенологическим формам и локализации различают саркоидоз:
• Внутригрудных лимфоузлов (ВГЛУ).
• Легких и ВГЛУ.
• Лимфатических узлов.
• Легких.
• Дыхательной системы, сочетающийся с поражением других органов.
• Генерализованный с множественными поражениями органов.
В течении саркоидоза легких выделяют активную фазу (или фазу обострения), фазу стабилизации и фазу обратного развития (регрессии, затихания процесса). Обратное развитие может характеризоваться рассасыванием, уплотнением и реже – кальцинацией саркоидных гранулем в легочной ткани и лимфоузлах.
По скорости нарастания изменений может наблюдаться абортивный, замедленный, прогрессирующий или хронический характер развития саркоидоза. Последствия исхода саркоидоза легких после стабилизации процесса или излечения могут включать: пневмосклероз, диффузную или буллезную эмфизему, адгезивный плеврит, прикорневой фиброз с обызвествлением или отсутствием обызвествления внутригрудных лимфоузлов.
Симптомы
Развитие саркоидоза легких может сопровождаться неспецифическими симптомами: недомоганием, беспокойством, слабостью, утомляемостью, потерей аппетита и веса, лихорадкой, ночной потливостью, нарушениями сна. При внутригрудной лимфожелезистой форме у половины пациентов течение саркоидоза легких бессимптомное, у другой половины наблюдаются клинические проявления в виде слабости, болей в грудной клетке и суставах, кашля, повышения температуры тела, узловатой эритемы. При перкуссии определяется двустороннее увеличение корней легких.
Течение медиастинально-легочной формы саркоидоза сопровождается кашлем, одышкой, болями в грудной клетке. При аускультации выслушиваются крепитация, рассеянные влажные и сухие хрипы. Присоединяются внелегочные проявления саркоидоза: поражения кожи, глаз, периферических лимфоузлов, околоушных слюнных желез (синдром Херфорда), костей (симптом Морозова-Юнглинга).
Боль в грудной клетке. Боль за грудиной. Влажный кашель. Гиперкальциемия. Гиперпролактинемия. Кашель. Кровохарканье. Лейкоцитоз. Лимфоцитопения. Моноцитоз. Недомогание. Ночная потливость у мужчин. Одышка. Отсутствие аппетита. Потливость. Слабость мышц (парез). Увеличение СОЭ. Увеличение лимфоузлов. Эозинофилия.
Возможные осложнения
Наиболее частыми осложнениями саркоидоза легких служат эмфизема, бронхообтурационный синдром, дыхательная недостаточность, легочное сердце. На фоне саркоидоза легких иногда отмечается присоединение туберкулеза, аспергиллеза и неспецифических инфекций.
Фиброзирование саркоидных гранулем у 5-10% пациентов приводит к диффузному интерстициальному пневмосклерозу, вплоть до формирования «сотового легкого». Серьезными последствиями грозит появление саркоидных гранулем паращитовидных желез, вызывающих нарушение кальциевого обмена и типичную клинику гиперпаратиреоза вплоть до летального исхода. Саркоидное поражение глаз при поздней диагностике может привести к полной слепоте.
Диагностика
Острое течение саркоидоза сопровождается изменениями лабораторных показателей крови, свидетельствующими о воспалительном процессе: умеренным или значительным увеличением СОЭ, лейкоцитозом, эозинофилией, лимфо- и моноцитозом. Первоначальное повышение титров α- и β-глобулинов по мере развития саркоидоза сменяется увеличением содержания γ-глобулинов.
Характерные изменения при саркоидозе выявляются при рентгенографии легких, в ходе КТ или МРТ легких — определяется опухолевидное увеличение лимфоузлов, преимущественно в корне, симптом «кулис» (наложение теней лимфоузлов друг на друга); очаговая диссеминация; фиброз, эмфизема, цирроз легочной ткани. У более половины пациентов с саркаидозом определяется положительная реакция Квейма – появление багрово-красного узелка после внутрикожного введения 0,1—0,2 мл специфического саркоидного антигена (субстрата саркоидной ткани больного).
При проведении бронхоскопии с биопсией могут обнаруживаться косвенные и прямые признаки саркоидоза: расширение сосудов в устьях долевых бронхов, признаки увеличения лимфоузлов в зоне бифуркации, деформирующий или атрофический бронхит, саркоидные поражения слизистой оболочки бронхов в виде бляшек, бугорков и бородавчатых разрастаний.
Наиболее информативным методом диагностики саркоидоза служит гистологическое исследование биоптата, полученного при бронхоскопии, медиастиноскопии, прескаленной биопсии, трансторакальной пункции, открытой биопсии легких. Морфологически в биоптате определяются элементы эпителиоидной гранулемы без некроза и признаков перифокального воспаления.
Лечение
Учитывая то факт, что значительная часть случаев вновь выявленного саркоидоза сопровождается спонтанной ремиссией, за пациентами устанавливается динамическое наблюдение в течение 6-8 месяцев для определения прогноза и необходимости назначения специфического лечения. Показаниями к лечебному вмешательству служит тяжелое, активное, прогрессирующее течение саркоидоза, комбинированные и генерализованные формы, поражение внутригрудных лимфоузлов, выраженная диссеминация в легочной ткани.
Лечение саркоидоза проводится назначением длительных курсов (до 6-8 месяцев) стероидных (преднизолон), противовоспалительных (индометацин, ацетилсалициловая к-та) препаратов, иммунодепрессантов ( хлорохин, азатиоприн и тд ), антиоксидантов (ретинол, токоферола ацетат и тд ).
Терапию преднизолоном начинают с ударной дозы, затем постепенно снижают дозировку. При плохой переносимости преднизолона, наличии нежелательных побочных эффектов, обострении сопутствующей патологии терапию саркоидоза проводят по прерывистой схеме приема глюкокортикоидов через 1—2 дня. Во время гормонального лечения рекомендуется белковая диета с ограничением поваренной соли, прием препаратов калия и анаболических стероидов.
При назначении комбинированной схемы терапии саркоидоза 4-6-месячный курс преднизолона, триамцинолона или дексаметазона чередуют с нестероидной противовоспалительной терапией индометацином или диклофенаком. Лечение и диспансерное наблюдение за пациентами с саркоидозом осуществляется фтизиатрами. Больные с саркоидозом разделяются на 2 диспансерные группы:
• I – пациенты с активным саркоидозом:
• IА – диагноз установлен впервые;
• IБ – пациенты с рецидивами и обострениями после курса основного лечения.
• II – пациенты с неактивным саркоидозом (остаточные изменения после клинико-рентгенологического излечения или стабилизации саркоидного процесса).
Диспансерный учет при благоприятном развитии саркоидоза составляет 2 года, в более тяжелых случаях – от 3 до 5 лет. После излечения пациенты снимаются с диспансерного учета.
Прогноз
Саркоидоз легких характеризуется относительно доброкачественным течением. У значительного числа лиц саркоидоз может не давать клинических проявлений; у 30% — переходить в спонтанную ремиссию. Хроническая форма саркоидоза с исходом в фиброз встречается у 10-30% пациентов, иногда вызывая выраженную дыхательную недостаточность. Саркоидное поражение глаз может привести к слепоте. В редких случаях генерализованного нелеченного саркоидоза возможен летальный исход.
Профилактика
Специфические меры профилактики саркоидоза не выработаны ввиду неясных причин заболевания. Неспецифическая профилактика состоит в сокращении воздействия на организм профессиональных вредностей у лиц групп риска, повышении иммунной реактивности организма.
Источник
