Лечение синдрома сдавления позвоночной артерии

 Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе шейного отдела позвоночника.
Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе шейного отдела позвоночника.
Человек с такой патологией испытывает массу неприятных ощущений, дискомфорт, боль. Некоторые проявления заболевания могут быть крайне опасными для здоровья и даже жизни. К примеру, человек часто испытывает головокружения. В результате может произойти обморок, во время которого человек сильно ударяется головой, получает более серьезную травму. Или падение без потери сознания, но все равно не менее травматичное.
Но если даже не учитывать опасность патологических проявлений заболевания, оно само по себе очень опасно. Нарушение кровообращения в мозгу – это фактор, который рано или поздно приведет к тяжелым осложнениям – инсульту, потери трудоспособности и даже невозможности элементарного самообслуживания. Поэтому лечение патологии должно быть неотложным и максимально эффективным.
Что это такое?
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак).
Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Механизм развития
Патогенез синдрома позвоночной артерии связан с анатомическим строением позвоночника и окружающих его связок, мышц, нервов и сосудов.
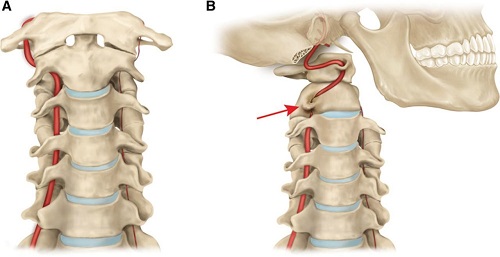
В головной мозг кровь поступает по двум внутренним сонным артериям и двум позвоночным артериям, а отток крови осуществляется по двум яремным венам. По позвоночным артериям, образующим вертебробазилярный бассейн и снабжающим задние отделы мозга, в головной мозг поступает 15 — 30% необходимого объема крови. Берущие свое начало в грудной полости позвоночные артерии входят в поперечное отверстие шестого шейного позвонка и проходят через вышележащие шейные позвонки по костному каналу (костный канал образуется поперечными отростками шейных позвонков). В полость черепа позвоночные артерии входят через большое затылочное отверстие, сливаясь в области базилярной борозды моста в основную (базилярную) артерию.
Поскольку позвоночные артерии снабжают кровью шейный отдел спинного мозга, продолговатый мозг и мозжечок, недостаточное кровоснабжение вызывает симптомы, характерные для поражения этих отделов (шум в ушах, головокружение, нарушение статики тела и др.). Так как позвоночные артерии контактируют не только со структурой позвоночника, но и с окружающими позвоночный столб мягкими тканями, синдром позвоночной артерии отличается различными механизмами развития.
Позвоночная артерия подразделяется на интракраниальный и экстракраниальный отдел, значительная часть которого проходит через подвижный канал, образованный отверстиями позвонков. В этом же канале расположен нерв Франка (симпатический нерв), задний стволик которого локализуется на задне-медиальной поверхности позвоночной артерии. Благодаря такому расположению при раздражении рецепторов позвоночно-двигательного сегмента возникает рефлекторный ответ стенки позвоночной артерии. Кроме того, на уровне атланта и аксиса (позвонки С1 и С2) позвоночные артерии прикрыты только мягкими тканями, что в сочетании с мобильностью шейного отдела повышает риск развития компрессионного воздействия на артерии со стороны окружающих тканей.
Возникающие в результате остеохондроза, деформирующего спондилеза, разрастания остеофитов и других патологий дегенеративные изменения в шейном отделе часто являются причиной компрессии позвоночных артерий. В большинстве случаев компрессия выявляется на уровне 5-6 позвонков, но может наблюдаться и на уровне 4-5 и 6-7 позвонков. Кроме того, синдром позвоночной артерии чаще развивается с левой стороны, так как в отходящем от дуги аорты сосуде чаще наблюдается развитие атеросклероза. Дополнительное шейное ребро также чаще выявляется с левой стороны.

Причины
Основная причина возникновения синдрома позвоночной артерии – это заболевание шейного отдела позвоночника, а точнее – шейный остеохондроз. А вот почему образовывается остеохондроз, не всегда удается выяснить. Это может быть и врожденная склонность пациента к болезням ОДА, и травма, и даже неправильное питание.
Наиболее распространенные причины, способствующие развитию патологии:
- Травматизация – патологические процессы могут начать развиваться вследствие микротравмы, травмы, оперативного вмешательства на любых тканях шейного отдела.
- Плохая организация «гигиены сна» — неудобная постель, избыток или недостаток подушек.
- Ношение обуви на высоком каблуке – это ведет к нарушению осанки, позвоночник искривляется, нарушается его структура, анатомическое строение.
- Переохлаждение, в том числе систематическое. Может начаться воспалительный процесс в мягких тканях, который негативно отразится и на других структурах шеи.
- Большие нагрузки на область шеи – наиболее характерны для спортсменов, занимающихся тяжелыми видами спорта. А также для людей, которые в силу профессиональных или бытовых факторов испытывают такие нагрузки.
- Недостаточная подвижность шейного отдела позвоночника – ситуация характерна для людей, которые работают в сидячем положении и практически не двигаются в течение дна. К примеру, водители такси, дальнобойщики, компьютерщики, швеи, бухгалтеры часами сидят со слегка склоненной головой, выполняя свою работу.
- Недостаточное качество питания – отсутствие в пище белков и витаминно-минеральных нутриентов. Это негативно отражается на костной и хрящевой тканях опорно-двигательного аппарата.
- Регулярное спазмирование мышц шеи.
- Опухолевые заболевания с метастазами в структуры шейного отдела позвоночника.
Факторы развития шейного остеохондроза могут быть и комплексными. В этом случае они усиливают патологическое действие друг друга. К примеру, человек часто носит тяжести на спине, плохо питается, в пределах его семьи были частые случаи заболеваний ОДА. У такого человека риск развития синдрома позвоночной артерии выше, чем у остальных больных с шейным остеохондрозом.
Классификация
Патогенетическая классификация синдрома по типу гемодинамических расстройств:
- Компрессионный тип СПА – механическое сдавление артерии снаружи,
- Ангиоспастический тип – рефлекторный спазм сосудов, связанный с раздражением рецепторов в зоне поражения,
- Ирритативный тип возникает при поражение нервов, образующих симпатическое сплетение вокруг артерий,
- Смешанный тип — любое сочетание перечисленных вариантов.
По выраженности клинических проявлений СПА подразделяют на 2 типа:
- Дистонический тип — функциональные нарушения, проявляющиеся головной болью различной интенсивности, вестибулярными и офтальмологическими симптомами, вегетативными расстройствами. Первые клинические признаки у больных возникают при редких движениях в шее. Неудобное положение, занимаемое больным во время сна, также может спровоцировать данную симптоматику. Функциональные нарушения считаются обратимыми, а их симптомы нестойкими. Этот тип синдрома хорошо поддается терапии. Инсульты и прочие осложнения развиваются крайне редко.
- Ишемический тип обусловлен органическими изменениями в мозговой ткани. Клинически синдром проявляется транзиторными ишемическими атаками или признаками ишемического инсульта: атаксией, дизартрией, диплопией. Приступы возникают внезапно после резкого поворота или наклона головы. Неприятные симптомы исчезают в лежачем положении больного. При этом долгое время сохраняется общая слабость, разбитость, головная боль. Ишемический тип часто заканчивается инсультом, плохо поддается лечению и вызывает стойкий неврологический дефицит.
Эти две формы синдрома часто рассматриваются специалистами как стадии одной патологии.
Стадии развития
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Симптомы синдрома позвоночной артерии
Распознать симптомы синдрома позвоночной артерии без диагностики сложно. И дело не в том, что недуг не проявляет себя. Просто его признаки схожи с другими заболеваниями, начиная с распространённого остеохондроза и заканчивая болезнями, которые пациенту крайне сложно связать с позвоночником, о чём уже говорилось выше. Поэтому, если вы обнаружите у себя один из перечисленных ниже симптомов, следует обратиться за диагностикой в свою поликлинику или на платное обследование.
Наиболее часто у пациентов с данным синдромом наблюдаются головные боли, которые могут как случаться в виде периодических приступов, так и быть почти постоянными. Эпицентром болевых ощущений является область затылка, но распространяться оттуда они могут на лоб и виски.
Этот симптом зачастую усиливается со временем. Постепенно становится болезненным наклон или поворот головы, а со временем появляются аналогичные ощущения на коже в области роста волос, которые усиливаются во время прикосновений. Это может сопровождаться жжением. Шейные позвонки при поворотах головы начинают «хрустеть».
Другие признаки, встречающиеся чуть реже:
- Повышения артериального давления;
- Звон и шум в ушах;
- Тошнота;
- Боли в сердце;
- Повышенная утомляемость организма;
- Головокружение, вплоть до предобморочного состояния;
- Потери сознания;
- Боль в шее или чувство сильной напряжённости;
- Нарушение зрения, иногда просто боль в ушах, также могут болеть глаза – в обоих случаях часто с одной стороны ощущения сильнее, чем с другой.
В долгосрочной перспективе на фоне данного синдрома может развиться вегето-сосудистая дистония, повышенное внутричерепное давление (гипертензия), онемение конечностей, обычно пальцев рук. Также проявляются различные психические отклонения – раздражительность, злость без причины, страх, перепады настроения. Такие симптомы возникают далеко не сразу. Но, учитывая страсть наших сограждан к самолечению без диагноза, да и просто к тому, чтобы затягивать обращение к врачу, когда всё болит, часто они обращаются уже с этими признаками.
Диагностика
Эффективность терапии зависит от своевременной диагностики. Поэтому перед тем как лечить патологию, пациента направляют на всестороннее обследование. Если имеется подозрение на синдром позвоночной артерии, диагностика включает:
- Изучение жалоб пациента и анамнеза болезни;
- Неврологический осмотр;
- Рентгенографию шейного отдела – обнаруживает патологические изменения в атланто-окципитальном суставе;
- Дуплексное сканирование артерий – показывает аномалии в сосудах, выясняет их проходимость;
- Ангиографию артерий – измеряет скорость кровотока и диаметр сосудов, выявляет местоположение патологий;
- Допплерографию – определяет нарушение кровотока, исследует проходимость сосудов, характер кровотока и его скорость;
- Магнитно-резонансную или компьютерную томографию шейного отдела – выявляет аномалии в позвоночнике;
- Магнитно-резонансную томографию головного мозга –оценивает обеспечение клеток головного мозга кислородом и питательными веществами, устанавливает причину нарушения кровообращения, показывает локализацию защемления.
Терапевтические методы подбираются для каждого пациента индивидуально на основе результатов диагностического обследования.
Последствия
В случае несвоевременного обнаружения СПА, игнорирования его симптоматики самим пациентом, а также при ошибочной либо неполной терапии, данная патология рано или поздно достигнет пика своего развития, который может стать причиной:
- тяжелой ишемической атаки, вплоть до инсульта;
- дисциркуляторной энцефалопатии;
- необратимых нарушений в головном мозге;
- инвалидности и даже летального исхода.
Чем и как лечить синдром позвоночной артерии
Лечение синдрома позвоночной артерии не требует долгого пребывания в стационаре. Терапию можно проводить и в домашних условиях, но только под наблюдением врача. Самолечение народными рецептами не поможет, болезнь требует серьезного комплексного подхода. Кроме приема медикаментов используются следующие методы:
- Лечебная гимнастика. Физические упражнения снимают боли, существенно уменьшают нагрузку на спину и укрепляют мышцы.
- Курс сосудистой терапии. Принимают сосудорасширяющие средства, препараты для улучшения кровообращения, ангиопротекторы.
- Курс массажа часто приносит не худшие результаты, чем прием медикаментов.
- Иногда назначают ношение индивидуального ортопедического корсета. Он компенсирует нагрузку на шею.
- Посещать мануального терапевта нужно для восстановления нарушенных анатомических взаимосвязей.
- Акупунктура или иглоукалывание. Многие больные отмечают улучшение самочувствия после сеансов.
- Аутогравитационная терапия. Под собственным весом позвоночник «выпрямляется». Используется для уменьшения нагрузки на межпозвонковые диски и улучшения обмена веществ.
- Физиотерапия. При заболевании, чаще всего, используется магнитотерапия, электрофорез и фонофорез.
Также используется рефлексотерапия и подводное вытяжение позвоночника. Каждый из этих методов нужно предварительно обсудить с врачом. Рекомендуется подобрать комфортные для позвоночника матрасы и подушки.
Медикаментозное лечение
Основная цель терапии – устранение отеков и воспаления, применение медикаментов, способствующих оказанию сосудорасширяющего эффекта. Медикаментозное лечение синдрома позвоночной артерии осуществляется под наблюдением врача, требует комплексного применения ряда лекарственных препаратов:
- Ангиопротекторы. Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока: Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Физиотерапия
Часто возникает вопрос о том, как избавиться от синдрома позвоночной артерии при помощи методов физиотерапии. Данный вид лечения нормализует обменные процессы и функционирование центральной нервной системы, стабилизирует тонус сосудов.
Лечащий врач может рекомендовать проведение следующих процедур:
- Электрофореза препаратами со стимулирующим и сосудорасширяющим эффектом.
- Талассотерапии.
- Электросна.
- Трансцеребральной УВЧ-терапии.
- Хвойных ванн.
- Аэротерапии.
Даже малейшее ускорение кровообращения и расширение просвета сосудов при синдроме позвоночной артерии способствует улучшению самочувствия пациентов.
Лечебная физкультура
Снять неприятные ощущения синдрома позвоночной артерии смогут упражнения.
Гимнастический комплекс разрабатывается конкретно для каждого пациента с учетом индивидуального протекания болезни, наличия сопутствующих заболеваний и некоторых иных факторов. Заниматься лечебной гимнастикой нужно постоянно, только так можно устранить нежелательные симптомы и вернуть прежнюю подвижность. Комплекс упражнений разрабатывается медработником, так как он знает, какую степень нагрузки можно выполнять конкретному больному.
Превышение физической нагрузки, равно как и ее недостаток, пользы не принесет. Гимнастика включает несложные упражнения – повороты, наклоны головы, подтягивания к плечам чередуются с расслаблением. Если во время гимнастики пациент чувствует боль, то стоит пересмотреть комплекс или прибегнуть к иным способам лечения синдрома.

Хирургическое лечение
Устранить механическое воздействие на позвоночную артерию поможет хирургическое вмешательство. Операцию назначают при неэффективности консервативной терапии и выраженном сужении артерий.
В настоящее время особо популярны эндоскопические вмешательства. Через небольшой разрез кожи иссекают место сужения, а затем проводят пластику сосуда. Артерии расширяют путем введения баллона со стентом. Больным с остеохондрозом удаляют остеофиты, проводят реконструкцию позвоночной артерии, периартериальную симпатэктомию, пункционный спондилодез, фенестрацию дисков между позвонками, аутодермопластику дисков или их замену титаново-никелевым эксплантом. Хирургическое лечение СПА считается высокоэффективным. Оно позволяет в 90% случаев полностью восстановить кровоснабжение мозга.
Средства народной медицины без традиционного консервативного и оперативного лечения при СПА считаются малоэффективными. Больные принимают хвойные или солевые ванны, употребляют внутрь настой душицы, конского каштана, боярышника.
Профилактика
Основными профилактическими мероприятиями в данном случае являются активный образ жизни и здоровый сон на удобных спальных принадлежностях (очень желательно, чтобы они относились к категории ортопедических).
В случае, если ваша работа предусматривает длительное нахождение головы и шеи в одном положении (например, это работа за компьютером или деятельность, связанная с непрерывным письмом), настоятельно рекомендуется делать перерывы в ней, во время которых проводить гимнастику для шейного отдела позвоночника.
При появлении жалоб, указанных выше, не следует ждать их прогрессирования: правильным решением будет в короткий срок обратиться к врачу.
Прогноз
Прогноз на течение СПА может быть относительно благоприятным лишь в случае своевременного обращения пациента за квалифицированной помощью и последующего соблюдения им всех без исключения предписаний лечащего врача-невролога.
Только в этой ситуации возможно перевести данную патологию в стойкую ремиссию, на протяжении которой пациент будет вести вполне нормальный образ жизни, не сопровождающийся негативной симптоматикой со стороны шейного отдела позвоночника и головного мозга.
Источник
