Лечение синдрома грушевидной мышцы упражнениями

Основу лечения синдрома грушевидной мышцы, несомненно, занимает ЛФК, специальные лечебные упражнения. В каждом посте я не устаю повторять, что лечение ЛЮБОЙ проблемы должно быть комплексное. Не болеет грушевидная мышца в гордом одиночестве! С ней в связке обычно поясница, крестцово-подвздошное сочленение, мышцы-хамстринги и т. д. Тем не менее упражнения, нацеленные на саму грушевидную — необходимы. Здесь я собрал базовые упражнения, постарался их систематизировать и дать короткие пояснения. Помните, что победив лень, и занимаясь самостоятельно — вы решите минимум 80% задачи лечения, с вытекающей от сюда экономией времени и финансов.
1. Уясните, примите и действуйте! Это единственное правило к успеху:
- Занимайтесь минимум 5 раз в неделю.
- Всегда слушайте свое тело, не форсируйте обстоятельства. У каждого различная степень заболевания, не переступайте через боль, балансируйте на грани дискомфорта, но не боли! Если появляется боль, или она стреляет — уменьшайте амплитуду, силу воздействия, но не время занятия. Принцип «не навреди» главный. Будьте терпеливы и все получится.
- Минимальное общее время занятия в день: 40 минут, можно разбить на 2 подхода по 20 минут.
2. Обязательно разминка. Произвольная. Совершайте любые движения в тазобедренных суставах, пояснице, которые не доставляют вам болезненных ощущений. Можно в положении стоя, лежа. Время 10 мин. Хорошо бы сделать массаж ягодичной области, поясницы и задней поверхности бедра.
3. Начинаем выполнять упражнения. Упражнения привожу от простых к сложному, так же каждое упражнение тоже можно выполнять слабо-сильно.

На бедра или колени набросьте резиновый жгут (эспандер). Разминайтесь до легкой усталости, это подготовительное упражнение, особо не затрагивает грушевидную мышцу.

Сядьте, что бы тело с ногами образовывало прямые углы. Положите «больную» ногу на здоровое колено (если возможно). Медленно совершайте наклон телом вперед НЕ СКРУГЛЯЯ спину.

Из положения «на четвереньках» больную ногу согнутую в колене отводим в сторону — затем выпрямляем. Возвращать можно в обратном порядке. Повторяем по силам до умеренной утомляемости.

Аналогично можно работать из положения стоя. Расположите больную ногу на столе, подоконнике, рояле и совершайте наклоны телом вперед.

Переходим в положение лежа: перекидываем колени из стороны в сторону. Это тоже разминочное упражнение. Его можно использовать для отдыха в промежутках между утомительными упражнениями.

Усложняем технику: выпрямляем больную ногу и отводим в противоположную сторону и зависаем расслабляясь. Тянем вредную мышцу. Старайтесь не ротировать таз. Если нет возможности выпрямить колено — путь остается согнутым.

Для атлетов — захватите стопу рукой, это добавит эффекта!
Доработайте предыдущее движение рукой.

Вот так!
Здесь надо подтягивать здоровое колено к груди (в данном случае правое).

Высший пилотаж: растягивание мышцы с элементом массажа. Используйте специальный бустер, теннисные мячики и все, что сгодится для этих целей.
Помните, что эти упражнения мы делаем 40 минут в день. Без фанатизма. Медленно, уверенно, но с результатом.
4. Внимание! Если при выполнении любого упражнения появляется ломота, боль в колене — немедленно сбавляйте обороты или прекращайте занятия!!! Колено реагировать не должно! В этом случае обращайтесь к специалисту. Так же помним общее правило — не работаем через боль!
Александр Пилюгин и картинки из интернета.
Ссылки по теме:
Синдром грушевидной мышцы.
Анатомия таза и бедра. Видеоатлас.
Источник
Синдром грушевидной мышцы — очень неприятное состояние организма, при котором человек ощущает сильную боль в районе ягодицы и задней поверхности ноги (бедра). Диагностировать синдром непросто, для этого необходимо хорошее знание анатомии и клинических тестов на укорочение мышц ягодицы.
Причиной такой боли является сама мышца, которая укорачивается в длину и утолщается, из-за чего может раздражать (ущемлять) седалищный нерв и вызывать острую боль.
Врачи часто расходятся во мнении, как именно лечить такое состояние и какие лекарства использовать. Как практик, скажу, что истинный синдром грушевидной мышцы можно устранить за 1-2 сеанса с помощью ПИР (постизометрической релаксации) и глубокого продавливания пораженных мышц, не используя медикаментов вовсе. А упражнения необходимы для закрепления полученного результата. Более того, этими упражнениями можно вылечить «грушевидку» самостоятельно (хоть и не так быстро).
Одежда должна быть свободной, обувь желательно снять. Все упражнения (особенно первые дни) выполнять плавно и постепенно. Помните важный принцип: «Слабую боль терпи, сильную — не допускай».
Делайте эти упражнения ежедневно, не менее 2 недель.

Растяжение ягодиц
Лежа на спине, ноги согнуты в коленях. Положите правую лодыжку на левое колено. Обхватите левое бедро и подтяните к груди. Вы почувствуете растяжение вдоль ягодицы и наружной поверхности бедра. Удерживайте достигнутое положение 15-30 секунд. Затем повторите упражнение с другой ногой. 3 повторения на каждую ногу.

Растяжение задней поверхности ног
Поставьте пятку одной ноги на небольшую табуретку, ногу держите прямо. Наклоняйтесь вперед, пока не почувствуете легкое напряжение в задней поверхности бедра. Важно растягивать именно ногу, а не спину. Удерживайте растяжку 15-30 секунд. Повторить 3 раза.

Отведение ноги с эспандером
Встаньте у двери, здоровой стороной к ней. Прикрепите конец эспандера за лодыжку пораженной ноги, а другой конец за дверь либо другой неподвижный предмет на уровне лодыжки. Отведите прямую ногу в сторону, затем вернитесь в исходное положение. 2 подхода по 15 повторений. Для усиления эффективности упражнения, постепенно отодвигайтесь дальше от двери.

Планка
Лежа на животе, обопритесь на локти на уровне плеч. Поднимите бедра с пола, балансируя на предплечьях. Важно чтобы ваши бедра и плечи были на одной линии. Постарайтесь удержаться в таком положении 15 секунд. Затем плавно опуститесь на пол и расслабьтесь. На первых этапах можно упростить упражнение, опираясь о пол коленями вместо пальцев ног. Постепенно увеличивайте время удержания планки до 1 минуты.

Боковая планка
Лежа на боку. Голень, бедра и плечи на одной линии. Обопритесь на локте прямо под вашим плечом. Поднимите бедра с пола, балансируя на локте. Постарайтесь удержать это положение 15 секунд. Затем медленно опустите бедра на пол. Поменяйте стороны и повторите упражнение. На первых этапах упражнение можно упростить, согнув колени и бедра к груди.

Растяжение мышц бедра
Лежа на спине, подушка под бедрами. Согните ногу в колене на больной стороне и напрягите мышцы живота. Поднимите согнутую ногу от пола примерно на 15 сантиметров. Вторая нога прямо. Удерживайте 5 секунд. Затем опустите ногу и расслабьтесь. 2 подхода по 15 повторений.

Включение грушевидной мышцы
Лежа на здоровом боку, слегка согнув ноги в коленных и тазобедренных суставах. Пятки вместе. Медленно поднимите верхнюю ногу к потолку и удерживайте 2 секунды. Затем плавно опустите ногу. 2 подхода по 15 повторений.
Скачать и распечатать
Источник
В этой публикации мы детально разберём анатомию, функцию, триггерные точки, и зоны отражённой боли, которые возникают в результате поражения грушевидной мышцы.
Грушевидную мышцу (musculus piriformis) называют “дважды дьяволом” из-за того, что она может являться источником проблем, связанных с ущемлением нервов и болезненных ощущений, отражённых из триггерных точек.
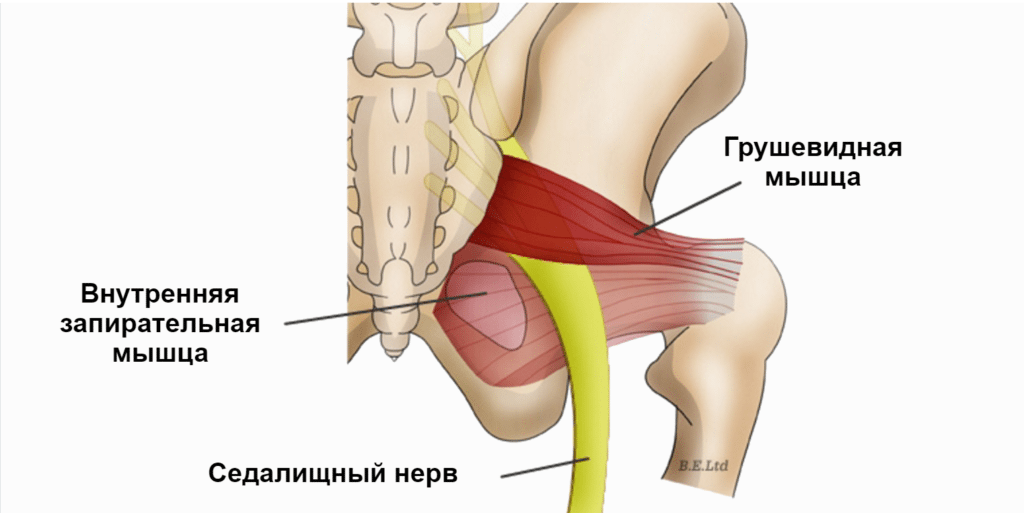
Грушевидная мышца: анатомия
Форма и размеры грушевидной мышцы могут отличаться у разных людей. У подавляющего большинства musculus piriformis широкая и массивная, у некоторых — тонкая и небольшая.
Грушевидная мышца одним своим концом (медиально) прикрепляется к передней поверхности крестца. Часть волокон может прикрепляться к краю седалищного отверстия у капсулы крестцово-подвздошного сустава, а часть мышечных пучков — к крестцово-остистой связке. Сверху она может переплетаться с волокнами средней и малой ягодичных мышц, а снизу — с верхней близнецовой мышцей.
Другим своим концом (латерально) грушевидная мышца прикрепляется округлым сухожилием к большому вертелу бедренной кости.
Рекомендуем к просмотру
Грушевидная мышца выходит из таза через большое седалищное отверстие.
Помимо седалищного нерва, через большое седалищное отверстие также проходят верхние ягодичные сосуды и нерв, срамные сосуды и нерв, нижний ягодичный нерв, задний кожный нерв бедра, а также нервы, направляющиеся к близнецовым, внутренней запирательной мышцам и квадратной мышце бедра.
Когда грушевидная мышца массивная и заполняет всё пространство отверстия, она может сдавливать сосуды и нервы, проходящие здесь же, что негативно сказывает на иннервации и кровоснабжении не только всей ноги, но также ягодичной области и переднего отдела промежности.
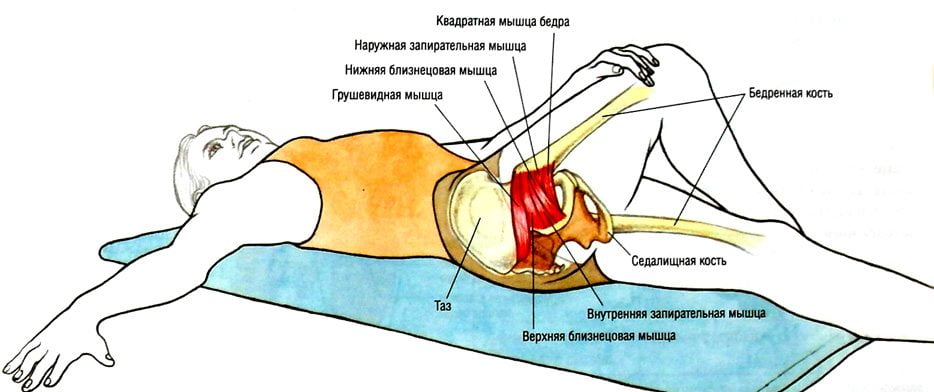
Другие короткие мышцы, вращающие бедро наружу (верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, а также квадратная мышца бедра) находятся ниже грушевидной мышцы и могут вносить свой дополнительный вклад в развитие синдрома грушевидной мышцы и ущемления седалищного и вышеперечисленных нервов.
Функции грушевидной мышцы
При весовой нагрузке грушевидная мышца участвует в контроле избыточной и/или быстрой ротации бедра, например, в фазе установки стопы во время ходьбы или бега, а также стабилизирует тазобедренный сустав, участвуя в удержании головки бедренной кости в вертлужной впадине.
Грушевидная мышца вместе с верхней и нижней близнецовой, наружной и внутренней запирательной, а также квадратной мышцей бедра участвует в наружном вращении бедра.
Грушевидная мышца также принимает участие в отведении бедра, когда оно согнуто в тазобедренном суставе под 90 градусов.
Агонистами грушевидной мышцы во вращении бедра наружу, т.е. её помощниками по выполнению функции, являются верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, квадратная мышца бедра, большая ягодичная мышца, длинная головка двуглавой мышцы бедра, портняжная мышца, задние волокна средней ягодичной и малой ягодичной, а также подвздошно-поясничная мышца.
Антагонистами грушевидной мышцы в наружной ротации бедра являются мышцы, вращающие бедро вовнутрь, а именно: полусухожильная и полуперепончатая мышцы, напрягатель широкой фасции, гребенчатая мышца, а также передние волокна средней и малой ягодичных мышц. Роль приводящих мышц в вопросе внутренней ротации бедра является противоречивой, однако ЭМГ-ислледования показали, что длинная и большая приводящие мышцы активируются во время внутреннего вращения бедра в тазобедренном суставе.
Триггерные точки грушевидной мышцы
Поражение грушевидной мышцы триггерными точками приводит к возникновению боли преимущественно в области крестцово-подвздошного сустава, ягодицы, позади тазобедренного сустава, а также в верхние две трети задней поверхности бедра.
Миофасциальный болевой синдром грушевидной мышцы, вызванный образованием в ней триггерных точек связан с компрессией седалищного и некоторых других нервов в месте их совместного выхода из полости таза через большое седалищное отверстие.
Боль при ущемлении нервов отличается от миофасциальной боли, исходящей из триггерных точек, однако крайне часто оба этих состояния возникают параллельно.
Боль при ущемлении седалищного нерва может уходить дальше, чем боль от триггерных точек и распространяться по всей поверхности бедра и голени, а также на подошву стопы.
Грушевидная мышца способна оказывать мощное воздействие, приводящее к смещению крестцово-подвздошного сустава, поэтому перед коррекцией положения этого сустава необходимо инактивировать триггерные точки в musculus pirifomis и добиться её расслабления.
Рекомендуем к просмотру
Активация триггерных точек в грушевидной мышце может возникнуть в результате любых непривычных нагрузок, например, при попытке предотвратить падение. От человека с данной проблемой можно услышать “Я поскользнулся, когда бежал вокруг стадиона, но удержался и не упал”. Отклонение в сторону при наклоне или быстрая ротация ноги могут также вызвать острую перегрузку мышцы. Длительное сидение на жёсткой поверхности, длительное вождение автомобиля или непосредственная травма при ударе по ягодичной мышце в области грушевидной мышцы также могут спровоцировать активацию триггерных точек. Длительная изнуряющая спортивная активность с активным включением musculus piriformis также может приводить к активации триггеров.
Следует отметить, что в грушевидной мышце не бывает сателлитных точек на фоне активных триггерных точек в других мышцах.
Наличие триггерных точек в грушевидной мышце чаще всего сочетается с триггерными точками в прилежащих мышцах-синергистах, перечисленных выше, а также в мышце, поднимающей задний проход и копчиковой мышце.
Синдром грушевидной мышцы и болевые ощущения
Синдром грушевидной мышцы может сопровождаться болью и парестезией, т.е. растройством чувствительности, например, ощущением жжения, ползанья мурашек, покалыванием в пояснице, паху, промежности, ягодице, тазобедренном суставе, по задней поверхности бедра, голени и стопы, а также в прямой кишке во время дефекации. Симптомы усиливаются в положении сидя, а также в результате избыточной активности. Кроме того могут возникать отёк поражённой конечности, половые расстройства, болезненность в области наружных половых органов, импотенция у мужчин.
Принято считать, что в возникновении синдрома грушевидной мышцы могут вносить вклад:
— миофасциальный боли, исходящие из триггерных точек в грушевидной мышце;
— ущемление нервов или сосудов в большом седалищном отверстии;
— смещение и нарушении функции крестцово-подвздошного сустава, когда стойкое напряжение мышцы, вызванное триггерными точками, может способствовать смещению крестцово-подвздошнго сустава, а нарушение функции сустава провоцирует длительное существование триггеров в грушевидной мышцы. В этой ситуации необходимо проводить коррекцию обоих состояний.
В положении сидя человек с синдромом грушевидной мышцы обычно ерзает и часто меняет позу. У него могут возникнуть трудности при попытке закинуть поражённую ногу на непоражённую.
В положении лёжа на спине, расслабившись, можно выявить стойкую наружную ротацию бедра поражённой ноги.
При попытке поднять выпрямленную ногу отмечается ограничение этой способности на поражённой стороне.
Синдром грушевидной мышцы и ущемление седалищного нерва
Существует 4 варианта выхода частей седалищного нерва из полости таза.
1. Наиболее распространённый путь прохождения седалищного нерва спереди от грушевидной мышцы и краем большого седалищного отверстия. Встречается в 85% случаев.
2. Малоберцовая часть седалищного нерва проходит сквозь грушевидную мышцу, а большеберцовая часть выходит спереди от мышцы. Встречается в 10% случаев.
3. Малоберцовая часть седалищного нерва делает петлю сверху и затем позади мышцы, а большеберцовая часть проходит впереди неё. Встречается в 2-3% случаев.
4. И малоберцовая, и большеберцовая часть седалищного нерва проходят через грушевидную мышцу. Встречается менее чем в 1% случаев.
Следует отметить, что наименее встречающиеся варианты расположения седалищного нерва, при которых одна или обе ветви проходят сквозь грушевидную мышцу являются более благоприятными в вопросе сдавления, чем наиболее распространённый путь, т.к. костные и связочные края большого седалищного отверстия оказывают более интенсивное механическое воздействие на нерв, чем более эластичные мышечные пучки.
Синдром грушевидной мышцы и лечебные упражнения
Существует простое упражнение, которое является и диагностическим для определения триггерных точек в грушевидной мышце и лечебным. В положении сидя возьмите массажный мяч и, закинув одну ногу на другую, подложите его под область грушевидной мышцы на стороне ноги, расположенной сверху.
Сделайте несколько движений тазом вправо-влево по линии расположения грушевидной мышцы от крестца до тазобедренного сустава. При наличии триггеров в грушевидной мышце вы почувствуете выраженную болезненность в этой области. Осуществляйте регулярную прокатку этой области на массажном мяче по всем направлениям, а затем выполните одно из доступных упражнений для ещё большего вытяжения грушевидной мышцы.
Самым простым и доступным каждому упражнением является положение лёжа на спине с перекинутой поражённой ногой, согнутой под 90 градусов в тазобедренном суставе. Поставив стопу поражённой ноги на колено выпрямленной ноги, необходимо положить противоположную руку на колено согнутой ноги и тянуть ногу вниз, углубляя положение с каждым очередным медленным выдохом.
Эта позиция помимо вытяжения грушевидной мышцы может быть использована для мобилизации крестцово-подвздошного сустава с характерным щелчком. После вытяжения мышцы необходимо выполнить несколько активных движений, включающих в работу грушевидную мышцу.
Ещё одним упражнением является положение лёжа на спине с заведённой голенью поражённой ноги на бедро здоровой.
И варианты этого же упражнения: сидя, который был продемонстрирован выше и стоя.
Также для вытяжения грушевидной мышцы могут быть использованы такие упражнения из хатха-йоги, как маричиасана
и ардха матсиендрасана, в которых вытяжение происходит на стороне согнутой ноги.
Одним из самых эффективных упражнений для вытяжения грушевидной мышцы, является агни стамбхасана — асана хатха-йоги. В ней происходит одновременное мощное двустороннее вытяжение грушевидных мышц.
Для устранения длительно существующих вредных факторов, вызывающих образования триггерных точек в грушевидной мышцы и развития синдрома грушевидной мышцы следует отнести:
— коррекцию функционального сколиоза, вызванного неравенством длины нижних конечностей или уменьшением размеров одной половины таза;
— коррекцию перегрузок, вызванных различными позами, например, во время сна на боку необходимо располагать подушку между ног, чтобы избежать длительного натяжения грушевидной мышцы;
— механические перегрузки в результате длительного сидения в кресле машины или возле рабочего стола а также избыточной спортивной активности во время занятий большим теннисом, длительным бегом, футболом, волейболом и другими.
Рекомендуем к просмотру
СПАСИБО ЗА ЛАЙК И ПОДПИСКУ! Подписывайтесь также на мой канал YouTubе!
Источник
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.
Причины развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.
Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника. Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов. Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги. Боль может распространяться почти до голеностопа;
- синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
Изучаются:
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.
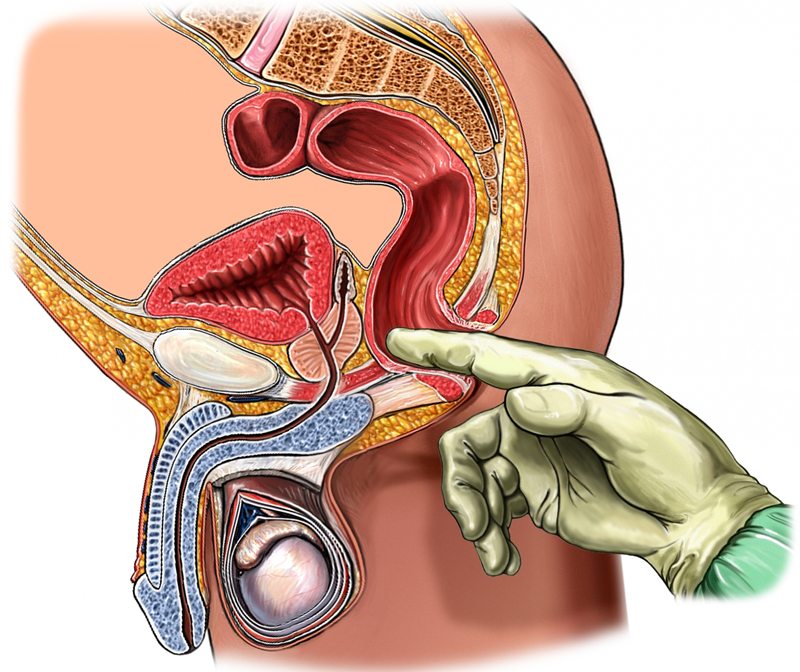
Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения. Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна. Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
- для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Однако только медикаменты не способны победить синдром грушевидной мышцы. Лечение на острой стадии обязательно включает в себя физиотерапевтические методики. Наиболее эффективны вакуумная терапия, лазерная или фармацевтическая акупунктура, иглорефлексотерапия, некоторые другие. Обязателен также массаж, снимающий спазмы, стабилизирующий кровоток. Нередко пациентам рекомендуется ректальный массаж – он считается самым действенным при синдроме грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени. При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
- больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься. Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
- следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
Специалисты по лечебной физкультуре больным с синдромом грушевидной мышцы рекомендуют делать упражнения трижды в сутки. До выздоровления советуют отказаться от любых других тренировок или снизить их интенсивность.
Помогаем себе сами
Если у в
