Лечение синдрома грушевидной мышцы блокада
Синдром грушевидной мышцы — это нервно-мышечная патология, которая характеризуется болью в бедрах и ягодице. Симптомы похожи на клиническую картину радикулопатии поясничного отдела, потому часто упускаются из виду.
Из-за тесной связи с седалищным нервом мышечная дисфункция провоцирует ишиас (раздражение или сжатие нерва) и его симптомы. Лечение синдрома грушевидной мышцы – комплексное, включает манипуляции с позвонками, гимнастику и прием препаратов.
Что такое синдром грушевидной мышцы?
Синдромом грушевидной мышцы называется периферический неврит или воспаление седалищного нерва. Патология развивается из-за спазма или гипотонии мускулатуры. Синдром ошибочно диагностируется, поскольку маскируется под другие распространенные соматические дисфункции:
- грыжа межпозвонкового диска;
- поясничная радикулопатия;
- воспаление крестцово-подвздошного сустава;
- бурсит большого вертела;
- ишиас;
- травмы крестца.
Примерно 6% пациентов, которые жалуются на боль в пояснице, имеют указанный синдром. Задержка в постановке правильного диагноза приводит к атрофии нервов, компенсаторным изменениям в движении, потере чувствительности и онемении, мышечной слабости.
Синдром вызван раздражением или сжатием седалищного нерва, проявляется болями глубоко в ягодице. Диагноз устанавливается только после того, как его блокировка на уровне поясницы устраняется мануальными техниками.
Анатомия
Из-за крепления к крестцу, бедренной кости, как видно на фото, мускулатура таза чувствительна к положению костей в статике и динамике. Привычка сгибать ногу в колене стоя, сидеть, скрестив ноги, и длительные позы, наклоняющие таз в сторону, в том числе «виляние» бедрами во время ходьбы, влияют на мышечный дисбаланс.
Одна маленькая грушевидная мышца вызывает компенсаторные изменения в биомеханике таза и ног, поясницы, грудного отдела и шеи. Могут появиться головные боли, проблемы с тазовыми органами, гормональные дисфункции и запоры.
Где находится
Грушевидная мышца начинается на внутренней поверхности крестца, между крестцовыми отверстиями (позвонками S2-S4). Ее волокна тянутся кнаружи и выходят из тазовой полости сквозь большое седалищное отверстие. Мышца прикрепляется к большому вертелу позади верхней и нижней близнецовых мышц, внутренней запирательной.
Мышца делит большое седалищное отверстие на две части:
- надгрушевидное;
- подгрушевидное.
Верхняя ягодичная артерия с нервом проходит сквозь надгрушевидное отверстие на поверхность таза.
Седалищный, нижний ягодичный нерв и артерии, задний бедренный кожный нерв выходят из подгрушевидного пространства.
Это означает, что любое изменения в тонусе грушевидной мышцы способно заблокировать функцию перечисленных нервов.
Половой нерв из крестцовых позвонков S2-S4 выходит через надгрушевидное отверстие, оборачивается вокруг крестцовой связки, возвращается внутрь таза через малое седалищное отверстие.
Он соединяется с внутренней половой артерией и веной. Потому мышечный спазм влияет на чувствительность, онемение и зуд в области половых органов, нарушения мочеиспускания и даже запоры.
Мышца иннервируется нервами S1 и S2, а иногда и L5 – последнего поясничного позвонка.
Почти у 96% людей седалищный нерв выходит из большого седалищного отверстия вдоль нижней поверхности грушевидной мышцы, то есть, под ней. Но у 22% — он пронзает мышечные волокна, что повышает риск развития синдрома.
Седалищный нерв может проходить через мышечное брюшко или разделяться на две ветви, которые идут сквозь или вдоль волокон. Крайне редко седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы.
Иногда симптомы возникают на фоне локального воспаления при защемлении небольших нервов и сосудов.
Локализация мышцы
Где находится грушевидная мышца? Под большой ягодичной, практически в центральной части. Пальпировать ее можно только при сильном спазме. Имеет форму пирамиды или равнобедренного треугольника. Его основание обращено к крестцу, а вершина – к большому вертелу. Мышечные волокна плоские, расположены веерообразно.
Функции и роль
Грушевидная при сокращении разворачивает бедренную кость наружу, участвует в отведении ноги в сторону и сгибании тазобедренного сустава. Совместно с другой мускулатурой таза она обеспечивает стабильность крестца и бедра во время ходьбы.
Интегративные функции грушевидной мышцы: соединять бедро с крестцом, фактически «собирать таз», удерживать ногу при ходьбе. Она контролирует постановку ноги при шаге, не давая лодыжкам сближаться – расстояние между ногами должны быть равны ширине тазовых костей.
Симптомы синдрома грушевидной мышцы
Тестируется синдром следующим образом: нужно лечь на живот, согнуть ноги в коленях и развернуть бедра внутрь, давая голени отклониться к полу в сторону. Если одна нога не может опуститься, присутствует спазм волокон.
Синдром проявляется по-разному:
- Боль в центре ягодицы, иногда иррадиирующая вниз до голени – признак радикулита.
- Боль при ходьбе в области крестца и большого вертела провоцируется избыточными движениями тазовых костей из-за слабости другой мускулатуры.
- При длительном сидении и вставании боль локализуется в крестце, разливается по ягодицам. В этом случае грушевидная старается «собрать» таз вместо большой ягодичной.
- При нажатии на боковую поверхность бедра и на край крестца ощущается болезненность.
- В толще ягодицы ощущается мышечный валик – признак спазма, а внешне он выглядит полоской, которая пересекает ягодицу. При этом лежать на пораженной стороне больно.
- Грушевидная мышца стабилизирует таз сзади, а гребешковая – спереди. Дисбаланс данной мускулатуры приводит к боли в области лобка, низа живота.
Причины
Данная мышца является синергистом большой ягодичной при развороте бедра и стабилизации крестца. При длительном сидении, то есть, у большинства современных людей, ягодичная мускулатура ослабевает.
Грушевидные – начинают фиксировать крестец вместо них, становятся гиперреактивными. При спазме пережимается седалищный нерв, который проходит через мышечное брюшко из-за особенностей анатомии.
Наиболее частая причина синдрома разворот и фиксация позвонков в поясничном отделе, что ослабляет ягодичную мышцу.
При этом одна тазовая кость со стороны спины будет располагаться выше за счет тяги квадратной мышцы поясницы. Происходит перерастяжение большой ягодичной, и грушевидная — рефлекторно спазмирует.
Поскольку чаще седалищный нерв проходит в подгрушевидном пространстве, то он защемляется при мышечной слабости. Тогда необходимо обратить внимание на ягодицы – одна будет выглядеть больше другой.
Таз у людей со слабой грушевидной будто расползается в стороны, что обычно происходит у женщин после беременности и родов. Причиной слабости является смещение крестца, как места крепления сухожилий, на фоне гинекологических проблем.
Хождение на каблуках способствует утрате стабильности таза, поскольку кости начинают двигаться вверх и вниз. Грушевидная мышца ослабевает, пережимает седалищный нерв, вызывая неврологические симптомы.
Варианты лечения
Перед тем, как снять спазм грушевидной мышцы, нужно определить ее состояние — гипотония или гиперреактивность. Поскольку седалищный нерв чаще выходит в подгрушевидном пространстве, то причиной его компрессии становится мышечная слабость.
Как снять спазм?
Традиционно принято разминать спазмированную мышцу, чтобы снять боль. Однако при массаже сближение мышечных веретен – рецепторов в волокне – приведет к усиленному сокращению, увеличению симптомов.
Порядок действий зависит от увеличенного или сниженного тонуса:
- Если пораженная нога свободно разворачивается внутрь (голень наружу) в положении лежа на животе и сгибании колена, то нужно массировать сухожилия – область большого вертела и крестец.
- Если пораженная нога не разворачивается внутрь, то нужно медленно отвести голень в сторону и простучать мышечное брюшко по длине кулаком – легко, не до боли. Затем простимулировать грушевидную на противоположной стороне массажем сухожилий.
- В любом случае нужно связать таз на уровне крестца, а затем промассировать крепление большой ягодичной – гребни тазовых костей и крестец.
Перед тем, как растянуть грушевидную мышцу, зажимающую нерв, нужно восстановить ослабленную мускулатуру, которая должна вместо нее держать кости таза.
Массаж
Массаж требуется после стимуляции слабой мускулатуры, поскольку фасциальная капсула была в сжатом состоянии длительное время. Лежа на непораженном боку больную ногу сгибают в колене и кладут на выпрямленную здоровую конечность.
Подушечками пальцев проходят по середине ягодицы, отодвигая внешние мышечные слои. Используются несколько приемов массажа:
- продольное и поперечно-боковое поглаживание;
- полукруговое разминание;
- надавливание и смещение тканей.
Нужно обнаружить болезненную точку, надавить на нее и удерживать минуту. Нельзя давить по центру ягодицы, где выходит седалищный нерв.
ЛФК при синдроме грушевидной мышцы
Упражнения при синдроме грушевидной мышцы устраняют мышечный дисбаланс, который привел к спазму или слабости. Физиотерапевт должен разработать комплекс для улучшения осанки, обучить правильной ходьбе, укрепить мускулатуру пресса.
Отсутствие разворота корпуса во время шага – одна из причин изменений в тазу. При повороте включаются косые мышцы живота, которые удерживают таз. Без них кость будет падать и менять мышечный тонус. Смысл лфк при синдроме грушевидной мышцы — обучить правильно двигаться.
Упражнения дополнят лечение в домашних условиях и помогут восстановить биомеханику таза.
- Лежа на спине, согнуть колено пораженной ноги, упереться пяткой в пол. Сокращая ягодицу, приподнимать таз над поверхностью. Задерживать положение на 20 секунд, повторить 5-10 раз.
- Встать, сделать шаг здоровой ногой, а больная – стоит сзади с упором на пальцы. Сделать вдох и на выдохе наклониться вниз за счет сгибания бедра, а не поясницы. Стараться не прогибать поясничный отдел в исходном положении.
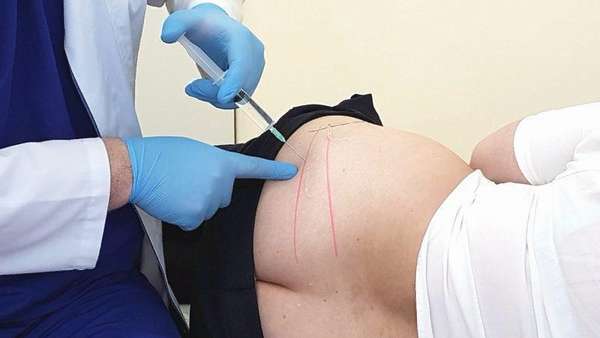
Техника блокады грушевидной мышцы
При проведении блокады отмечают анатомические ориентиры, чтобы выделить место для введения раствора. Техника блокады грушевидной мышцы требует точности, потому с помощью ручки или на глаз обозначают три точки: на большом вертеле, задней ости подвздошной кости и седалищном бугре.
В полученном треугольнике проводят биссектрису от вершины угла – подвздошной кости вниз. На линии обозначают три точки, которые разделяют ее на три отрезка. Блокаду выполняют во вторую точку. Глубина введения иглы не менее 6 см. Обычно применяют раствор новокаина.
Заключение
Синдром грушевидной мышцы – это чаще не локальная проблема, а отражение глобального изменения осанки. Длительное сидение приводит к местным нарушениям, спазму и болезненности, поскольку крупная мускулатура не выполняет функцию.
Укрепление большой ягодичной мышцы практически всегда снимает нагрузку с грушевидной. Так как расслабить грушевидную мышцу и седалищный нерв без устранения причины спазма –слабости другой мускулатуры – невозможно. Связывание таза во время сидения облегчает тянущие боли.
Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Источник
Синдром грушевидной мышцы является частой патологией, которую не так просто дифференцировать от люмбаго или люмбоишиалгии. Поэтому каждому человеку важно иметь представление об особенностях этого синдрома, чтобы правильно определить диагноз и назначить правильное лечение.
Что такое синдром грушевидной мышцы
Данное заболевание относится к компрессионно-ишемическим невропатиям. Патология характеризуется наличием болевого синдрома в области ягодиц, который усиливается при физических нагрузках. В результате влияния различных факторов мышца спазмируется, прижимает нервы и сосуды к костной ткани.
Анатомия
Данная мышца относится к группе внутренних тазовых мышц. В силу особенностей локализации и в результате некоторых заболеваний может происходить ее сдавление, что ведет к возникновению рассматриваемого синдрома.
Где находится
Важно знать, где находится грушевидная мышца. Она располагается в полости малого таза, начинается от крестцового сочленения, проходит через седалищное отверстие и прикрепляется к бедренной кости.
Сама анатомия грушевидной мышцы такова, что она прилежит к ягодичной артерии и седалищному нерву. При ее длительном сдавлении они также вовлекаются в патологический процесс.
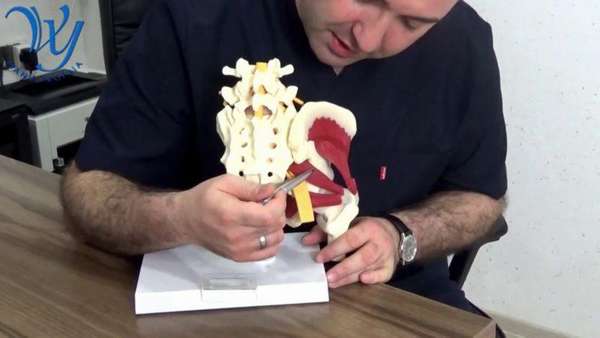
Как она выглядит
Мышца выглядит как треугольное формирование, которое широким основанием прикрепляется к крестцу, другим концом (сухожилием) – к большому вертелу бедренной кости.
Фото мышцы:
Функции
Функции грушевидной мышцы —, осуществление отведения бедра в сторону и обратно, при беге данное формирование обеспечивает предохранение бедра от чрезмерного вращения, участвует в наклоне таза в сторону.
Клиническая картина
Так называемое защемление грушевидной мышцы проявляется болевым синдромом в области ягодиц. Боли преимущественно носят ноющий и тянущий характер. Симптоматика всегда усиливается при выполнении какой-либо физической нагрузки.
При данной патологии возможно дополнительное сдавление прилегающих сосудов и нервных стволов, что также ведет к возникновению дополнительных симптомов заболевания.
При данном синдроме боли в области ягодиц удается выявить при сгибании нижней конечности в тазобедренном и коленном суставах одновременно. Сгибание при этом должно осуществляться врачом, нога пациента должна быть расслабленной.
Боли усиливаются в положении стоя. Когда человек сидит или лежит, выраженность симптоматики немного снижается. Важно отметить, что при данном заболевании боли способны возникать при перкуссии по задней поверхности бедра, также возможно ощущение дискомфорта в зоне седалищного нерва.
Указанная симптоматика способна переходить на нижнюю конечность на стороне поражения как в зоне бедра, так и голени. При сдавливании седалищного нерва и артерий в этой области у пациентов возникают жалобы на онемение ноги, снижение чувствительности, жгучую боль, которая появляется в ночное время.
Сужение просвета сосудов в течение длительного времени может проявляться как синдром перемежающейся хромоты. Важно отметить, что долгое сдавливание нервных стволов способно стать причиной пареза стопы различной степени выраженности.
В патологический процесс могут вовлекаться органы малого таза – это проявляется нарушениями мочеиспускания, болью при дефекации.
Клиническая картина воспаления грушевидной мышцы сходна с симптомами при люмбалгии и люмбоишиалгии. При выставлении диагноза важно тщательно проанализировать жалобы пациента, что поможет точно выявить заболевание.
Причины синдрома
Чаще всего данная патология является вторичной, то есть следствием другого заболевания. Среди причин синдрома грушевидной мышцы основными являются следующие:
- Травмы таза и пояснично-крестцового отдела позвоночного столба, которые ведут к различным повреждениям грушевидной мышцы: частичному надрыву или растяжению. В результате формируется гематома, которая провоцирует характерную клиническую симптоматику.
- Дегенеративные патологии позвоночника: остеохондроз, спондилез, сужение спинномозгового канала, остеофиты.
- Опухоли позвоночного столба, которые могут быть первичными и метастатическими.
- Сакроилеит, или воспаление крестцово-подвздошного сустава различной этиологии.
- Растянуть грушевидную мышцу можно в ходе чрезмерных и нерационально распределенных физических нагрузок.
- Миозит, то есть воспаление мышечной ткани данной области, с кальцификацией тканей.
- Различные воспалительные процессы органов малого таза – речь идет о гинекологических и урологических заболеваниях.
- Переохлаждение.
- Неправильная техника инъекций.
- Так называемый синдром скрученного таза, который формируется вследствие сколиоза нижних отделов позвоночника, остеоартроза тазобедренных суставов, а также из-за разной длины ног.
Данный патологический синдром способен возникать при несимметричной нагрузке на пояснично-крестцовую зону, что бывает при некоторых особенностях условий труда. Человек вынужден длительное время находится в неудобной позе с выраженным статическим напряжением, что и является причиной заболевания.
Способы лечения
Лечение осуществляется в домашних условиях. Медицинское учреждение следует посещать для динамического наблюдения и с целью прохождения физиолечения и иглорефлексотерапии, которые обладают хорошей эффективностью при данном заболевании.
Важно отметить, что блокаду также проводят в условиях поликлиники или стационара, поскольку для нее требуются аппарат ультразвуковой диагностики и стерильные условия. Блокада проводится тогда, когда лечение синдрома грушевидной мышцы в домашних условиях оказывается неэффективным. Подробнее обо всех методах ниже.
Как снять спазм грушевидной мышцы
Как расслабить грушевидную мышцу и седалищный нерв? Это можно осуществить при помощи лекарственных средств. С целью расслабления используют миорелаксанты: «,Тизалуд»,, «,Мидокалм»,. Препараты применяются в виде таблеток и инъекций.
Для уменьшения болей назначаются нестероидные противовоспалительные средства: «,Декскетопрофен»,, «,Нимесулид»,, «,Диклофенак»,. Они также используются в виде инъекций и таблеток.
В тяжелых случаях могут прибегать к инъекциям глюкокортикоидов: «,Дексаметазона», и «,Дипроспана»,.

В качестве вспомогательных средств применяются препараты, улучшающие периферическое кровообращение («,Пентоксифиллин»,, «,Вазонит»,) и передачу нервного импульса («,Ипигрикс»,, «,Нейромидин»,).
Каждому пациенту с подобной проблемой важно знать, как снять спазм грушевидной мышцы самостоятельно. Это важно, поскольку обострения могут случиться в любой ситуации и в любом месте.
Массаж
Массаж грушевидной мышцы имеет важное значение в лечении данного заболевания. Процедура будет способствовать расслаблению зоны патологии, улучшению кровотока и обмена веществ, а также уменьшению болевого синдрома. Пациентам назначается от 10 до 20 сеансов, в зависимости от динамики процесса. Рекомендуется проходить массаж курсами, дважды в год.
ЛФК
ЛФК является важным компонентом комплексного лечения данного заболевания. Гимнастика помогает мышечной ткани расслабиться, уменьшает выраженность болевого синдрома. Комплекс лечебных упражнений, который может помочь пациентам:
- Лежа на спине, нужно согнуть колени и развести стопы на расстояние ширины плечевого пояса. После этого следует сводить и разводить колени на максимально возможное расстояние.
- Для следующего упражнения нужно принять такое же положение, как и в предыдущем, только колени и стопы сводятся вместе. Затем их следует наклонять поочередно в разные стороны, делая это медленно.
- Для этого упражнения требуется встать на четвереньки. После этого нижнюю конечность сгибают в колене, отводят в сторону, выпрямляют и возвращают в исходную позицию, выполняя все движения в обратном порядке. Все указанные движения осуществляют и со второй ногой.
- Для этого упражнения нужно сесть на стул, спина при этом должна быть прямой. Пораженную нижнюю конечность кладут на колено здоровой ноги. После следует медленно наклонять прямую спину вперед на максимально возможное расстояние. Как только оно достигнуто, необходимо вернуться в исходную позицию.
Обучение упражнениям при синдроме грушевидной мышцы осуществляется специалистами, которые контролируют правильность их выполнения. Это крайне важно, поскольку пациент в дальнейшем будет делать гимнастику в домашних условиях.
Какие существуют мази для снятия боли в мышцах?
Техника блокады
К этому методу лечения прибегают в случае стойкого выраженного болевого синдрома и при неэффективности основной терапии. Техника блокады грушевидной мышцы заключается в следующем: пациент ложится на живот, после чего врач производит антисептическую обработку кожного покрова. Врач очерчивает для себя треугольник, вершины которого находятся в следующих точках: большой вертел, седалищный бугор, задневерхняя ость подвздошной кости.
От последней точки нужно провести прямую линию, которая поделит на равные отрезки расстояние между седалищным бугром и большим вертелом. Саму линию делят на 3 одинаковые части. Точка укола – стыковка нижней и средней третей данного отрезка.
Перед блокадой проводят анестезию. После этого берут специальную длинную иглу, при помощи которой начинают медленно прокалывать кожу и вводить шприц в подлежащие ткани. После того, как врач почувствовал сопротивление (это говорит о достижении связки), иглу тянут вверх на 10 мм, наклоняют на 60 градусов и снова вводят вниз на 10 мм.

Благодаря этим манипуляциям специалисту удается достичь брюшка грушевидной мышцы. Как только это произошло, производится введение от 10 до 20 мл раствора «,Новокаина», или другого используемого для этих целей анестетика.
Важно отметить, что весь процесс производится под контролем ультразвукового аппарата, поэтому риск осложнений сведен к минимуму. Помимо «,Новокаина», для блокад могут применяться глюкокортикоиды: «,Дексаметазон»,, «,Дипроспан»,.
Заключение
Каждому человек необходимо иметь представление о синдроме грушевидной мышцы. При возникновении характерных клинических признаков нужно незамедлительно обращаться к врачу. Специалист проведет обследование, определит диагноз и составит схему терапии, больший объем которой осуществляется в домашних условиях.
Самостоятельно назначать лечение запрещено, этим можно только усугубить ситуацию.
Источник
