Лечение миофасциального болевого синдрома москва
Длительно действующие вредные факторы могут приводить к увеличению вероятности мышечной перегрузки. Их подробное описание – тема для отдельной большой статьи.
Поэтому здесь приводится лишь их перечисление с поверхностными пояснениями.
Рассмотрим основные виды механических стрессов.
Под структурными аномалиями обычно понимают неравную длину нижних или верхних конечностей. В первом случае это вызывает перекос таза, что, в свою очередь под действием мышечного сокращения проявляется в виде компенсаторного сколиоза. Во втором случае результат аналогичен, но вызван неравномерной нагрузкой мышц плечевого пояса.
Постуральные стрессы – это перегрузка мышц, связанная с некорректным положением тела в пространстве (например, при неправильной осанке или сидении на неудобной мебели) или постоянным выполнением повторяющихся движений, вызывающих утомление (вращение шеи вперёд-назад и длительное письмо у студентов).
Сокращение мышц – чрезмерная постоянная внешняя нагрузка на мышцы со стороны одежды и обуви.
В случае обнаружения длительно действующих вредных механических стрессов пациенту дают рекомендации о коррекции неверных движений и/или статичных поз. При необходимости уместны внешние мануальные воздействия, если процесс чрезмерно запущен.
Также важным моментом является недостаток питательных веществ. А именно:
витаминов — B1 (тиамина), В6 (пиридоксина), В9 (фолевой кислота), В12 (цианокобаламина), С (аскорбиновой кислоты);
минералов: кальция (в его усвояемости важнейшую роль играет витамин D: витамин D3 можно получить через кожу из солнечных лучей), калия (его наличие связано с работоспособностью гладкой мускулатуры и сердечной мышцы, но прямое влияние на появление триггеров в костных мышцах не доказано), магния (является кофактором для более чем 300 клеточных ферменотов, имеющих отношение к энергетическому метаболизму. Нормальное содержание магния в крови определяет достаток в кальции и калии), железа (обеспечение мышц энергией и кислородом, регуляция гормональной функции, регуляция температуры тела и восприятия холода).
Больные миофасциальным синдромом часто страдают злоупотреблением алкоголем, сигаретами, наркотиками, кофеином. Данные вещества категорически вредны для здоровья мышц, и могут помешать терапевтическому эффекту соединительно-тканного массажа.
В случае, если проведены анализы и определена недостаточность одного из перечисленных витаминов и минералов, пациенту даются рекомендации по правильному питанию.
Метаболическая и эндокринная недостаточность – это болезни щитовидной железы, ожирение, сахарный диабет, предрасположенность к подагре.
При обнаружении описанных проблем пациент направляется к эндокринологу.
Психологические факторы
Вызванные миофасциальным синдромом:
Безысходность – это чувство связано с тем, что пациентам часто вменяют, что его боль вызвана неизлечимым заболеванием, например, остеохондрозом. Причём для профилактики остеохондроза рекомендуется не двигаться, следовательно боль в мышцах усиливается. Человек приходит к выводу, что его участь – постепенное движение смерти или операция…
Если чувство постепенного движения к смерти сохраняется продолжительное время, то оно становится своего рода идеей фикс и может привести к состоянию депрессии
Депрессия – чаще всего из-за незнания истинной причины боли.
Приводящие к миофасциальному синдрому — тревога и напряжение, в следствие которых непроизвольно постоянно сокращаются мышцы (чаще всего под «мышцей стресса» понимают трапециевидную)
Существует так называемый синдром отличного парня, заключающийся в том, что больной, постоянно превозмогая боль, старается выполнять все свои трудовые и домашние обязанности в полном объёме, чтобы не выглядеть слабым и проигравшим.
В случае диагностирования психогенных факторов больному объясняет сущность проблем и при необходимости (например, при глубокой депрессии) даётся направление к соответствующему специалисту – психотерапевту.
Хроническая инфекция и заражение гельминтами – вирусные инфекции (в частности, герпес), хронические бактериальные инфекции (абсцедирующие или ретенированные зубы, синусит), глистная инвазия.
Другие факторы – аллергический ринит, нарушения сна.
Источник
Боль – признак многих неврологических и нейрохирургических заболеваний: патологии сосудов, воспалительного процесса, новообразований, травматических повреждений головного мозга, полинейропатии. Она значительно ухудшает качество жизни пациента. Миофасциальный болевой синдром является проявлением первичной дисфункции миофасциальных тканей.
Врачи Юсуповской больницы выявляют причину боли при помощи современных методов исследования. Для обследования пациентов используют современные аппараты европейских, американских и японских фирм.

Неврологи применяют индивидуальные схемы терапии болевого синдрома, применяя лекарственные препараты и немедикаментозные методы лечения. Наиболее сложные случаи заболевания обсуждаются на заседании экспертного Совета. Кандидаты и доктора медицинских наук, врачи высшей категории, являющиеся ведущими специалистами в области неврологии, принимают коллегиальное решение. Наиболее сложное лечение можно пройти в клиниках-партнёрах.
Миофасциальный болевой синдром развивается на фоне рефлекторных мышечно-тонических синдромов и осложняет их течение. Компрессионная радикулопатия, рефлекторный болевой синдром могут иметь острое, подострое, хроническое и рецидивирующее течение. У 85% пациентов с миофасциальным болевым синдромом неврологи определяют признаки дисфункции стволовых структур. Боль вызывают вертебральные и экстравертебральные заболевания.
Вертебральный синдром включает следующие симптомокомплексы:
- болевой (боль и болезненность);
- фиксационный (снижение объёма движений, деформации, мышечно-тонический дисбаланс);
- морфологический (обусловливает возникновение вертебрального синдрома).
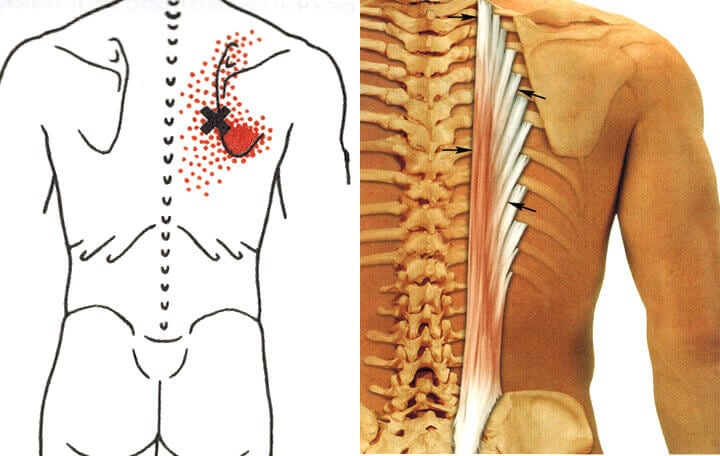
Среди мышечно-тонических реакций, которые обусловлены остеохондрозом позвоночника, выделяют региональные вертебральные синдромы (боль в шее, грудной клетке, пояснице) и экстравертебральные проявления (боль в верхних конечностях, ягодицах, передней области грудной клетки, миофасциальный синдром тазового дна). Вследствие спазма сегментарных мышц происходит иммобилизация поражённого сегмента, что со временем поддерживает боль. Излюбленными местами локализации мышечно-тонических синдромов являются трапециевидные, ромбовидные, лестничные, грушевидные, паравертебральные и средняя ягодичная мышца.
Причины миофасциального болевого синдрома
Выраженный миофасциальный болевой синдром возникает под воздействием различных факторов:
- стрессы вызывают развитие напряжения и спазма скелетных мышц, которые сохраняются после прекращения воздействия на организм стрессовых факторов;
- функциональная перегрузка отдельных мышечных групп при разной длине ног, нарушениях осанки;
- перегрузка отдельных мышечных групп при длительном нахождении в вынужденной позе или постоянных стереотипных движениях;
- спортивная травма, прямое повреждение мышц в результате дорожно-транспортного происшествия;
- длительная иммобилизация при вывихах и переломах конечностей;
- прямая травма мышц в результате ДТП, спортивные травмы;
- заболевания внутренних органов, при которых болевые импульсы из поражённого патологическим процессом внутреннего органа приводят к защитному мышечному спазму.
Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Неврологи определяют причину болевого синдрома, назначают лечение, направленное на устранение причины боли.
Проявления миофасциального болевого синдрома
Пациенты на приёме у невролога предъявляют жалобы на боль в шее, пояснице и в других скелетных мышцах. Интенсивность боли уменьшается после отдыха, при растяжении и разминании болезненной мышцы. В пораженных мышцах врач или пациент может прощупать мышечный тяж. В нём определяются уплотнённые болезненные участки – триггерные точки. Давление на них вызывает как местную, так и отражённую боль.
Диагностика миофасциального болевого синдрома не вызывает трудностей. Невролог устанавливает диагноз на основании жалоб пациента на наличие хронических асимметричных мышечных болей. При осмотре врач прощупывает болезненные мышцы, выявит триггерные точки в них и выясняет причину возникновения у мышечно-фасциального болевого синдрома.
Выделяют 3 стадии течения заболевания:
- первая, острая стадия характеризуется постоянными, интенсивными болями, причиняющими пациенту страдания, причину которых пациент объяснить не может;
- на второй стадии болезненные ощущения возникают лишь при движениях и физических нагрузках, во время покоя боль отсутствует;
- на третьей стадии у пациентов сохраняются неприятные ощущения и некоторое нарушение функции поражённых мышц.
У больных с мышечно-фасциальным болевым синдромом всегда присутствуют нарушения подвижности поражённых мышц. При хроническом течении заболевания состояние пациента страдает не от самой боли, а от сопутствующего снижения физической активности, депрессии, нарушения сна, социальной дезадаптации. Для того чтобы выяснить причину боли, врачи Юсуповской больницы применяют следующие методы исследования:
- рентгенографию позвоночника;
- спондилографию;
- магнитно-резонансную томографию;
- компьютерную томографию.
Лечение и профилактика миофасциального болевого синдрома
При наличии острого болевого синдрома лечение заключается в применении ненаркотических анальгетиков и нестероидных противовоспалительных препаратов. Вначале их вводят внутримышечно, а затем принимают в виде таблеток. Для профилактики осложнений со стороны желудочно-кишечного тракта применяют ингибиторы протонной помпы. При выраженном болевом синдроме применяют мелоксикам-ратиофарм. Местно используют лидокаиновые пластыри.
На втором этапе лечения острого или выраженного болевого синдрома пациентам назначают трамадол. При присоединении нейропатической боли применяют антиконвульсанты второго поколения: габапентин и прегабалин. Карбамазепин относится к противосудорожным лекарственным средствам. Он обладает умеренным антидепрессивным эффектом, оказывает анальгезирующее действие. Финлепсин и Финлепсин 200/400 ретард принимают перорально.
Снижение мышечного тонуса вызывает баклофен – миорелаксант с центральным механизмом действия. Препарат обладает одновременно обезболивающим, подавляющим и миорелаксирующим эффектом. Применение миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных триггерных точек. Одним из наиболее популярных миорелаксантов центрального действия является тизанидин. Толперизон влияет на все звенья болевого синдрома: вегетативную нервную систему, мышечный спазм. Его назначают совместно с нестероидными противовоспалительными препаратами. Толперизон применяют при проведении нейромышечных лидокаиновых блокад. Депрессивное состояние у пациентов с хроническим миофасциальным болевым синдромом является показанием к назначению трициклических антидепрессантов.
В Юсуповской больнице для лечения миофасциального болевого синдрома применяют рефлекторные методы лечения. Рефлексотерапия вызывает общую релаксацию, устраняет болезненные мышечные спазмы, нормализует психоэмоциональный фон пациентов. Наиболее часто для лечения мышечно-фасциального болевого синдрома применяют иглорефлексотерапию, магнитотерапию. С целью инактивации триггерных точек применяют лазерное излучение. Для уменьшения боли проводят мануальную терапию, отпускают физиотерапевтические процедуры.
Профилактика миофасциального болевого синдрома складывается из мероприятий, направленных на лечение основных заболеваний, вызывающих боль. При остеохондрозе позвоночника пациентам рекомендуют соблюдать правильную позу туловища, уменьшить статическую и динамическую нагрузку на позвоночный столб. При сколиозах позвоночника проводят ортопедическое лечение с целью коррекции искривления позвоночника.
При синдроме короткой ноги пациенты проходят лечение у ортопеда. Применяются специальные ортопедические стельки для обуви, которые помещают под пятку укороченной ноги. Пациентам с синдромом укорочения половины таза рекомендуют подкладывать под область ягодиц при сидении специальную подушку или валик.
При наличии сутулости проводят лечебную физкультуру, массаж, рекомендуют ношение ортопедических изделий в виде специальных корсетов для исправления осанки. С целью исправления «греческого» типа стопы назначают ношение специально сконструированных стелек.
При наличии миофасциального болевого синдрома позвоните по телефону. Вас запишут на приём к врачу Юсуповской больницы. После обследования вам составят индивидуальную схему терапии. В лечении пациентов, страдающих миофасциальным болевым синдромом, принимают участие врачи разной специализации: неврологи, травматологи, ортопеды, мануальные терапевты, реабилитологи и психологи. После лечения пациенты получают рекомендации по профилактике заболевания.
Автор

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Абузарова Г.Р. Невропатический болевой синдром в онкологии: эпидемиология, классификация, особенности невропатической боли при злокачественных новообразованиях // Российский онкологический журнал. — 2010. — № 5. — С. 50-55.
- Алексеев В.В. Основные принципы лечения болевых синдромов // Русский медицинский журнал. — 2003. — Т. 11. — № 5. — С. 250-253.
- Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — 2001. — 368 с.
Наши специалисты

Невролог, руководитель клиники хронической боли

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Невролог

Невролог

Невролог, ведущий специалист отделения неврологии

Невролог
Цены на лечение миофасциального болевого синдрома
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник

Боли в мышцах бывают разными в зависимости от причины их возникновения. Миофасциальный синдром (МС) представляет собой образование мышц-триггеров (уплотнений), при нажатии на которые пациент испытывает неприятные ощущения. Боль отличается интенсивностью, при этом двигательная активность снижается, мышцы быстрее устают.
Человек с миофасциальным синдромом стремится всеми доступными способами уменьшить дискомфорт. Он меньше двигается, старается больше времени проводить в состоянии покоя. Диагностика основана на пальпации узелков, проступающих сквозь кожу, и осмотре болезненного места.
Терапия подразумевает назначение лекарственных препаратов, массажа, мануальных техник, ЛФК, рефлексотерапии. При отсутствии лечения патология приобретает хронический характер, что существенно ухудшает качество жизни пациента.
Механизм развития заболевания
Боль ощущается в мышцах, однако основная причина ее возникновения – патологические процессы в нервных окончаниях. Заболевание относится к категории неврологических. Сигналы, поступающие из центральной нервной системы, провоцируют мышечный спазм. При нормальной жизнедеятельности организма мышцы получают стимулы из головного мозга, которые способствуют их поочередному сокращению и расслаблению.
При возникновении патологии волокна могут задерживаться в одном из положений на длительное время. Расслабленное состояние, которое сохраняется продолжительный срок, препятствует полноценной двигательной активности. Пациент чувствует хроническую усталость, снижение энергии даже после пробуждения. Продолжительное спазмирование или сокращение мышц приводит к возникновению миофасциального синдрома.
Причины миофасциального синдрома
Возникновение болезненных узелков появляется не случайно. Этому предшествует развитие следующих нарушений:
- Остеохондроз позвоночника. Локализация уплотнений зависит от того, какой именно участок позвоночного столба подвержен дегенеративным процессам. Поражения позвоночника в области поясницы, крестца или грудины вызывают симптоматику, схожую со стенокардией, почечными коликами, панкреатитом. Шейный остеохондроз вызывает боли в области рук, плечевого пояса, затылка и шеи.
- Заболевания органов грудной или брюшной полости. К ним относятся печень, сердце, почки, яичники и другие. В этом случае срабатывает механизм рефлекторной защиты органа, когда расположенные вокруг него мышцы находятся в напряженном состоянии постоянно. Неприятные ощущения в этой области вынуждают больного принимать определенную позу, что также приводит к перенапряжению определенных групп мышц.
- Воспалительные процессы в суставах.
- Дефекты формирования скелета, которые носят врожденный или приобретенный характер. К ним относят плоскостопие, сколиоз, разницу в длине правой и левой нижних конечностей. Обычно сильное и постоянное напряжение мышц ощущается при ходьбе. В состоянии покоя больной чувствует себя значительно лучше.
- Заболевания нервной системы, защемления нервных корешков.
- Воспаления суставов или мягких тканей, сопровождающиеся отеками. Проходящие рядом нервы сдавливаются, что приводит к ухудшению проведения нервных импульсов.
- Интоксикация организма, при которой в мягких тканях накапливаются токсические вещества. Это состояние наблюдается при приеме некоторых групп медикаментов.
- Патологии ревматического характера, при которых наблюдается воспаление соединительной ткани (ревматизм, полиартрит, дерматит, красная волчанка и другие).
Важно выявить первоисточник заболевания, чтобы назначить правильную схему лечения. В некоторых случаях клиническая картина похожа на другие патологии.
В большинстве случаев диагноз миофасциальный синдром ставят лицам, возраст которых находится в диапазоне 30-60 лет. У женщин болезнь встречается чаще, чем у мужчин.
Факторы риска миофасциального синдрома
Существует ряд причин, которые напрямую не связаны с МС, но при определенных обстоятельствах могут привести к его развитию:
- неудобное положение тела, неправильная осанка, вызывающая перенапряжение определенных групп мышц;
- лишний вес, ожирение;
- тесная обувь, одежда, которые провоцируют сдавливание мышечной ткани и нервов;
- гиподинамия, сидячая работа;
- стрессы, хроническая усталость;
- интенсивные физические нагрузки у спортсменов с приемом стимуляторов роста мышечной массы;
- инфекции, вирусные заболевания;
- злокачественные опухоли;
- сильное переохлаждение.
Основные симптомы болезни
Главным признаком миофасциального синдрома становится боль, тянущая или ноющая в области образовавшегося узелка. Последний отчетливо прощупывается при пальпации участков тела. Его способен нащупать врач, но может выявить и сам пациент. При нажатии на него болевой синдром переходит в острую фазу.
Среди дополнительных симптомов заболевания выделяют:
- периодическое возникновение мышечных спазмов;
- кожа в пораженной области немеет, теряет чувствительность;
- кожа приобретает красноватый или бледный оттенок;
- постоянными спутниками становятся покалывание или жжение;
- двигательная активность угасает, становится менее выраженной.
Наличие одного или нескольких из перечисленных выше симптомов – повод обратиться к невропатологу для выяснения причин их появления.
Диагностика заболевания
Врач анализирует жалобы пациента и осматривает пораженный участок. При обнаружении скелетных патологий назначается обследование на специальном оборудовании. Обязательным этапом является неврологическое исследование. Важно дифференцировать эту патологию от грыжи позвоночного диска или других нарушений.
Присутствие в анамнезе сопутствующих заболеваний не исключает обнаружение миофасциального синдрома.
Рентгенологическое обследование позволяет диагностировать остеохондроз, артроз, искривление позвоночного столба. Для проверки состояния внутренних органов дополнительно назначается гастроскопия, электрокардиография и другие методы. Дифференциальная диагностика очень важна.
Лечение миофасциального синдрома
Терапия этого заболевания подразумевает использование определенных групп лекарственных препаратов, а также немедикаментозных методов. Только комплексный подход поможет добиться устойчивой ремиссии или полного выздоровления пациента.
Медикаментозная терапия
При сильных болях делают блокаду. Обезболивающие препараты помогают убрать воспаление и неприятные ощущения. Миорелаксанты способствуют расслаблению мышц, которые находятся в состоянии спазма и повышенного напряжения. Применение антидепрессантов показано пациентам, которые страдают от миофасциального синдрома длительное время. Препараты снижают уровень дискомфорта и нервозности, нормализуют психоэмоциональное состояние.
Немедикаментозная терапия
Как показывает практика, при таких заболеваниях хорошо помогает рефлексотерапия. Врач прокалывает пораженный участок тонкой стерильной иглой, внимательно следя за реакцией организма на данные манипуляции. Такие процедуры помогают улучшить кровообращение и расслабить мышечные волокна.
В клинике доктора Длина особое внимание уделяют мануальным техникам, помогающим убрать боль на разных стадиях развития заболевания. Терапевт с помощью рук прорабатывает кости и суставы, чтобы вернуть им подвижность. Растягивание и сдавливание триггерных точек возвращает их в нормальное состояние. После курса процедур при пальпации уплотненные узелки перестают ощущаться.
Остеопатия предусматривает применение различных техник, направленных на глубинную проработку мышц и мягких тканей, а не только суставов. Среди популярных методов лечения миофасциального синдрома применяется кинезиотейпирование. Оно подразумевает наклеивание эластичного тейпа на пораженную область, что приводит к расслаблению мышечных волокон и формированию нового стереотипа движений.
Ударно-волновая терапия (УВТ) и ди-тазин терапия предусматривают применение специального оборудования. В первом случае это аппарат, излучающий акустические волны, во втором – лекарство фотодитазин и электрофорез. Курс процедур избавляет от острой и хронической боли при диагнозе миофасциального синдрома.
Источник
