Лечение корешкового синдрома при беременности
Здравствуйте! Лечение болей в спине при беременности должно проходить под наблюдением врача. Беременной женщине следует помнить, что применение любых медикаментозных средств возможно только после консультации с акушером- гинекологом и выяснения безопасности их применения. Кроме того, существует немало различных немедикаментозных методик, способных избавить женщину от такого неприятного «симптома» беременности, как боли в спине.
В США распространена особая методика лечения болей в спине у беременных, называемая кайропрактикой. Она включает в себя массаж мышц спины, снимающий их излишнее напряжение, мягкую мануальную коррекцию позвоночного столба, а также занятия лечебной физкультурой. Комплекс упражнений, специально разработанный для беременных, способствует укреплению мышц спины и брюшного пресса. Как показали исследования, подобная методика позволяет не только избавить женщину от мучающих ее болей в спине и пояснице, но и нормализовать физиологические функции нервной системы, что положительно сказывается на развитии плода. По данным американских врачей, женщины, проходившие подобные курсы лечения, были лучше подготовлены к родовой деятельности, роды у них протекали быстрее, а процент осложнений заметно снижался.
Для снятия болей в спине у беременных женщин может применяться и иглоукалывание. Аккупунктурное воздействие хорошо купирует выраженность болевого синдрома, особенно на поздних сроках беременности. При этом оно не оказывает патологического влияния на здоровье матери или развитие плода, поэтому может быть рекомендовано для применения у беременных женщин.
Облегчить боли в спине Вам могут помочь и несколько простых приемов:
1. Легкий массаж спины, способствующий релаксации напряженных мышц. Его можно проводить и самостоятельно. Для этого следует сесть или лечь на бок и двумя руками массировать нижнюю часть спины вдоль позвоночника. Но если есть возможность, то лучше чтобы массаж выполнял специалист, который при помощи специальных методик может обеспечить лучшее расслабление мышц, снять с них накопившуюся усталость.
2. Снятию боли в области спины помогает теплый душ или теплая ванна.
3. Ношение специального бандажа для беременных способствует поддержанию живота и уменьшает нагрузку на мышцы спины.
4. Можно использовать специальные ортопедические подушки для беременных, которые подкладывают под живот, во время сна на боку.
5. Регулярно следует выполнять гимнастические упражнения, способствующие укреплению мышц, повышающие их выносливость к физическим нагрузкам.
6. Необходимо следить за правильной осанкой, нарушение которой часто провоцирует развитие болей в области крестца или копчика. Держите спину ровно, не сутультесь и не выгибайтесь сильно назад. Если приходится долго сидеть, то желательно использовать ортопедические сиденья или маленькие подушки под спину.
7. Если нет противопоказаний, то помочь снять боли в спине может посещение бассейна. Во время плавания происходит расслабление мышц спины, увеличивается расстояние между телами позвонков (доказано, что после занятий в бассейне рост человека увеличивается на 3-4 см!, правда, спустя несколько часов, возвращается снова к «нормальным» показателям). Также занятия плаванием способствуют улучшению дыхания, усилению кровообращения и повышению обмена веществ.
Источник
Такое заболевание как остеохондроз при беременности проявляется весьма часто. Причиной тому служит огромная нагрузка на позвоночник из-за увеличивающейся массы тела беременной. Также немалую роль при этом играет и существенное смещение центра тяжести, сопровождающееся особой утиной походкой. А ввиду особого положения женщины, устранение дискомфорта от остеохондроза, а также полноценное лечение должны проводиться обязательно, но щадящим способом.
Симптомы
Поскольку остеохондроз поражает различные зоны позвоночника, симптомы заболевания могут несколько отличаться в зависимости от места возникновения поражения суставных хрящей. Наиболее сильным нагрузкам во время беременности подвергается шейная зона позвоночника и его поясничный отдел. Однако и грудной отдел подвергается серьезным нагрузкам. А диагностика заболевания при беременности может проводиться только путем осмотра и анализа жалоб.
Шейный отдел
Симптомы, которые сопровождают шейный остеохондроз при беременности, разительно отличаются от признаков поражения поясничной и грудной зоны. Причина тому заключается в физиологической особенности строения позвонков шеи. В сравнении с иными участками позвоночника, шейный отдел является самой подвижной частью и состоит из значительно меньших по размеру элементов.
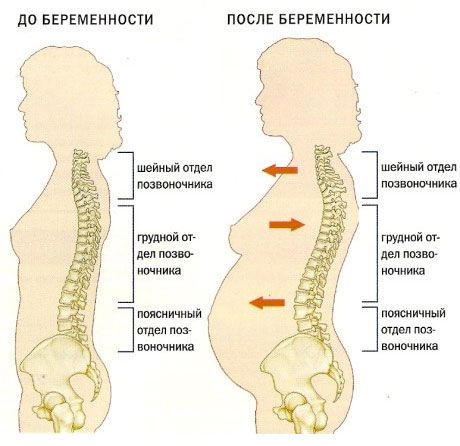
Изменения в позвоночнике при беременности
Ввиду особенностей строения шеи, даже малейшее смещение позвонков приводит к защемлению нервных окончаний и кровеносных сосудов. Исходя из этого, при беременности симптомы шейного остеохондроза выглядят так:
- синдром позвоночной артерии, сопровождающийся интенсивной головной болью, шумом в ушах, головокружением, а также нарушениями зрительной функции;
- корешковый синдром, проявляющийся болевыми ощущениями в шее, плечах и предплечье, и нередко доходящий до кистей рук и пальцев;
- кардиальный синдром, сопровождающийся практически беспрерывной болью различной интенсивности в области сердца, лопатках и шее. Особенностью синдрома является существенное усиление боли при попытках повернуть голову, а также во время чихания и кашля;
- иирритативно-рефлекторный синдром. Данное явление характеризуется пульсирующей болью в зоне между затылком и шеей. Также практически всегда данный тип шейного остеохондроза у беременных характеризуется возникновением прострелов.
Остеохондроз шейного отдела позвоночника опасен еще и тем, что провоцирует ухудшение кровоснабжения головного мозга. При этом может наблюдаться потеря сознания, скачки артериального давления, мигрени и дистония. Также весьма часто наблюдается значительное снижение чувствительности кожи рук.
Поясничный отдел
Практически всегда поясничный остеохондроз во время беременности сопровождается ранним возникновением симптомов боли. При этом боль носит характер резкого, крайне ограничивающего движения, прострела. В такой ситуации малейшая попытка повернуться нередко приводит к повторному ощущению острой пронизывающей боли.
Кроме этого поясничный остеохондроз при беременности имеет такие симптомы:
- тянущие и ноющие ощущения в области поясницы. Такая проблема чаще всего сопровождает беременность при остеохондрозе;
- переход болей от поясницы к бедру и паху;
- слабая чувствительность кожи ног;
- судороги стопы и икроножных мышц;
- общее состояние слабости;
- ощущение ограниченности в подвижности суставов;
- нарушенная функция потоотделения;
- появление острой или ноющей боли при любом напряжении поясничной зоны, включая попытки поднять даже нетяжелые предметы, а также в процессе дефекации;
- ощущение мурашек в области ног, нередко сменяющееся жжением и покалыванием.
На фоне постоянного дискомфорта поясничный остеохондроз у беременных провоцирует нарушение сна, работы мочеполовой системы, а также негативно влияет на нервную систему, вызывая стойкое состояние раздраженности.
Грудной отдел
Остеохондроз грудного отдела встречается довольно редко. Однако ввиду того, что патология способна привести к серьезному затруднению дыхания, а также нарушить естественный обмен веществ в организме, вызвав при этом интоксикацию, важно отличать симптомы этого заболевания от других.
Обычно при повреждении грудного отдела симптоматика крайне слабо выражена. Основной признак повреждений, это боль, которая может быть 2 видов:
- интенсивного приступообразного типа со значительным ограничением двигательной функции;
- длительное проявление слабой боли ограничивающей подвижность.

Заболевание не только приносит существенный дискомфорт, но и может негативно воздействовать на само течение беременности, провоцируя патологии развития плода.
Наиболее явными симптомами грудного остеохондроза являются такие признаки:
- серьезный дискомфорт между ребрами, проявляющийся при ходьбе;
- тупая боль в области грудной клетки, возникающая в результате длительного пребывания тела в одной и той же позе, либо после интенсивных физических нагрузок;
- боль различного характера, возникающая между лопатками;
- чувство сдавленности грудной клетки;
- боли во время дыхания;
- дискомфорт в зоне грудной клетки при поднятых руках.
Также ввиду серьезной блокировки работы сдвинувшимися суставами кровеносной системы, нередко при такой форме заболевания появляются и симптомы общего недомогания в виде сухости и шелушения кожи, а также ломкости ногтей.
Лечение
Здоровая беременность и остеохондроз несовместимы. Заболевание не только приносит существенный дискомфорт, но и может негативно воздействовать на само течение беременности, провоцируя патологии развития плода. Это возможно ввиду перекрытия вышедшими из своих мест дисками и поврежденными хрящами, потоков полноценного кровоснабжения. Именно поэтому лечение остеохондроза при беременности обязательно должно производиться.
Конечно же, в любой форме остеохондроз при беременности требует эффективное лечение, которое будет одновременно с этим и безопасным. Именно поэтому подбор конкретных методов, чем лечить патологию, должен выполнять только лечащий врач.
Ввиду того, что большинство препаратов способных вылечить остеохондроз, недопустимы к использованию при вынашивании ребенка, оптимальным средством как лечить медикаментами болезнь на 1 и 2 триместре беременности, является использование такого препарата как Диклофенак натрия. Для любого срока беременности наиболее безопасным терапевтическим средством является специальная мазь или гель.
Также для того, чтобы лечить остеохондроз, беременной необходимо выполнять различные общеукрепляющие процедуры в виде лечебной физкультуры. При этом для лучшей реакции организма на нагрузки, выполнение упражнений лучше производить утром. К наиболее эффективным упражнениям для устранения патологии относятся:
- упражнение кошечка, в ходе которого из положения стоя на четвереньках спина подвергается максимальному прогибу вверх и вниз;
- вращения плечами по кругу, а также выполнение перекрестных махов руками и упражнения мельница;
- упражнение рыбка, при котором сидя на подогнутых под себя ногах, беременная немного отклоняет туловище назад упираясь при этом руками в пол, и делает несколько глубоких вдохов и выдохов. Затем необходимо медленно вернуться в исходное положение;
- повороты туловища в разные стороны. Однако беременной необходимо делать их медленно и плавно;
- поднятие рук на вдохе и опущение при выдохе.
Период лечения таким способом может длиться достаточно долго. Однако, не желая ограничиться лечебной физкультурой, немало пациенток прибегает к мануальной терапии. Однако ее неправильное применение может навредить ребенку и даже привести к преждевременным родам. Именно поэтому для расслабления и улучшения самочувствия лучше воспользоваться теплым душем. А разгрузить позвоночник поможет беременной ношение специального бандажа.
Конечно же, проблема остеохондроза у беременных стоит очень остро, ведь заболевание доставляет массу неприятностей. Однако ввиду опасности большинства методов лечения, его назначение должно происходить исключительно лечащим врачом.
Источник
Причинами корешкового синдрома выступают самые различные недуги. Однако результат всегда один – пронизывающая болезненность в участке защемления нерва. Терапия также стандартная: анальгетики, НПВС, миорелаксанты и другие средства.
Многие люди слышали о такой проблеме, как корешковый синдром. Но что такое корешковый синдром? Это патология, которой присущ ряд симптомов, возникающих при сдавливании спинномозговых корешков именно в тех местах, где наблюдается их ответвления.
 Корешковый синдром, чьи симптомы носят слегка противоречивый характер в его выявлении, также является признаком немалого количества недугов, соответственно важна его своевременная диагностика и проведение нужного лечения.
Корешковый синдром, чьи симптомы носят слегка противоречивый характер в его выявлении, также является признаком немалого количества недугов, соответственно важна его своевременная диагностика и проведение нужного лечения.
Признаки этой невралгической патологии встречаются часто. Компрессия нерва провоцирует боли, которые способны локализоваться в различных местах: в шее, пояснице, в зоне нижних конечностей. Болевой синдром может проявляться и в определённых органах, например, в сердце либо желудке. Такие дискомфортные ощущения побуждают как можно скорее отыскать пути исцеления, однако в первую очередь следует разобраться в генезе проблемы. Так, к примеру, при беременности также возможны такие симптомы, однако лечение корешкового синдрома в этих обстоятельствах будет иным.
Каковы причины возникновения синдрома?
Повреждения корешков нервов способны вызвать определённый ряд состояний. К ним можно отнести:
- гиподинамию;
- остеохондроз;
- спондилоартроз;
- переохлаждения;
- межпозвонковую грыжу;
- перемены в гормональном фоне;
- опухоли, травмы и рубцовые изменения;
- переломы позвонков вследствие развития остеопороза;
- их повреждения инфекционного характера (при туберкулёзе, остеомиелите).
Зачастую корешковый синдром проявляется со временем. Как правило, до этого наблюдается прогрессирование перемен в зоне дисков, что в свой черёд вызывает образование грыж . После именно смещение грыжи влечёт компрессию спинномозговых окончаний и ведёт к затруднённому оттоку от него венозной крови. Такие перемены и способствуют появлению неинфекционных воспалений. В итоге нерв и ткани около него оказываются в окружении спаек.
. После именно смещение грыжи влечёт компрессию спинномозговых окончаний и ведёт к затруднённому оттоку от него венозной крови. Такие перемены и способствуют появлению неинфекционных воспалений. В итоге нерв и ткани около него оказываются в окружении спаек.
Симптоматика синдрома
Если рассматривать симптомы недуга, то первым признаком является возникновение боли, имеющей острый характер. Вдобавок она концентрируется вдоль прохождения конкретного нерва. Например, когда присутствует патология в шейной зоне, наблюдается дискомфорт в шее и руке, если затронут грудной отдел, то будут отмечаться боли в спине и в определённых обстоятельствах, вероятна боль во внутренних органах. А когда корешковый синдром охватывает поясничный отдел, то возможны такие симптомы, как болезненность в зоне поясницы, ягодиц и ног.
Любые движения, впрочем, как и подъём тяжестей, ведут к усугублению болезненности. В определённой ситуации она способна носить острый, «стреляющий» характер и может распространяться в разные части тела. Так, прострел в поясничной зоне называют «люмбаго». Такая боль зачастую перманентной природы, и она будет лишь усиливаться при каждом неосторожном движении.
Чаще всего защемление нерва происходит на уровне 5 позвонка поясничного отдела, и эта патология носит название «люмбалгия». Такое явление, как люмбалгия, имеет симптомы, обладающие существенным многообразием, поэтому диагностика должна проводиться сразу несколькими специалистами (терапевт, невропатолог, вертебролог). Следует отметить, что люмбалгия и иные типы патологии способны возникать не только из-за физического перенапряжения. Также серьёзное влияние оказывают эмоциональные стрессы и элементарное переохлаждение.
Синдром грушевидной мышцы
Корешковый синдром зачастую сопряжён с синдромом грушевидной мышцы. Такая картина нередко наблюдается у людей с дискогенным пояснично-крестцовым радикулитом (диагностируется у 50% больных). Основные симптомы явления: интенсивные непрекращающиеся боли седалищного нерва, что к тому же не утихают даже при лечении.
Синдром грушевидной мышцы – это болевой синдром, с характерной дислокацией в области ягодиц с вероятным его распространением в зону паха, а также в верх голени и бедра. Синдром грушевидной мышцы — нередкая патология. Так, сдавливание корешка S1 или L5, а также неумелые препаратные инъекции способны спровоцировать даже патологическое напряжение грушевидной мышцы. Но в чём же причины такого явления, как синдром грушевидной мышцы?
Под ягодичной мышцей находится грушевидная, а между последней и крестцово-остистой связкой идут нижняя ягодичная артерия и седалищный нерв. При воспалительном процессе грушевидной мышцы ею и её сухожилием защемляется седалищный нерв. В обстоятельствах, когда напряжение грушевидной мышцы продолжительное, наблюдается компрессия нервно-сосудистого сплетения, а значит, появляются такие симптомы, как проблемы с сосудами и интенсивные боли в ногах. Однако такие случаи редкость.
Специалисты общей практики хорошо знакомы с синдромом грушевидной мышцы, и определить его для них не составит труда. Такая патология может оказаться последствием перегруза грушевидной мышцы, связок и мышц ног, признаком недугов органов малого таза или же осложнением остеохондроза отдела поясницы. Вдобавок патологию грушевидной мышцы можно наблюдать и при миофасциальном болевом синдроме. Вылечить этот недуг помогает тот же алгоритм, который используется при лечении болей, спровоцированных компрессией нервов.
Выявление корешкового синдрома
Когда диагностируют корешковый синдром, самым важным является обнаружение причины, которая повлекла компрессию нерва. Исследования в зоне нарушений чувствительности и подвижности помогают выявить, на уровне каких позвонков возникла проблема. Следует отметить, что поражение нервов из-за инфекционных недугов характеризуется дополнительной симптоматикой, в виде лихорадочных явлений и высокой температуры.
Если говорить об инструментальных методах выявления патологию, то зачастую используется рентген позвоночного столба. Как правило, делают снимки в прямой и боковой проекции. Однако, бесспорно, более информативным диагностическим способом можно назвать МРТ. Но какую бы диагностическую методику ни выбрал лечащий врач, базой для определения диагноза будут выступать те симптомы, что актуальны на текущий момент для больного.
Лечебная терапия при корешковом синдроме
Лечение корешкового синдрома проводится с учётом вероятных причин, что его, скорее всего, и вызвали. Заболевшему человеку прописывается строгий постельный режим, причём, ему следует лежать сугубо на твёрдой постели. Также лечить корешковый синдром помогают такие средства:
- Анальгетики, которые помогают убрать болевые ощущения.
- НПВС (Диклофенак, Мовалис, Нурофен). Эта группа препаратов снижает боли и снимает воспалительные процессы в зоне повреждённого нерва. Однако продолжительное их употребление ведёт к определённым побочным эффектам. Но такие средства доступны в форме гелей и мазей, что применяются наружно. При таком применении побочные воздействия лекарства уменьшается.
- Миорелаксанты. Эта группа препаратов нацелена на устранения спазма мышц.
- Хондропротекторы. Средства для снижения разрушения хрящей, а также для стимулирования их восстановления.

- Витамины группы В. Они необходимы для улучшения метаболизма в нервных тканях.
- Немедикаментозная (массаж, физиотерапия, ЛГК, рефлексотерапия) и альтернативная терапия (лечение народными средствами). Эти способы уместны для всех случаев, кроме онкологии.
Тем не менее в особо сложных обстоятельствах может потребоваться и хирургическое вмешательство. Отдельно следует подчеркнуть, что проявления синдрома, возникающего при беременности, обусловлены увеличением нагрузки на организм будущей матери. Пробовать лечить его собственными силами, да ещё и с помощью препаратов не желательно, поскольку они способны навредить плоду. В этом ситуации следует отдельно проконсультироваться как с гинекологом, так и невропатологом.
Источник
