Лечение хронического гломерулонефрита с мочевым синдромом

Дата обновления: 2019-05-14

Хронический гломерулонефрит — это аутоиммунная форма заболевания, поражающая почки и приводящая к постепенному некрозу гломерункул (почечных клубочков). Данный процесс сопровождается рубцеванием и уплотнением почечной ткани. Отмершие гломерункулы замещаются соединительной тканью. Несмотря на то, что долгое время почки сохраняют свою функциональность, болезнь неуклонно развивается и в результате неизбежно приводит к почечной недостаточности.
Основная группа риска при рассматриваемом заболевании — лица мужского пола в возрасте до 40 лет. Как осложнение острого гломерулонефрита, хроническая форма возникает в 15% случаев. Выявить болезнь на ранних стадиях довольно трудно, поскольку долгое время она протекает почти бессимптомно. Длительность протекания гломерулонефрита составляет более 15 лет, в течение которых происходит циклическая смена периодов обострения и ремиссии. Независимо от цикла, в анализах мочи постоянно присутствуют характерные отклонения.
В зависимости от симптомов выделяют следующие формы хронического гломерулонефрита: латентная (или мочевая), гематурическая, гипертоническая, нефротическая, а также комбинативная форма.
При хроническом гломерулонефрите следует избегать физических нагрузок, преохлаждений, сырости, а также соблюдать специальную диету.

Классификация хронического гломерулонефрита
Согласно наиболее распространенной классификации, принято выделять несколько типов хронического гломерулонефрита, различных по скорости наступления хронической почечной недостаточности:
- Латентный тип: самая распространенная форма гломерулонефрита, которая характеризуется долгим течением болезни, изменением в составе мочи (умеренной эритроцитурии и протеинурии) и небольшим повышением артериального давления;
- Нефротический тип: встречается у 30% больных. Течение болезни либо умеренно прогрессирующее (мезангиопролиферативный или мембранозный тип), либо относительно быстро прогрессирующее (фибропластический и мезангиокапиллярный гломерулонефриты, а также фокально-сегментарный гломерулосклероз);
- Гипертонический тип: во многом напоминает латентную форму – также не имеет ярко выраженных симптомов и достаточно долго может протекать, не причиняя особых неудобств пациенту. Встречается у 20% больных. Данный тип заболевания вызывает сердечную недостаточность наряду с почечной;
- Смешанный тип: представляет собой сочетание нефротического и гипертонического типа. Встречается у 10% больных;
- Гематурический тип: проявляется в виде кровавой мочи с периодическими приступами гипергематурии. Отдельно выделяют болезнь Берже (IgA-нефропатию), в основном возникающую в раннем возрасте и редко приводящую к почечной недостаточности.
По морфологическим признакам хронический гломерулонефрит классифицируют следующим образом:
- Мезангиальный гломерулонефрит: характеризуется скоплением иммунных комплексов под эндотелием капилляров клубочка и в мезангии;
- Мембранозный гломерулонефрит: приводит к диффузии капиллярных стенок — их утолщению;
- Липоидный нефроз: представляет собой слияние отростков подоцитов на всем протяжении капилляров гломерункул;
- Фибропластический (склерозирующий) гломерулонефрит: представляет собой конгломерат всех остальных морфологических типов, дополняемый, однако, склеротическими симптомами гломерункул.
Причины хронического гломерулонефрита
Как следствие острой формы, хронический гломерулонефрит не всегда проявляется сразу. Болезнь достаточно долго может находиться в латентном состоянии и протекать почти бессимптомно. Однако существует и первично-хронический тип гломерулонефрита, который возникает без перенесения пациентом острой формы. Причины, по которым гломерулонефрит становится хроническим, все еще не до конца изучены. В большинстве случаев, в качестве факторов, провоцирующих возникновение данного аутоиммунного заболевания, будут паразитарные, вирусные, бактериальные инфекционные заболевания, среди которых следует выделить нефритогенные штаммы стрептококка, а также некоторые хронические инфекции, такие как тонзиллит, гайморит, фарингит и пр. Кроме того причинами аутоиммунного поражения почечных клубочков могут быть генетическая предрасположенность к гипериммунным реакциям и врожденная дисплазия почек, а также пагубное воздействие окружающей среды (переохлаждение, сырость, большие физические нагрузки), лекарства (среди которых пинециллин, D-пеницилламин и препараты золота), аллергические реакции на вакцины, отравление алкоголем и прочими химическими веществами. Различные злокачественные опухоли также могут привести к поражению почек гломерулонефритом. К причинам, побуждающим развитие хронической формы рассматриваемого заболевания, которые никак не связаны с иммунными реакциями организма, можно отнести гиперфильтрацию, повреждение почечных канальцев и интерстициальной ткани в результате протеинурии и трансферринурии, повышенное содержание в крови липопротеинов, а также клубочковую и артериальную гипертензию.
Заболевания, вызывающие диффузии соединительных тканей и системные васкулиты также могут вызывать хроническую форму гломерулонефрита. К таким заболеваниям относятся: системная склеродермия, ревматоидный артрит, синдром Гудпасчера, узелковый периартериит, геморрагический васкулит, СКВ и пр.
В качестве сопутствующего заболевания хронический гломерулонефрит может возникать при системной красной волчанке, геморрагическом капилляротоксикозе, ревматизме и септическом эндокардите.
Симптомы хронического гломерулонефрита
Преобладание тех или иных симптомов при хроническом гломерулонефрите зависит от типа данного заболевания.
При латентной форме протекания болезни присутствуют лишь слабовыраженные симптомы, такие как изменение состава мочи, характеризуемое умеренной эритроцитурией и протеинурией, а также, в некоторых случаях, незначительное увеличение артериального давления.
Нефротический синдром характеризуется отеками, диспротеинемией и повышенной протеинурией. В качестве побочных симптомов часто встречаются одышка, плохой аппетит, головные боли, боли в пояснице, слабость, одутловатость лица и различные дисперсические расстройства. Отеки обычно проявляются на лице и под лодыжкой. Иногда случается асцит, гидроперикард, гидроторакс. Из-за цикличности хронического заболевания отеки то уменьшаются, то возрастают со временем.
Гипертоническая форма гломерулонефрита проявляется в виде гипертонии при незначительном изменении состава мочи. Со временем симптом становится все более выраженным. Скачки артериального давления усиливаются, что приводит к сердечным заболеваниям.
Симптомами смешанной формы являются как гипертония, так и отечность. Течение болезни в данном случае довольно тяжелое.
Гематурический синдром приводит к повышенному содержанию крови в моче (гематуримия 50–100 млн.) при отсутствии каких-либо других признаков.
В конечном итоге любая из форм хронического гломерулонефрита вызывает почечную недостаточность, в последствие приводящую к уремии.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика хронического гломерулонефрита
После наружного осмотра и первичного сбора анамнеза с изучением истории болезни проводят дифференциальную диагностику, во время которой может понадобиться анализ мочи, крови, биопсия почки, УЗИ и прочие диагностические процедуры. Сложность дифференциальной диагностики хронического гломерулонефрита заключается в том, что формы проявления данного заболевания довольно разнообразны и могут быть весьма схожи с другими почечными заболеваниями. Гипертензивная и латентная форма гломерулонефрита имеет те же признаки, что и пиелонефрит. Если в анамнезе присутствует указание на перенесенную острую форму гломерулонефрита, то это исключает пиелонефрит. Воздействие инфекции на мочевые пути приводит к повышенному содержанию бактерий, клеток Штернгеймера-Мальбина и лейкоцитов в моче; а также к поздней гипертензии в сочетании с ранней анемией, повышенной температурой тела, отсутствием отеков и лейкоцитозов. Однако если это все же первично-хроническая форма гломерулонефрита, необходимо провести радионуклидную ренографию. В сочетании с урологическим исследованием, она позволит выявить асимметрию поражения почек, которая почти не встречается при гломерулонефрите. Подобным образом, шаг за шагом исключая иные варианты, определяется точный диагноз и тип заболевания.
Лечение хронического гломерулонефрита
Поскольку хронический гломерулонефрит является аутоиммунным заболеванием, полное излечение случается крайне редко. Поэтому основные виды терапии направлены на смягчение и торможение симптомов в периоды обострения, а также на повышение общей трудоспособности и увеличение продолжительности жизни пациентов с данным заболеванием. Так, при обострении латентной формы, применяются антибиотики (делагил, хингамин и др.) по 250 мг, раз в день после еды на протяжении 8 месяцев. Кроме того, применяются производные индолуксусной кислоты примерно по 140 мг в день на протяжении полугода.
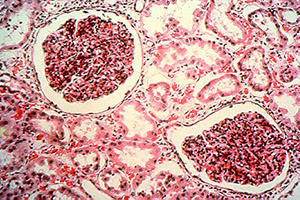
Пациентам с нефротической формой следует ограничить потребление соли, а также следить за потреблением необходимого количества воды. При данном синдроме, в качестве лечения назначаются кортикостероиды, которые позволяют осуществить переход в более легкую форму заболевания, а в редких случаях даже привести к ремиссии.
Кроме того возможно применение специальных гармонотерапий. Самая известная из них осуществляется по схеме Ланге, суть которой состоит в постепенном увеличении дозировки преднизолона с последующим его постепенным уменьшением на протяжении всего курса. Если процедура оказывается эффективной, пациента переводят на циклическую терапию сроком в 1 год с постепенным снижением дозы препарата.
Стероидная терапия сочетается с хлоридом натрия и антибиотиками. При стероидозависимых формах гломерулонефрита, данный метод является весьма эффективным, однако прекращение терапии вновь приводит к ухудшению самочувствия пациента. Кроме того стероидная терапия способна вызвать язву желудка. В таком случае могут назначить терапию цитостатическими препаратами — иммунодепрессантами. Подобный метод лечения менее эффективен, чем стероидная терапия, хотя осложнения случаются реже, они склонны приобретать более тяжелую форму. Поэтому чаще используют комбинированный метод.
Прогноз и профилактика хронического гломерулонефрита
Основные меры профилактики хронического гломерулонефрита должны быть направлены на предотвращение возможности заражения инфекционными заболеваниями, поскольку они могут вызвать обострение. Также в качестве профилактических мер, следует избегать переохлаждений, сырости и тяжелых физических нагрузок. Соблюдение диеты, сокращение потребления соли тоже благоприятно сказывается на самочувствии пациента.
Несмотря на то, что полная ремиссия данного заболевания — большая редкость, при должном и своевременном лечении хронического гломерулонефрита (особенно на ранних стадиях), прогноз для пациента благоприятен: таким образом можно исключить множество негативных факторов заболевания и обеспечить больному относительно долгую, полноценную жизнь.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
Гломерулонефрит – это заболевание почек иммунновоспалительного характера. Поражает преимущественно почечные клубочки. В меньшей степени в процесс вовлекаются интерстициальная ткань и канальцы почек. Гломерулонефрит протекает, как самостоятельное заболевание или развивается при некоторых системных патологиях. Клиническая картина складывается из мочевого, отечного и гипертонического синдромов. Диагностическую ценность имеют данные анализов мочи, проб Зимницкого и Реберга, УЗИ почек и УЗДГ почечных сосудов. Лечение включает препараты для коррекции иммунитета, противовоспалительные и симптоматические средства.
Общие сведения
Гломерулонефрит – поражение почек иммунновоспалительного характера. В большинстве случаев развитие гломерулонефрита обусловлено чрезмерной иммунной реакцией организма на антигены инфекционной природы. Существует также аутоиммунная форма гломерулоронефрита, при которой поражение почек возникает в результате разрушительного воздействия аутоантител (антител к клеткам собственного организма).
Гломерулонефрит занимает второе место среди приобретенных заболеваний почек у детей после инфекций мочевыводящих путей. По статистическим данным современной урологии, патология является самой частой причиной ранней инвалидизации пациентов вследствие развития хронической почечной недостаточности. Развитие острого гломерулонефрита возможно в любом возрасте, но, как правило, заболевание возникает у больных в возрасте до 40 лет.
Гломерулонефрит
Причины гломерулонефрита
Причиной болезни обычно является острая или хроническая стрептококковая инфекция (ангина, пневмония, тонзиллит, скарлатина, стрептодермия). Заболевание может развиться, как следствие кори, ветряной оспы или ОРВИ. Вероятность возникновения патологии увеличивается при длительном пребывании на холоде в условиях повышенной влажности («окопный» нефрит), поскольку сочетание этих внешних факторов изменяет течение иммунологических реакций и вызывает нарушение кровоснабжения почек.
Существуют данные, свидетельствующие о связи гломерулонефрита с заболеваниями, вызываемыми некоторыми вирусами, Toxoplasma gondii, Neisseria meningitidis, Streptococcus pneumoniae и Staphylococcus aureus. В подавляющем большинстве случаев поражение почек развивается через 1-3 недели после стрептококковой инфекции, причем, результаты исследований чаще всего подтверждают, что гломерулонефрит был вызван «нефритогенными» штаммами b-гемолитического стрептококка группы А.
При возникновении в детском коллективе инфекции, вызванной нефритогенными штаммами стрептококка, симптомы острого гломерулонефрита отмечаются у 3-15% инфицированных детей. При проведении лабораторных исследований изменения в моче выявляются у 50% окружающих больного детей и взрослых, что свидетельствует о торпидном (бессимптомном или малосимптомном) течении гломерулонефрита.
После скарлатины острый процесс развивается у 3-5% детей, получавших лечение в домашних условиях и у 1% больных, пролеченных в условиях стационара. К развитию гломерулонефрита может привести ОРВИ у ребенка, который страдает хроническим тонзиллитом или является носителем кожного нефритогенного стрептококка.
Патогенез
Комплексы антиген-антитело откладываются в капиллярах почечных клубочков, ухудшая кровообращение, вследствие чего нарушается процесс выработки первичной мочи, происходит задержка в организме воды, соли и продуктов обмена, снижается уровень противогипертензивных факторов. Все это приводит к артериальной гипертензии и развитию почечной недостаточности.
Классификация
Гломерулонефрит может протекать остро или хронически. Выделяют два основных варианта течения острого процесса:
- Типичный (циклический). Характерно бурное начало и значительная выраженность клинических симптомов;
- Латентный (ациклический). Стертая форма, характеризующаяся постепенным началом и слабой выраженностью симптомов. Представляет значительную опасность вследствие позднего диагностирования и тенденции к переходу в хронический гломерулонефрит.
При хроническом гломерулонефрите возможны следующие варианты течения:
- Нефротический. Преобладают мочевые симптомы.
- Гипертонический. Отмечается повышение артериального давления, мочевой синдром выражен слабо.
- Смешанный. Представляет собой сочетание гипертонического и нефротического синдромов.
- Латентный. Довольно распространенная форма, характеризующаяся отсутствием отеков и артериальной гипертензии при слабо выраженном нефротическом синдроме.
- Гематурический. Отмечается наличие эритроцитов в моче, остальные симптомы отсутствуют или слабо выражены.
Симптомы гломерулонефрита
Симптомы острого диффузного процесса появляются спустя одну-три недели после инфекционного заболевания, обычно вызванного стрептококками (ангина, пиодермия, тонзиллит). Для острого гломерулонефрита характерны три основные группы симптомов: мочевой (олигурия, микро- или макрогематурия), отечный, гипертонический. Острый гломерулонефрит у детей, как правило, развивается бурно, течет циклически и обычно заканчивается выздоровлением. При возникновении острого гломерулонефрита у взрослых чаще наблюдается стертая форма, для которой характерны изменения мочи, отсутствие общих симптомов и тенденция к переходу в хроническую форму.
Начинается заболевание с повышения температуры (возможна значительная гипертермия), познабливания, общей слабости, тошноты, снижения аппетита, головной боли и боли в поясничной области. Больной становится бледным, его веки отекают. При остром гломерулонефрите наблюдается уменьшение диуреза в первые 3-5 суток от начала заболевания. Затем количество выделяемой мочи увеличивается, но снижается ее относительная плотность. Еще один постоянный и обязательный признак гломерулонефрита – гематурия (наличие крови в моче). В 83-85% случаев развивается микрогематурия. В 13-15% возможно развитие макрогематурии, для которой характерна моча цвета «мясных помоев», иногда – черная или темно-коричневая.
Одним из наиболее специфичных симптомов являются отеки лица, выраженные по утрам и уменьшающиеся в течение дня. Следует отметить, что задержка 2-3 литров жидкости в мышцах и подкожной жировой клетчатке возможна и без развития видимых отеков. У полных детей дошкольного возраста единственным признаком отеков иногда становится некоторое уплотнение подкожной клетчатки.
У 60% больных развивается гипертония, которая при тяжелой форме заболевания может длиться до нескольких недель. В 80-85% случаев острый гломерулонефрит вызывает у детей поражение сердечно-сосудистой системы. Возможны нарушения функции центральной нервной системы и увеличение печени. При благоприятном течении, своевременном диагностировании и начале лечения основные симптомы (отеки, артериальная гипертензия) исчезают в течение 2-3 недель. Полное выздоровление отмечается через 2-2,5 месяца.
Для всех форм хронического гломерулонефрита характерно рецидивирующее течение. Клинические симптомы обострения напоминают или полностью повторяют первый эпизод острого процесса. Вероятность рецидива увеличивается в весеннее-осенний период и наступает спустя 1-2 суток после воздействия раздражителя, в роли которого обычно выступает стрептококковая инфекция.
Осложнения
Острый диффузный гломерулонефрит может приводить к развитию острой почечной недостаточности, острой сердечной недостаточности, острой почечной гипертензивной энцефалопатии, внутримозгового кровоизлияния, преходящей потере зрения. Фактором, увеличивающим вероятность перехода острой формы в хроническую, является гипопластическая дисплазия почки, при которой почечная ткань развивается с отставанием от хронологического возраста ребенка.
Для хронического диффузного процесса, характеризующегося прогрессирующим течением и резистентностью к активной иммунодепрессивной терапии, исходом становится вторично-сморщенная почка. Гломерулонефрит занимает одно из ведущих мест среди заболеваний почек, приводящих к развитию почечной недостаточности у детей и ранней инвалидизации больных.
Диагностика
Постановка диагноза производится на основании анамнеза (недавно перенесенное инфекционное заболевание), клинических проявлений (отеки, артериальная гипертензия) и данных лабораторных исследований. По результатам анализов характерны следующие изменения:
- микро- или макрогематурия. При макрогематурии моча становится черной, темно-коричневой, или приобретает цвет «мясных помоев». При микрогематурии изменения цвета мочи не наблюдается. В первые дни заболевания в моче содержатся преимущественно свежие эритроциты, затем – выщелочные.
- умеренная (обычно в пределах 3-6%) альбуминурия в течение 2-3 недель;
- зернистые и гиалиновые цилиндры при микрогематурии, эритроцитарные – при макрогематурии по результатам микроскопии мочевого осадка;
- никтурия, снижение диуреза при проведении пробы Зимницкого. Сохранность концентрационной способности почек подтверждается высокой относительной плотностью мочи;
- снижение фильтрационной способности почек по результатам исследования клиренса эндогенного креатинина;
По результатам общего анализа крови при остром гломерулонефрите выявляется лейкоцитоз и повышение СОЭ. Биохимический анализ крови подтверждает увеличение содержания мочевины, холестерина и креатинина, повышение титра АСТ и АСЛ-О. Характерна острая азотемия (повышение содержания остаточного азота). Проводится УЗИ почек и УЗДГ сосудов почек. Если данные лабораторных исследований и УЗИ сомнительны, для подтверждения диагноза производится биопсия почки и последующее морфологическое исследование полученного материала.
Лечение гломерулонефрита
Лечение патологии осуществляется в условиях стационара. Назначается диета №7, постельный режим. Больным назначается антибактериальная терапия (ампициллин+оксациллин, пенициллин, эритромицин), проводится коррекция иммунитета негормональными (циклофосфамид, азатиоприн) и гормональными (преднизолон) препаратами. В комплекс лечебных мероприятий входит противовоспалительное лечение (диклофенак) и симптоматическая терапия, направленная на уменьшение отеков и нормализацию артериального давления.
В последующем рекомендуется санаторно-курортное лечение. После перенесенного острого гломерулонефрита больные в течение двух лет находятся под наблюдением врача-нефролога. При лечении хронического процесса в период обострения проводится комплекс мероприятий, аналогичных терапии острого гломерулонефрита. Схема лечения в период ремиссии определяется, исходя из наличия и выраженности симптомов.
Источник
