Купирования болевого синдрома при инфаркте миокарда
Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.Адекватное и быстрое обезболивание при инфаркте миокарда (первоочередная проблема) должно проводиться еще на догоспитальном этапе. Оно помогает разорвать порочный круг (ишемия миокарда -> боль -> ишемия миокарда), снизить активность симпатической нервной системы (уменьшить работу миокарда), ослабить рефлекторные влияния из очага поражения на тонус периферических сосудов и сердечный выброс (предотвратить формирование рефлекторного КШ). Подход к купированию боли состоит из двух этапов: уменьшения ишемии миокарда и непосредственного влияния на боль. Антиишемическая терапия включает реинфузию, назначение р-АБ, нитратов, ингаляции кислорода. Больному нельзя давать половинные дозы анальгетиков, он не должен терпеть боль — это угроза его жизни. Важный аспект обезболивания — снижение ПО2 миокардом (на фоне строгого постельного режима, нормализации ЧСС и АД). Оптимальный путь обезболивания — устранение причины боли, т.е. восстановление коронарного кровотока (тромболизис). Для купирования боли в отсутствие гипотонии сразу используют не более 3 раз сублингвальный прием нитроглицерина (в домашних условиях, если нет возможности ввести парентерально обезболивающие), потом его назначают внутривенно капельно. Если боль не купируется, то обычно вводят внутривенно наркотические ЛС (но не внутримышечно или подкожно, ибо в этом случае анальгезирующий эффект слаб и наступает поздно). При болевом синдроме на фоне возбуждения и повышения АД наркотические ЛС назначают сразу. Они уменьшают ишемию миокарда, страх и тахикардию. Наркотики купируют боль не только прямо, но и опосредованно за счет снижения тонуса САС, что уменьшает П02 миокардом. В качестве дополнительных мер (когда внутривенное введение опиатов оказалось недостаточно эффективным) назначают внутривенно АБ и нитраты.
Купирование боли при инфаркте миокарда включает следующее. САД должно не снижаться менее 100 мм рт. ст. или уменьшаться на 15% от исходного у больных с нормальным АД (на 30% у гипертоников). Нитроглицерин полезен в лечении ИМ, осложненного ОСН в случае сохранения симптоматики или повышения АД. Вместо нитроглицерина можно использовать изокет (внутривенно капельно 50 мг в 100 мл изотонического раствора со скоростью вливания 8—10 капель в минуту под контролем АД). Нитраты не назначают больным с САД менее 90 мм рт. ст., ЧСС менее 50 уд/мин или более 110 уд/мин и подозрением на ИМ ПЖ. После внутривенного введения нитратов больным с СН или сохраняющейся ишемией назначают их орально с большими временными интервалами, чтобы избежать тахифилаксии. Нитраты нормализуют коронарный кровоток, особенно в ишемизированной зоне, и уменьшают боль (за счет снижения ПО2 миокардом вследствие возникновения периферической вазодилатаиии), зону некроза, напряжение и объем желудочков, ремоделирование миокарда в пораженной зоне и частоту механических осложнений. Но надо иметь в виду, что нитраты купируют ангинозную боль, тогда как при ИМ превалирует боль от околонекрозных участков, поэтому здесь лучше использовать наркотические ЛС. • Назначение оксигенотерапии (100% увлажненный кислород) позволяет повысить диффузию кислорода в ишемизированный миокард. Она должна проводиться каждому больному через носовой катетер в первые 6 ч, а при появлении признаков застоя в легких, ОЛ или КШ — через маску или интубационную трубку. • АБ показаны всем больным (при отсутствии противопоказаний) в первые 4—12 ч инфаркта миокарда независимо от проведения тромболизиса при гипердинамических состояниях (тахиаритмиях, повышении АД), повторно возникающих ангинозных приступах, не «отпускающих» после введения наркотических ЛС, прогрессирующем росте кардиоспецифических ферментов (что указывает на расширение зоны ИМ). Р-АБ снижают симпатическое влияние на миокард, ЧСС и ПО2 миокардом (этим сохраняют его жизнеспособность), вероятность повторной ишемии (и нового ИМ), зону некроза миокарда (при раннем назначении), боль, потребность в анальгетиках и появление опасных аритмий. Для быстрого эффекта Р-АБ назначают сначала в малой дозе внутривенно болюсом метопролол по 5 мг через каждые 5—10 мин, 3 болюса — под контролем ЭКГ и АД (ориентиры — целевая ЧСС 50—60 уд/мин, САД 100 мм рт. ст. и более) и потом внутрь (обычно при сохранении стабильной гемодинамики после 3-й дозы) по 50 мг через каждые 6 ч в течение 2 дней, а позднее — по 100 мг 2 раза в сутки; альтернатива — внутрь пропранолол (по 50 мг через каждые 6 ч; поддерживающая доза — 50—200 мг/сут) или атенолол (внутривенно 2 болюса по 5 мг с интервалом в 5 мин, потом поддерживающая доза — 100 мг/сут). У больных с пограничными параметрами гемодинамики лечение начинают с небольших доз АБ (метопролол 12,5—25 мг 2 раза в сутки). Орально АБ должны использоваться в лечении ИМ как можно раньше, независимо от параллельного проведения ПЧКА или тромболизиса. Р-АБ должны назначаться в период клинических проявлений ИМ до тех пор, пока не появятся «специфические» осложнения (слабость ЛЖ, брадикардия). Эти ЛС уменьшают ударный объем сердца, который при ИМ уже заметно снижен. Они противопоказаны при ОСН (влажные хрипы выше 10 см над диафрагмой); тяжелой ХСН с малой ФВЛЖ; гипотонии (САД менее 90 мм рт. ст.); брадикардии (ЧСС менее 60 уд/мин); прогрессирующей АВ-блокаде II степени (или PQ более 0,24 с); бронхоспастическом синдроме (даже в анамнезе); выраженной патологии периферических артерий, инсулинзависимом СД. Следует избегать назначения АБ у больных с неясной тахикардией, так как это может вызвать декомпенсацию имеющейся СН у больных с компенсаторной тахикардией. — Также рекомендуем «Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.» Оглавление темы «Диагностика и лечение инфаркта миокарда.»: |
Источник
Основными
клиническими критериями приступа
стенокардии являются:
1) приступообразность
(жгучая, давящая, сжимающая, пекущая
боль за грудиной с иррадиацией или без,
на фоне физической или эмоциональной
нагрузки);
2) кратковременность
(от 20-30 секунд до 5-10 минут);
3) быстрое исчезновение
болей после прекращения физической
нагрузки или приема нитроглицерина.
Нитраты и
нитратоподобные лекарственные средства
являются единственной группой
лекарственных средств, показанных для
купирования приступа стенокардии.
С этой целью обычно
применяют нитроглицерин короткого
действия в сублингвальных и аэрозольных
лекарственных формах:
Tab.
Nitroglycerini 0,5 mg
Aerosoli
Isosorbidi dinitratis 1,25 mg in dosis
Таблетки
нитроглицерина 0,5 мг сублингвально
(если рот сухой — предварительно
смочить!!!), оценить результат в течение
5 минут.
Если загрудинная
боль сохраняется принять еще одну
таблетку нитроглицерина 0,5 мг сублингвально
и опять оценить результат в течение 5
минут.
Если загрудинная
боль сохраняется принять еще одну
таблетку нитроглицерина 0,5 мг сублингвально,
и одну таблетку аспирина 325 мг без
кишечнорастворимой оболочки разжевать.
В этом случае устанавливается диагноз
«Острый коронарный синдром».
Купирование болевого синдрома при инфаркте миокарда
Отсутствие эффекта
от применения нитроглицерина (в виде
аэрозоля, таблеток, капсул) является
абсолютным показанием для применения
обезболивающих лекарственных средств.
Базисными
лекарственными средствами для купирования
болевого синдрома
являются наркотические аналгетики. Все
остальные обезболивающие препараты
имеют дополнительное значение.
Морфин
(Sol.
Morthini
hydrochloridi
1% раствор в ампулах по 1 мл (10 мг)).
Является
агонистом опиоидных рецепторов.
Быстро
купирует болевой синдром (начало
эффекта при внутривенном введении через
3-5 минут, длительность – 3-5 часов).
Имеет выраженный
седативный эффект.
У пациентов с
инфарктом миокарда морфин вводится
внутривенно (в разведении 1:10 на
физиологическом растворе хлорида
натрия) дробно в первоначальной дозе
2-4 мг, а затем по 2-6 мг каждые 10-15 минут
(суммарно не более 20-30 мг в сутки) вплоть
до купирования боли или появления
побочных эффектов (тошноты, рвоты,
синусовой брадикардии, артериальной
гипотензии, признаков угнетения
дыхательного центра).
Ваготонические
побочные эффекты устраняются внутривенным
введением 0,5–1,0 мл 0,1% раствора атропина
сульфата,
а признаки угнетения дыхательного
центра –
внутривенным введением 1-2 мл 0,01% раствора
налоксона.
В случае отсутствия
морфина или наличии противопоказаний
к его применению можно использовать
нейролептаналгезию, ненаркотические
аналгетики, закись азота.
Нейролептаналгезия
Фентанил
(Sol.
Fentanyli
0,005% раствор в ампулах по 1мл (0,05 мг)).
Дроперидол
(Sol.
Droperidoli 0,25% раствор в ампулах по 1 мл (2,5
мг)).
Используется
сочетанное введение наркотического
аналгетика фентанила (1-2 мл 0,005% раствора)
и нейролептика дроперидола (2-4 мл 0,25%
раствора). Смесь вводят внутривенно,
медленно, после предварительного
разведения в 10 мл физиологического
раствора под контролем уровня артериального
давления и частоты дыхания.
Первоначальная
доза фентанила составляет 0,1 мг (2 мл), а
для пациентова старше 60 лет, с массой
тела менее 50 кг или хроническими
заболеваниями легких – 0,05 мг (1 мл).
Действие препарата,
достигая максимума через 2-3 минуты,
продолжается 25-30 минут, максимум до 1
часа, что необходимо учитывать при
возобновлении боли и перед транспортировкой
пациента.
При систолическом
артериальном давлении менее 95 мм рт.
ст. дроперидол применять не следует!!!
Ненаркотические
аналгетики
Трамадол (Sol.
Tramadoli 5% раствор в ампулах по 1 мл (50 мг)).
Относится к группе опиоидных
ненаркотических аналгетиков. Вводится
внутримышечно по 1-2 мл.
Если болевой
синдром не купируется, можно применить
закись азота.
В начале введения
в наркотический сон концентрация закиси
азота в воздушной смеси должна быть
60-80%, как только достигается наркотическая
стадия аналгезии, концентрация закиси
азота снижается до 40-50%.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Патогенез
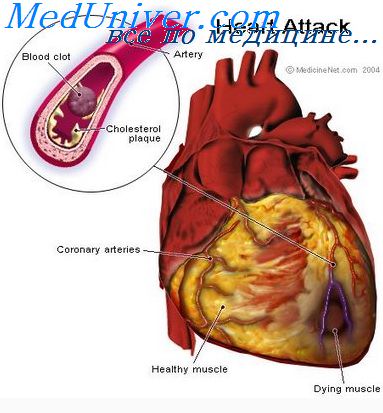
Острый инфаркт миокарда развивается при внезапном существенном уменьшении или полном прекращении кровотока в венечной артерии, ведущем к ишемии и дистрофическим изменениям структуры мышечных волокон и их некрозу. Острое проявление может иметь место при перекрытии артериальной интимы более чем на 74-76%.
Сердечный приступ развивается стремительно. На начальной стадии некробиоза (2-7 часов после перекрытия сосуда) поражение мышечных тканей еще имеет обратимый характер, и их можно восстановить при оказании экстренной помощи. Последующие стадии приводят к необратимому некрозу, и они могут длиться до 9-12 суток, и только после этого острый приступ переходит в стадию рубцевания.
Острый инфаркт может иметь тяжелые формы развития. В частности, может произойти разрыв пораженного участка с кровоизлиянием в полость перикарда, что вызывает так называемую тампонаду сердца. При формировании тонкой рубцовой ткани возможна сердечная аневризма, связанная с выпячиванием миокарда. Необходимо заметить, что острый инфаркт миокарда чаще происходит в левом сердечном желудочке, так как именно левая венечная артерия более подвержена атеросклерозу.
Поражение миокарда с учетом размера зоны может иметь крупно- и мелкоочаговый характер. Классификация с учетом степени распространения некроза подразумевает такие разновидности патологии:
- трансмуральная (мышца поражена на всю глубину);
- интрамуральная (поражение затрагивает лишь мышечную стенку);
- субэндокардиальная (повреждаются участки близ эндокарда);
- субэпикардиальная (поражены участки близ эпикарда).
Разделяются инфаркты и по своей локализации. Бывает поражение:
- левого желудочка (передний, задний, боковой, нижний участок);
- правого желудочка;
- межжелудочковой перегородки;
- сердечной верхушки.
Возможна смешанная патология: передне-боковой, задне-нижний вариант и т.д.
Причина болевого синдрома после острого коронарного синдрома
Спонтанное возникновение сердечного приступа – довольно частое явление. Человек может заниматься привычной деятельностью, пока жгучая загрудинная боль не застигнет его врасплох. Медики относят этот недуг к полиэтиологическим болезням и утверждают, что ОИМ образуется только если имеются предрасполагающие факторы.
Причиной ишемии выступает закупорка венечных сосудов:
- кровяным сгустком при коронарном тромбозе;
- атеросклеротической бляшкой.
Этиология ИБС может быть связана со следующими состояниями:
- высокий уровень холестерина в крови (установлена связь с атеросклерозом);
- эндокринными патологиями;
- патологиями крови (гиперкоагуляция, тромбоз);
- артериальная гипертензия;
- вредные привычки;
- пожилой возраст и наличие сопутствующих заболеваний кровеносной системы.
Диагностика ОИМ обязательно включает электрокардиограмму, которая поможет выявить патологические отклонения. Делается анализ крови с целью обнаружить нейтрофильный лейкоцитоз. Дополнительная диагностика инфаркта миокарда, его острой формы, производится путем выявления в крови биохимических маркеров некроза (КФК-MB, тропинина, миоглобина).
Остановка коронарного кровообращения может быть вызвана несколькими причинами. Это:
- Атеросклероз. Хроническое заболевание артерий, которое характеризуется образованием опасных тромбов. Если не препятствовать их развитию, они будут увеличиваться в размере и в итоге перекроют артерию и кровоснабжение.
- Резкий спазм коронарных артерий. Это может происходить от холода или воздействия химикатов (ядов, лекарств).
- Эмболия. Это патологический процесс, при котором в лимфе или крови появляются частицы, которых там быть не должно, что приводит к нарушению местного кровоснабжения. Причиной острого инфаркта миокарда чаще всего становится жировая эмболия, когда в кровь попадают капельки жира.
- Запущенные анемии. В этом состоянии происходит резкое уменьшение гемоглобина в крови, следовательно, снижаются транспортные функции крови, поэтому кислород поступает не в должном объеме.
- Кардиомиопатия. Резкая гипертрофия сердечной мышцы характеризуется несоответствием уровня кровоснабжения с возросшими потребностями.
- Хирургические вмешательства. Во время операции произошло полное рассечение сосуда поперек или его перевязка.
Помимо основных причин, можно выделить еще и факторы риска — патологические состояния, которые могут привести к инфаркту. В их число входят:
- заболевания сердечно-сосудистой системы (часто ишемическая болезнь сердца);
- сахарный диабет;
- ранее перенесенный инфаркт миокарда;
- гипертоническая болезнь;
- аритмия сердца;
- повышенный уровень холестерина;
- курение или злоупотребление алкоголем;
- ожирение;
- неправильное питание (злоупотребление солью и животными жирами);
- повышенная концентрация в крови триглицеридов;
- возраст старше 40 лет;
- хронический стресс.
Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
На фоне избытка холестерина и липопротеинов происходит их отложение в просвете сосудов с формированием характерных бляшек. В случае закупорки коронарных артерий, происходит формирование инфаркта. Если говорить подробней, то выделяют три основных составляющих атеросклероза, из-за которых может сформироваться нарушения кровообращения в коронарных артериях, а именно:
- Сужение просвета сосудов в результате отложения на их стенках бляшек. Также это приводит к снижению эластичности сосудистой стенки.
- Спазм сосудов, который может возникнуть на фоне сильного стресса. При наличии бляшек это может привести к острому нарушению коронарного кровообращения.
- Отрыв бляшки от сосудистых стенок может вызвать тромбоз артерии и, что хуже, инфаркт (поражение) миокарда.
Таким образом, атеросклероз – основная причина инфаркта миокарда, которая является достаточно опасным состоянием и должна в обязательном порядке подвергаться коррекции.
Риск возникновения такого заболевания, как инфаркт, значительно повышают следующие факторы:
- Плохая наследственность. Роль играют патологии сердечно-сосудистой системы у близких родственников.
- Неправильное питание и малоподвижный образ жизни. Данные факторы приводят к формированию у человека такого состояния, как ожирение.
- Ожирение. Избыток жиров приводит к непосредственному отложению бляшек на стенках сосудов.
- Вредные привычки. Употребление алкоголя и курения приводят к спазму сосудов.
- Эндокринные нарушения. Больные сахарным диабетом более склонны к изменению сердечного кровообращения. Это связано с отрицательным влиянием данного заболевания на сосуды.
- Наличие в анамнезе перенесенных инфарктов.
Источник
