Купирование острого болевого синдрома препараты выбора
Боль – это самый явный симптом какой-либо патологии, который хотя бы раз в жизни испытывал каждый человек. Она может быть разного характера и интенсивности, локализоваться в определенном органе или тканях. Под болевым синдромом (БС) понимают комплекс симптомов, возникающих как реакция на воспаление, повреждение, деформацию. Иногда причина кроется не в воздействии на больное место, а в нарушении нервной системы. В любом случае боль – это сигнал, что в организме что-то не так.
Механизм развития
При повреждении тканей рецепторы, которые расположены повсюду в теле, посылают сигнал ЦНС, в ответ происходит ряд процессов, призванных обезопасить организм – это спазмы сосудов и мышц, а также выработка определенных гормонов. В результате человек чувствует боль. БС не побочный симптом, а сигнал, позволяющий указать на проблему.
Если мы просто трогаем руку, то чувствуем прикосновение нейтральное, приятное или не очень. Когда в это место направляется сильный удар, ощущения будут болевыми, потому что произошла травма.
При патологии внутренних органов механизм развития аналогичный: воздействие в виде воспаления, повреждения, растяжения или сдавливания, и ответ – боль.
Иногда БС возникает потому, что нарушена передача импульсов или другие процессы нервной системы. В этом случае можно говорить о боли без причины. Так проявляется фантомный синдром, различные ощущения при неврозах и депрессиях.
Интересный факт! Закон медицины – облегчить страдания пациенту в связи с патологией или при проведении болезненных манипуляций любыми доступными способами и средствами. Это правило указано во многих нормативных юридических документах, регулирующих оказание той или иной медицинской помощи.
Классификация
Понятие БС очень объемное, боли возникают по разным причинам и в любом месте организма. Поэтому разделение по видам можно рассматривать в разных плоскостях.
По длительности:
- Острый синдром возникает в ответ на провоцирующие факторы и пропадает после их устранения или приема обезболивающих препаратов. Ощущения интенсивные.
- Хронический существует в течение долгого времени. Проявляется в виде постоянного дискомфорта или регулярных приступов боли. Чувства менее выражены, чем при острой форме. Может купироваться препаратами, но со временем вновь возникает. Отмечается при хронических патологиях и нарушениях нервной системы.
По интенсивности:
- Слабый БС ощущается, но не мешает человеку жить.
- Умеренный синдром доставляет ощутимый дискомфорт, сковывает движения, угнетает психоэмоциональное состояние.
- Сильные боли не позволяют человеку сконцентрироваться на чем-то. Заставляют сгибаться, прижимать место локализации ощущений.
- Невыносимые приковывают пациента к постели. Человек не может даже разговаривать, стонет, его страдания видно невооруженным взглядом.
Интересный факт! Интенсивность БС определяют по шкале в 10 баллов, оценку своим ощущениям может дать сам пациент.
По точности локализации:
- Местный синдром возникает в том участке, который подвергся повреждению.
- Проекционные боли зарождаются в абсолютно здоровой области и являются следствием сбоя в работе ЦНС.
По глубине:
- Висцеральный синдром локализуется в области внутренних органов.
- Соматический БС формируется на коже, в мышцах и суставах.
По происхождению:
- Ноцигенные боли имеют четкое место локализации в пораженном участке на коже в мышцах и во внутренних органах и ярко выраженную симптоматику давящего, пульсирующего, острого, режущего характера.
- Нейрогенный синдром возникает в ответ на непосредственное воздействие на нервные окончания. Дает обжигающие, тянущие ощущения. Может иррадиировать в окружающие области. Формируется при невритах и подобных патологиях. Сюда относится зубная боль.
- Психогенный БС проявляется при отсутствии реальных проблем со здоровьем. Возникает по двум причинам: из-за психических и психоэмоциональных расстройств и после длительного ноцигенного или нейрогенного синдрома. То есть ощущения либо выдуманы, либо продолжаются по инерции. Проецирует состояние ЦНС. К этому синдрому относятся фантомные боли, когда страдания ощущаются в удаленной конечности.
По типу повреждения:
- Внешние факторы – порез, ожог, удар и т.д.
- Внутренние причины – воспаление, интоксикация, проблемы с кровоснабжением, растяжение органов или сдавливание и прочее.
Внимание! Интенсивность ощущений не всегда говорит о серьезности патологии. Например, зубная боль может значительно превосходить БС при язве желудка. Как правило, именно нейрогенные проявления самые острые. В то же время онкология на первом этапе вообще не дает симптомов, а на 4 стадии это непереносимые мучительные боли.
Виды синдрома
Для примера рассмотрим самые распространенные и наиболее выраженные типы БС:
- Миофасциальный — спазм, напряжение мышц. Код по МКБ 10 – M 79.1. Возникает в результате сердечно-сосудистых патологий, длительного приема некоторых лекарственных препаратов, нарушения осанки, травм грудной клетки, недостаточной активности, чрезмерных физических нагрузках, ожирения.
- Абдоминальный БС – это симптом патологий желудочно-кишечного тракта, а также аномалий других внутренних органов. У детей может возникнуть даже в результате простудных заболеваний. Ощущения интенсивные. Кроме проблем с ЖКТ, появление синдрома происходит на фоне наркотической ломки, сахарного диабета, сифилиса, опоясывающего лишая, пневмонии и психоэмоциональных расстройств.
- Вертеброгенный синдром или корешковый формируется при дегенеративных изменениях в позвоночнике, при деформации межпозвоночных дисков. Причиной чаще всего является остеохондроз, а также травмы спины. Боли отдают в грудную клетку и конечности. Код по МКБ 10 – M 54.5. К. Возникает еще из-за переохлаждения, чрезмерных нагрузок, туберкулеза, врожденных аномалий опорно-двигательного аппарата, эндокринных нарушений, онкологии спинного мозга. Часто существует в хронической форме.
- Анокопчиковый синдром локализуется в районе заднего прохода и копчика. Причиной становятся травмы этой области и тазовых костей, осложнения после операции, длительные и серьезные проблемы со стулом.
- Пателлофеморальный синдром возникает в коленном суставе. Боль острая. Код по МКБ 10 – M 22.2. Зарождается на фоне дегенеративных изменений хрящевой ткани и всего сустава в целом. Может быть следствием травмы. Провоцирующими факторами являются сильные нагрузки на колено в виде долгой ходьбы, бега, прыжков. Увеличивает давление на сустав плоскостопие. Неблагоприятно длительное стояние. В группу риска входят пожилые люди в связи с износом суставов.
- Нейропатический синдром является следствием нарушений работы ЦНС. Формируется под воздействием некоторых инфекций, кровоизлияния, некроза тканей и опухолей мозга, при критическом недостатке витамина B12 и при рассеянном склерозе.
Симптомы
Каждый, из перечисленных в качестве примера, БС имеет свою клиническую картину.
Миофасциальный синдром:
- Постоянная боль;
- Спазм мышцы или группы, который можно определить на ощупь;
- Подергивания, особенно заметны на лице;
- Прикосновение к этому месту вызывает резкую боль;
- Движение затруднено.
Абдоминальный синдром:
- Колики – это самая частая причина сильного дискомфорта в животе. Встречается у людей любого возраста от новорожденного до пожилого. Появляется в виде приступов после приема пищи в результате спазма кишечника. Боли стреляющие, режущие, сопровождаются вздутием;
- Постоянный характер ощущений – горит, жжет, давит. Это проявление тяжелых патологий внутренних органов. Существует в комплексе с другими симптомами в зависимости от места локализации;
- Острый живот – опасное состояние, которое появляется на фоне аппендицита, перитонита, разрыва полых органов, некроза тканей и прочих опасных вещей. Боли режущие невыносимые, отдают в бока и поясницу. Сопровождаются лихорадкой, тошнотой, рвотой.
Внимание! При остром животе нельзя принимать обезболивающие препараты. Необходимо срочно обращаться за помощью к врачам.
Вертеброгенный синдром:
- Скованность мышц спины;
- Боли в пораженном отделе позвоночника;
- Нарушение осанки;
- Дискомфорт облегчается при изменении положения тела.
Анокопчиковый синдром:
- Приступообразные боли;
- Характер ощущений колющий или тупой;
- Локализация в анусе, прямой кишке, копчике, иногда отдает в бедро и промежность;
- Потливость;
- Бледность кожи.
Пателлофеморальный синдром:
- Сильная боль в колене, иногда стреляющего, а порой постоянного характера;
- Ощущения усиливаются после длительного пребывания в статичной позе либо от интенсивной ходьбы, подъема по лестнице;
- Движения сустава затруднено, сопровождается хрустом и щелчками;
- Может сформироваться отек и гиперемия окружающих мягких тканей.
Нейропатический синдром:
- Бессонница;
- Тревожность;
- Ощущения в виде зуда, онемения, покалывания, жара и холода;
- Часто локализуется в конечностях.
БС у новорожденного
Сегодня ученые медики большое внимание уделяют ощущению боли у младенцев. Если еще 30-40 лет назад операции и другие манипуляции проводились у грудных детей с минимальным обезболиванием, то теперь доказано, что это серьезно влияет на здоровье малыша и шанс выжить после тяжелых патологий. Сегодня обсуждается вопрос о том, как проводить обычные мероприятия, такие как забор крови, прививки и прочее, чтобы ребенок страдал как можно меньше.
Исследования показали, что недоношенные дети чаще мучаются от БС, при этом они могут практически не подавать внешних признаков, так как нервная система еще не сформирована. Созданы методические инструкции по определению синдрома и его интенсивности у новорожденного по мимике.
Среди эффективных немедикаментозных средств от боли у младенца сосание пустышки и пальца, укачивание, кожный контакт с матерью.
Интересный факт! Особенность негативных ощущений грудных детей такова, что боль длиться меньше, чем у взрослого, но она распространяется на все тело.
ПМС и межменструальный болевой синдром
Многие женщины страдают болями перед месячными и в первые дни цикла. Кроме того, немало случаев негативных ощущений во время овуляции. У 85 % пациенток это индивидуальная особенность, и лишь в 15 % следствие патологий органов репродукции. Синдром характеризуется тянущей или схваткообразной болью внизу живота, которая иногда отдает в поясницу и крестец. Ухудшается общее состояние, напрягаются мышцы матки, психоэмоциональный фон нестабильный. Овуляторные боли проявляют себя с той стороны, где располагается яичник с созревшей яйцеклеткой. Есть версия, что БС возникает вследствие нарушения нервных связей приобретенного или врожденного характера. Отмечаются случаи, когда боли в эти периоды ощущали женщины одного рода поколениями.
Избавиться от проблемы, если синдром не является симптомом патологии, не получится. Женщине могут подобрать обезболивающие препараты, которые она будет принимать в период действия БС. Иногда уменьшить проявления синдрома помогает прием противозачаточных средств.
Внимание! Самостоятельное использование оральных контрацептивов может привести к ожирению, ухудшению состояния, дисбалансу гормонов.
Дополнительно назначают мягкие седативные средства для уменьшения эмоциональных всплесков. Если обнаружена патология матки, яичников, то необходимо лечение.
Диагностика
По характеру БС и сопутствующим симптомам врач может выбрать направление дальнейших исследований. Труднее поддаются изучению хронические боли. При определении предположительного диагноза далее действуют методом дифференциальной диагностики. Так, при БС в груди исключают патологии сердца посредством кардиограммы, изменения опорно-двигательного аппарата через рентген, компьютерную и магнитно-резонансную томографию. Изучают сосуды и нервные окончания. Если ничего не выявлено приступают к поиску психогенных причин синдрома.
Исследования могут продолжаться долгое время. Иногда врачи назначают препараты в целях диагностики. Если лекарство не дает эффекта, то диагноз неверный.
Иногда БС выступает в качестве самостоятельного заболевания. Это значит, что никаких предпосылок к боли нет. Зачастую проблема носит психогенный характер либо возникла из-за нарушений нервной системы в мозге или в рецепторах. Определить состояние крайне сложно. Случается, что врачи обвиняют пациента в симуляции, что является нарушением профессиональной этики.
Лечение болей
Терапия направляется не на устранение негативных ощущений БС, а на причину. При абдоминальном синдроме необходимо лечить патологию кишечника или желудка, которая была обнаружена в ходе диагностики. Боль от ожога купируют и одновременно занимаются восстановлением тканей и заживлением раны.
Не всегда допустимо использование обезболивающих препаратов, но в большинстве случаев их применяют до избавления от проблемы. Снимать БС могут анальгетики, кортикостероиды, негормональные противовоспалительные средства. При неврологических болях назначают противосудорожные препараты. Острый болевой шок могут снять анестезией, как при операции.
Для избавления от сильных проявлений БС в суставах и позвоночнике применяют купирование с помощью блокады – это инъекция противовоспалительным препаратом в пораженную область.
Избавиться от психогенного синдрома можно с помощью курсового лечения антидепрессантами в сочетании с нейролептиками и психотерапией.
Уменьшить проявления миофасциального и вертеброгенного синдрома может массаж, мануальная терапия, другие физиопроцедуры.
Рефлексотерапия, ванны, гидромассаж эффективны при психогенных и нейрогенных болях.
Для облегчения состояния пациента с болевым хроническим синдромом в онкологии применяют наркотические средства.
Интересный факт! Страдания при серьезных ранах замедляют процесс заживления тканей. Поэтому купирование мучений препаратами дает положительный эффект в лечении.
Заключение
Из всего вышесказанного можно оценить, как разнообразно понятие болевой синдром. Хотя люди обычно не задумываются над причиной боли и просто пьют таблетку анальгина или но-шпы. Следует проявить больше любопытства к состоянию своего здоровья, чтобы не упустить серьезных патологий, о которых организм сигналил посредством БС.
Источник
Статья посвящена возможностям купирования болевого синдрома и поиску альтернативы НПВС. Показано, что совместный прием НПВС и препарата Траумель С позволяет добиться быстрого и устойчивого терапевтического эффекта на фоне снижения суммарной дозы НПВС.

Боль и воспаление — постоянные и неотъемлемые проявления подавляющего большинства патологических состояний человеческого организма. При поражениях опорно-двигательной системы они обязательно имеют место как при острой травме, так и при хронических заболеваниях. Одно из самых распространенных в мире заболеваний опорно-двигательной системы — остеоартроз постоянно остается в центре внимания как ученых, так и практических врачей [1, 2]. Контингент пациентов, обращающихся за медицинской помощью по этому поводу, на рубеже ХХ и XXI вв. несколько изменился. Если раньше преобладание пациентов пожилого и старческого возраста было подавляющим (по некоторым оценкам, до 80% и более), то сегодня остеоартроз заметно «помолодел». Все чаще патологию суставов выявляют у лиц трудоспособного возраста, порой у совсем молодых [1, 3, 4]. Связано это, по-видимому, как с ростом физических (прежде всего спортивных) нагрузок, так и с существенно возросшими диагностическими возможностями современной медицины, когда диагноз остеоартроза удается верифицировать на самых ранних стадиях.
Так или иначе, проблема лечения остеоартроза в значительной степени приобретает сегодня не только медицинское, но и социально-экономическое значение ввиду того, что заболевание поражает существенную часть трудоспособного населения [5].
Авторы многочисленных публикаций, посвященных диагностике и лечению остеоартроза, в большинстве своем сходятся во мнении, что необходим комплексный подход, гармонично сочетающий несколько известных методов — как консервативных, так и оперативных. Однако при любой выбранной лечебной стратегии, вплоть до эндопротезирования, практически все пациенты принимают медикаменты, имеющие противовоспалительное и противоболевое действие [5–7].
В этом кроется большая опасность. Болевой синдром — обязательное проявление остеоартроза. В ряде случаев, особенно на сравнительно ранних стадиях развития патологического процесса, пациенты вообще не предъявляют никаких жалоб — только на боль. И именно болевые ощущения заставляют их начать лечение. Однако, к сожалению, медикаментозную терапию они часто назначают себе сами, черпая сведения из рекламных объявлений или получая советы знакомых. Самыми известными, распространенными и эффективными препаратами соответствующего действия являются нестероидные противовоспалительные средства (НПВС). Причем для пациентов при выборе лекарства его эффективность является абсолютно определяющим, а порой и единственным фактором. Задуматься о безопасности такого бесконтрольного лечения заставляют только признаки начавшихся осложнений. Для НПВС наиболее характерны осложнения со стороны желудочно-кишечного тракта (вплоть до язвенного кровотечения), однако описано их негативное воздействие и на другие органы и системы [8, 9].
По характеру своего действия НПВС отличаются своим влиянием (ингибицией) на циклооксигеназы. Самые быстродействующие и эффективные препараты (неселективные ингибиторы ЦОГ-1 и ЦОГ-2) имеют и наибольшую опасность побочных эффектов, поэтому рекомендованная продолжительность курса лечения обычно не превышает 7–10 дней. У селективных ингибиторов ЦОГ-2 доступен более продолжительный курс (до 3 нед. и более), однако их эффективность (и прежде всего — быстродействие) несколько ниже. Большинство пациентов этого не знают, что приводит к употреблению НПВС бесконтрольно и в течение длительного времени [8–11].
Можно сказать, что самолечение опасно всегда, и это правда. Однако даже врач, зная о возможных нежелательных эффектах приема НПВС, в большинстве случаев все-таки вынужден их назначать. К сожалению, НПВС до сих пор наиболее эффективны при обострении остеоартроза. Конечно, врач старается минимизировать побочные эффекты, выбирая селективные ингибиторы ЦОГ-2, назначая гастропротективные препараты для защиты слизистой желудочно-кишечного тракта от повреждения (ингибиторы протонной помпы) или пытаясь найти замену НПВС. Однако «защитники» все же не обеспечивают 100% защиты, а прочие препараты противовоспалительного и анальгетического действия (биологически активные добавки, хондропротекторы) не столь эффективны, особенно на фоне острого воспаления [2, 5, 8, 11].
В результате мы часто сталкиваемся, особенно у пожилых пациентов, имеющих многолетний анамнез, не с потенциальной опасностью осложнений, а с прямыми противопоказаниями к приему НПВС на фоне уже развившихся вследствие такого приема соматических заболеваний.
Положение становится безвыходным. Даже если определяют показания к оперативному лечению (артроскопия, хондропластика, остеотомия, эндопротезирование), пациент стремится в ожидании операции все же избавиться от постоянной боли или хотя бы снизить ее интенсивность. И в качестве альтернативы прибегают к внутрисуставному введению кортикостероидов. Это дает временное улучшение, но вместе с тем ведет к быстрому нарастанию деструктивных процессов в суставе [2, 5, 10].
Таким образом, вопрос о том, есть ли приемлемая альтернатива приему НПВС при острой воспалительной реакции на фоне остеоартроза, представляет несомненный практический интерес.
Целью нашей работы было разработать схему консервативной терапии острой болевой и воспалительной реакции при остеоартрозе, позволяющую минимизировать нежелательные эффекты от приема НПВС.
Материал и методы
Под наблюдением находились 358 пациентов в возрасте от 31 до 82 лет (средний возраст — 56,8 года), страдающих остеоартрозом коленного сустава I–III степени тяжести по рентгенологической классификации Kellgren — Lawrence. Давность анамнеза составила от 2,5 до 18 лет. Для верификации диагноза всем были выполнены рентгенограммы в стандартных проекциях. Кроме рентгенограмм 196 пациентам (54,7%) выполнено МРТ-исследование, 98 (27,4%) — УЗИ, 35 (9,8%) — КТ. У всех патологический процесс был к началу лечения в стадии обострения, что сопровождалось болевым синдромом от 48 до 83 баллов по 100-балльной визуальной аналоговой шкале (ВАШ) и выраженной дисфункцией.
Пациенты с IV степенью тяжести не вошли в наше исследование, т. к. у них остеоартроз сопровождался выраженными анатомическими деформациями костных структур, значительными нарушениями биомеханики ходьбы, что не позволяло объективно оценить эффект медикаментозной терапии. Им были определены показания к эндопротезированию.
Пациенты были разделены на 3 группы. В каждой группе с первого дня начинали проводить противовоспалительную терапию. Показанием для прекращения приема НПВС считали снижение болевого синдрома до 15 баллов по ВАШ, что соответствовало оценке «незначительная боль».
Помимо НПВС мы применяли препарат Траумель® С, противовоспалительное действие которого достаточно давно известно и описано в ряде публикаций, в т. ч. в материалах EULAR [12, 13]. Никакой другой терапии в этот период не проводили.
Пациентам 1-й группы (n=96) с первого дня назначали диклофенак (150 мг/сут) в капсулах с параллельным приемом препарата омепразол 40 мг/сут в качестве протектора.
Пациентам 2-й группы (n=52) с первого дня назначали Траумель® С по 1 таблетке 3 р./сут. С учетом его заведомо менее быстрого действия монотерапию с применением Траумеля С проводили пациентам с болевым синдромом, не превышающим 55 баллов по ВАШ.
В 3-й группе (n=209) применяли комплексную терапию, сочетая диклофенак и Траумель® С. С первого дня назначали параллельно диклофенак (100 мг/сут) + омепразол (40 мг/сут) + Траумель® С (1 таблетка 3 р./сут). После снижения интенсивности болевого синдрома до 15 баллов по ВАШ оставляли только Траумель® С в дозировке 1 таблетка 2 р./сут, продолжая этот курс до 1 мес.
Наблюдение проводили в течение 1 мес., фиксируя уровень болевого синдрома по ВАШ: в первую неделю — ежедневно, далее — 1 раз в 5 дней. Фиксировали боль в различных ситуациях: после длительной неподвижности или сна («стартовая»), при нагрузке (ходьбе), в покое, а также ночные боли. В качестве контрольного показателя выбирали боль наибольшей интенсивности.
Результаты и обсуждение
Во всех группах получена отчетливая положительная динамика, однако каждая группа имела свои особенности (рис. 1).
В 1-й группе в первый же день достигнуто существенное снижение среднего значения болевого синдрома (на 16,2 балла по ВАШ). Далее это снижение продолжилось такими же темпами. К 3 сут средний показатель составил 24,5 балла по ВАШ, причем 23 человека (24,0%) оценили боль ниже 15 баллов, в связи с чем прием НПВС был прекращен, однако наблюдение продолжено. К 4 сут боль ниже 15 баллов отмечена еще у 22 человек (всего 45 случаев, или 46,9%), и к 7 сут прием НПВС был отменен у всех пациентов (рис. 2).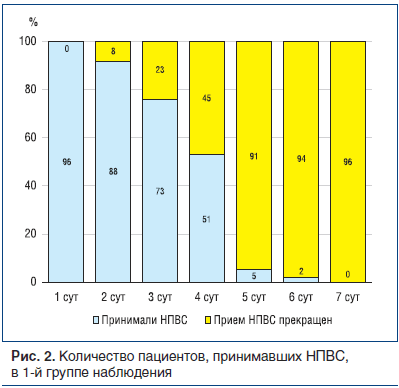
В то же время после отмены НПВС боль у некоторых пациентов несколько возросла, что к концу 1 мес. наблюдения дало рост среднего показателя на 10,5 балла по сравнению с минимальным значением, зафиксированным на момент отмены препарата.
Во 2-й группе вначале снижение интенсивности болевого синдрома происходило значительно медленнее (в первые 3 сут — всего на 9,9 балла), однако с учетом того, что прием препарата Траумель® С продолжался в течение всего месяца наблюдения, боль все время продолжала уменьшаться. Значительное снижение интенсивности боли относительно начального уровня достигнуто только к 4 сут (на 22 балла) и 5 сут (на 30,2 балла). К концу наблюдения 35 пациентов (67,3%) вообще не ощущали боли, а средний показатель составил 8,6 балла (незначительная боль).
В 3-й группе при одновременном приеме препаратов проявился эффект каждого из них. Уже через сутки отмечено существенное снижение среднего показателя боли (на 17,3 балла). К 3 сут средний показатель был практически таким же, как в 1-й группе, а у 20 человек (9,6%) снижение интенсивности боли до отметки менее 15 баллов позволило прекратить прием НПВС. К 4 и 5 сут средние показатели боли в 3-й группе были меньше, чем в 1-й группе, соответственно на 4,9 и 4,6 балла, а количество пациентов, прекративших прием НПВС, составило соответственно
125 (59,8%) и 206 (98,6%). К 6 сут прием НПВС отменен у всех пациентов (рис. 3).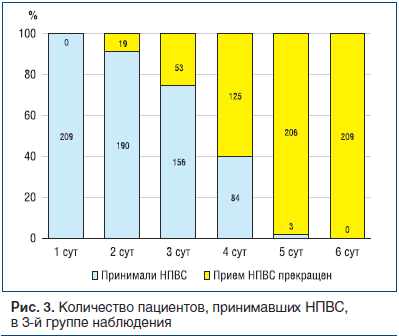
Оценивая достигнутый обезболивающий эффект в группах наблюдения, следует учесть, что изначально интенсивность боли во 2-й группе была существенно ниже, чем в 1-й и 3-й группах, т. к. при определении групп мы принимали во внимание более медленное действие препарата Траумель® С. В связи с этим 2-я группа была сформирована из пациентов, имевших среднее значение болевого синдрома 52,4, тогда как в других группах оно составило 64,5 (1-я группа) и 66,5 (3-я группа).
Поэтому для того, чтобы получить более полное представление о сравнительной эффективности препаратов, мы в каждой группе проанализировали снижение интенсивности боли в процентном отношении к начальному уровню (рис. 4).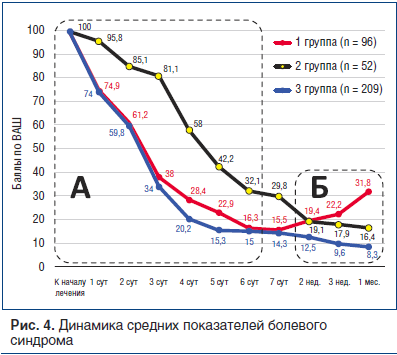
Сравнение показало, что монотерапия препаратом Траумель® С (2-я группа) в первые 3 сут имеет достаточно низкую эффективность, затем темп снижения боли увеличивается, но все равно существенно уступает аналогичным показателям в 1-й и 3-й группах, в которых пациенты получали НПВС (область А на рис. 4). В то же время в 1-й группе, где проводилась монотерапия с применением НПВС, после отмены препарата отмечен существенный рост среднего показателя боли, тогда как во 2-й и 3-й группах, где пациенты продолжали получать Траумель® С, боль продолжала уменьшаться (область Б на рис. 4).
При сравнении результатов лечения в 1-й и 3-й группах следует обратить внимание на суммарную дозу НПВС, которую получили пациенты. В 1-й группе суточная доза составила 150 мг, а в 3-й группе — 100 мг. Кроме того, в 1-й группе средняя продолжительность курса приема НПВС составила 3,3 дня, а в 3-й группе — 3,1 дня. Таким образом, средняя суммарная доза НПВС составила в 1-й группе 492 мг, а в 3-й группе — 307 мг, что в 1,6 раза меньше (р<0,001).
Выводы:
Выраженный болевой синдром у пациентов с обострением гонартроза можно существенно снизить с помощью медикаментозной противовоспалительной терапии.
Пероральный прием НПВС — неселективных ингибиторов ЦОГ позволяет добиться выраженного положительного эффекта уже в первые сутки, однако длительный курс чреват развитием нежелательных побочных эффектов, а после отмены препарата отмечается некоторый регресс.
Пероральный прием препарата Траумель® С в первые 3 сут обладает меньшей эффективностью, однако в дальнейшем темп снижения интенсивности боли возрастает, она продолжает уменьшаться на протяжении всего времени приема препарата.
Одновременный прием НПВС и Траумеля С позволяет сочетать вышеописанные эффекты и добиться лучших результатов, чем при монотерапии, снизив при этом дозу НПВС в 1,6 раза (р<0,001).
Источник
