Купирование болевого синдрома при остром инфаркте
Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.Адекватное и быстрое обезболивание при инфаркте миокарда (первоочередная проблема) должно проводиться еще на догоспитальном этапе. Оно помогает разорвать порочный круг (ишемия миокарда -> боль -> ишемия миокарда), снизить активность симпатической нервной системы (уменьшить работу миокарда), ослабить рефлекторные влияния из очага поражения на тонус периферических сосудов и сердечный выброс (предотвратить формирование рефлекторного КШ). Подход к купированию боли состоит из двух этапов: уменьшения ишемии миокарда и непосредственного влияния на боль. Антиишемическая терапия включает реинфузию, назначение р-АБ, нитратов, ингаляции кислорода. Больному нельзя давать половинные дозы анальгетиков, он не должен терпеть боль — это угроза его жизни. Важный аспект обезболивания — снижение ПО2 миокардом (на фоне строгого постельного режима, нормализации ЧСС и АД). Оптимальный путь обезболивания — устранение причины боли, т.е. восстановление коронарного кровотока (тромболизис). Для купирования боли в отсутствие гипотонии сразу используют не более 3 раз сублингвальный прием нитроглицерина (в домашних условиях, если нет возможности ввести парентерально обезболивающие), потом его назначают внутривенно капельно. Если боль не купируется, то обычно вводят внутривенно наркотические ЛС (но не внутримышечно или подкожно, ибо в этом случае анальгезирующий эффект слаб и наступает поздно). При болевом синдроме на фоне возбуждения и повышения АД наркотические ЛС назначают сразу. Они уменьшают ишемию миокарда, страх и тахикардию. Наркотики купируют боль не только прямо, но и опосредованно за счет снижения тонуса САС, что уменьшает П02 миокардом. В качестве дополнительных мер (когда внутривенное введение опиатов оказалось недостаточно эффективным) назначают внутривенно АБ и нитраты.
Купирование боли при инфаркте миокарда включает следующее. САД должно не снижаться менее 100 мм рт. ст. или уменьшаться на 15% от исходного у больных с нормальным АД (на 30% у гипертоников). Нитроглицерин полезен в лечении ИМ, осложненного ОСН в случае сохранения симптоматики или повышения АД. Вместо нитроглицерина можно использовать изокет (внутривенно капельно 50 мг в 100 мл изотонического раствора со скоростью вливания 8—10 капель в минуту под контролем АД). Нитраты не назначают больным с САД менее 90 мм рт. ст., ЧСС менее 50 уд/мин или более 110 уд/мин и подозрением на ИМ ПЖ. После внутривенного введения нитратов больным с СН или сохраняющейся ишемией назначают их орально с большими временными интервалами, чтобы избежать тахифилаксии. Нитраты нормализуют коронарный кровоток, особенно в ишемизированной зоне, и уменьшают боль (за счет снижения ПО2 миокардом вследствие возникновения периферической вазодилатаиии), зону некроза, напряжение и объем желудочков, ремоделирование миокарда в пораженной зоне и частоту механических осложнений. Но надо иметь в виду, что нитраты купируют ангинозную боль, тогда как при ИМ превалирует боль от околонекрозных участков, поэтому здесь лучше использовать наркотические ЛС. • Назначение оксигенотерапии (100% увлажненный кислород) позволяет повысить диффузию кислорода в ишемизированный миокард. Она должна проводиться каждому больному через носовой катетер в первые 6 ч, а при появлении признаков застоя в легких, ОЛ или КШ — через маску или интубационную трубку. • АБ показаны всем больным (при отсутствии противопоказаний) в первые 4—12 ч инфаркта миокарда независимо от проведения тромболизиса при гипердинамических состояниях (тахиаритмиях, повышении АД), повторно возникающих ангинозных приступах, не «отпускающих» после введения наркотических ЛС, прогрессирующем росте кардиоспецифических ферментов (что указывает на расширение зоны ИМ). Р-АБ снижают симпатическое влияние на миокард, ЧСС и ПО2 миокардом (этим сохраняют его жизнеспособность), вероятность повторной ишемии (и нового ИМ), зону некроза миокарда (при раннем назначении), боль, потребность в анальгетиках и появление опасных аритмий. Для быстрого эффекта Р-АБ назначают сначала в малой дозе внутривенно болюсом метопролол по 5 мг через каждые 5—10 мин, 3 болюса — под контролем ЭКГ и АД (ориентиры — целевая ЧСС 50—60 уд/мин, САД 100 мм рт. ст. и более) и потом внутрь (обычно при сохранении стабильной гемодинамики после 3-й дозы) по 50 мг через каждые 6 ч в течение 2 дней, а позднее — по 100 мг 2 раза в сутки; альтернатива — внутрь пропранолол (по 50 мг через каждые 6 ч; поддерживающая доза — 50—200 мг/сут) или атенолол (внутривенно 2 болюса по 5 мг с интервалом в 5 мин, потом поддерживающая доза — 100 мг/сут). У больных с пограничными параметрами гемодинамики лечение начинают с небольших доз АБ (метопролол 12,5—25 мг 2 раза в сутки). Орально АБ должны использоваться в лечении ИМ как можно раньше, независимо от параллельного проведения ПЧКА или тромболизиса. Р-АБ должны назначаться в период клинических проявлений ИМ до тех пор, пока не появятся «специфические» осложнения (слабость ЛЖ, брадикардия). Эти ЛС уменьшают ударный объем сердца, который при ИМ уже заметно снижен. Они противопоказаны при ОСН (влажные хрипы выше 10 см над диафрагмой); тяжелой ХСН с малой ФВЛЖ; гипотонии (САД менее 90 мм рт. ст.); брадикардии (ЧСС менее 60 уд/мин); прогрессирующей АВ-блокаде II степени (или PQ более 0,24 с); бронхоспастическом синдроме (даже в анамнезе); выраженной патологии периферических артерий, инсулинзависимом СД. Следует избегать назначения АБ у больных с неясной тахикардией, так как это может вызвать декомпенсацию имеющейся СН у больных с компенсаторной тахикардией. — Также рекомендуем «Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.» Оглавление темы «Диагностика и лечение инфаркта миокарда.»: |
Источник
Виды, диагностика и лечение кардиогенного шока
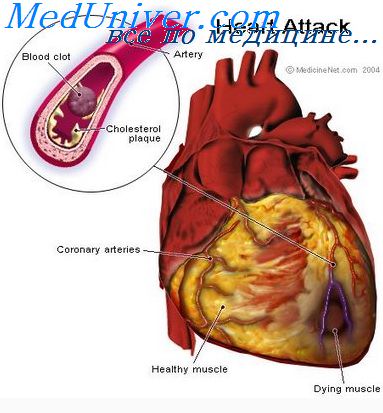
Кардиогенный шок — это резкое нарушение функционирования сердечной мышцы, спровоцированное существующими проблемами в самом органе или сосудах, которые снабжают его кровью. Само определение говорит о том, что это состояние опасное, угрожающее жизни человека. Кардиогенный шок считается самым частым осложнением инфаркта миокарда.
В большинстве случаев это тяжелое состояние заканчивается смертью. Шанс выжить существует лишь тогда, когда в критический момент была оказана медицинская помощь. Идеальный вариант — реанимационная бригада, у которой в арсенале есть все препараты, приспособления и аппаратура для спасения жизни человека.
Что провоцирует?
Проводящая система сердца — это своеобразная «электростанция» в сердечной мышце. В случае когда на любом из уровней этой системы происходит сбой, импульсы, возбуждающие клетки сердца, теряют стабильность. Вследствие этого сердечная мышца перестает нормально функционировать. Графическое отображение работы сердца показывает аритмию. Кардиогенный шок может спровоцировать аритмия любой этиологии.
Причиной этого опасного состояния могут быть:
- тампонада сердца, наличие внутрисердечных тромбов, тромбоэмболия (те случаи, когда нарушается процесс наполнения полостей сердца);
- сбои насосной функции левого желудочка (сюда относится миокардит, повреждение клапанного аппарата различной этиологии);
- сердечно-сосудистые патологии, спровоцировавшие гиповолемию.
Но самой частой причиной кардиогенного шока является инфаркт миокарда. Шок развивается на протяжении нескольких часов после появления симптомов ИМ, в редких случаях — в течение недели. Кардиогенный шок при инфаркте миокарда развивается приблизительно в 10 % всех случаев ИМ.
Выделяют 3 вида кардиогенного шока:
- Рефлекторный. Считается самой легкой формой, которая возникла не в результате повреждения миокарда, а из-за снижения АД в ответ на болевой синдром при ИМ. Если своевременно оказать медицинскую помощь, то артериальное давление быстро повысится. Но когда купирования боли не было, то есть риск перехода в более сложную форму — истинную.
- Истинный. Основная причина — обширный ИМ. Насосная функция левого желудочка резко снижается. Если некротической ткани миокарда много (примерно 50 % от общего количества), то возникает кардиогенный шок под названием «ареактивный». Человек умирает практически в 100 % случаев. Истинная форма шока приводит к значительному нарушению циркуляции крови во всех органах и тканях, что, в свою очередь, вызывает их дисфункцию.
- Аритмический. Причина — острая брадиаритмия или пароксизм левожелудочковой тахикардии. Измененная частота сокращения желудочков приводит к нарушению гемодинамики.
Список обезболивающих средства допустимых при инфаркте?
Морфин
Препарат обладает сильным анальгезирующим действием, содержит гидрохлорид морфина (10 мг на капсулу или 1 мл инъекционного раствора). Относится к опиоидному наркотическому средству, применяемому при инфаркте миокарда в целях обезболивания. Другое действие:
- противошоковый эффект;
- снотворное действие (при больших дозах);
- повышение тонуса мышц внутренних органов;
- снижение температуры тела;
- подавление секреторной активности органов пищеварения;
- стимуляция выработки АДГ.
После применения морфина возбуждаются триггерные хеморецепторные зоны в области продолговатого мозга, из-за чего возникает рвотный рефлекс. Инъекционный раствор начинает действовать через 10 минут, капсулы – 20. Активное вещество подвергается быстрой абсорбции, проникает в кровоток, проходит через печень, где и происходит метаболизм. Далее выводится посредством желчи (наполовину через 2 часа).
Противопоказания:
- черепно-мозговые травмы;
- алкогольная интоксикация;
- угнетенный дыхательный центр;
- истощение;
- печеночная недостаточность;
- высокое внутричерепное давление.
Побочные реакции:
- брадикардия (замедление пульса);
- тошнота и рвота;
- запор;
- скачок внутричерепного давления;
- галлюцинации;
- перевозбуждение;
- делирий;
- проблемы с оттоком мочи при определенных заболеваниях.
При инфаркте миокарда применяется инъекционный раствор, который вводится подкожно. Дозировка первого укола составляет 1 мг. Далее назначается индивидуальная доза препарата, в зависимости от уровня болевого порога.
Дроперидол
Основное действующее вещество – дроперидол, в 1 мл инъекционного раствора содержится 2,5 мг. Обладает противошоковым, нейролептическим и противорвотным эффектом. Применяется для обезболивания, относится к бутирофеноновым нейролептикам. Особенности действия:
- потенцирует влияние обезболивающих и снотворных средств на организм;
- проявляет адренолитическое воздействие, так как блокирует центральные дофаминовые рецепторы;
- понижает артериальное давление;
- нормализует ритм сердечных сокращений;
- обладает каталептогенными свойствами.
Холинолитическая активность отсутствует, первый эффект наступает минимум через 3 минуты, пик активности фиксируется через 30 минут. Действующее вещество взаимодействует с плазмой крови, а продукты переработки выводятся посредством почек.
Показания:
- психомоторное перевозбуждение, галлюцинации;
- посттравматический шок, интоксикация;
- ожоги, травмы;
- анестезия во время операции и обследования;
- болевой синдром.
Противопоказания:
- экстрапирамидальные расстройства;
- кома;
- выраженная депрессия;
- гипотония;
- гипокалиемия;
- аллергия на компоненты;
- увеличенный интервал QT согласно кардиограмме.
При передозировке возникает тошнота, снижение артериального давления, расстройство психики. Иногда утрачивается аппетит, кружится голова, возникает бронхо- и ларингоспазм.
Пентазоцин
Препарат относится к наркотическому анальгетику, входит в группу агонистов и антагонистов опиоидных рецепторов. Менее эффективен, чем Морфин, но не вызывает привыкания и угнетения дыхательного центра.
Действующее вещество взаимодействует с каппа-рецепторами опиоидного характера, которые находятся в центральной нервной системе, коре головного мозга, таламусе, гипоталамусе, лимбической системе, тканях. Это позволяет изменить эмоциональное восприятие больным болевого синдрома.
Пентазоцин активирует рвотный центр, слегка угнетает дыхание, снижает моторику кишечника и артериальное давление. Вследствие этого возникают такие побочные реакции, как запор, головокружение, брадикардия, тошнота и рвота, бронхоспазм.
Эффект внутривенного и внутримышечного введения наступает через 3 минуты минимум, пик активности – через полчаса. При приеме внутрь – через час. Действует на протяжении 3 часов. Препарат быстро всасывается в кровь, связывается с белками плазмы наполовину. Метаболируется в печени, выводится посредством мочи.
Пентазоцин показан к применению при инфаркте миокарда и других тяжелых состояниях, сопровождающихся болью. Обладает рядом противопоказаний:
- высокое внутричерепное давление;
- спутанность сознания;
- частые судороги;
- астма;
- недостаточность дыхательной системы;
- эпилепсия;
- недостаточность почек и печени;
- холелитиаз;
- период беременности начальных сроков.
Инструкция по применению:
- Инъекционный раствор можно вводить под кожу внутримышечно и внутривенно медленным способом. При обычном болевом синдроме взрослому человеку рекомендована дозировка в 30 мг, при сильных болях – 45 мг. Под кожу и в мышцы дополнительно вводить препарат можно минимум через 3 часа, внутрь вены – 2 часа.
- Таблетки принимаются в среднем трижды в сутки по одной единице.
Клофелин
Основное действующее вещество препарата – клонидин. Содержится в 1 мл инъекционного раствора 0,1 мг, в таблетках – 0,15 или 0, 075 мг. Относится к группе альфа-адреномиметиков с гипотензивным действием.
Клонидин стимулирует постсинаптические альфа-2-алренорецепторы, которые находятся в продолговатом мозге. Поэтому пресинаптически снижается поток импульсов, поступающих в сердечно-сосудистую систему. Способствует понижению частоты сердечных сокращений, ОПСС, МОК.
Если препарат вливается быстро, то кратковременно снижается артериальное давление. В сосудах головного мозга улучшается тонус, но замедляется кровоток. На этом фоне препарат действует в качестве седативного средства. Продолжительность воздействия достигает 12 часов максимум.
Средство предназначено для лечения острого инфаркта миокарда, гипертонии, боли в голове, дисменореи.
Есть противопоказания:
- выраженная форма атеросклероза;
- депрессия;
- аллергия на клонидин;
- атриовентрикулярная блокада (2 и 3 степень);
- гипотония;
- беременность, лактация;
- кардиогенный шок.
Существует ряд побочных действий со стороны пищеварения, сердечно-сосудистой, нервной и мочеполовой систем. Это происходит при аллергической реакции на компонент препарата или передозировке.
Как применять:
- Таблетки принимают на начальных этапах терапии по 0,075 мг 3 раза в день. Далее дозировка увеличивается постепенно.
- Инъекционный раствор вводится струйно на протяжении 10 минут. В этом случае раствор соединяют с хлоридом натрия.
- При обычной инъекции достаточно ввести 0,15 мг раствора.
Закись азота
Препарат выпускается в баллоне, содержит сжатый газ с веществом динитрогена оксид (6,2 кг). Оксид азота-2 имеет формулу N2O. Цвет отсутствует, запах слабо выражен, не воспламеняется. Обладает обезболивающими наркотическими свойствами.
Применяется в качестве местного анестезирующего средства во время хирургического вмешательства, некоторых видов обследования, после операции. В этих случаях рекомендовано дополнительно использовать и другие анальгетики. Закись азота показана для купирования болевого синдрома при инфаркте миокарда, панкреатите, коронарной недостаточности.
Препарат применяется ингаляционно. Закись азота проникает в организм через легкие, далее всасывается в кровь и движется по системному кровотоку. Метаболизму не поддается, поэтому выводится из организма в неизмененном состоянии через легкие и кожный покров. Время выведения составляет максимум 15 минут, вещество легко проникает через плаценту и ГЭБ.
После поступления закиси азота в организм на протяжении 8 минут возникает возбуждение, после чего пациент входит в анестезийное состояние. Больной просыпается максимум через 5 минут после того, как прекращена подача газа. Мускулатура скелета расслабляется не полностью, поэтому дополнительно используются другие препараты.
Основные побочные реакции:
- угнетенное дыхание;
- учащение сердцебиения;
- повышение внутричерепного давления;
- тошнота;
- рвота;
- спутанность сознания сразу после выхода из анестезии;
- галлюцинации;
- нервозность.
Противопоказания к применению закиси азота:
- гипоксия и черепно-мозговые травмы;
- беременность и лактация;
- алкогольное опьянение;
- непереносимость азота.
Как применять:
- оксид азота соединяется с кислородом в соотношении 80:20%;
- для купирования боли при инфаркте миокарда в основное вещество добавляется оксид динитрогена (от 40 до 75%).
Фенталин
В основе препарата находится вещество фенталин. В зависимости от формы выпуска добавляются вспомогательные компоненты. Выпускается в виде таблеток, пластырей, инъекционного раствора и трансдермальной системы. Относится к наркотическому анальгетику.
Проникая в организм, основное вещество откладывается в тканях жира и мышцах скелета, после чего распространяется по кровотоку. Трансформирование происходит в печени. Выводится препарат при помощи мочи и кала. Обезболивающий эффект при внутривенном введении препарата держится максимум час, при внутримышечном – два.
Противопоказания:
- бронхиальная астма;
- наркозависимость;
- угнетенный дыхательный центр;
- дыхательная недостаточность;
- кишечная непроходимость;
- индивидуальная непереносимость компонентов.
При передозировке или наличии противопоказаний возникают побочные реакции в виде угнетения дыхания, брадикардии, апноэ, бронхоконстрикции.
Дозировку, продолжительность курса, а также выбор формы выпуска препарата определяет только лечащий врач.
Промедол
Данный препарат показан к применению при инфаркте миокарда, а также многих других заболеваниях. Относится к анальгетикам наркотического действия, содержит тримеперидин. В одном миллилитре раствора для инъекций содержится 10 и 20 мг действующего вещества.
Обладает такими свойствами:
- анальгезирующее;
- спазмолитическое;
- противошоковое;
- снотворное;
- утеротонизирующее.
Обезболивающий эффект достигается за счет агонистического воздействия активного вещества на опиоидные рецепторы. Благодаря этому активизируется эндогенная система, нарушается транспортировка импульсов боли среди нейронов. Кроме того, вещество воздействует и на головной мозг, снижая эмоциональное восприятие боли.
Источник
