Костный синдром при миеломной болезни
 Что это такое: миелома (от греч. «миелос» – костный мозг, «ома» – общее название любых опухолей) – онкологическое заболевание крови, злокачественная опухоль, растущая в костном мозге. Иногда эту болезнь ошибочно называют «раком». Опухоль состоит преимущественно из плазмоцитов – клеток, отвечающих за иммунитет, борьбу с инфекционными заболеваниями, выработку иммуноглобулинов. Эти клетки произрастают из В-лимфоцитов, но при различных нарушениях процесса их созревания появляются опухолевые клоны, которые и ведут начало миеломы. Злокачественные образования миеломы инфильтруют костный мозг трубчатых костей, поражая их.
Что это такое: миелома (от греч. «миелос» – костный мозг, «ома» – общее название любых опухолей) – онкологическое заболевание крови, злокачественная опухоль, растущая в костном мозге. Иногда эту болезнь ошибочно называют «раком». Опухоль состоит преимущественно из плазмоцитов – клеток, отвечающих за иммунитет, борьбу с инфекционными заболеваниями, выработку иммуноглобулинов. Эти клетки произрастают из В-лимфоцитов, но при различных нарушениях процесса их созревания появляются опухолевые клоны, которые и ведут начало миеломы. Злокачественные образования миеломы инфильтруют костный мозг трубчатых костей, поражая их.
Размножение плазмобластов и плазмоцитов в костном мозге способствует синтезу парапротеинов – аномальных белков, иммуноглобулинов, которые в данном случае не выполняют свои защитные функции, но их повышенное количество сгущает кровь, повреждает различные внутренние органы.
Заболевание дифференцируют по иммунохимическим признакам принадлежности белков (иммуноглобулинов) к одному из классов. Например, появление белков класса IgE определяет наличие Е-миеломы.
Виды миеломы
Различают несколько вариантов миеломной болезни.
Солитарная форма – это единичный очаг инфильтрации, чаще всего сосредоточенный в плоских костях.
Ведущие клиники в Израиле
Генерализованная форма подразделяется на:
- Диффузную миелому (поражение костного мозга);
- Диффузно-очаговую миелому (поражение и других органов, например, почек);
- Множественную миелому (образование опухолевых инфильтраций по всему организму).
Также миеломы отличаются между собой составом клеток опухоли:
- Плазмоцитарная;
- Плазмобластная;
- Полиморфно-клеточная;
- Мелкоклеточная.
Существуют различные иммунохимические признаки секретируемых парапротеинов:
- Миелома Бенс-Джонса (так называемая болезнь легких цепей);
- Миеломы A, G и M;
- Несекретирующая миелома;
- Диклоновая миелома;
- Миелома М.
В 70% случаев встречается миелома G, в 20% случаев – миелома A, чуть реже (15%) миелома Бенс-Джонса.
Стадии болезни
Течение болезни можно разделить на три стадии:
- I — стадия начальных проявлений;
- II — стадия развернутой клинической картины;
- III — терминальная стадия;
 Стадия I – бессимптомный период, в течение которого не наблюдается клинических признаков и изменений в состоянии пациентов.
Стадия I – бессимптомный период, в течение которого не наблюдается клинических признаков и изменений в состоянии пациентов.
Стадия II – при которой наиболее четко выражены все клинические симптомы, характерные для миеломы.
Стадия III – терминальная. Происходит распространение миеломы в различные внутренние органы.
Существуют подстадии А и В характеризующиеся наличием или отсутствием у пациента почечной недостаточности.
Проявления и симптомы
Зачастую миелома развивается, не привлекая особого внимания, проявляясь болью в костях. В результате развития болезнь распространяется на внутренние части плоских костей (лопаток, грудины, позвонков, черепа) или эпифизы трубчатых костей. Нередки случаи обнаружения миелосаркомы – злокачественных элементов, в основном состоящих из клеток белого кровяного ростка. В дальнейшем на костях появляются образования в виде округлой мягкой субстанции, – это характерно для диффузно-узловатой миеломы (миелобластома), при этом разрушается костная ткань.
Бывают случаи, когда болезнь незаметна до определенного периода и внезапно появляется спонтанный перелом – последствия остеодиструкции.
Выявляются нарушения работы желудочно-кишечного тракта, ухудшение зрения, непостоянная температура тела, общая слабость, анемия, частные инфекционные заболевания: от обычного гриппа до лейкоплакии вульвы или шейки матки. В результате поражения внутренних органов, появляются неприятные ощущения и боли, сердцебиение, чувство тяжести в подреберье. Бывает, что миеломные узлы сдавливают головной мозг, возникают головные боли. Кроме того, возможны патологические изменения позвоночных дисков, приводящие к миелорадикулоишемии, нарушению кровоснабжения спинного мозга.
Причины заболевания. Факторы риска
Причины развития миеломы достоверно неизвестны. Можно выделить лишь общие факторы, способствующие проявлению онкологических заболеваний в целом. Довольно часто миелома обнаруживается у людей пожилого возраста (старше 65 лет), людей, подвергающихся воздействию какого-либо ионизирующего излучения, имеющих длительный контакт с продуктами нефтепереработки, асбестом и другими токсическими веществами. Некоторую роль в появлении миеломы играют расовая принадлежность, вирусные инфекции, стресс и генетическая предрасположенность.
По статистике среди темнокожего населения миелома встречается почти вдвое чаще, чем среди белокожих наций, однако причину такого распределения до сих пор не смогли выявить.
Большую роль в изучении причин возникновения миеломы играет генетическое исследование, имеющее возможность обнаружить гены, способные своими мутациями вызвать опухоль.
Диагностика
 Для диагностики миеломы применяются лабораторные методы исследования. Наиболее характерные изменения можно выявить на основе общего анализа крови и мочи, обратив внимание на следующие показатели: повышенное сверх нормы содержание кальция в моче или в сыворотке крови, вместе с тем высокий уровень белка в моче и низкое количество эритроцитов, тромбоцитов и гемоглобина, увеличенная до 80 мм/ч. и выше СОЭ. Высокое содержание общего количества белка в крови на фоне низкого уровня альбумина.
Для диагностики миеломы применяются лабораторные методы исследования. Наиболее характерные изменения можно выявить на основе общего анализа крови и мочи, обратив внимание на следующие показатели: повышенное сверх нормы содержание кальция в моче или в сыворотке крови, вместе с тем высокий уровень белка в моче и низкое количество эритроцитов, тромбоцитов и гемоглобина, увеличенная до 80 мм/ч. и выше СОЭ. Высокое содержание общего количества белка в крови на фоне низкого уровня альбумина.
Более точный диагноз дает определение моноклональных парапротеинов, исследование мочи на белок Бенс-Джонса. Положительный анализ дает наличие легких цепей парапротеинов, проходящих сквозь канальцы почек. Кроме этого проводят ряд других исследований: рентгенографию, томографию костей, трепанобиопсию костного мозга, цитогенетические исследования, определяют количественные показатели иммуноглобулина в крови.
Проведение единичного анализа недостаточно для верной диагностики, поэтому для окончательного результата исследований необходимо сопоставить все данные с клиническими проявлениями признаков заболевания.
Лечение
Лечение миеломы проводит в стационаре врач-гематолог. Миелома относится к неизлечимым поражениям кроветворных тканей, полное исцеление от которой возможно только при трансплантации костного мозга, но правильное и своевременно назначенное лечение позволяет держать опухоль под контролем.
Этапы курса лечения миеломы:
- Цитостатическая терапия;
- Лучевая терапия;
- Назначение альфа2-интерферона;
- Профилактика и лечение осложнений;
- Трансплантация костного мозга.
Основную часть комплекса по лечению миеломы занимает химиотерпия. Кроме того, применяют и другие новые виды лечения, основываясь на правильном прогнозе заболевания. При бессимптомном течении болезни стадии IА или IIА лечение откладывают, но за пациентом постоянно наблюдают, контролируют состав крови. Если стадия заболевания перешла в развернутую, назначают цитостатики и химиотерапию.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Показания для химиотерапии:
- Анемия;
- Гиперкальциемия (повышение уровня содержания кальция в сыворотке крови);
- Амилоидоз;
- Гипервискозный и геморрагический синдром;
- Поражение костей;
- Поражение почек.
 Различают два вида химиотерапии: стандартную и высокодозную. Применяются как давно известные препараты «Мелферан», «Сарколизин», «Циклофосфан», так и новые, более современные, «Карфилзомиб», «Леналидомид», «Бортезомиб».
Различают два вида химиотерапии: стандартную и высокодозную. Применяются как давно известные препараты «Мелферан», «Сарколизин», «Циклофосфан», так и новые, более современные, «Карфилзомиб», «Леналидомид», «Бортезомиб».
Для лечения пациентов, возраст которых превышает 65 лет, применяют «Преднизолон», «Винкристин», «Алкеран», «Циклофосфан». Они же используются при наиболее агрессивной форме заболевания. При костной миеломе применяют также бифосфонаты («Бонефос», «Аредия», «Бондронат»), тормозящие разрастание самой миеломы, подавляющие активность остеокластов и способные останавливать разрушение костной ткани. Пациентам младше 65 лет после курса стандартной химиотерпии возможно назначение высокодозной химиотерапии, вплоть до трансплантации стволовых клеток (своих или донора).
Лучевая терапия применяется в основном при поражении костей с сильным болевым синдромом и крупными очагами разрушения ткани, при солитарной миеломе, а также у слабых пациентов как паллиативный метод лечения. Как дополнение к лечению назначают «Дексаметазон».
В качестве поддерживающей терапии пациентам в состоянии ремиссии назначают в высоких дозах альфа2-интерферон в течение нескольких лет.
Профилактика и лечение осложнений основана на коррекции функции почек при почечной недостаточности, применении мочегонных средств, диеты, празмафереза (очищение крови от парапротеинов) или гемодиализа в более тяжелых случаях, переливания компонентов крови при анемии. Кроме того, подавления инфекционных заболеваний применением антибиотиков (как правило широкого спектра действия), дезионтоксикационную терапию.
Большое внимание уделяется нормализации содержания кальция применением мочегонных средств, кальцитрина. Различные степени гиперкальциемии лечат гидратацией, употреблением минеральной воды, инфузиями. При переломах применяют остеосинтез, вытяжение, оперативное лечение.
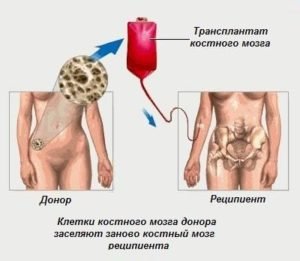 Трансплантация костного мозга
Трансплантация костного мозга
Трансплантация костного мозга из-за высокого риска осложнений (в особенности у пациентов старшего возраста) на данный момент не находит широкого применения при лечении миеломы. Наиболее приемлемый вариант – трансплантация стволовых клеток от донора или же самого пациента, способная привести к излечению приблизительно у 20% пациентов.
Оперативное хирургическое лечение миеломы применяют при поражениях позвоночника, сдавлениях корешков нервов, сосудов, других жизненно важных органов или проводят укрепление и фиксацию костей при переломах.
Диета и питание
Питание при миеломе исключает пирожные, конфеты, борщи и другие жирные, острые, соленые и копченые продукты. Также нежелательны сдобные мучные продукты, пшено, перловка, ржаной хлеб, бобовые, молоко цельное и кисломолочные продукты, соки, газированные напитки и квас.

Питаться нужно небольшими порциями. При нормальном уровне лейкоцитов, в рацион можно вводить яйца, рыбу, нежирную говядину, мясо кролика, курицы, печень. Каши из круп, подсушенный хлеб. Допускаются фрукты и овощи в свежем или отварном виде.
При пониженном количестве сегментоядерных лейкоцитов в крови (нейтрофилов) и диспептических проявлениях в рацион питания можно включать каши из риса на воде или рисовый суп.
Желательно употреблять пищу, содержащую кальций, витамины В и С, с количеством белков до двух грамм на килограмм веса в сутки. При химиотерапии и нормальной работе почек количество употребления жидкости составляет до трех литров. Можно пить компоты, кисель, чай, отвар шиповника.
Например, при химиотерапии на завтрак можно съесть хлеб с маслом, омлет на пару или запеканку из манной крупы, чай зеленый, кофе. В обед – говяжьи котлеты, приготовленные в пароварке, нежирный суп на мясном бульоне, подсушенный хлеб, компот. В перерыве между обедом и ужином можно выпить ягодный кисель, съесть печенье (сухое). На ужин отварное нежирное мясо, рисовый гарнир, отвар шиповника.
Продолжительность жизни при миеломе
В зависимости от формы заболевания и его течения, от стадии, на которой началось лечение, прогнозы по продолжительности жизни пациента различаются от считанных месяцев до десятка лет. Обусловлено это также ответом болезни на лечение, наличием других патологий, возрастом пациентов. Кроме того, при миеломе развиваются, приводящие к летальному исходу, тяжелые осложнения: почечная недостаточность, сепсис, кровотечения, поражение внутренних органов применением цитостатиков.
Продолжительность жизни в среднем, при условии проведения стандартной химиотерпии – 3 года. При высоких дозах химических препаратов – 5 лет. У людей с повышенной чувствительностью к химиотерапии продолжительность жизни не превышает 4 лет. При длительном лечении химическими препаратами не исключено развитие вторичной устойчивости миеломы, которая трансформируется в острый лейкоз. Миелома имеет высокий уровень злокачественности, полное излечение наблюдается очень редко.
При стадии IА продолжительность жизни в среднем составляет около пяти лет, при стадии IIIВ – менее 15 месяцев.
Видео: Миелома
Источник
Клиника множественной миеломы — проявленияНаиболее явными симптомами множественной миеломы являются: боль, костьные опухоли с деформациями или без таковых, патологические переломы, неврологические синдромы и почечная недостаточность. Костная боль при множественной миеломе присутствует в 90% случаев. Чаще всего она локализирована на уровне позвоночника или таза, но генерализируется в дальнейшем во всех затронутых костях. Боли имеют глухой характер, с периодами обострения и спонтанными ремиссиями. Движения усугубляют интенсивность болей, так что через некоторое время больной иммобилизирован. Эти больные кочуют в течение многих месяцев по разным ревматологическим или терапевтическим отделениям, из-за затруднений постановки диагноза. Чрезмерная пролиферация неопластической ткани в костном мозге может привести к утончению и выталкиванию костной кортикальной ткани с образованием подкожных опухолей, упругих, очень хрупких при надавливании. Наиболее частые локализации детерминаций при множественной миеломе являются кости с красным костным мозгом: ребра, ключица, череп, позвонки, тазовый и плечевой пояса. Затронутые кости очень легко ломаются по поводу таких минимальных травм, как резкие движения тела, дыхание, кашель, чиханье.
Рентгенологически, костное повреждение выступает в виде очагов остеолиза, без признаков уплотнения вокруг. Эти зоны остеолиза бывают обычно круглыми, разных размеров и иногда с тенденцией к слиянию. Череп, в развитых случаях может давать решетовидное изображение. Ребра имеют веретенообразные опухоли с декальцификациями, иногда с патологическими переломами. Позвонки, кроме очагов остеолиза, представляют изменения формы (уплощения, переломы, тассирования). Таз бывает затронут в высоком проценте случаев, с зонами остеолиза и/или диффузными декальцификациями. На уровне длинных костей, зоны декальцификации могут ассоциироваться с патологическими переломами и туморальными пролиферациями. Кроме классических остеолитических поражений, больные с множественной миеломой могут представлять аспекты диффузного, нехарактерного остеолиза, а небольшая пропорция пациентов (13%) не представляет рентгенологически очевидных костных изменений. Согласно Salmon и Durie, интенсивность костных поражений пропорциональна количеству существующих в организме туморальных клеток. Внекостные туморальные детерминации бывают реже. Отмечались ганглиозные, спленические, гепатические, легочные, диггестивные локализации. В 2—10% случаев цитируется появление единичных плазмоцитарных опухолей. Они выступают в виде более широких кистозных образований, имеющих более неровный контур, чем ото наблюдается при классических миеломах. Эволюция этой формы повидимому более доброкачественная, а спустя вариабильный промежуток времени у больного развивается диффузная плазмоцитома.
Неврологические проявления множественной миеломы. Наиболее частые неврологические проявления вызваны тассированием поврежденных позвонков, которое влечет за собой ишиалгии, парезы или параплегии. Появляются также и межреберные невралгии и радикулиты, которые могут быть вызванными «амилоидными» инфильтрациями на нервных корешках. Инфильтрации черепномозговых нервов вызывают ряд расстройств, таких как диплопия, анизокория, модификации зрения вплоть до слепоты. Эти последние явления происходят и по поводу тромбозов артерии сетчатки. У некоторых больных наблюдается состояние сонливости обнубиляция, дезориентация во времени и пространстве, без симптомов, неврологичесской локализации. К этому могут добавляться геморрагии, особенно на слизистых оболочках. Исследование конъюнктивальных сосудов показывает загрязненный вид крови. Это так называемый синдром гипервязкости. Симптоматология может отягощаться до субкоматозного или даже коматозного состояния. Покровы больных с миеломой бывают обычно бледными из-за анемии. Изредка встречаются диффузные инфильтрации с утолщением дермы, происходящие в связи с отложвнием «амилоида» на этом уровне. Отмечалось также появление кожных узелков или пемфигоидных высыпаний. Нередко появляются синяки, кожные петехии, которые иногда сочетаются с явлениями повышенной кровоточивости, как например эпистаксис, гингиворрагии, гепатемезы, мелены и пр. Гепатомегалия со спленомегалией или без нее, появляется у больных с множественной миеломой, согласно разным статистикам, в размере 23—24% случаев (Wintrobe). Почечная недостаточность с азотемией и альтерацией клиренса входит в состав обычной картины множественной миеломы. Чаще всего эта почечная недостаточность не сопровождается артериальной гипертензией. Нередко появляются почечные колики, так как почечный литиаз весьма частое явление в течение миеломы. Это может являться единственным клиническим проявлением, порой сопровождающимся и почечной недостаточностью. Общие явления нехарактерны. Астения — весьма часто встречающийся симптом. Ее интенсивность варьирует от одного больного к другому. Лихорадка нехарактерна для этого заболевания, ее появление обычно связано с наслоенной инфекцией. Состояние питания альтерируется в течение болезни, а в конце появляется кахексия. — Также рекомендуем «Лабораторная диагностика множественной миеломы — анализы» Оглавление темы «Миеломная болезнь»:
|
Источник
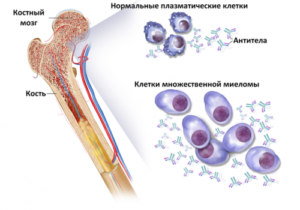
Множественная миелома (другое название — миеломная болезнь) — разновидность гемобластозов, которая характеризуется неограниченным размножением патологического клона В-лимфоцитов, вырабатывающего измененные иммуноглобулины – парапротеины.
Эпидемиология и механизмы развития
Миеломная болезнь составляет 13% всех гемобластозов и 1% от числа злокачественных опухолей. В среднем в Российской Федерации за год заболевает около 2000 человек и примерно столько же умирает.
В России возрастная медиана заболеваемости множественной миеломой — 65 лет (в мире — 75 лет). Частота возрастает с возрастом: если лиц до 40 лет среди пациентов не более 3%, то 75-летних и старше – 37%. Шанс заболеть в 80 лет в 10 раз выше, чем в 50.

С возрастом в предшественниках В-лимфоцитов накапливаются хромосомные изменения — онкогенные мутации. При этом клетки теряют способность к естественной гибели, но сохраняют возможность делиться и созревать (дифференцироваться). Более того, процесс деления становится активным и перестает подчиняться регуляторным системам организма. Опухолевые клоны заполняют костный мозг, разрушают вещество кости, что вызывает боли и патологические переломы. А вместо нормальных иммуноглобулинов измененные клетки синтезируют парапротеины, патологические глобулины, вызывающие повреждения всех органов и систем. Чрезмерно высокий уровень белка в крови разрушает мембраны почек, что отмечено в более чем в половине всех случаев множественной миеломы.
Клинические проявления
На первом этапе болезнь развивается бессимптомно, и обнаруживается случайно при профилактических обследованиях (10-20% всех вновь выявленных больных). Заподозрить проблему можно при таких изменениях как:
- высокое СОЭ;
- наличие протеинурии (белка в моче);
- появление в составе белковых фракций моноклонального белка (м-протеина).
На этом этапе развития болезни показатели анализа крови при миеломе остаются нормальными, и количество плазматических клеток в костном мозге пока не изменено. В таком состоянии организм может оставаться 10-15 лет.
По мере роста опухолевого клона развиваются симптомы миеломной болезни.
Типичными признаками считаются:
- анемия;
- повреждение костей;
- нарушение функции почек;
- гиперкальциемия.
Но клиническая картина отличается многообразием проявлений, поэтому возможны и другие синдромы.
Синдром костной патологии
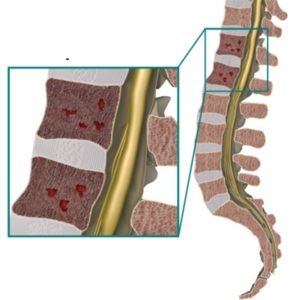
Размножаясь, опухолевые клетки заполняют костный мозг, разрастаются в костной ткани. Чтобы освободить пространство «под себя», они вырабатывают остеокластактивирующий фактор – вещества, которые усиливают активность остеокластов – специальных клеток, которые разрушают костную ткань. Клетки же, создающие кости – остеобласты – наоборот, угнетаются. В норме в костях существует динамический баланс между деструкцией «состарившихся» тканей и созданием новых, при миеломной болезни он смещается в сторону разрушения.
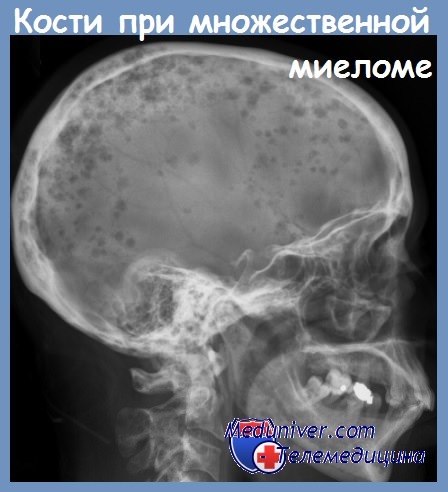
Проявляется болью в костях (у 70% больных), их повышенной хрупкостью – патологическими переломами. На рентгенограмме появляются признаки диффузного остеопороза, в плоских костях (в том числе черепа) возможны округлые дефекты 2 – 5 см. в диаметре. Поражение позвонков вызывает их уплощение, изменение формы. Рентгенологические изменения обнаруживаются у 80% пациентов.

Цветной рентгеновский снимок костей черепа, на котором видны тёмные округлые пятна — миеломные очаги разрушенной костной ткани.
Синдром гиперкальциемии
Прямое следствие резорбции (рассасывания) костной ткани – повышение в крови уровня кальция. Избыток данного миероэллемента вызывает следующие симптомы:
- потеря аппетита,
- тошнота,
- рвота,
- запоры,
- полиурия,
- депрессия,
- гипотония,
- аритмия,
- сонливость,
- спутанность сознания;
- развитие психотических расстройств.
Если уровень кальция поднимается до 3,7 ммоль/л – нужна неотложная помощь. При показателях 4.5 и выше развивается кома и остановка сердца.
Поражение системы крови
Патологический клон вытесняет нормальные клетки костного мозга, «перехватывает» ресурсы у кроветворения. Кроме того, кроветворение ухудшается из-за развития почечной недостаточности. В результате формируется панцитопения:
- Анемия. Снижается гемоглобин и количество эритроцитов (у 60-70% пациентов). Проявляется общей слабостью, бледностью. одышкой.
- Тромбоцитопения. Уменьшается число тромбоцитов – клеток крови, ответственных за формирование тромбов при повреждении стенки сосудов. Проявляется кровотечениями различной интенсивности.
- Лейкопения. Лейкоциты – белые кровяные клетки – защищают организм от инфекций.
Синдром белковой патологии
За счет патологических глобулинов, синтезируемых измененными клетками, возрастает общий белок крови: при норме 64 – 83 г/л показатели в анализе при миеломе могут достигать 150-180 г/л. При этом количество гамма-глобулина снижается, и появляется м-фракция, вырабатываемая опухолевым клоном.
Избыток белка вызывает повышение СОЭ и спонтанную агглютинацию (склеивание) эритроцитов. Пытаясь избавиться от лишнего вещества, организм выводит его с мочой – возникает стойкая протеинурия: в сутки выделяется от 1 до 10 граммов белка (в норме в моче его быть не должно).
Клинически эти изменения проявляются синдромом повышенной вязкости крови.
Синдром повышенной вязкости крови
Нарушается кровообращение, что проявляется изменениями в большинстве органов и систем:
- ухудшается зрение (тромбоз центральной вены сетчатки или ее ветвей);
- со стороны нервной системы появляется головная боль, головокружение, онемение конечностей;
- нарушение кровообращения в мелких сосудах ног вызывает трофические язвы;
- синдром Рейно – патологический спазм сосудов кистей и стоп;
- тромбозы глубоких вен конечностей, тромбофлебиты;
- повышенная вязкость крови вызывает сонливость, головокружения, потерю сознания.
Поражение почек (нефропатия)
Отмечается у 50-90% больных. Причины возникновения:
- избыток белка в моче блокирует стенки почечных канальцев, вызывая их некроз (гибель);
- прорастание миеломными клетками почек, своеобразное «метастазирование».
- нарушения электролитного баланса приводят к избытку кальция, который откладывается в почках;
- отложения параамилоида.
Все это рано или поздно вызывает развитие почечной недостаточности. Но ее симптомы при миеломной болезни своеобразны: ХПН не вызывает артериальную гипертензию и отеки. При этом нарастают явления общей интоксикации, а в крови увеличивается уровень креатинина – клинически значимым считается показатель >173 мкмоль/л.
Синдром висцеральной патологии
Опухолевый клон проникает во все органы, размножаясь, нарушает их работу. Первыми страдают печень и селезенка: они увеличиваются в размерах, появляются признаки печеночной недостаточности.
Неврологический синдром
Поражение ЦНС и периферических нервов приводит к:
- нарушению кожной чувствительности, парестезиям;
- снижению рефлексов;
- мышечной слабости, парезам и параличам;
- дисфункции тазовых органов;
- полинейропатиям;
- нарушениям фаз сна;
- угнетению сознания вплоть до комы.
Признаки компрессии спинного мозга, возникшей в результате перелома позвонков или сдавления растущей опухолью, обнаруживаются примерно у ⅓ пациентов.
Синдром вторичного иммунодефицита
Опухолевый клон не способен вырабатывать нормальные иммуноглобулины, поэтому ослабевают защитные способности организма.
Диагностика
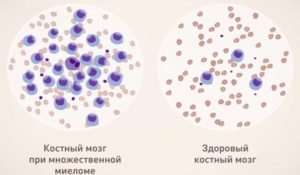
Основной метод диагностики миеломной болезни – стернальная пункция. Диагноз подтверждается если в пунктате костного мозга обнаруживают более 10% опухолевых плазматических клеток.
Электрофорез сывороточных белков позволяет обнаружить М-протеин (моноклональный белок).
Третий диагностический критерий – дисфункции органов и тканей. Для простоты запоминания используется аббревиатура CRAB:
С – Calcium – гиперкальциемия >2,75 ммоль/л;
R – Renal – поражение почек, которое проявляется уровнем креатинина >173 мкмоль/л;
A – Anaemia – гемоглобин < 100 г/л;
В – Bone – рентгенологические признаки поражения костей.
Лечение
Химиотерапия
Бессимптомную миелому лечить не рекомендуют. Специфическая терапия назначается при появлении описанных в предыдущем разделе лабораторных изменений. Высокодозная химиотерапия, которую используют при лечении миеломной болезни, сама по себе имеет множество тяжелых побочных эффектов, которые могут оказаться фатальными с учетом возраста пациентов.

Поэтому, согласно национальным клиническим рекомендациям от 2016 года, высокодозную терапию используют для лечения больных младше 65, чье общее состояние позволяет применять этот метод.
Если же у пациента есть тяжелые сопутствующие заболевания или он старше 65 лет, используют препараты для таргентной терапии. На сегодня в России зарегистрированы:
- Бортезомиб;
- Леналидомиб;
- Бендамустин;
- Помалидомид.
Конкретные схемы и дозировки назначает врач.
Трансплантация костного мозга
После курса химиотерапии или таргетной терапии рекомендуется трансплантация костного мозга. Ранее данная операция считалась методом 2 линии, назначаемым при неэффективности стандартного лечения, но в последних рекомендациях трансплантация гемопоэтических стволовых клеток рекомендована в качестве первой линии , с оговоркой, что у пациентов старше 70 лет риск летальности, связанной с трансплантацией, повышается до 8%.
Аутотрансплантация проводится с помощью собственных клеток пациента, собранных из периферической крови (использовать пунктат костного мозга не рекомендуется). Одной процедуры часто бывает недостаточно, тогда в течение полугода проводят повторную пересадку – такая схема называется тандемной трансплантацией.
Аллогенная трансплантация (пересадка клеток донора) применяется крайне редко – как из-за проблем с поиском донора, так и вследствие высокого риска развития осложнений.
В качестве поддерживающей терапии используют:
- антибиотики и противовирусные;
- антикоагулянты (средства, снижающие свертываемость крови);
- препараты, снижающие уровень кальция;
- локальную лучевую терапию (при угрозе патологических переломов);
- плазмаферез;
- другие методики, направленные на поддержание организма.
Прогноз
Прогноз зависит от генетической характеристики миеломы крови, стадии заболевания и общего состояния пациента. Медиана выживаемости – около 3 лет.
Источник