Кости носа при синдроме дауна
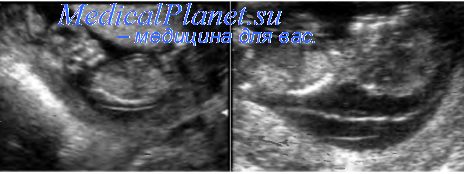
Эхографические находки при синдроме Дауна находят свое подтверждение при последующем морфологическом исследовании. Так, S. Wong и соавт. приводят описание двух случаев выраженной гипоплазии костей носа в 14 нед и отсутствия их изображения в 12 нед у плодов с синдромом Дауна. При гистологическом исследовании абортусов было подтверждено отсутствие нормальной закладки костей носа.
Некоторые авторы сообщают о пренатальной диагностике синдрома Дауна в случаях отсутствия изображения костей носау плодов с нормальными значениями толщины воротникового пространства. Поэтому данные о частоте встречаемости этого признака у плодов с нормальным кариотипом важны для определения объема инвазивных диагностических процедур. Согласно опубликованным результатам, полученным к настоящему времени, частота отсутствия изображения костей носа уплодовснормальным кариотипом в ранние сроки беременности в большинстве проведенных исследований не превышала 1%, что делает этот маркер весьма привлекательным для отбора пациенток, которым следует рекомендовать пренатальное кариотипирование. Правда, в исследованиях пионеров, впервые предложивших этот маркер, S. Cicero и соавт. было отмечено увеличение частоты отсутствия изображения костей носа у плодов с нормальным кариотипом с 0,5 до 2,8% при переходе от ретроспективного к проспективному анализу. При этом наиболее часто отсутствие костей носа у плодов с нормальным кариотипом регистрировалось в азиатской и афро-карибской этнических группах. В наших исследованиях отсутствие/гипоплазия костей носа у плодов с нормальным кариотипом в 12-14 нед беременности обнаружены в 0,6% случаев.
Группой исследователей из Лондона были установлены различия частоты отсутствия изображения костей носа у плодов с нормальным кариотипом в ранние сроки беременности в зависимости от этнической принадлежности обследованных пациенток. Ими при анализе результатов обследования 2151 плода с нормальным кариотипом зарегистрировано отсутствие костей носа в 1,9% случаев. При последующей оценкеустановлено, что частота отсутствия костей носа в группе плодов с нормальным кариотипом у европейцев составила 1,7%, у афро-карибской этнической группы — 1,9%, у азиатской — 3,4%. В других этнических группах отсутствие изображения носа у плодов с нормальным кариотипом не было обнаружено. Хотя наибольшая частота отсутствия изображения костей носа плода в ранние сроки беременности была зарегистрирована в азиатской группе, эти различия не носили достоверного характера.

Большинство специалистов в качестве диагностического критерия использовали отсутствие изображения костей носа плода. При всей притягательности выбранного критерия, так как его легко использовать при скрининговом ультразвуковом исследовании, он не совсем оптимален с точки зрения охвата всех случаев синдрома Дауна. Так, поданным испанских коллег, отсутствие изображения костей носа было зарегистрировано только у 50% плодов с синдромом Дауна в 12-13 нед беременности. Если в качестве диагностического критерия использовать процентильные значения длины костей носа, то во всех случаях отмечено изменение этого эхографического маркера. Согласно результатам F. Orlandi и соавт., у 10 (66,7%) из 15 плодов с синдромом Дауна кости носа не визуализировались в 11-14 нед беременности. Правда, у других 5 плодов с синдромом Дауна длина костей носа была менее 50-го процентиля. По данным Е. Viora и соавт., отсутствие изображения костей носа было зарегистрировано у 6 из 10 плодов с синдромом Дауна в 11-14 нед беременности. Дополнительно в 2 случаях синдрома Дауна была диагностирована гипоплазия костей носа. Таким образом, при использовании комплексного критерия (отсутствие изображения/гипоплазия костей носа) чувствительность метода возрастает с 60 до 80%.
Однако следует отметить, что повышение чувствительности сопровождалось в этом исследовании увеличением частоты ложноположительного результата с 1,4 до 3,7%. Учитывая, что «золотым» стандартом ложноположительных результатов, принятым в пренатальной диагностике, является уровень 5%, то 3,7% является абсолютно приемлемым.
К настоящему времени только в нескольких странах были разработаны нормативные показатели длины костей носа плода в ранние сроки беременности. По данным мультицентрового исследования, проведенного в центрах пренатальной диагностики Турина, Палермо и Амстердама, длина костей носа плода составила в среднем 2,48 мм при копчико-теменном размере плода 45 мм (около 11 нед 3 дней беременности) и 3,12 мм — при копчико-теменном размере 84 мм (около 14 нед 3 дней). Согласно данным французских исследователей, нижняя граница нормативных значений длины костей носа плода в 14-15 нед беременности составляет 3,3 мм. Нами также были разработаны нормативные значения этого показателя в сроки от 12 до 15 нед. Хотя большинство исследователей оценивают длину костей носа плода в 11 -14 нед беременности, согласно нашим результатам, достаточно в большом проценте случаев в 11-12 нед это труднорешаемая задача ввиду маленьких численных значений этого показателя. Правда, в эти сроки можно использовать в качестве диагностического критерия отсутствие изображения костей носа плода.
Подтверждением нашего мнения являются данные, полученные английскими специалистами S. Cicero и соавт. В их исследованиях было установление, что частота отсутствия изображения костей носа у плодов с нормальным кариотипом наибольшая в 11-12 нед (4,7%) при численных значениях копчико-теменного размера от 45 до 54 мм. В последующие сроки беременности она существенно снижается, составляя 3,4% при численных значениях копчико-те-менного размера 55-64 мм, 1,4% — при 65-74 мм и 1%- при 75-84 мм.
После 12 нед беременности оценка длины костей носа плода становится вполне реальным методом для выделения группы риска по синдрому Дауна.
Проведенный нами сравнительный анализ опубликованных нормативных показателей длины костей носа плода в ранние сроки беременности на примере 50-го процентиля показал отсутствие достоверных различий, что делает этот эхографический маркер еще более привлекательным для клинической практики.
Изменение длины костей носа плода было отмечено не только при синдроме Дауна, но и при других ХА. Так, итальянские исследователи G. Monni и соавт. обнаружили отсутствие изображения костей носа плода в 75% случаев синдрома Эдвардса, в 66% — синдрома Тернера, атакжеуплодастрисомией 9. Английские специалисты S. Cicero и соавт. зарегистрировали отсутствие изображения костей носа плода в 57,1% случаев синдрома Эдвардса и в 31,8% наблюдений синдрома Патау, атакже при других хромосомных аномалиях. L. Otano и соавт. сообщили об отсуствии изображения костей носа в ранние сроки беременности у плода с синдромом Эдвардса. По данным итальянских исследователей М. Zoppi и соавт., отсутствие изображения костей носа было отмечено в 66% случаев синдромаТернера и в 80% наблюдений синдрома Эдвардса. Согласно данным мультицентрового исследования, осуществленного в трех центрах пренатальной диагностики Италии и Нидерландов, отсутствие изображения костей носа зарегистрировано у 50% плодов с синдромом Патау и у 66,7% — с синдромом Эдвардса. В наших исследованиях также при ретроспективном анализе отмечено отсутствие изображения костей носа у плодов с синдромом Эдвардса.
В недавно проведенных исследованиях в Санкт-Петербурге при использовании в качестве диагностического критерия отношение длины носовых костей ктолщине воротникового пространства (НК/ТВП) менее 0,65 ХА были обнаружены у 14 плодов. На ряду с синдромом Дауна изменение этого показателя было зарегистрированно при трисомиях 18 и 13, моносомии X и триплоидии. Частота выявления плодов с хромосомной патологией при использовании в качестве критерия отбора отношения НК/ТВП составила 73,7% (14 из 19), а частота выявления плодов с болезнью Дауна — 71 % (5 из 7) при частоте ложноположительных результатов 1,5%. Показатели чуствительности и специфичности этого метода скрининга составили 73,7 и 98,4%.
Помимо ХА гипоплазия/отсутствие костей носа плода в ранние сроки беременности была зарегистрирована при различных синдромах. Так, канадские специалисты J. Johnson и соавт. в 11 нед 2 дня при скрининговом ультразвуковом исследовании обнаружили расширение воротникового пространства и гипоплазию костей носа. В ходе пренатального кариотипирования хромосомных аномалий не было выявлено. В 18 нед выявлены множественные аномалии, включая выраженную гипоплазию носа, микрогнатию и пороки верхних конечностей. Беременность прервана в 20 нед, на аутопсии установлен синдром де Ланге.
Н.А. Венчикова и соавт. в 12 нед 3 дня при сканировании профиля лицевого черепа у плода с несовершенным остеогенезом II типа выявили микроретрогению и отсутствие изображения носовой кости. Е.А. Шевченко и соавт. диагностировали отсутствие костей носа у плода с контрактурной арахнодактилией в 12 нед беременности и гипоплазию костей носадо 1,5ммуплодасдефектом лучевой кости и олигодактилией в 11 нед 6 дней. Подводя итог приведенным фактам, можно сделать вывод о том, что оценка костей носа плода представляет собой перспективный метод для улучшения ранней пренатальной диагностики врожденных и наследственных заболеваний.
— Читать далее «Трансвагинальная эхокардиография. Диагностика врожденных пороков сердца плода.»
Оглавление темы «Диагностика хромосомных аномалий плода.»:
1. Аутосомно-рецессивная поликистозная болезнь почек. Мультикистозная дисплазия почек.
2. Агенезия почек. Мегацистис.
3. Опорно-двигательный аппарат. Пороки опорно-двигательного аппарата.
4. Воротниковое пространство плода. Исследование воротникового пространства плода.
5. Хромосомные аномалии у плода. Обследование плода на хромосомные аномалии.
6. УЗИ при хромосомной патологии у плода. Диагностика хромосомной патологии у плода.
7. Врожденные пороки и расширение воротникового пространства. Воротниковое пространство при пороках развития.
8. Длина костей носа при хромосомных аномалиях. Связь размеров костей носа и аномалий развития плода.
9. Изменения костей носа при синдроме Дауна. Наследственная патология и ее влияние на кости носа.
10. Трансвагинальная эхокардиография. Диагностика врожденных пороков сердца плода.
Источник
Невозможно диагностировать, имеет ли ребенок патологию со 100-процентной уверенностью. Тем не менее, синдром дауна имеет признаки при беременности.
Некоторые тесты, которые в сочетании друг с другом и факторами риска, такими как возраст и семейная история, могут дать оценку вероятности того, что ребенок несет ген trisomy 21. Проводится узи плода с синдромом дауна, предлагаются диагностические анализы, которые выявляют, несет ли ребенок ген, но они имеют риск выкидыша.
Как не родить дауна
При обычных обстоятельствах человеческая клетка содержит 23 пары хромосом, где каждая пара состоит из одной хромосомы от каждого родителя. Даун синдром, также известный как трисомия 21, возникает, когда у ребенка есть дополнительная копия хромосомы 21 в некоторых или во всех его клетках

Почему он появляется, причины синдрома дауна (дополнительной полной или частичной хромосомы) у плода до сих пор неизвестны. Возрастной риск трисомии 21, является единственным доказанным фактором. 80% детей с синдромом Дауна рождаются у женщин после 30 лет.
У любого может родиться ребенок с хромосомной аномальностью
Вопреки распространенному мнению, ребенок не наследует синдром Дауна.
Единственным типом, который может передаваться от родителя к ребенку, является транслокация вни. Тем не менее, это редкая форма, диагностируется на ранних сроках беременности.
Наследование транслокации означает, что отец, либо мать имеют перегруппированный генетический материал. Это означает, что человек является сбалансированным носителем, тем, у кого нет никаких признаков и симптомов, но он может легко передать его ребенку.
Риски трисомии
Поговорите с врачом, чтобы узнать имеете ли вы риск синдрома дауна при беременности.
Ожидаемый риск трисомии 21 является основной причиной синдрома Дауна почти в 95% случаев. В этом случае ребенок получает три копии хромосомы 21 во всех клетках вместо двух, по одному от каждого родителя.
Это происходит в результате аномального деления клеток, пока сперматозоиды или яйцеклетки развиваются. Люди с этим типом имеют дополнительную хромосому (47 вместо 46) в каждой клетке.
Факторы риска могут быть разными в зависимости от типа аномалии.
Трисомия 21 базовый риск:
- Риск рождения ребенка с генетической проблемой возрастает по мере взросления женщины.
- Имеется предыдущая беременность, в которой у плода был синдром Дауна. Женщины, у которых была беременность с трисомией 21, имеют шанс 1-к-100 иметь другого такого же ребенка
Мозаицизм. Этот вид вызван только некоторыми клетками, продуцирующими 47 хромосом. Мозаичность встречается у 3 из 100 человек, страдающих синдромом Дауна. Факторы риска для мозаицизма аналогичны факторам трисомии 21.
Трисомия 21 индивидуальный риск возникает при транслокации – единственный, который может передаваться через семьи. Человек с этим типом имеет 46 хромосом, но часть одной хромосомы ломается, а затем прикрепляется к другой хромосоме.
Вы можете быть носителем транслокационной хромосомы, если есть:
- Семейная история синдрома Дауна.
- Имели других детей с этой патологией.
Можно ли по узи определить синдром дауна?
Есть небольшой шанс, что специалист обнаружит синдром дауна на узи. К ним относятся увеличение объема кожи в области затылка, уменьшение размера бедра или кисты в головном мозге. По словам врачей, синдром дауна по узи нельзя диагностировать. Это обследование не выявит ожидаемый риск трисомии 21.
Ультразвуковое изображение на 20 неделе может использоваться для скрининга синдрома Дауна у плода.

1 Ультразвук плода с большим пузырем 2 Увеличенный NT и отсутствующая носовая кость у плода в 11 недель с синдромом Дауна
Эхопризнаки синдрома дауна на узи, которые указывают на повышенный риск, когда наблюдаются во втором триместре беременности.
Плод с синдромом дауна может иметь небольшую или отсутствующую носовую кость, большие желудочки мозга, толщину затылочной складки и ненормальную правую подключичную артерию.
Наличие или отсутствие многих признаков является более точным.
Анализы
Врачи обычно проводят два анализа на синдром дауна при беременности. Но в большинстве случаев анализ на дауна является частью обследования при диагностике во время беременности.
Два диагностических даун теста:
Амниоцентез
При анализе амниоцентеза врачи вставляют длинную иглу для извлечения амниотической жидкости околоплодных вод. Она содержит клетки кожи ребенка, которые врачи могут затем использовать для поиска гена trisomy 21. Амниоцентез проверяет другие генетические нарушения. Имеет высокий уровень точности. К сожалению, существует риск причинения вреда ребенку; может привести к выкидышу
Chorionic Villi Sampling (CVS), Биопсия хориона
При Хорионной выборке ворсинок (CVS) врачи берут маленький кусочек плаценты, которая имеет те же клетки, что и ребенок. Гормон хорионического гонадотропина хгч при синдроме дауна на ранних, сроках используют для проверки хромосомных дефектов.
Вероятность выкидыша составляет менее 1 процента, но некоторые родители считают, что риск слишком велик, отказываются проводить этот тип тестирования. Преимущество CVS заключается в том, что врач может диагностировать патологию раньше

В обоих исследованиях анализ крови на синдром дауна определяет хромосомы нерожденного ребенка у беременных. Амниоцентез обычно проводится во втором триместре между 15 и 20 неделями, CVS в первом триместре между 9 и 14 неделями
Несколько маркеров крови нужно измерить, чтобы предсказать риск синдрома Дауна в течение первого или второго триместра.
Анализы помогут идентифицировать несколько сотен генетических нарушений, анализируя генетический состав клеток ребенка или плаценты. Однако обе процедуры несут небольшой риск выкидыша.
Новые усовершенствованные пренатальные исследования способны обнаруживать хромосомный материал от плода, который циркулирует в материнской крови. Это не инвазивные способы, но обеспечивают высокую точность.
Пренатальные скрининговые и диагностические тесты предлагаются женщинам всех возрастов.
Хромосомные проблемы нельзя «фиксировать» или лечить. Если плоду поставлен диагноз, вы можете подготовиться к ребенку с определенными проблемами развития или прекратить беременность
Скрининг беременности чему верить
Скрининг на синдром Дауна, предлагается всем беременным женщинам, независимо от возраста. Используется ряд тестов с различными уровнями точности. Некоторые проводятся в первом триместре, а другие – во втором. Они включают анализы крови, ультразвуковое сканирование или, в идеале, комбинацию из двух.
| Скрининг первого и второго триместров | ||||
|---|---|---|---|---|
| Метод | Неделя беременности при выполнении | Скорость обнаружения | Ложно положительный | Описание |
| Комбинированный тест | 10-13,5 недель | 82-87% | 5% | Использует ультразвук для измерения затылочной полупрозрачности в дополнение к анализу крови на бета-ХГЧ и PAPP-A |
| Четверной тест | 15-20 недель | 81% | 5% | Измеряет альфа-фетопротеин материнской сыворотки, неконъюгированный эстриол, ХГЧ и ингибин -A |
| Интегрированный тест | 15-20 недель | 94-96% | 5% | Является комбинацией четверного, PAPP-A и NT |
| Фетальная ДНК | От 10 недель | 96-100% | 0,3% | Образец крови берется от матери с помощью венопункции и отправляется на анализ ДНК. |
Скрининг-тесты помогают решить, нужно ли проводить инвазивное диагностическое тестирование, чтобы точно узнать о состоянии ребенка.
Они скажут, насколько вероятно, что у ребенка может быть состояние, но только диагностический тест, такой как амниоцентез, может действительно подтвердить опасение. Скрининги не несут риска для мамы или плода, диагностические тесты имеют риск выкидыша.
минусы
Он не выявляет все случаи патологии, поэтому может показать низкий риск, когда действительно есть состояние. Это называется ложным отрицательным, и приводит к тому, что беременные отказываются от диагностического тестирования, которое могло бы выявить проблему.
И наоборот, скрининг может идентифицировать ребенка как подвергающегося высокому риску, когда он в порядке (ложноположительный). Это может привести к дальнейшему тестированию и излишним рискам.
Как интерпретировать результаты скринингового теста?
Вам будет дано соотношение, которое показывает шансы ребенка. Риск 1 из 30 означает, что для каждых 30 женщин с этим результатом у одного ребенка будет синдром Дауна, а 29 – нет. Риск 1 из 4 000 означает, что на каждые 4000 женщин с таким результатом у одного ребенка он будет и 3,999 нет.
Чем выше второе число, тем ниже риск.
Вам также может быть сказано, что результаты «нормальные» или «ненормальные», в зависимости от того, находятся ли они ниже или выше отсечки для этого конкретного теста.

Помните, обычный результат скрининга (отрицательный результат) не дает гарантии, что малыш имеет нормальные хромосомы, но предполагает, что проблема маловероятна.
Аномальный результат скрининга (положительный результат) не означает, что есть хромосомная проблема – просто есть вероятность ее появления. Фактически, большинство детей с положительным результатом не имеют проблем.
Наконец, имейте в виду, что обычный результат теста на скрининг не гарантирует, что у ребенка не будет никаких проблем. Они предназначены для поиска нескольких общих хромосомных состояний, дефектов нервной трубки. Кроме того, нормальный результат не обещает, что будет «нормальный» интеллект или функция мозга и не исключает аутизм.
Первый скрининг
Скрининг на синдром дауна в первом триместре включает анализ крови, который измеряет уровни двух белков и специальное ультразвуковое сканирование, называемое затылочной полупрозрачностью (NT).
Анализ крови первого триместра измеряет два белка, которые продуцируются вашей плацентой: бесплатный бета-ХГЧ и PAPP-A.
Женщина, имеющая высокий риск синдрома дауна по первому скринингу имеет аномальные уровни этих двух белков. Анализ крови проводиться с 9 недель до конца 13 недель и диагностирует наличие трисомии, 21.
Тест NT измеряет прозрачное (полупрозрачное) пространство в ткани задней части шеи ребенка. Младенцы с хромосомными аномалиями, как правило, накапливают больше жидкости на затылке за первый триместр, в результате чего прозрачное пространство становится больше.
NT может проводиться только в 12 недель беременности. (Поскольку тест требует специальной подготовки и оборудования, то может быть недоступен во многих небольших учреждениях).
Преимущество скрининга в первом триместре заключается в том, что вы узнаете о риске хромосомных проблем на ранней стадии беременности. Если риск будет низким, нормальные показатели предоставят вам подтверждение.
Если риск высок, есть возможность рассмотреть CVS, что позволит выяснить, есть ли у вашего ребенка проблемы, пока вы еще в первом триместре.
Второй скрининг
Во втором триместре скрининг включает анализ крови, обычно известный как множественный маркер. Этот тест обычно проводится между 15 и 20 неделями беременности.
Он измеряет уровни четырех веществ крови: AFP, hCG, эстриол, ингибин A.
Наличие их аномальных уровней обнаруживает около 81 процента детей с синдромом Дауна.
Проведение скрининга второго триместра обычно предлагается в сочетании со скринингом первого как часть интегрированного или последовательного исследования
Симптомы синдрома дауна
Отклонения развития плода будут зависеть от того, является ли состояние мягким или тяжелым. Признаки проблем развития эмбриона при наличии синдрома дауна у плода могут отличаться от ребенка к ребенку, в некоторых случаях могут быть связаны с другими осложнениями со здоровьем.
Вот некоторые из наиболее распространенные признаки синдрома дауна у плода:
- Маленькая головка по сравнению с остальной частью тела.
- Лицо, кости носа выглядят уплощенными.
- Короткая шея, которая может казаться почти несуществующей.
- Выступающий язык.
- Глаза сформированы в наклонном положении в направлении вверх. Это может быть необычным для конкретной этнической группы, к которой принадлежит ребенок.
- Высота ребенка будет намного короче по сравнению с другими младенцами того же возраста.
- Уши меньше по сравнению с другими младенцами.
- Пальцы, руки, ноги будут короче, чем обычно.
- На радужной оболочке маленькие белые пятна, которые известны как пятна Brushfield.
- Кисти рук широкие, на ладони будет только одна складка.
Это основные внешние маркеры синдрома дауна, он так же характеризуется нарушением хромосомного набора
Мамы, вы заботитесь о солнечном ребенке, делали ли тест, при беременности? Поделитесь своим опытом с другими.
Понравилась статья? Поделись с друзьями:
Источник
