Кортикостерома надпочечника синдром иценко кушинга

Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко–Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко–Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Общие сведения
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Работу надпочечников регулирует гипофиз путем секреции АКТГ — адренокортикотропного гормона, активизирующего синтез кортизола и кортикостерона. Деятельностью гипофиза управляют гормоны гипоталамуса — статины и либерины.
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.
Синдром Иценко-Кушинга (гиперкортицизм)
Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект — распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами – гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
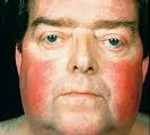
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
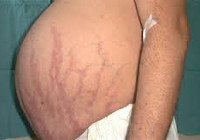
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани — остеопороз, ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения синдрома Иценко-Кушинга
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко–Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 декабря 2019;
проверки требует 1 правка.
Эта статья — о патологии гипоталамо-гипофизарно-надпочечниковой системы. О синдроме, вызываемом
опухолью
надпочечника или других органов, секретирующих глюкокортикоиды (синдроме Кушинга), см. Синдром гиперкортицизма.
Болезнь Ице́нко — Ку́шинга — тяжёлое нейроэндокринное заболевание, сопровождающееся гиперфункцией коры надпочечников, связанное с гиперсекрецией АКТГ в результате первичного поражения подкорковых и стволовых структур (таламус, гипоталамус, ретикулярная формация, аденогипофиз) или эктопической продукцией АКТГ опухолями внутренних органов[1].
Эпидемиология[править | править код]
Встречается с частотой 1 : 100 000 — 1 : 1 млн населения в год, чаще развивается в возрасте от 20 до 45 лет, иногда в детском возрасте[1], женщины болеют в 5 раз чаще мужчин[2].
История[править | править код]
Болезнь названа в честь учёных, независимо друг от друга в разные годы описавших её[2]:
- американский хирург Харви Кушинг в 1912 году описал клинический синдром, который назвал «гипофизарный базофилизм»[3][4][5].
- советский невролог Николай Михайлович Иценко в 1924 году сообщил о двух пациентах с поражением межуточно-гипофизарной области;
Определение[править | править код]
Термином «болезнь Иценко — Кушинга» принято обозначать патологию гипоталамо-гипофизарно-надпочечниковой системы, то есть нейроэндокринное заболевание. От болезни Иценко — Кушинга следует отличать синдром гиперкортицизма (синдром Кушинга) — термин, используемый для обозначения доброкачественной или злокачественной опухоли надпочечника или эктопированной опухоли различных органов (бронхов, тимуса, поджелудочной железы, печени)[2], секретирующих глюкокортикоиды.
Этиология[править | править код]
Этиология болезни Иценко — Кушинга не установлена. В анамнезе пациентов обоих полов встречаются ушибы головы, сотрясение мозга, черепно-мозговые травмы, энцефалиты, арахноидиты и другие поражения ЦНС (кортикотропинома). У женщин болезнь Иценко — Кушинга чаще возникает после родов[2].
Патогенез[править | править код]
Патогенетической основой болезни Иценко — Кушинга является изменение механизма контроля секреции АКТГ[2]. В результате снижения дофаминовой активности[6], ответственной за ингибирующее влияние на секрецию кортикотропин-рилизинг гормона (КРГ, кортиколиберина) и адренокортикотропного гормона (АКТГ) и повышение тонуса серотониновой системы[7], нарушается механизм регуляции функции гипоталамо-гипофизарно-надпочечниковой системы и суточный ритм секреции КРГ—АКТГ—кортизола; перестаёт действовать механизм «обратной связи» с одновременным повышением концентрации АКТГ, гиперпродукцией кортизола, кортикостерона, альдостерона, андрогенов корой надпочечников; пропадает реакция на стресс — повышение уровня кортизола на фоне воздействия инсулиновой гипогликемии. Хроническая длительная кортизолемия ведёт к развитию симптомокомплекса гиперкортицизма[2].
В большинстве случаев обнаруживают аденому гипофиза. Макроаденомы встречаются в 10 % случаев, остальные представлены микроаденомами гипофиза, которые визуализируются только с помощью компьютерной томографии или хирургической диагностической аденомэктомии (у небольшой части пациентов опухоль не обнаруживается — гистологическое исследование обнаруживает только гиперплазию базофильных клеток гипофиза). В настоящее время окончательно не доказано являются ли аденомы гипофиза при болезни Иценко — Кушинга первичным поражением аденогипофиза или их развитие связано с расстройствами вышележащих отделов ЦНС[2].
Клиническая картина[править | править код]
Основные признаки заболевания:
- Ожирение: жир откладывается на плечах, животе, лице, молочных железах и спине. Несмотря на тучное тело, руки и ноги у больных тонкие. Лицо становится лунообразным, круглым, щеки красными.
- Розово-пурпурные или багровые полосы (стрии) на коже.
- Избыточный рост волос на теле (у женщин растут усы и борода на лице).
- У женщин — нарушение менструального цикла и бесплодие, у мужчин — снижение сексуального влечения и потенции.
- Мышечная слабость.
- Ломкость костей (развивается остеопороз), вплоть до патологических переломов позвоночника, ребер.
- Повышается артериальное давление.
- Нарушение чувствительности к инсулину и развитие сахарного диабета.
- Возможно развитие мочекаменной болезни.
- Иногда возникают нарушение сна, эйфория, депрессия.
- Снижение иммунитета. Проявляется образованием трофических язв, гнойничковых поражений кожи, хронического пиелонефрита, сепсиса и т. д.
Дифференциальная диагностика[править | править код]
Проводится с синдромом гиперкортицизма (кортикостерома или кортикобластома), гипоталамическим синдромом и юношеским диспитуитаризмом (гипоталамическим синдромом юношеского периода), гиперкортизолемией, экзогенным ожирением, адреногенитальным синдромом[1]:
Синдром гиперкортицизма (синдром Кушинга)[править | править код]
Не выявляется патологии аденогипофиза, угнетена секреция АКТГ, определяются новообразования в проекции надпочечника, при сканировании — повышенное накопление радиофарм препарата в надпочечнике.
Гипоталамический синдром[править | править код]
Гиперкортизолемия[править | править код]
Экзогенное ожирение[править | править код]
Врождённая дисфункция коры надпочечников[править | править код]
Лечение[править | править код]
При легком и среднетяжелом течении проводят лучевую терапию межуточно-гипофизарной области (гамма-терапия или протонотерапия); после проведения гамма-терапии назначают резерпин — 1 мг/сут (на протяжении 4—6 месяцев). В случае отсутствия эффекта от лучевой терапии удаляют один надпочечник или проводят курс лечения хлодитаном (ингибитор биосинтеза гормонов в коре надпочечников) в комбинации с назначением резерпина, парлодела, дифенина, перитола.
У тяжелобольных применяют двустороннюю адреналэктомию; после операции развивается хроническая надпочечниковая недостаточность, что требует постоянной заместительной терапии.
Прогноз[править | править код]
Зависит от длительности, тяжести проявлений заболевания и возраста пациента[1]:
- при небольшой длительности заболевания, лёгкой его форме и возрасте пациента до 30 лет прогноз благоприятный;
- в среднетяжёлых случаях с длительным течением заболевания после нормализации функции коры надпочечников часто сохраняются необратимые нарушения сердечно-сосудистой системы, функции почек, артериальная гипертензия, сахарный диабет, остеопороз;
- двусторонняя адреналэктомия ведёт к развитию хронической недостаточности надпочечников, что требует постоянной заместительной гормональной терапии с целью профилактики развития синдрома Нельсона.
В случае полного регресса симптомов заболевания трудоспособность можно сохранить. При тотальной адреналэктомии трудоспособность утрачивается[1].
См. также[править | править код]
Примечания[править | править код]
- ↑ 1 2 3 4 5 Малая энциклопедия врача-эндокринолога / Под ред. А. С. Ефимова. — 1-е изд. — К.: Медкнига, ДСГ Лтд, Киев, 2007. — С. 44-49. — 360 с. — («Библиотечка практикующего врача»). — 5000 экз. — ISBN 966-7013-23-5.
- ↑ 1 2 3 4 5 6 7 Клиническая эндокринология. Руководство / Под ред. Н. Т. Старковой. — 3-е изд., перераб. и доп. — СПб.: Питер, 2002. — С. 62—81. — 576 с. — («Спутник врача»). — 4000 экз. — ISBN 5-272-00314-4.
- ↑ Cushing H. The Pituitary Body and its Disorders: Clinical States Produced by Disorders of the Hypophysis Cerebra. — Philadelphia: JB Lippincott, 1912.
- ↑ Cushing H. W. The basophil adenomas of the pituitary body and their clinical manifestations (pituitary basophilism). (англ.) // The Johns Hopkins Medical Journal (англ.)русск. : journal. — 1932. — Vol. 50. — P. 137—195.
- ↑ Dr. Cushing Dead; Brain Surgeon, 70. A Pioneer Who Won Fame as Founder of New School of Neuro-Surgery. Discovered Malady Affecting Pituitary Gland. Was Noted Teacher and Author, New York Times (8 октября 1939). Дата обращения 21 марта 2010. «Dr. Harvey Williams Cushing, international authority on brain surgery and neurology, who for his …».
- ↑ Lamberts S. W. J., Klijn J. G. M., de Quijda M. et al. Bromcriptin and the medical treatment of Cushing`s disease // Neuroactive Drugs in Endocrinology / Ed. E. E. Muller. — Amsterdam: Elsevier, 1980. — P. 371—382.
- ↑ Krieger D. T. Cyproheptadine: Drug therapy for Cushing`s disease // Neuroactive Drugs in Endocrinology / Ed. E. E. Muller. — Amsterdam: Elsevier, 1980. — P. 361—370.
Ссылки[править | править код]
Источник
